SEPSİS VE SEPTİK ŞOK
Septik şok vazojenik şokların bir türüdür.
Vazojenik şok: Distribütif şok.
Vasküler tonus ve permeabilitenin bozulması sonucu
intravasküler volümün dağılımı bozulmuştur, etiyolojik
sebeplerine göre kardiyak volüm artmış, azalmış yada normal
olabilir. Septik şok, anafilaktik şok, nörojenik şok, ilaç
veya toksisitelere bağlı olarak ortaya çıkan şok tabloları
vazojenik şok örnekleridir.
Sepsis ve septik şok:
kan dolaşımında bakterilerin bulunmasına bakteremi, bu durumun
tetiklediği iltihabi – inflamatuar cevaba sepsis, sepsis
tablosunun ilerleyerek dolaşımı ve solunumu bozması ile
gelişen şok tablosuna septik şok denir.
Septik şok genellikle kan dolaşımının gram negatif
bakterilerle invazyonu sonucu ortaya çıkan bakteriyeminin bir
sonucudur. ( endotoksik şok). Bakteremi, sepsis ve septik şok
birbirini takip eden patolojik süreçlerdir (Septik kaskad).
Bakteremi—-(
%20-40)—>
%25-40)—-> Septik şok
Sepsis
—–(
Gram negatif bakteriler dışında gram pozitif bakteriler,
virüsler, mantarlar da septik şok tablosu meydana getirebilir.
İntra abdominal enfeksiyonlar gibi ağır lokal enfeksiyonların
varlığında bakteremi olmadan septik şok tablosu gelişebilir.
Toksik şok sendromu gibi herhangi bir enfeksiyon oplmadan
lokal bir bölgeden toksinlerin vücuda girmesi sonucunda da
septik şok tablosu ortaya çıkabilir. Vücudun immün sistemini
bozan yada vücuda mikropların girişini kolaylaştıran her türlü
faktör septik şoka zemin hazırlar. Etkili antibiyotikler ve
yoğun bakım desteğine rağmen septik şok tabloları % 45 gibi
yüksek bir oranda ölümle sonuçlanır.
Gram negatif
bakteremilerin % 40 ında gram pozitif bakteremilerin %20 sinde
sepsis tablosu gelişir. Vakaların çoğunda bu tablo bakteremiyi
takiben 12 saat içinde ortaya çıkar. Sepsisli hastaların ise %
25- 40 ında septik şok gelişir. Predispozan hastalıkların
varlığında septik şok riski artar. Septik şok gelişme riski
baktereminin yoğunluğundan, endotoksin miktarından ve
bakterinin cinsinden bağımsızdır.
Sepsis tablolarının:
%40 ından gram negatif bakteriler ,
%32 sinden gram pozitif bakteriler sorumludur,
%16 sı polimikrobiyaldir,
%6 sı fungaldir,
%5i non klasifiye mikroorganizmalar ile meydana gelir,
%2 si intraabdominal anaeroblar ile meydana gelir.
Sepsis vakalarının %25 inde septik şok tablosu ortaya çıkar.
Gram negatif bakteremilerin
sebepleri nelerdir ?
en
sık
görülen
Üriner sistem toplumdan kazanılmış ve nasokomial gram
negatif bakteremilerin en sık görülen kaynağıdır.
Bakteremi genellikle üriner kataterizasyon veya cerrahi
girişimi takiben ortaya çıkar.
Hepatobilier sistem: kolesistit, kolanjit,
Abdominal kavite: apse, perforasyon, peritonit,
Deri: dekubit yaraları, cerrahi yara enfeksiyonları,
yanık,
Ürogenital sistem: özellikle kadınlarda PİD,
Hospitalize hastalarda her türlü kateterizasyon ve
invaziv girişim,
Üst GİS endoskopisi,
Granülositopenik hastalarda aşikar bir enfeksiyon odağı
olmadan ortaya çıkan gram negatif bakteremi ve sepsisler
genellikle alt GİS kaynaklıdır.
Bakteremi ve sepsiste sık rastlanan predispozan
faktörler nelerdir?
Hospitalizasyon, kateterizasyon ( özellikle İCU yatışı),
Travma,
Cerrahi girişimler, özellikle kirli cerrahi girişimler,
kolorektal, ürogenital,
Diyabet, özellikle kontrolsüz diyabet,
Lösemi, granülositopeni,
Genitoüriner sistem enfeksiyonları,
Radyoterapi, kemoterapi,
Kortikosteroid ve immün süpressif ilaç kullanımı,
Bunlar içinde granülositopeni ( WBC<1000/mm3)gram negatif
bakteremiye zemin hazırlayan en önemli faktördür. Gram negatif
bakteremi riski granülositopeni nin ağırlığı ve süresi ile
doğru orantılıdır. Hücre sayısı 1000 in altında ise 3 hafta
içinde gram negatif bakteremi şansı %50, hücre sayısı 100 ün
altında ise şans %100 dür.
Toplumdan kazanılmış ve nasokomial bakteremilerde
etkenler
TOPLUMDAN KAZANILMIŞ
BAKTEREMİLERDE EN SIK
ETKENLER
NOSOKOMİAL BAKTEREMİLERDE
EN SIK ETKENLER
E. coli
E. coli
Klebsiella spp.
Klebsiella spp.
Proteus spp.
Enterobacter spp.
Haemophilus influenza tip b
Serratia spp.
Bakteroides spp.
Pseudomonas spp.
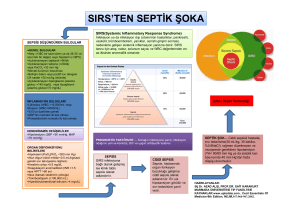
Septik kaskad: sepsis basamakları.
Enfeksiyon: mikroorganizmaların normalde bulunmamaları
gereken yerde bulunmaları veya bulundukları yerde
inflamasyona neden olmalarıdır.
Bakteremi: bakterilerin kan dolaşımına katılmaları (
hemokültür ile tespit edilir).
Sepsis ( septisemi)-SIRS (Septic İnflamatory Response
Syndrome) bakteri yada bakteri ürünlerinin kan
dolaşımına katılmaları sonucu ortaya çıkan septik
inflamatuar cevaptır. Kanıtlanmış bir enfeksiyon varsa
bu tabloya SEPSİS; kanıtlanmış bir enfeksiyon yoksa bu
tabloya SIRS denir. SEPSİS
ve SİRS tanısı için
aşağıdakilerden en az ikisi bulunmalıdır:
1. Ateşin >38 C veya <36 C olması,
2. Nabzın >90/dk olması,
3. Solunum sayısının >20 / dk olması veya PaCO2 <32
mmHg olması,
4. Beyaz küre sayısının >12000/mm3 yada <4000 /mm3
olması.
Ciddi sepsis: Sepsis sonucu hipotansiyon, perfüzyon
bozuklukları ve organ disfonksiyonlarının ortaya çıkması
ile karakterizedir. Sepsis bulgularına ilaveten
aşağıdakilerden en az birinin varlığı ciddi sepsis
tanısıkoydurur:
1. Laktik asidoz,
2. Oligüri,
3. Bilinç bulanıklığı,
Septik şok: sepsis sırasında yeterli sıvı replasmanına
rağmen sistolik tansiyon un 90 mmHg nin altına düşmesi
veya tansiyonun normal değerinden 40 mmHg düşmesi haline
septik şok denir.
Refrakter septik şok: 1 saat boyunca yapılan sıvı
replasmanına ve farmakolojik müdahalelere rağmen septik
şok halinin devam etmesidir.
MSOF: Sepsis tablosu sırasında en az iki organ sistemde
ortaya çıkan yetmezlik tablosudur. Hiperdinamik ve
hipermetabolik bir tablodur ve mortalitesi %60 dır.
Sepsisin en önemli komplikasyonları nelerdir ?
Lökopeni,
Trombositopeni,
Septik şok,
Akut Tübüler Nekroz,
Dissemine İntravasculer Coagulopati (DİC),
Akut Respiratuvar Distress Sendromu ( ARDS),
Multi Sysyteme Organ Failure (MSOF ) yada (MODS).
Sepsis fizyopatolojisi:
Gram negatif bakteri duvarındaki Lipo Poli Sakkarit (LPS)
kısmı veya diğer bakteri ürünlerinin ( Peptidoglikan, TSST,
piyojenik toksin A, süperantijenler) kan dolaşımına katılması
immün hücreler aracılığıyla bir inflamatuar cevabın
gelişmesini tetikler. Bu maddelere eksojen mediatörler denir.
SEPSİSİ BAŞLATAN BAKTERİYEL KOMPONENTLER
EKSOJEN
MEDİATÖRLER
KAYNAK
ÖRNEK
Tüm gram negatif
Endotoksin ( LPSLipid A)
bakterilerin
hücre duvarında
bulunur
Peptidoglikan
Tüm bakterilerin
hücre duvarında
vardır.
Lipoteikolik asit
Tüm gram pozitif
bakterilerin
hücre duvarında
vardır.
E. coli sepsisis,
meningokoksemi.
Stafilokokal,
Streptokokal
septik şok.
Delici
S. aureus, S.
exotoksinler (
pore forming
Pygoenes, E.
Coli, Aeromonas
exotoksins)
spp.
Süperantijenler
enzimler
S. aureus,S.
pyogenes
S. pyogenes,C.
perfringens
Alfa hemolizin,
Streptolizin-O,
E. Coli
hemolizin,
Aerolizin.
TSST-1, Entero AF, piyojenik
exotoksin A+C,
IL-1 beta
convertaz,
Fosfolipaz C
Eksojen mediatörler makrofaj, nötrofil, endotel hücreleri ve
lenfositlerden ağır bir inflamatuar reaksiyonun tetiğini
çekecek olan endojen mediatörlerin salınımını başlatır.
Endojen mediatörler de ( prostaglandinler, lökotrienler, kinin
interlökin, tümör nekroz faktör ve platelet aktive edici
faktör ) diğer immün hücreleri uyararak yaygın ve sistemik bir
inflamatuar cevaba neden olur. Sistemik inflamatuar yanıt
sonucu ortaya çıkan reaktif oksijen radikalleri ve proteolitik
enzimler yaygın doku hasarına, vazodilatasyon ve
hipotansiyona, myokardial depresyona, nötrofil akümilasyonuna,
dolaşımın aksamasına, intravasküler volümün dağılımında
bozulmaya ve şoka yol açarlar. Sonuçta septik şokta hızla
ilerleyen hipoperfüzyon ve dokur hasarıyla karşılaşırız (
ARDS, DİC, ATN, MODS vb).
Bilinen en önemli endojen mediatörler ( sitokinler):
TNF – alfa,
İL-1,2,6,8 ve
PAF dır.
TNF-alfa ve İL-1 inflamasyonu başlatan en önemli
sitokinlerdir. Endojen mediatörler hücre metabolizmasını ve
oksijen ihtiyacını arttırır, kapiller permeabiliteyi arttırır,
vazodilatasyon yaparlar.
Myokard kontraktilitesini ve
sistemik vasküler rezistansı düşürerek intravasküler volümün
redistribüsyonuna, dokularda hipoksiye, yani sonuçta vazojenik
şoka yol açarlar.
SEPTİK ŞOK EPİDEMİYOLOJİSİ
Sepsis hastane başvurularının %2 sini oluşturur ancak
vakaların 2/3 ü hastanede gelişir. Sepsis mortalitesi
yüksektir;
Sepsiste %6
SIRS %7
Ciddi Sepsis %20
Septik şok %46
Gram negatif septik şokta %25
MSOF %60 mortalite vardır.
Septik şokta
nelerdir?
mortaliteyi
arttıran
sebepler
Erken ölüm
Ciddi asidoz,
Hipoperfüzyon,
2 veya daha fazla organ yetmezliği,
Geç ölüm
Var olan predispozan hastalıklar,
Hipotermi,
Trombositopeni,
Multipl enfeksiyon odaklarının varlığı.
SEPTİK ŞOK ETİYOLOJİSİ
Septik şokun en sık sebebi gram negatif bakteri
enfeksiyonlarıdır, daha az sıklıkla gram pozitif bakteriler,
virüs ve mantar enfeksiyonları görülür.
GRAM NEGATİF BAKTERİLER
1.
2.
3.
4.
5.
6.
7.
Coli ( en sık),
Klebsiella pneumoniae,
Enterobacteriaceae,
Proteus,
Pseudomonas ( özellikle nosokomial),
Serratia,
Neisseria meningitidis.
Gram negatif bakteriyel Sepsis için predispozan
faktörler:
Yenidoğan dönemi,
Üsriner disfonksiyon ( çok büyük risk .. özellikle yaşlı
hastalarda),
İmmün sistemi bozan hastalıklar;
1. Diyabet,
2.
3.
4.
5.
Siroz,
Alkolizm,
Kanser,
İatrojenik immün süpresyon;
1. Kemoterapi,
2. Radyoterapi,
Kortizon,
1. Sitotoksik ilaçlar ,
1. Total parenteral beslenme,
2. Üriner, bilier, gastrointestinal enfeksiyonlar.
GRAM POZİTİF BAKTERİLER ( %20 – 40)
1. Stafilokoklar,
2. Streptokoklar ( özellikle pnemokok)
1. Gram pozitif Sepsis için
predispozan
faktörler
1. Toplumdan kazanılmış enfeksiyonlar (
pnemoni),
2. İV katater,
3. Kronik enfeksiyon odakları,
4. Fonksiyonel yada cerrahi splenektomi
varlığı ( kapsüllü bakteriler:
pnemokok, menengokok ve Hib sepsisi
riski artar)
OPORTÜNİSTİK FUNGUSLAR (%2-3)
Fungal sepsisler için predispozan faktörler:
İmmün süpresyon,
Post op dönem,
Total parenteral beslenme,
Uzun süre yüksek doz antibiyotik kullanımı,
Uzun süre kalmış kataterler.
VİRÜSLER, MYCOBAKTERİLER, PROTOZOOLAR
1. Özellikle falciparum sıtmasında Sepsis tablosu
gelişir. İmmün süpressif hastalarda grip Sepsis
tablosuna yol açabilir.
SEPSİS KLİNİĞİ
Sepsis ve septik şokta klinik non spesifiktir. ( sepsise has
klinik bir bulgu yoktur, etken patojenden ve primer
patolojiden bağımsız bir klinik tablodur, enfeksiyon ve
enfeksiyon dışı birçok sebeple aynı tablo ortaya çıkabilir ör:
pankreatit, yanıklar vb.)
Sepsise özel bir klinik tablo yoktur en büyük özelliği
akut başlangıçlı olmasıdır.
1. Ateş,
2. Titreme,
3. Taşikardi,
4. Terleme,
5. Taşipne,
6. Hipotansiyon,
7. Mental konfüzyon erken dönemde görülebilir.
Predispozan faktörler varlığına veya infeksiyon odağının
varlığına bu klinik bulgular
sepsis şüphesi uyandırmalıdır.
Yenidoğan döneminde ve ileri yaşlarda başlangıç yavaş ve
bulgular belirsiz olabilir.
1. Hipotermi,
2. Hiperventilasyon ve respiratvuar alkaloz,
3. Döküntü
1. Peteşial döküntü – meningokok –
2. Ectyma gangrenosum – pseudomonas—
4. İshal,
5. Bulantı,
6. Kusma,
7. İleus varlığı Sepsis in ön bulgusu olabilir.
Sepsis in en sık rastlanan bulgusu ateştir. Ateşin
yüksekliği ve süresi ile enfeksiyon arasında korelasyon
vardır. Ancak yenidoğan da, çocuklarda ve yaşlılarda
hipotermi görülebilir.
Sepsis in en sık rastlanan ikinci bulgusu titremedir.
Genellikle ateşin çıkışından önce görülür.
Sepsis in en sık rastlanan üçüncü bulgusu terlemedir ve
genellikle ateşin düşüş döneminde görülür.
Sepsis in az görülen ancak en önemli bulgusu mental
konfüzyondur. Mental bozukluk halsizlik dalgınlık
şeklinde de olabilir. İleri dönemde anksiyete,
ajitasyonlar, stupor ve koma görülür.
Hiper vantilasyon ve respiratuvar alkaloz sepisin ilk
bulgularıdır. Artmış metabolik yük ve sitokinlerin
solunum merkezini uyarması sonucu ortaya çıkar.
Beraberinde taşikardi vardır. Sepsis in bu fazına sıcak
faz da denir. Ekstremiteler sıcaktır, kapillerler
dilatedir. Hasta kompansatuvar dönemdedir, daha sonra
hayati organlarda hipoperfüzyon ortaya çıkar, bilinç
iyice bulanıklaşır, laktik asit artar, respiratvuar
alkaloz asit yükünü kompanse edemez ve metabolik asidoz
başlar, periferik vazokonstrüksiyon sebebiyle perifer
soğur (soğuk faz = dekompansasyon), solunum bozulur,
bradikardi başlar, hasta şok tablosu içindedir,
perfüzyonun daha da bozulması ile hasta kaybedilir.
SEPSİS TE LABORATUVAR
Kan sayımı
1. Lökositoz + sola kayma veya lökopeni,
2. PNL lerde toksik granülasyon yada intrastoplazmik
vakuolizasyon,
3. Trombositopeni ( DİC başladığını gösterir),
4. Eritrosit morfolojisi normaldir DİC gelişimini
takiben mikroanjiopatik hemolitik anemi gelişir.
Kan kültürü ( %95)
İnfeksiyon odaklarının kültürü
1. İdrar,
2.
3.
4.
5.
6.
Balgam,
Deri ve lokal enfeksiyon odaklarının kültürü,
BOS kültürü,
Kateter kültürü,
Özellikle granülositopenik – immün süpressif
hastalarda enfeksiyon lehine bulgu olmasa da her
türlü odaktan kültür alınmalıdır.
TİT
1. Erken dönemde hafif proteinüri,
2. Şok u takiben ATN gelişimi ve oligüri görülür,
3. Özellikle diyabetiklerde ve yaşlılarda sepsisin
kaynağı genellikle üriner enfeksiyonlardır.
Elektrolitler ve glikoz
1. Sepsis ve septik şok sırasında hipoglisemi nadiren
görülür ancak yenidoğan sepsisi sırasında
hipoglisemi sık görülür.
2. Diyabetiklerde ise hiperglisemik ataklar görülür,
3. Geç dönemde laktik asit ve hipoperfüzyon nedeniyle
bikarbonat azalır –aniyon gap metabolik asidoz –
ortaya çıkar.
Karaciğer fonksiyon testleri:
1. Transaminazlarda artış ve hafif hiperbilürübinemi,
2. Hafif hipoalbüminemi görülür.
Enfeksiyon odağını tespite yönelik girişimler
1. Akciğer filmi
2. Tüm batın us
3. Gerekirse Lomber Ponksiyon
4. Sintigrafi yapılmalıdır.
AYIRICI TANI
Sepsis ve septik şok tablosu hemodinamik bozukluğa sebep
olacak her türlü şok tablosu ile karışır. En çok vazojenik şok
ile karışır. Bunlar içinde septik şok ile en çok karışanlar
Toksik şok,
Anafilaktik şok,
İlaç intoksikasyonlarına bağlı şok tabloları,
Okült hemorajilere bağlı şok tablosu,
Pulmoner
SEPTİK ŞOKTA TEDAVİ
Sepsiste ve septik şokta tedavi farklıdır. Sepsisin
tedavisinde birinci amaç enfeksiyon etkenini ortadan
kaldırmaktır. Septik şok ta ise ilk iş şok tablosu ile
mücadele etmektir.
Sepsis kliniği ile uyumlu bulguların varlığına amaç Sepsis in
varlığını konfirme etmek, odağı bulmak ve bir an önce tedaviye
başlamaktır. İlk önce hemokültürler alınır, antibiyotik
verilmeden önce alınan hemokültürlerde %95 oranında etkeni
saptamak mümkün olur. Muhtemel enfeksiyon odaklarından
kültürler alınır ( balgam, idrar, yara kültürü, plevral –
peritoneal mailer, gerekirse BOS kültürleri alınır).
Kültürlerin alınmasını takiben antibiyogram sonuçları
alınıncaya dek muhtemel odak ve patojene yönelik ampirik
antibiyoterapi başlanır. Hemo kültür sonuçları okült
enfeksiyon odaklarının tespitinde yol gösterici olabilir
Ör1: Yaşlı bir hastada hemokültürde Klebsiella üremiş ancak
akciğerde bir bulgu yoksa intraabdominal enfeksiyon odağı
aranmalıdır ( kolanjit, perforasyon, divertikülit vb).
Ör2: genç bir hastada hemokültürde Haemophilus İnfluensa
üremiş ancak akciğerde enfeksiyon odağı yoksa endokarditten
şüphelenilmelidir.
Ör3: YB hastasında Pseudomonas cephacia üremiş ve bir
enfeksiyon odağı yoksa İV ekipmanların ve solüsyonların
kontamine olduğu düşünülmelidir.
Ör4: yaşlı bir hastada salmonella colerasuis üremiş ancak odak
yoksa enfekte anevrizma akla gelmelidir.
Septik şokta ise ilk yapılacak iş şok tablosu ile mücadeledir,
yeterli doku perfüzyonu ve oksijenizasyonun sağlanmasına
çalışılır.
Solunum dolaşım desteği,
Oksijenizasyon,
Sıvı replasmanı: amaç yeterli doku perfüzyonu
sağlamaktır.
Erişkinde 0,5 – 1,5 ml/kg/saat,
Çocukta 30 – 60 ml/saat idrar çıkışı sağlamaktır.
İv bolus SF yada ringer laktat ile başlanır. Verilen
sıvı miktarını bir pulmoner arter katateri ile izlemek
yerinde olur. Pulmoner arter wedge basıncı 12 – 14 mmHg
ye çıkana dek sıvı replasmanı yapılır. Katater yoksa
boyun venleri dolana kadar replasman yapılır.
Erişkinde 1 – 2 saatte 1 – 1,5 litre verilir,
Çocukta 2 – 5 dakikada 20 ml/ kg hesabıyla
verilir. Gerekirse kan transfüzyonu yapılır.
Pozitif inotrop ilaçlar: amaç sıvı replasmanına rağmen
düzelmeyen perfüzyonu düzeltmektir. Bu amaçla dopamin (
5-10 mikro grm /kg/dk ) veya dobutamin ( 2-20 mikro grm
/ kg/ dk ) verilir. Bu ilaçlar ile doku perfüzyonu hala
sağlanamaz ise norepinefrin ( 2 – 12 mikro gr/ dk )
başlanabilir.
Solunum yetmezliği ve arteriyel oksijen basıncı 50 mmHg
altında olan hastalar entübe edilmelidir.
Gram negatif endotoksinlere karşı monoklonal antikorlar
Antibiyotikler :amaç en kısa sürede dolaşımı
mikroplardan ve mikrobik yan ürünlerden temizlemektir.
Damar yolu açılıp kan kültürü alındıktan hemen sonra
antibiyoterapi başlanmalıdır. Kültür sonuçları çıkıncaya
dek ampirik tedavi başlanmalıdır.
SEPSİS VE SEPTİK
PROTOKOLLERİ
ŞOK
TA
ANTİBİYOTERAPİ
TOPLUMDAN KAZANILMIŞ ENFEKSİYON – LÖKOPENİ YOK ( PNL
>1000)
Üriner sistem kaynaklı
3. j. Sefalosporin
,piperasilin, mezlosilin,
tikarsilin, kinolon
+/- aminoglikozid
Üriner sistem dışı
3. J
sefalosporin+metronidazol,
tikarsilin+klavulonik asit,
ampisilin+sulbaktam,
piperasilin+tazobaktam.
+/- aminoglikozid
NASOKOMİAL NÖTROPENİ YOK ( PNL >1000/mm3)
3.J
Sefalosporin+metronidazol,
tikarsilin+klavulonat,
Ampisilin+sulbaktam,
Piperasilin+tazobaktam,
İmipenem.
+/- aminoglikozid
NOSOKOMİAL NÖTROPENİK HASTA
Piperasilin+tazobaktam, Tikarsilin
klavulonat+aminoglikozid, İmipenem+aminoglikozid,
Seftazidim+metronidazol+aminoglikozid.
Katater kaynaklı enfeksiyon düşünülüyor ise + vankomisin
INTRA ABDOMİNAL ENFEKSİYON
Ampisilin+gentamisin+metronidazol,
Tikarsilin+gentamisin, 3. J Sefalosporin+metronidazol.
BİLİNMEYEN ODAK
Vankomisin+Gentamisin+Metronidazol,
Sefoksim+gentamisin.
Sepsiste ampirik antibiyotik pratik tablo
Muhtemel
odak
Muhtemel
organizma
Ampirik Antibiyoterapi
Ürosepsis
Gr – çomak /
enterokok
Ampisilin + genta,
Vankomisin + genta,
3. J SS + / – genta
İntra
abdominal
enfekiyon
Polimikrobik
/ anaerob
Ampisilin+genta+metronidazol,
Tikarsilin+genta,
3.JSS+metronidazol
Nasokomial Dirençli gram
pnemoni
negatif
Sellülitis
Streptokok /
Stafilokok
AG ( Genta yada
Tobra)+Antipseudomonal
(Tikarsilin yada Piperasilin
yada Seftazidim)
1.J SS sefazolin
S. aureus,
S.
İV katater
epidermidis,
Gr – Çomaklar
Vanko+Genta
Bilinmeyen
Geniş spektum
odak
Vanko+Genta+Metro,
Sefotaksim+Genta.
MURKORMİKOZ
Zygomikoz; Mucormycosis;
Zygomycosis;
Mukormikoz sinüsler, beyin, akciğerler ve nadiren cildi içeren
mantar hastalığıdır. Çok ağır ve hızlı seyreden bir enfeksiyon
hastalığıdır. İmmün sistemi zayıf hastalarda ortaya çıkar.
Genellikle kısa sürede ölümle sonuçlanan bir mantar
enfeksiyonudur.
Mukormikoz neden olur?
Hastalık doğada özellikle toprakta bolca bulunan mantarlar
nedeniyle ortaya çıkar. Mukor cinsi mantarlar çürüyen kütük ve
ağaçlarda, toprakta, gübrede, çöp alanlarında bol bulunur.
Vücuda kesik, çizik yada solunum ile bulaşır, mukozalardan
göze bulaşabilir. Vücuda bir kez yerleştikten sonra hızla
çoğalır ve yayılarak ölüme yol açar.
Sağlıklı bireylerde normal immün sistem mukor cinsi bu
mantarın yayılmasını durdurur ve herhangi bir hastalığa yol
açmadan mantarı öldürür, uzaklaştır. İmmün sistemin bozulduğu
durumlarda mantar hızla yayılır ve genellikle hızla ölüme yol
açar.
Mukormikoz kimlerde görülür?
Hastalık immün sistemi zayıflamış kişilerde görülür:
Kontrolsüz diyabet,
HİV enfeksiyonu ve AİDS,
Lösemi,
Lenfoma,
Organ nakli nedeniyle immün sistemi baskılayan ilaç
kullanımı,
Kemoterapi,
Uzun süre steroid ve kortizon kullanımı,
Demir zehirlenmesi nedeniyle deferroksamin kullanımı,
Metabolik asidoz varlığı,
Kronik sinüzit varlığı Mukormikoz için hazırlayıcı
nedenlerdir.
Mukormikoz belirtileri nelerdir?
Hastalığın yerleştiği alana göre şikayetler değişir. Solunum
sistemine yerleşen Mukormikoz da aşağıdaki bulgular görülür.
Mukormikoz un saatler içinde geliştiği ve bu bulguların birkaç
saat içinde ortaya çıkarak genel durumu hızla bozduğu
unutulmamalıdır:
Ateş,
Öksürük,
Yüz ağrısı,
Gözde şişme ve göz yuvarlağının dışarı doğru itilmesi,
Sinüsler üzerinde kızarıklık,
Kanlı öksürük,
Nefes darlığı,
Kanlı kusma,
Karın ve göğüs ağrısı,
Fenalık hissi, şuur bulanıklığı,
Uykuya meyil ve genel durumda hızla bozulma.
Cilt enfeksiyonlarında ise hızla gelişen kızarıklık,
enfeksiyon yerinde sıvı birikimi ve akıntı, şiddetli ağrı,
sertlik, şişlik ve siyahlaşma olur.
Mukormikoz teşhisi nasıl konur?
Enfeksiyon yerinden alınan bir örneğin laboratuarda
incelenmesi ve kan testleri ile tanı konur.
Görüntülenme
yöntemleri, röntgen, bilgisayarlı tomografi ve MR sinüz
tutulumu hakkında bilgi verir.
Mukormikoz tedavisi:
Mukormikoz çok ciddi ve hızlı yayılan ölümcül bir mantar
hastalığıdır. Hastalıktan şüphe edilmesi bile hızla hastaneye
yatırılıp incelemeyi gerektirir. Tanı konur konmaz en hızlı
şekilde tedavi başlanmalıdır. Erken tedavi ile hayatta kalmak
mümkün olabilir. Tanı konur konmaz antifungal tedavi başlanır,
cerrahi istenir ve ölü dokuların hızla cerrahi olarak
çıkarılması gerekir.
Mukormikoz dan korunma
Doğada yaygın olarak bulunan mukor cinsi mantarlardan korunmak
mümkün değildir. Hastalıktan korunmanın en önemli yolu immün
sistemi bozan durumların bir an önce düzeltilmesidir.
Mukormikoz en sık kontrolsüz diyabet hastalarında görülür.
Diyabetin kontrolü immün sistemin normal çalışması için
şarttır.
Referanslar :
National Foundation for Infectious Diseases
http://www.nfid.org/
Centers for Disease Control and Prevention
http://www.cdc.gov/
The Canadian Lung Association
http://www.lung.ca/
Health Canada
http://www.hc-sc.gc.ca/
Mucormycosis. Center for Disease Control and Prevention
(CDC)
website.
Available
at:
http://www.cdc.gov/fungal/mucormycosis/ . Accessed May
20, 2013.
Mucormycosis. EBSCO DynaMed website. Available at:
http://www.ebscohost.com/dynamed/what.php . Updated May
16, 2013. Accessed May 20, 2013.
Radha S, Tameem T, Fernandez DK, Satyanarayana G.
Gastric zygomycosis (mucormycosis). The Internet J
Pathol . 2007;5(2).
KRİYOGLOBÜLİN
Cryoglobulins; Soğuk aglutinin;
Kriyoglobülin kanda bulunan anormal proteinlerdir ve 37
derecede kristalleşirler. Birçok hastalık sırasında ortaya
çıkabilirler ancak vakaların %90ı Hepatit C sırasında görülür.
3 tip kriyoglobülin vardır ve kanda bu proteinlerin varlığına
Kriyoglobülinemi denir.
Kanda kriyoglobülin varlığına neden bakılır?
Kriyoglobülinemi
den
şüphelenilen
her
durumda
kanda
kriyoglobülin bakılır. Kriyoglobülinemi birçok sistemi
etkileyen bir hastalıktır deri, eklemler, böbrekler ve sinir
sistemi etkilenir.
Kriyoglobülin testi için normal değer:
Normalde kanda kriyoglobülin negatif olmalıdır.
Kanda kriyoglobülin varlığı ne anlama gelir?
Hepatit ( özellikle hepatit C ),
• İnfeksiyöz mononükleozis,
• Lösemi,
• Lenfoma,
• Makroglobülinemi,
• Romatizmal artrit,
• Sistemik Lupus Eritematozus,
• Nefrotik sendrom hastalığına bağlı
kriyoglobülin testi pozitif olabilir.
olarak
ÜRİK ASİT
Ürik asit protein metabolizmasının artığıdır. Günde 750 mg
ouşur. Birkısmı idrar birksımı dışkıyla atılır.
Ürik asit için normal değerler:
Erkek: 3,4-7,0 mg/dl
Kadın: 2,4-5,7 mg/dl
Ürik Asidi Arttıran Sebepler
• Aşırı protein alımı
• Gut hastalığı
• Lösemi,
• Kan hastalıkları,
• Bazı tümörler,
• Böbrek yetmezliği,
• Kurşun zehirlenmesi,
• Bazı kalıtsal metabolik hastalıkarda ürik asit değeri
yükselir.
Ürik Asidi Azaltan Sebepler
• Hepatit ler,
• Metabolik hastalıklar,
• İnsulin kullanımında ürik asit değeri düşer.
PERİFERİK YAYMA
Formül Lökosit; Blood differential;
Kan içindeki hücrelerin mikroskop altında detaylı
incelenmesidir. Hücrelerin normal, anormal, immatür olanları
ve yüzde oranları sayılır. Kanı oluşturan eritrositler ve 5
ana hücrenin incelemesi yapılır:
•
•
•
•
•
Nötrofil lökositler,
Lenfositler,
Monositler,
Eozinofiller,
Bazofiller sayılarak incelenir.
Periferik yayma ne için yapılır?
Kansızlık, enfeksiyonlar, lösemi araştırması amacıyla yapılır.
Kan Sayımı İçin normal değerler:
•
•
Nötrofiller: % 40 ila 60,
Lenfositler: % 20 ila 40,
•
•
•
Monositler: %2 ila 8,
Eozinofiller: %1 ila 4,
Bazofiller: % 0,5 ila 1 oranında bulunur.
Kanda beyaz küre artışı:
•
•
•
•
•
Enfeksiyonlara,
Akut streslere,
İnflamatuar hastalıklara,
Lösemiye,
İlaçlara bağlı olabilir.
Kan hücrelerinden birinin aşırı
rölatif olarak düşmesine yol açar.
Nötrofil lökosit artışı:
•
Akut enfeksiyonlara,
•
•
Akut streslere,
Eklampsiye,
•
•
•
•
Gut hastalığına,
Myelositik lösemiye,
Romatizmal ateşe,
Romatoid artrite,
yükselmesi
diğerlerinin
•
•
Tidoidit e,
Travmalara bağlı olabilir.
Nötrofil sayısında düşme:
•
Aplastik anemiye,
•
Kemoterapiye,
•
İnfluenza ve diğer viral enfeksiyonlara,
•
Ağır bakteriyel enfeksiyonlara,
•
Radyoterapi ve radyasyona maruz kalmaya bağlı
olabilir.
Lenfosit artışı:
•
Kronik bakteriyel enfeksiyonlara,
•
Hepatitlere,
•
İnfeksiyöz mononükleozis e,
•
Lenfositik lösemiye,
•
Multipl myelomaya,
•
Kabakulak, kızamık gibi bazı viral enfeksiyonlara
bağlı olabilir.
Lenfositlerde düşüklük:
•
•
•
•
•
Kemoterapiye,
HIV enfeksiyonuna,
Lösemiye,
Radyasyon tedavisi yada radyasyona maruz kalmaya,
Sepsise bağlı olabilir.
Monosit artışı:
•
•
Kronik inflamatuar hastalıklara,
Paraziter enfeksiyonlara,
•
•
Tüberküloza,
İnfeksiyöz mononükleozise,
•
Kızamık, kabakulak gibi bazı viral enfeksiyonlara
bağlı olabilir.
Eozinofil sayısında artış:
•
•
•
•
Alerjik reaksiyonlara,
Kanserlere,
Kollajen vasküler hastalıklara,
Paraziter enfeksiyonlara bağlı olabilir.
Bazofil miktarında düşme alerjik reaksiyonlarda görülür.
Referanslar:
Bagby GC. Leukopenia and leukocytosis. In: Goldman L, Ausiello
D, eds. Cecil Medicine. 23rd ed. Philadelphia, Pa: Saunders
Elsevier; 2007:chap 173.
Dinauer MC, Coates TD. Disorders of phagocyte function and
number. In: Hoffman R, Benz EJ Jr, Shattil SJ, et al, eds.
Hoffman Hematology: Basic Principles and Practice. 5th ed.
Philadelphia, Pa: Churchill Livingstone Elsevier; 2008:chap
TAM KAN SAYIMI
Tam Kan; Hemogram; CBC; Complete blood count
Tam kan sayımı kanı oluşturan hücrelerin sayılmasıdır, bir çok
hastalık için çok değerli bilgiler sunar. Test venöz kandan
yapılır. Günümüzde hemogram bilgisayarlı otomatik cihazlar
tarafından yapılmaktadır. Bu sayma işleminde:
Akyuvarların; Eritrositlerin sayısı ( RBC),
Alyuvarların; Beyaz kan hücrelerinin sayısı (WBC),
Kanın oksijen taşıyan molekülü olan hemoglobin in
miktarı ( Hb ),
Kırmızı kan hücrelerinin kan içindeki oranı; Hematokrit
( Htc ) olarak belirtilir.
Tam Kan Sayımı bu bilgilere ek olarak aşağıdaki ölçümler
değerli bilgiler sunar:
Ortalama eritrosit büyüklüğü (MCV),
Her bir eritrositteki ortalama hemoglobin miktarı
(MCH),
Her bir eritrositteki ortalama hemoglobin
konsantrasyonu ( MCHC),
Trombosit sayısı (PLT) hemogram değerlerini oluşturan
ana ölçümlerdir.
Tam kan sayımı ne için yapılır?
Tam kan sayımı bir çok hastalıkta çok değerli bilgiler sunan
bir testtir. Kan ve kan hücreleri hakkında bilgiler verir. Kan
hücrelerinin yapımı, yıkımı, iltihabi reaksiyonlar,
enfeksiyon, pıhtılaşma problemleri, alerjiler hakkında değerli
bilgiler sunar. Eritrosit değerleri, ortalama eritrosit hacmi
( MCV), hemoglobin ve konsantrasyonu (MCH ve MCHC) anemiler
hakkında değerli bilgiler verir.
Tam Kan Sayımı için normal değerler:
Eritrosit sayısı ( RBC):
Erkek: 4,7 – 6,1 milyon/mcL,
Kadın: 4,2 – 5,4 milyon/mcL,
Lökosit sayısı ( WBC):4,500 ila 10000 hücre / mcL,
Hematokrit (HTC):
Erkek: % 40,7 ila 50,3
Kadın: % 36,1 ila 44,3
Hemoglobin (Hb):
Erkek: 13,8 ila 17,2 mg/dL,
Kadın: 12,1 ila 15,1 mg/dL,
MCV: 80 – 95 Femtolitre
MCH: 27 – 31 pg/hücre,
MCHC:32 – 36 mg/dL dir.
Not: sonuçlar ve normal değerler laboratuarlar ve cihazlar
arasında değişiklik arz edebilir.
Kan sayımı değerleri özellikle
değerleri yükseklik ile değişir.
hemoglobin
ve
eritrosit
Eritrosit sayısı ( RBC ) ve Hematokrit değerini
arttıran sebepler:
İshal, kusma vb sebeple susuz kalmak (dehidratasyon),
Eritropoietin salgılayan böbrek hastalıkları, Bazı
Böbrek tümörleri,
Düşük oksijen konsantrasyonunda yaşamak;
Sigara içmek,
Deniz seviyesinden yüksekte yaşamak,
Polistemia vera,
Kanda oksijen konsantrasyonunun düşük olması;
Kalp hastalıkları,
Kor pulmonale,
Pulmoner fibrozis,
Kronik Obstruktif Akciğer Hastalıkları.
Eritrosit sayısını ve Hematokrit seviyesini
düşüren ( yani anemiye neden olan ) sebepler:
Kan kayıpları,
Otoimmün kollajen vasküler hastalıklar,
Kemik iliğinde kan yapımının bozulması;
İnfeksiyon,
Tümör,
Radyasyon,
Otoimmün hastalıklar,
Genetik hastalıklar talasemi vb,
Böbrek hastalıklarına bağlı eritropoietin eksikliği,
Ertrositlerin parçalanması( Hemoliz),
Lösemi,
Beslenme bozukluğu (malnutrisyon ) sonucu;
Folat,
Vitamin B12,
Vitamin B6,
Demir eksikliği,
Multipl Myelom,
Lökosit sayınının (WBC) düşmesine neden olan
hastalıklar:
Otoimmün, kollajen vasküler hastalıklar ( sistemik
Lupus Eritematozus vb. ),
Kemik iliği yetmezliği,
Karaciğer dalak hastalıkları,
Kemoterapi,
Radyoterapi,
İlaçlar,
Zehirlenmeler,
Bazı enfeksiyon hastalıkları,
Lökosit sayısını (WBC) arttıran sebepler.
Enfeksiyon hastalıkları,
İnflamatuar hastalıklar ;
Romatizmal hastalıklar,
Alerjiler,
Otoimmün hastalıklar,
Lösemi,
Stres ( fiziksel yada ruhsal stres),
Yanık gibi doku zedelenmeleri.
Hemoglobin seviyesinin düşmesine anemi denir.
Eritrositler ( RBC) içindeki hemoglobin oksijeni taşıyan
proteindir. Dokulara oksijen taşınabilmesi yeterli eritrosit
ve hemoglobin varlığına bağlıdır.
Lökositler immün sistemin askerleridir. Her türlü infeksiyon
ve inflamasyonda savaşmak üzere lökositler o bölgeye gider.
İltihabı oluşturan ana hücreler lökositlerdir. Lökosiler
birkaç çeşittir .
Nötrofiller ( PNL de denir) iltihabi, mikrobik
reaksiyonlarda savaşan hücrelerin en önemlisidir,
Band Nötrofil ( daha genç nötrofillerdir) fazla olması
yeni bir enfeksiyon varlığını gösterir,
T lenfosit ( hücresel immün cevapta yer alan
savaşcılardır) mantar ve virüslere karşı savaşta görev
alırlar,
B lenfositler ( antikorların yapımında yar alan
lenfositlerdir),
Monositler
Eozinofiller ( alerjik reaksiyonlarda yer alırlar),
Bazofiller.
Referanslar:
1. Newland J. The peripheral blood smear. In: Goldman L,
Ausiello D, eds. Cecil Medicine. 23rd ed. Philadelphia, Pa:
Saunders Elsevier; 2007:chap 161.
2. Zuckerman K. Approach to the anemias. In: Goldman L,
Ausiello D, eds. Cecil Medicine. 23rd ed. Philadelphia, Pa:
Saunders
GLOBULİN
Globülin hem bazı maddelerin kanda taşınması ve hemde vücudun
savunmasında yer alan kan proteinleridir ve 4 guruba ayrılır.
Alfa 1 / Alfa 2 / Beta ve Gamma globulinler.
Gamma globulinler savunma proteinleridir immunoglobulin olarak
bilinirler ( IgG, IgM, IgA, IgE, IgD ).
Elektroforezde saptanan normal protein oranları:
Albumin: Totalin %52-68
Alfa 1 globulin: Totalin %2,4,4,4
Alfa 2 globulin: Totalin %6,1-10,1
Beta globulin: Totalin %8,5-14,5
Gamma globulin: Totalin %10-21
Globulinlerde artışa neden olan sebepler:
Enfeksiyon hastalıkları,
Kronik iltihabi hastalıklar,
Bazı kemik iliği tümörleri,
Romatizmal hastalıklar,
Kanser metastazları,
Böbrek hastalıkları,
Karaciğer hastalıkları Globülin miktarına artışa neden
olur.
B LENFOSİT / T LENFOSİT ORANI
B and T cell screen; Direct immunofluorescence; Erosetting; T and B lymphocyte assays; B and T
lymphocyte assays;
Kandaki T ve B lenfositlerin miktarın ve oranına bakan test
dir. Kanda bakılır.
Aşağıdaki durumlar B ve T hücre oranını etkiler:
•
•
•
•
•
•
•
Kemoterapi,
HIV enfeksiyonu,
Radiyoterapi,
Geçirilmiş enfeksiyonlar,
Steroid ilaç tedavisi,
Stres,
Cerrahi girişim.
T lenfositlerini arttıran sebepler:
•
•
•
•
•
•
•
Akut lenfoblastik lösemi,
Kronik lenfositik lösemi,
İnfeksiyöz mononükleoz,
Multipl myelom,
Sifiliz,
Toksoplazmoz,
Tüberküloz.
B Lenfositlerin sayısını arttıran sebepler:
•
•
•
•
Kronik lenfositik lösemi,
DiGeorge Sendromu,
Multipl Myelom,
Wladenstrom Makroglobülinemisi,
T lenfositlerini düşüren sebepler:
• Konjenital T hücre eksikliği sendromları:
o Nezelof sendromu,
o DiGeorge sendromu,
o Wiskott-Aldrich sendromu,
• Kazanılmış T hücre eksikliği:
o HİV enfeksiyonu,
o HTLV-1 enfeksiyonu,
• B hücre proliferatif hastalıkları;
o Kronik lenfositik lösemi,
o Waldenstrom makroglobülinemisi,
B lenfosit sayısını düşüren sebepler:
•
•
•
•
AİDS,
Akut lenfositik lösemi,
Doğumsal immünglobülin eksikliği sendromları,
Kazanılmış immünglobülin eksikliği sendromları.
Referanslar:
Marks PW, Rosenthal DS. Hematologic manifestations of systemic
disease: infection, chronic inflammation, and cancer. In:
Hoffman R, Benz EJ Jr, Shattil SJ, et al, eds. Hoffman
Hematology: Basic Principles and Practice. 5th ed.
Philadelphia, Pa: Churchill Livingstone Elsevier; 2008:chap 15
BENCE – JONES PROTEİNİ
İdrarda Bence-Jones proteini; Immunoglobulin light
chains – urine; Urine Bence-Jones protein;
Bence – Jones proteini immün sistemin bir parçası olan immün
globülinlerin hafif zinciridir. Bir proteindir, böbreklerden
süzülerek idrarla atılır. Test idrarda bakılır.
Normalde idrarda bulunmaz ancak Multipl Myelom hastalığında
anormal miktarlarda üretildiği için idrarla atılır.
Bence Jones Proteini için normal değerler:
Normalde Bence –Jones proteini negatif olmalıdır.
Bence Jones Proteinin varlığı neyi gösterir?
İdrarda Bence Jones proteini aşağıdaki hastalıklarda pozitif
olur:
•
•
•
•
Multipl Myelom,
Waldenstrom makroglobülinemisi,
Kronik lenfositik lösemi,
Amiloidoz hastalıklarında test pozitif olur.
Referanslar:
1. McPherson RA, Pincus MR, eds. Henry’s Clinical Diagnosis
and Management by Laboratory Methods. 21st ed. Philadelphia,
Pa: WB Saunders; 2006.
2. Hoffman R, Benz Jr. EJ, Shattil SJ, et al., eds.
Hematology: Basic Principles and Practice. 5th ed.
Philadelphia, Pa: Churchill
B CELL
PANELİ
LÖSEMİ
/
LENFOMA
B-cell leukemia/lymphoma panel; B Lenfosit Yüzey
Marker Paneli;
B lenfositleri kanın beyaz hücreleridir. İmmün sistemin önemli
hücreleridir. B cell Lösemi Lenfoma panelinde bu hücrelerin
yüzeyinde yer alan proteinlere bakılır. Bu proteinler lösemi /
Lenfoma tanısında kullanılır. Kan, kemik iliği yada Lenfoma
şüphesinde lenf bezi biyopsisinden bakılır.
Kan örneği immün fenotipleme ile flow citometri yöntemiyle
incelenir.
B cell lösemi / Lenfoma paneli ne için istenir?
• Periferik yaymada anormal lökositler / lenfositler
görülürse,
• Lösemi yada Lenfoma dan şüphelenilirse,
• Lösemi / Lenfoma nın tipini belirlemek amacıyla istenir.
Referanslar:
1. Appelbaum FR. The acute leukemias. In: Goldman L, Ausiello
D, eds. Cecil Medicine. 23rd ed. Philadelphia, Pa: Saunders
Elsevier;2007:chap 194.
2. Bierman PJ, Harris N, Armitage JO. Non-Hodgkin’s lymphomas.
In: Goldman L, Ausiello D, eds. Cecil Medicine. 23rd ed.
Philadelphia, Pa: Saunders Elsevier;2007:chap 196.
3. Kantarjian H, O’Brien S. The chronic leukemias. In: Goldman
L, Ausiello D, eds. Cecil Medicine. 23rd ed. Philadelphia, Pa:
Saunders Elsevier;2007:chap 195.
4. Najfeld V. Conventional and molecular cytogenetic basis of
hematologic malignancies. In: Hoffman R, Benz EJ, Shattil SS,
et al, eds. Hematology: Basic Principles and Practice. 5th ed.
Philadelphia, Pa: Elsevier Churchill Livingstone; 2008:chap 55