BÖBREK HASTALIKLARINDA
AŞILAMA
Dr. Hakan ERDOĞAN
Bursa Yüksek İhtisas Eğitim Ve Araştırma Hastanesi
• 11. Yüzyılda Çinliler Çiçek Aşısı…..
• 1713: Osmanlı’da Çiçek Aşısı ile İlgili İlk Bilimsel Yazı (Royal Society of
London?)…..(Yılda 400 bin ölüm)
• 1721 İngiltere de 3 Mahkum üzerinde deneme…..(Aşı Hayat Kurtarır)
• 1722 İngiltere yetimhanelerde denenmiş……
• 1750 “Sütçü Kadın Gibi Güzel”……..
• 1796’da Edward Jenner çiçek aşısı (Royal Society of London?)…..
• 1885 Pasteur kuduz aşısı
• 1900’e kadar Tifo,Veba Kolera aşıları
DİĞER…
•
•
•
•
•
•
•
•
•
•
1921 BCG aşısı (İlk Canlı Aşı)
1923 Difteri Aşısı
1929 Boğmaca Aşısı
1934 Polio Aşısı
1935 Tifüs ile mücadele (Weigl/Bitle mücadele)
1948 Kabakulak Aşısı
1963 Kızamık Aşısı
1969 Kızamıkçık Aşısı
1974 Suçiçeği Aşısı
1986 Hepatit Aşısı…………………………..
“insanlık tarihinin virüslerle giriştiği dünya savaşında zaferle
ayrıldığı tek cephedir”
1957 Türkiye
1977 Somali
Ülkemizde Aşı Tarihçesi
1930
Çiçek Aşılaması
1937
Difteri-Boğmaca Aşılaması
1952
BCG Aşılaması
1963
Canlı polio Aşılaması
1968
DBT Aşılaması
1970
Kızamık Aşılaması
1981
Genişletilmiş Bağışıklama Programı
1985
Türkiye Aşı Kampanyası
1989
Polio Eradikasyon Programı
1998
Hepatit B aşısının programa eklenmesi
2006
Kızamıkçık, Kabakulak ve Hib aşısının programa eklenmesi
2008
5 Bileşenli aşının kullanılmaya başlanması (DaBTP/Hib)
7 Bileşenli Konjuge Pnomokok aşısının takvime girişi
2010
1.Sınıfta Td ve Canlı polio aşısı yerine DaBT-İPA aşısı
2011
13 Bileşenli Konjuge Pnomokok aşısının takvime girişi
2012
Hepatit A Aşısı takvime girişi
2013
Su Çiçeği Aşısının takvime girişi
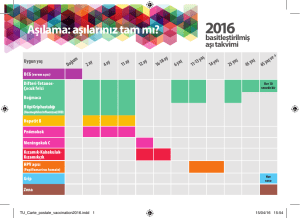
TC.SAĞLIK BAKANLIĞI 2013
ÇOCUKLUK DÖNEMİ AŞI TAKVİMİ
İnfluenza, Rota V, HPV, Meningokok aşısı
Kronik hastalığı olan veya immün sistemi baskılanmış hastalarda;
• Enfeksiyonlara eğilim fazla olması
• Sağlıklı çocuklarda olduğu gibi yeterli immünolojik yanıt
alınamaması
AŞILAMA
ÖZELEŞTİRİ
• Ulusal Aşı takvimin başarı ile uygulanması
• Hastalıkla mücadele ve sık yatışlar
• Aşı patojeninin hastalık geliştirme riski
• Altta yatan hastalığın alevlenme riski
• RT yapılan hastalarda greft rejeksiyon olasılığı
GÜVENLİ?, İMMÜNOJENİTE?, ETKİN?
Aşıların ihmal ve ertelenmesi
HEDEF: ULUSAL AŞI ŞEMASININ ZAMANINDA UYGULANMASI
İmmün Sistem
Doğal Bağışıklık
•Makrofajlar
•Nötrofiller
•Dendritik hücreler
•NK Hücreler
•Sitokin/Kemokin
•C Reatif protein
•Kompleman sistemi
Edinsel Bağışıklık
•T Lenfositler
•B Lenfositler
İmmün Cevap
İŞBİRLİĞİ
Abbas, Immunology
• IFN, IL-1α, IL-6, IL-12, TNF- α
• CXCL-8, MIP-3α, MCP1
•İmmün yanıtta rolü olan hücrelerin uyarılmasında
•Makrofaj, Nötrofil, DH hücrelerin inflamasyon bölgesine çekilmesinde
•Ag sunumunda
•Özgün yanıt tipinin belirlenmesinde
Doğal Bağışıklık
KAS DOKUSU
LENF NODU
Adjuvan: Birlikte verildikleri aşı antijenlerinin
immünojen etkisini arttıran maddeler
• Vücuda giren Ag’nin yüzeyinde, doğal bağışıklık
hücrelerince algılanmasını sağlayan;
• Pathogen Associated Molacular Patterns (PAMP)
• Doğal bağışıklık hücrelerinin bu bölgeleri algılayan
reseptörleri
• Patern Recognation Receptors (PRR)
1- Toll Like Reseptörler (TLR)
2- C Tipi Lektin Reseptörleri (CLR)
3- NOD Protein Benzeri Reseptörler (NLR)
4- RIG-1 Benzeri Reseptörler (RLR)
5-AIM-2 Benzeri Reseptörler (ALR)
Son dönemde aşı çalışmalarında PRR aktivitesini arttıracak yaklaşımlar üzerinde
durulmaktadır.
Fagositik hücrelerin aktivasyonu ve inflamatuar yanıt için
gerekli sitokin ve komokinler salgılanmaktadır.
Edinsel Bağışıklık
Th (CD4)
B Lenfositleri
Plazma Hücreler
Ts (CD8)
Antikorlar
T Bağımlı B Lenfosit Akt
T Bağımsız B Lenfosit Akt
Hazırlık süreci
Etkene özgünlük
Bellek özelliği
Hücre içi patojen
varlığında bağımsız
aktivasyon
Aynı uyarı ile yeniden karşılaşma durumunda
hızlı ve güçlü yanıt verme yetisi
aşıların etki mekanizmasının temeli
CD4/Th Lenfositler
Hücresel Yanıt
Ts Lenfosit aktivasyonu
HANGİ TİP İMMÜN
YANIT?
Ag’nin dozu ve yapısı
Vücuda giriş yolu
Konağın genetik özellikleri
Ortamda bulunan kemokin/sitokinleri tipleri
Humoral Yanıt
B Lenfosit Aktivasyonu ve
Ab üretimi
Aşılar Tarafından Tetiklenen Mekanizmalar
B Lenfosit ve ANTİKORLAR
•Toksinlerin Enzimatik Aktif bölgeleri bağlarlar/Difüzyonunu engellerler
•Viral replikasyonu engelerler
•Virüslerin hücre içine girişini engellerler
•Bakterilerin opsonofagositozunu kolaylaştırırlar, klirensini arttırırlar
•Kompleman kaskadını aktive ederler
•AŞI YANITININ TEMEL ELEMANIDIRLAR
CD8 T Lenfositler (Ts)
•Direk olarak enfekte hücreleri öldürürler (Perforin/Granzyme)
•İndirek olarak antimikrobiyal sitokin salgılayarak enfekte hücreleri öldürürler
Regüle T Lenfositler: Self Ag lere karşı yanıtı baskılama özelliğinin yanı
sıra doku hasarına neden olacak aşırı yanıtı önlerler.
Uzun ömürlü plazma hücreleri Kİ de depolanırlar. Saniyede yüzbinlerle ifade edilen
yoğun Ab üretimi yaparlar. Ag uyarısı geçtikten sonra bile Ab üretmeye devam ederler
Bellekli T hücreleri Ag uyarısı ile hafızalarını kullanarak işlevsel özellik kazanırlar.
Bellekli T hücreleri az miktarda lenfoid dokularda bulunsalar da daha çok non-lenfoid
dokularda ve mukozal yüzeylerde bulunurlar
AŞI TİPLERİ
İnaktif Aşılar
Protein
(Ölü , subünit, hücre
komponenti)
Pertusis (Sel. ve asel)
Polio Salk
Hepatit B
Hepatit A
İnfluenza
İnsan Papilloma Virüsü
Kuduz
Canlı Aşılar
Toksoid
Konjuge Aşılar
Difteri
Tetanoz
Hem. İnfluenza B
Pnömokok
Meningokok
Tifo
Rotavirüs
MMR
Varicella
İnfluenza
Polio Sabin
Hepatit A
Tifo
BCG
Polisakkarit Aşılar
Hem. İnfluenza B
Pnömokok
Meningokok
Tifo
• CANLI AŞILAR
• İNAKTİF AŞILAR
•
Humoral+Hücresel İmmünite
•
Humoral İmmünite
•
Bakteri veya virusun hastalık
oluşturan türü ve aynı antijenik yapıyı
taşıyan başka suş kullanılır
•
•
Hafif bir enfeksiyon görülebilir
Enfeksiyon etkenlerinin fiziksel
ve kimyasal etkilerle inaktiva
edilerek enfeksiyözitelerinin
ortadan kaldırılarak hazırlanan
aşılardır.
•
İmmunizasyon daha uzun süreli ve
yüksek dozda olur
•
İmmünizasyon daha zayıftır.
•
Kalıcılık için dozun tekrarı
gerekir
•
Virülan hale geçebilir
Polisakkarit Yapıdaki Aşılar
Siegrist, 2008, WHO
Protein Yapıdaki Aşılar
Siegrist, 2008, WHO
Protein-Polisakkarit (Konjuge) Yapıdaki Aşılar
Yüksek afiniteli Ab üretimi ile karakterize uzun ömürlü plazma hücreleri ve bellek
hücrelerine dönüşürler.
Tekrarlayan dozlarda da Ab yanıtı daha da artar ve uzar.
Siegrist, 2008, WHO
Canlı Aşılar
Siegrist, 2008, WHO
Aşıya Antikor Cevabı
Bir kaç yıl süreli
Siegrist, 2008, WHO
Böbrek Hastalıkları ;
• Hem doğal bağışıklık hem de kazanılmış bağışıklıktaki
yetersizlikten dolayı
• Ayrıca spesifik risk faktörlerine bağlı
–
–
–
–
–
–
–
Ödem
Proteinüri
Üremi
Malnütrisyon
Diyaliz tedavileri
Kortikosteroid
Diğer immün süpresif tedaviler
Bağışıklık Sistemi Zayıf Hastalar
• Enfeksiyonlara eğilimin fazla olması
–
–
–
–
–
Varicella
Pnömokok
Hepatit B
TBC
İnfluenza
• Sağlıklı çocuklarda olduğu gibi aşılara yeterli immünolojik yanıt
alınamaması
• Aşı yanıtı oluşsa bile sağlıklı çocuklara göre yanıt daha hızlı
azalmaktadır
BÖBREK HASTALIKLARI VE AŞILAMA
• Steroid tedavisi ve immün süpresif tedavi alanlarda
aşılama
• Konjenital Nefrotik sendrom’da aşılama
• KBY’de aşılama
• Renal Transplantasyon yapılanlarda aşılama
• aHUS tedavisinde kullanılan Ecluzimab ve aşılama
KILAVUZLAR?
LİTERATÜR?
Steroid Tedavisi Alan Hastalar
• Nefrotik Sendrom (NS)
– Steroid Yanıtlı NS/Steroid Dirençli NS
• Hangi Aşı Ne zaman aşı yapılmalı?
• Aşı yanıtı??
KISITLI LİTERATÜR
• NS Relaps?
DİĞER GLOMERÜLER HASTALIKLARDA AŞI ÇALIŞMASI YOK
Steroid Alan Hastalarda Aşılama
• Nefrotik Sendrom (NS)
• Ödematöz doku
•T ve B Lenfosit disfonksiyonu
• Yetersiz sentez; IgG seviyeleri düşüktür
• Faktör B’nin idrarla kaybı
• Steroid Tedavisi CD4 T Lenfositlerinin aktivitesini inhibe eder
HEDEF: ULUSAL AŞI ŞEMASININ ZAMANINDA UYGULANMASI
KÖTÜ AŞI YANITI!!!
Steroid ile birlikte veya yalnız İmmün Süpresif Tedavi
Alan Hastalar
•
•
•
CyA, CyC, AZA, MMF, TAC, RTX , Sirolimus+ Steroid
Daha immünsüpresif
Çocukluk yaş grubunda aşı çalışmaları az
CyC/Klorambusil/NM: Alkilleyici ajanlar
Lenfositlerde DNA replikasyonu inh/Hücre ölümü
MMF: İnozin Monofosfat Dehidrogenaz inh/ T ve B Lenfosit proliferasyon inh
CyA/TAC: Aktif T Lenfositlerinin IL ilişkili büyüme ve dif. İnh.
AZA: Aktif Lenfosit inh
Sirolimus: Yetersiz Sitokin üretimi/ B Lenfosit fonksiyonlarında bozulma
RTX: Periferik B Lenfosit fonk da azalma
Aşı cevabı için gerekli yollarda yetersizlik
KS ve/Veya Diğer İS Tedavileri Alan Hastalarda Canlı
Aşılar
Canlı Aşılar; İmmün süpresif hastalarda kontrendikedir
• Zayıflatılmış durumlarını kaybederler
• Aşıdaki organizmanın çoğalması sebebiyle hastalığa yol açarlar
Canlı aşıların inaktif formları önerilmelidir
Steroid Tedavisi
≥ 2mg/kg
≥ 14 gün ≥ 20 mg/g veya gün aşırı
Diğer İS Ajanlar kullanılırken
Canlı Aşılar yapılmamalıdır
Kan, Plazma ve Ig verilen hastalarda da en az 6 ay süre ile canlı aşılar ertelenmelidir
İnaktif Aşılar:
•
•
•
•
•
İmmün süpresif hastalarda genelde güvenlidir.
Tüm inaktif aşılar primer hastalığın stabil olduğu en uygun zamanda yapılmalıdır.
Tekrar dozları da zamanında yapılmalıdır.
Aşıdan sonra koruyucu Ab titreleri kontrol edilmelidir
Ancak her zaman yeterli immün cevabı oluşturamayabilir.
– Yüksek doz
– Sık tekrarlayan dozlar
• İS çocuklarda rutin aşılamaya ek olarak
–
–
–
–
Hepatit B aşısı
Pnömokok aşısı
İnfluenza aşısı
Su çiçeği Aşısı
Hindistan’da Hepatit B aşısı yaygın değil
33 SSNS, SDNS 1-18 yaş
Daha önce aşılanmamış hastalar, remisyonda iken 20 mcg (IS tedaviden en az 8 hafta sonra)
Standart aşılama şeması (0, 1, 6.ay)
Son aşıdan sonra en az 1 ay geçmiş
SDNS’lu olgularda; Steroid+CsA, Siklofosfamid, MMF
Hepatit B aşısının koruyuculuğu sağlıklı çocuk ve adelosanda %95’in üzerindedir
Mantan M. Pediatr Nephrol (2013) 28: 2125–2130
Seronegatif/SSNS 41 hasta/30 kontrol
<11 yaş 10 mcg, >11 yaş 20 mcg 0, 1, 2, 12 ay
Aşılamanın başlangıcında tüm hastalar remisyonda
3 grup:
1.Grup: İlk 3 doz sırasında en az 2 hafta full doz steroid alanlar (n=14)
2.grup: İlk 3 doz sırasında gün aşırı 2mg/kg veya daha az steroid alanlar (n=10)
3.grup: Steroid almayanlar (n=17)
6.Ay
Seropozitivite (%)
12.Ay Seropozitivite(%)
15.Ay Seropozitivite(%)
Total
53,6
63,4
87,8
Grup 1
28,6
50
78,6
Grup 2
50
50
90
Grup3
76,5
82,4
94,1
Kontrol
100
Aşı Öncesi Atak Oranı: 0.12 ± 0.19/Ay
Aşı Sonrası Atak Oranı: 0.4 ± 0.12 /Ay
p=0,002
Yıldız N et all.(2013) Vaccine 31: 3309–3312
Hepatit B Aşısı
• Hepatit B aşılaması sonrası Serokonversiyon oranları
düşük olduğundan
• 4 dozlu şema (0, 1, 2, 12. aylar)
• 3 dozlu şema (0, 1, 6 aylar), çift doz
AŞI YANITINDA ARTIŞ YOK
Yıldız N et all.(2013) Vaccine 31: 3309–3312
Mantan M. Pediatr Nephrol (2013) 28: 2125–2130
Hepatit B Aşısı
• IS hastalarda Hepatit B aşılaması ile ilgili resmi kılavuzlarda bir
değişiklik yoktur.
• 3 dozlu şema (0, 1 ve 6. aylarda)
• 18 yaş altı 10 mcg
• 18 yaş üstü 20 mcg
• Son dozdan 1 ay sonra Anti-HbS> 10mIU/ml
• Anti HbS < 10mIU/ml Tekrar 3 dozlu şema
Meningokok Aşıları:
A-C Polisakkrit Aşı
Tetravalan Polisakkarit Aşı (A, C, Y, W-135)
Serogrup C Konjuge Aşı
Tetravalan Konjuge Aşı (A, C, Y, W-135)
<18 yaş, 106 SSNS, Remisyonda, Konjuge Meningokok C Aşı
Aşı Öncesi : 63 Atak/12 Ay
Abeyagunawardena AS, (2003) Lancet;362:449–50.
Aşı Sonrası: 96 Atak/12 Ay
p=0,009
Konjuge Aşı: Komplex Ag, T Lenfositlerinin Uyarılması, Aşırı Sitokin salınımı,
Glomerüler Hasar, Atak
Konjuge Pnömokok Aşısı, Konjuge H.İnfluenza Aşısı atak sıklığında artış yok.
1-17 yaş, 53 SSNS, Remisyonda, Konjuge Meningokok C Aşı
Aşı Öncesi: 25 Atak/12 Ay
Aşı Sonrası: 26 Atak/12 Ay
Taylor B, (2007) ArchDis Child; 92:887–9.
p>0,05
NS ve İnvazif Pnömokok Hastalıkları (IPH)
• PS Pnömokok Aşısı (Pnomo23) (23 Valanlı)
– Zayıf immunojen, kısa süreli immünite/5 yılda bir tekrar
– Sağlıklı çocuklarda olduğu gibi 4-5 yıl koruyucu
– 2 yaşından önce önerilmez
• 7 Valanlı Konjuge Aşı (Prevenar 7) (2000)
• 10 Valanlı Konjuge aşı (Synflorix)
• 13 Valanlı Konjuge Aşı (Prevenar 13) (2012)
Etkin, Güvenli, Ataklarla ilişki yok
23 Valanlı Pnömokok Aşısı
SSNS
1. grup 30 hasta: Atak başlangıcında tam doz steroid alan hastalar
2. grup 13 hasta: Gün-aşırı düşük doz steroid alan remisyondaki hastalar
Erken dönemde yüksek titreler
Yüksek doz steroid aşı yanıtını değiştirmiyor.
Uzun dönemde PS aşıların koruyuculuğu azalıyor. Uzun dönemde de IPH yok.
Ulinski T (2008) Pedİatr Nephrol. 23;1107-1113
Remisyon
Grup 1: Gün aşırı <1 mg/kg Steroid (n=15)
Grup 2:Çalışmaya alınmadan önce en az 6 ay Steroid+CyA veya MMF (n=18)
Grup 3: Kontrol (n=16)
0 ve 12-14 ay 2 kez 0,5 mcg PCV7 IM
1.ay: >5 serotip koruyucu Ab seviyeleri (%100/%94/%100)
12-14. ay kontrol grubuna göre azalmakla beraber devam etmiş (%94/%86%/%100)
12-14. ayda yapılan tekrar dozu ile Ab titreleri artmış
Atak sayısında artış yok
Son dozdan sonra 18 aylık izlemde IPH saptanmamış.
2 yaşından büyük IS hastalarda
PCV-13+PPV23 önerilmekte
AŞILARDA BULUNMAYAN SEROTİPLER İÇİN IPD RİSKİ
IS HASTALARDA PNÖMOKOK AŞILARI DOZ
ŞEMASI
Yaş
Aşı Öyküsü
Aşı Sayısı ve Tekrar
Doz
<2 yaş
Yok
PCV13
3D+1R
7-11 Ay 2D+1R
12-24 Ay 2D
Aşı doz aralığı 1-2 Ay
Tekrar Dozu 1 Yıl
2-6 Yaş
Aşıları yapılmış
PCV13 1D+ PPV23 1D
PPV23 1R
PCV13 2D+PPV23 1D
PPV23 1T
PCV13-PPV23
arasında 8 hafta
Aşılanmamış veya 2den az
PCV13 yapılmış
>6 Yaş
PCV13 1D+PPV23 1D
NS ve İnfluenza Aşısı
Viral ÜSYE-Atak sıklığında artış
•
•
•
•
•
•
19 Hasta/10 Kontrol grubu
Remisyonda ve hiçbir tedavi yok
Daha önce İnfluenza aşısı yapılmamış
1 ay ara ile 2 aşı (< 6 yaş 0,25 ml/>6 yaş 0,5 ml)
Aşılamadan önce ve son aşıdan 1 ay sonra kan örnekleri alınmış
Yalnızca 8 hastadan 6 ay sonra kan örneği alınmış
Korunma Oranları 1.ay: 78,9/80
6.ay: 87.5/TÜM IS HASTALARA YILLIK INFLUENZA AŞISI
Poyrazoğlu HM. (2004) Pediatr Nephrol 19:57–60
NS ve Varicella Aşısı
2-11 yaş arası 20 hasta SSNS, Remisyonda, tek doz aşılama
Aşıdan 8 hafta sonra serokonversiyon % 85 (Kontrol %86)
Alpay H, (2002) Pediatr Nephrol 17:181–183
1 hasta da 20 gün sonra relaps
Daha önce seropozitif olan 2 hasta da hafif su çiçeği enfeksiyonu
4 hasta da aşıdan 4-12 hafta sonra relaps (Doğal seyir)
2 yıl sonra 14 hasta yeniden değerlendirilmiş; serokonversiyon (+).
Sonuç: NS hastalarda
• Aşılar güvenli (Canlı-İnaktif)
• Steroid veya steroid dışı IS tedavi alanlarda aşı yanıtı
sağlam çocuklara göre azalıyor
• Yıllık İnfluenza aşısı
• PCV13+PPV23 Birlikte uygulanmalı
• Hepatit B normal doz ve 0, 1, 6. aylarda aşılama uygun
•
Konjenital Nefrotik Sendrom
•
•
•
•
•
•
•
•
Nadir, genetik bozukluk
İmmünsüpresif tedaviye yanıtsız
İdrarla kompleman ve Ig kaybı
Enfeksiyon ve Tromboembolik komplikasyonlar
Profilaktik Anibiyotik ve Ig yararı yok
Aşılama faydasız?
Amaç transplantasyona hazırlamak
Nefrektomi sonrası aşılama
•
•
•
•
3 Aylık Aşılama
2,5 y PD
6 Hafta sonra Bilateral Nefrektomi
4 y Kadaverik Renal Tx
KBY ve Diyaliz Hastalarında Aşılama
Enfeksiyonlar
Mortalite ve Morbititenin 2.en sık sebebi
Mortalite 0,025
<2 Yaş Diyaliz Hastaları
<9 Yaş Hastalarda Hastaneye Yatış
2001-2005; 500/1000
2006-2010 ; 600/1000
Mitsnefes MM. (2013) Am Med Assoc. 309; 1921-9
USRDS 2013 annual data report
AŞI İLE ÖNLENEBİLİR HASTALIKLAR
KBY ve Diyaliz Hastalarında Aşılama
•
•
•
•
•
Malnütrisyon
Artmış intracellüler Ca
Anemi
Üremik toksinler
Diyaliz tedavileri
• Hem doğal hem de kazanılmış bağışıklıkta yetersizlik
•Fagositik hücre fonk da azalma
•T ve B Lenfosit fonsiyonlarında azalma
•Th Lenfositlerde fonsiyon kaybı
•Lenfopeni
Kutanöz Bariyerin Bozulması(HD,PD)
•
•
•
Bakteriyemi
Çıkış Yeri enfeksiyonları
Peritonit
KBY ve Diyaliz Hastalarında Aşılama:
Bildiklerimiz
Son Dönem Böbrek Hastalarında ve özellikle diyaliz hastalarında;
• Yeterli immünite sağlanamıyor
• İmmünite sağlansa da uzun süre devam ettirilemiyor
•Renal Tx hazırlığı
Kılavuzlar?
Öneriler….
Centers for Disease Control and Prevention (CDC)
The United States Advisory Committee on Immunization Practices
(ACIP)
Literatür
Randomize kontrollü çalışma yok, Az vakalı çalışmalar, Olgu sunumları
ÖNERİLER
Centers for Disease Control and Prevention (CDC)
The United States Advisory Committee on Immunization Practices (ACIP)
HEDEF: ULUSAL AŞI ŞEMASININ ZAMANINDA UYGULANMASI
AŞILAMA ŞEMASI SAĞLIKLI ÇOCUKLARDAN FARKLI DEĞİL (HEPATİT B AŞISI HARİÇ)
HEPATİT B, PNÖMOKOK, VARİCELLA , MMR VE İNFLUENZA ÖNEMLİ
Hepatit B Aşısı-Diyaliz
Tek Merkezli, Retrospektif, 10 yıllık veriler, Evre 5 KBY, 202 Hasta
1. Grup Pre-Diyaliz Hastası
2. Grup Diyaliz Hastası
0, 1, 6. Ay aşılama Çift Doz, Koruyucu Düzey: anti-HBs>10 mIU/ml
1. Grup koruyucu düzey
2. Grup koruyucu düzey
P<0,001
Median Süre 106,3 Ay (95 % CI 93,9-124,4)
Median Süre 37,1 Ay (95 % CI 24,2-72,3)
Diyaliz Hastalarında immünite kaybı risk oranı 6,13 (95 % CI 2,87-13,08)
Hepatit B Aşısı-Diyaliz Etkinliği
Erişkin Çalışması, 32 Hasta
Baslenme durumu, diyaliz yeterliliği, rezidüel renal
fonksiyonlar
40 mcg, 0, 1, 2, 6. aylarda aşılama
1. Yıl Aşı Yanıtı % 66
20 Hasta Yanıtlı (KT/V 2,37)
12 Hasta Yanıtsız (KT/V 2,01)
p= 0,02
Dacko C (1996) Adv Perit Dial. 12:315-7.
KBY’li Hastalarda Hepatit B Aşılaması
• Tüm Prediyaliz hastaları/PD/HD
• 20 mcg Aşılama/0,1,6. Ay
• Antikor titresi >10 mIU/ml
• Yıllık kontrol
• Titre düşükse aynı şema tekrar…
•
•
•
Prospektif Çalışma, 44 KBY hastası, 1-18 yaş arası
PSV-23, 1 doz aşılama
Kan örnekleri 1, 6, 12 ayda alınmış
• 1.Ay % 83
• 6. Ay % 68
• 12 Ay %48
Fuchshuber A(1996) Neph Dial Transplant. 11: 468-473
•
•
•
•
•
Prospektif Çalışma, 48 KBY hastası, 1-9 yaş arası
PCV-7, 2 Ay ara ile, 2 doz aşılama
Kan örnekleri 1.dozdan önce ve 2. dozdan 60 gün sonra alınmış
Grup-1:Prediyaliz
Grup 2: PD/HD
Vieira S (2009) Pediatr Nephrol 24:83–89
KBY’li HASTALARDA PNÖMOKOK AŞILARI DOZ ŞEMASI
Yaş
Aşı Öyküsü
Aşı Sayısı ve Tekrar
Doz
<2 yaş
Yok
PCV13
3D+1R
7-11 Ay 2D+1R
12-24 Ay 2D
Aşı doz aralığı 1-2 Ay
Tekrar Dozu 1 Yıl
2-6 Yaş
Aşıları yapılmış
PCV13 1D+ PPV23 1D
PPV23 1R
PCV13 2D+PPV23 1D
PPV23 1T
PCV13-PPV23
arasında 8 hafta
Aşılanmamış veya 2den az
PCV13 yapılmış
>6 Yaş
PCV13 1D+PPV23 1D
KBY’li HASTALARDA İNFLUENZA AŞISI
KBY Hastalarında aşı Yanıtı % 30-90 (Antikor Titresinde 4 kat Artış)
Kontrol grubundan Farklı Değil
Güvenli, etkin?
Tüm hastalara , diyaliz çalışanlarına yıllık aşılama
Daha fazla çalışmaya ihtiyaç var
•
•
Diyaliz Programında izlenen 50 hasta
4-8 hafta ara ile 2 doz Su Çiçeği aşısı
Furth SL, (2003) Pediatric Nephrol 18:33–38
•
Tek doz aşılama ile diyaliz tedavisi yapılan hastalarda %85-%88 koruma sağlanmış.
Webb NJ, (2000)Arch Dis Child 82:141–143
Sağlıklı çocuklarda Su Çiçeği Aşısı Koruyuculuğu % 95-99
•
•
•
DTB, 9 hasta, Yaş<42 hafta, Kronik Periton Diyalizi
En az 2 aşı
8/9 hasta da koruyucu Ab titresi (%88)
•
•
•
•
Neu AM, (1997)Adv Perit Dial 13:297–299
Hib, 10 hasta, Yaş<42 hafta, Kronik Periton Diyalizi (4-33 ay)
Rutin aşı Şeması
9/10 hasta da koruyucu Ab titresi (%90)
Aşı sonrası 22. aya kadar koruyucu düzeyler devam etmiş
Neu AM, (1998) Pediatr Nephrol 10:84–85
•
•
•
•
Hib, 13 yıllık dönemde, 42 hasta, Yaş<5 yaş, Kronik Periton Diyalizi
Rutin aşı Şeması
Tüm hastalarda koruyucu Ab titresi (+)
Dany Drash sendromlu 1 hastada H.İnfluenza Peritoniti
Laube GF, (2002) Pediatr Nephrol 17:638–642
•
•
49 Diyaliz hastası, IPV aşılaması sonrası serokonversiyon %86 (42/49)
Koruyucu Ab titresinde 4 kat artış
Sipilä R (1990) Nephrol Dial Transplant 5:352–355
•
•
•
10 Diyaliz hastası, 15-33 Ay arası
MMR aşılaması sonrası
Kızamık %70/Kabakulak %50/Kızamıkçık %80
•
•
•
•
MMR Aşısı, 13 yıllık dönemde, 62 hasta, Yaş<5 , Kronik Periton Diyalizi
Rutin aşı Şeması (2 doz), 15-18 ay 1.doz, en az 1 ay sonra 2.doz
Son aşılamadan 2 ay sonra Ab titresi
%100 koruyucu Ab titresi
Schulman SL (1992) Pediatr Nephrol 6:187–189
Laube GF, (2002) Pediatr Nephrol 17:638–642
• HPV ile ilgili 2 aşı vardır.
– Kuadrivalan aşı (Gardasil) (0,2,6. ay)
– Bivalan Aşı (Cervarix)
(0,1,6. ay)
– İdeal zaman 11-12 yaş
•
•
•
•
•
2008-2012 , 9-21 y arası, 57 kız hasta.
25 pre-diyaliz, 9 Diyaliz, 23 post-Renal TX
Kuadrivalan Aşı, 0,2,6. Ay, HPV 6,11,16,18. serotip
Pre-diyaliz ve Diyaliz grubunda 7-18. ay arsı ve 18.35 ay arası %100 koruyucu Ab titresi saptanmış
Renal Tx grubunda ise her iki dönemde tüm serotiplerde koruyucu Ab titresi %75’in altında kalmış
(Median Tx süresi 29 ay).
Nelson DR, Neu AM, (2016) Clin J Am Soc Neph
Renal Tx’da Aşılama
•
•
•
•
AŞILAMA
Ne kadar etkin???? Graft Kaybı??????
Kılavuz yok
Çok merkezli, randomize, prospektif kontrollü çalışmalar yok
The American Society of Transplantation (AST) (2013)
The Infectious Diseases Society of America (IDSA) (2013)
The United States Advisory Committee on Immunization Practices (ACIP)
Aşı Etkinliği Suboptimal
HİÇ BİR AŞI GRAFT KAYBINA YOL AÇMIYOR!!!!
Renal Tx Öncesi Aşılama
• Altta yatan hastalık-komplikasyonları
• Erken Tx gerekliliği
• Tx öncesi tahmin edilemeyen bekleme zamanı
Solid Organ Tx yapılan olgular için tavsiye edilen aşılama
şemasının %30’u tamamlanmış.
Verma A(2006) Pediatr Transplant 10:536–548
•
•
•
•
•
Renal Tx öncesi aşıların tamamlanması (Özellikle Canlı Aşı)
Daha hızlı sürede, sık intervallerle aşılama
Tx öncesi mümkünse Ab titrleri değerlendirilmeli ve gerekirse rapel dozlarla araya
girilmelidir
Canlı aşılar Tx’dan 1 ay önce tamamlanmalıdır
Tx öncesi hastanın TBC yönünden değerlendirilmesi
– ppd
– Quentiferon Gold
Renal Tx Sonrası Aşılama
•
•
•
•
Renal Tx sonrası ilk 2?- 6 ay hiç bir aşı yapılmamamlıdır
Bu süreden sonra inaktif aşılar yapılabilir
Canlı aşılar Kontrendike
Mutlaka yapılması gerekiyorsa da inaktif formlar tercih edilmelidir
(MMR/Varicella?)
İlk 1 ay içinde İnaktif İnfluenza Aşısı salgın dönemlerinde
yapılabilir.
IDSA 2013
Renal Tx Adayları
KONTRENDİKE
YAPILABİLİR?
•
•
•
•
•
•
• Canlı Aşılar
• MMR
• Varicella
Canlı Aşılar
Oral Polio
BCG
Su Çiçeği Aşısı
İnhale influenza aşısı
Oral Tifo Aşısı
İNAKTİF AŞILAR YAPILABİLİR
Renal Tx’da Suçiçeği Aşısı
Pred+Aza+CsA
1 hasta da 15. gününde hafif suçiçeği döküntüleri
Diyaliz/Renal Tx grubu arasında fark yok
Transplantasyonda güvenli?
Zamora I, (1994) Pediatr Nephrol 8:190–192
KC Tx Yapılan 18 Hasta ‘da Kızamık/MMR Aşısı
TX yaşı 6-26 Ay arasında
1 hastada 3. haftada AR gelişmiş
Aşıya ait bir yan etki görülmemiş
Seropozitivite %41
Rand EB, J Pediatr (1993) 1123:87–89
Transplantasyona Hazırlanan Hastalar
51 Hasta 2-17 Yaş arası
31 Hasta PD, 7 Hasta HD, 13 Pre-Diyaliz
Tüm hastalarda protein atılımı <40 mg/m2/s
Kızamık
%
Kızamıkçık
%
Kabakulak
%
Su Çiçeği
%
Hepatit B
%
Hepatit A
%
Tüm Hastalar
72,5
64,7
64,7
72,5
84,3
76,5
<6 yaş n=12
75
75
41,7
58,3
91,7
66,7
> 6 Yaş n=39
76,9
64,1
76,9
76,9
82,1
79,5
Hepatit A ve Su çiçeği Aşısı Yapılmamış
Tüm hastalara BCG, DTaB, Polio
•
•
•
•
KS+AZA+CsA Tedavi protokolü
Hepatit B Aşısı, 78 hasta, Yaş 1-19, Prediyaliz, HD, PD, Post-TX
Rutin aşı Şeması (0, 1, 6.ay), 20 mcg
Son aşılamadan 1 ay sonra AntiHBs titresi (7.ay)
• Tüm hastalar: %91 (61/67)
• Pre-Diyaliz: %95 (21/21)
• PD: %79 (20/21)
• HD: %92 (12/13)
• Renal Tx %66 (8/12)
Watkins SL, (2002) Am J Kidney Dis 40:365–372
KC Tx’da Hepatit B Aşısı
RTx yapılan hastalarda gelişen IS durum hızlı ve ciddi HB enfeksiyonuna yol
açabilir.
Yeni bir enfeksiyon ? Reaktivasyon?
Literatür KC Tx yapılan hastalarla ilgili olmakla beraber bizim için yol göstericidir.
HBV Aşılaması:
Kc Tx, >1 yaş/47 Hasta
<30 kg 10 mcg, >30 kg 20 mcg, 0-1-6 Ay
% 85 Serokonversiyon
% 66 (CsA+AZA+KS)
% 84 (CsA+KS)
% 100 (CsA)
CsA Kan düzeyi ile aşı yanıtı arasında ilişki saptanmamış
Duca P, (2001). J Pediatr Gastroenterol Nutr 32:168–170
Renal Tx öncesi
Hızlandırılmış Aşı şeması ????
0-10 ve 20 gün/0-7-28.gün/1 yıl sonra Rapel
Renal Tx’da Aşılama
• PCV -7 / %30-100 Etkinlik
• PCV-7/PCV-7+PPV benzer etkinlik oranları.
• İnflenza Aşısı/Tx sonrası 3-10.yıl/H1N1 Ag/%93
Seropozitivite
• Tx öncesi aşılama/Su Çiçeği Aşısı
– Tx öncesi/2 doz S.Çiçeği aşısı yapılan 50 KBY’li olgu
– 16 hasta Renal Tx/Tx’dan 3 yıl sonra koruyucu Ab düzeyleri devam ediyor
Eckerle I, (2013). PLoS One 8:e56974
Lin PL (2005). Pediatrics 116:160–167
Scharpe J, (2008). Am J Transplant 8:332–337
Furth SL(2013) Pediatr Nephrol 18:33–38
Renal Tx’da Aşılama
• 10 KC, 5 Kalp, 8 Böbrek Nakli
• Kızamık ve Varicella/TX öncesi Koruyucu Ab titresi (+)
• 6 ay sonra:
– % 22,2 Kızamık Koruyucu Ab düzeyleri kaybolmuş
– % 11,1 Varicella Koruyucu Ab düzeyleri kaybolmuş
• KC/Kalp/Böbrek Tx arasında istatistiksel fark yok.
Warmington L (2005). Pediatr Transplant 9:311–314
• Tx öncesi hastanın TBC yönünden değerlendirilmesi
– Ppd
– Quentiferon Gold
• Tx öncesinde aşılamasının yapılması
• Tx Sonrası 6. aydan sonra Aşılama
Ev temasları/Kardeşler mutlaka aşılanmalı (MMR/Varicella)
Oral Polio ve Rotavirüs aşısı yapılmamalıdır
Ecluzimab Tedavisi ve Aşılama
•
•
•
•
aHUS
C5 Blokajı-Monoklonal Ab
Terminal kompleman aktivasyonun blokajı
Ciddi Meningokok Septisemileri
•
•
•
•
•
Öneri Tetravalan Konjuge veya (PS) Aşı
Multilkompenent Serogrup B Aşısı ile kombinasyon???
Aşı titreleri oluştuktan sonra Ecluzimab tedavisi?????
Aşılama tedaviden 2 hafta önce tamamlanmalı?????
Aşılamaya rağman Ölümcül Meningokok hastalığı????
Antibiyotik profilaksisi
Penisilin Veya Siprofloksasin
Yeni Aşılar
• Serogrup B Menenjit Aşısı
• CMV
• RSV
Canlı Aşılar:
İmmün süpresif hastalarda kontrendikedir
• Zayıflatılmış durumlarını kaybederler
• Aşıdaki organizmanın çoğalması sebebiyle hastalığa yol
açarlar
Aşıların inaktif formları önerilmelidir
İmmün Cevap
Abbas, Immunology
CD4-Th Hücreler
• Direk Etkiler
– Th1: Protozoon,
virüz ve bazı
bakteriler
– Th2: B Lenfositlerinin
Ig üretiminde, mast
hücre ve
eozinofillerin
farklılaşmasında ,
Helmint ve bazı
bakteri
enfeksiyonlarında
• İndirek Etkiler
• Naif CD8 hücrelerini
uyarmak
• Bellekli B ve CD(
hücre gelişimine
katkıda bulunmak
• Antikor yanıtını
düzenlemek
CD8 Lenfositler-Ts Hücreler
• Hedef hücreleri (Virüsler) lizise uğratırlar
• IFN-Gama vb sitokinler üreterek viral
replikasyonu baskılama
• Ts hücrelerin aktivasyonunda Th hücrelerden
gelecek olan sitokin uyarısına gerek vardır.
Antikorların Etki mekanizmaları
• Virüs enfeksiyonlarında
– Viral partiküllerin yüzeyinde yer alan hedef prot
karşı nötralizan Ab’lar
– Ab’ların Fc uçları kompleman kompenentleri ile
virüs atrasında köprü/Viroliz
– Viral partiküllerin fagositoz
– Ab’a bağımlı hücresel sitotoksite mekanizmalarını
harekete geçirirler
Antikorların Etki mekanizmaları
• Bakteri enfeksiyonlarında
– Non-nötralizan Ab’lar yüzeydeki virülans faktörü
olan Ag’lere bağlanarak
– Salgıladıkları bakteri toksinlerini bloke ederek
– Komplemanı bağlama ve fagositozu kolaylaştırma
Bellek Özelliğinin Kalıcılığı
ANTİJENLE İLİŞKİLİ
•Reenfeksiyonlar
•Ag’nin depolanması yada persistansı
•DH lerin Ag-Ab kompleksini uzun süre taşıması
ANTİJENLE İLİŞKİLİ OLMAYAN
•Uzun ömürlü plazma hüc. Ag’ik uyarı olmadan da uzun süre Ab sentezlemeleri
•Ag’nin bulunmadığı ortamlarda bellekli T ve B lenfositlerinin varlıklarını sürdürmeleri
Doğal Bağışıklık
•
•
•
•
Vücuda girişi engelleyerek etkili olmaya çalışır.
Hızlı etki gösterir ve hafızaya alamaz.
Mikroorganizmaya spesifik olmayan yanıtı verir.
Edinsel bağışıklığın aktivasyonunu sağlamak
B Lenfositleri ve Humoral Yanıt
• B Lenfositlerinin işlevsel özelliğe sahip yapı
taşları dolaşımda belli süre kalıcılık özelliğine
sahip Ab’lar
– TLR ve aktive Dendritik hücrelerden gelecek
sitokin katkısı
– Th hücrelerden gelecek yardım
– B Lenfosit yüzeyinde respt. Ag uyarısı
CD8 Lenfositler-Ts Hücreler
• Ts hücrelerin aktivasyonunda Th hücrelerden
gelecek olan sitokin uyarısına gerek vardır.
• Hedef hücreleri (Virüsler) lizise uğratırlar
• IFN-Gama vb sitokinler üreterek viral
replikasyonu baskılama
B lenfositlerinin Bellek Özelliği
• Bellekli B Lenfositleri
• Plazma hücreleri
– Kısa ömürlü plazma hücreleri
– Uzun ömürlü plazma hücresi (Bellekli plazma hücresi)
• Ag’ni tanıyan B lenfositleri çoğalır
• Öncelikle kısa ömürlü plazma hüc • Uzun ömürlü plazma hücreleri
dönüşürler
• Saniyede yüz-binlerle ifade
– Günlerle ifade edilen Ab üretimi (ıgM)
– Hızlıca yıkılırlar
edilen yoğun Ab üretimi
• Uyarı ortadan kalktıktan sonra
Ab üretmeye devam ederler
T lenfositler ve Bellek Özellikleri
Effektör
CD8
Ts
CD8
Sitokin üretimi
Hedef hücre Lizisi
Memory
CD48
Polisakkarit Yapıdaki Aşılar
Protein-Polisakkarit (Konjuge) Yapıdaki
Aşılar
• Varicella enfeksiyonu/Dissemine enfeksiyon
• Erken yaşta geçirilen HBV enfeksiyonları
•
•
•
•
Artmış kronikleşme riski
KC Yetmezliği
Hepatocellüler CA
Morbidite/Mortalite
• İnfluenza/Ciddi komplikasyonlar
• İnvazif Pnömokok enfeksiyonları (Proteinürik hastalarda)
• Pnömoni/Peritonit/Menenjit
• Penisilin ve Sefalosporin dirençli
Remisyon
Grup 1: Gün aşırı <1 mg/kg Steroid (n=15)
Grup 2:Çalışmaya alınmadan önce en az 6 ay Steroid+CyA veya MMF (n=18)
Grup 3: Kontrol (n=16)
0 ve 12-14 ay 2 kez 0,5 mcg PCV7 IM
1.ay: >5 serotip koruyucu Ab seviyeleri (%100/%94/%100)
12-14. ay kontrol grubuna göre azalmakla beraber devam etmiş (%94/%86%/%100)
12-14. ayda yapılan tekrar dozu ile Ab titreleri artmış
Atak sayısında artış yok
Son dozdan sonra 18 aylık izlemde IPH saptanmamış.
Mantan M. Pediatr Nephrol (2013) 28: 2125–2130
Edinsel Bağışıklığın Bellek Özelliği
• Etkene karşı özgül yanıt
• İlk karşılaşmayı hafızaya kaydedip, aynı etken
ile sonraki karşılaşmalarda daha hızlı ve güçlü
bir yanıt oluşturmak
İMMÜNOLOJİK BELLEK
Renal Tx’da Aşılama
• Renal Tx yapılan hastalarda Difteri/Tetanoz bildirilmemiş
• Çok az sayıda Pertusis rapor edilmiş
•10 yıl sonra Koruyucu Ab Titreleri
•Koruyucu Tetanoz Ab titreleri olguların %85’inde
• Koruyucu Difteri Ab titreleri olguların %57’sinde
Ghio L (1997) J Pediatr 130:987–989
Renal TX Adayları İçin Aşılama Şeması
AŞI
DOZ
DOZLAR ARASI SÜRE
BCG
1
DTaB
6
6 ay ara ile 2 doz Rapel, Son Rapel 11-13 y
OPV/IPV
5
6 ay ara ile 2 doz Rapel
4/1
1 y sonrası Rapel
Konjuge Meningokok Aşısı
3/2/1
4-6 hafta Aralıklarla
Polisakkarit Meningokok A.
1
>2 y
4/2
4-6 hafta Aralıklarla, 1yıl sonra Rapel
1
>2 Yaş, Tx oluncaya kadar 5 yıl aralarla Rapel
Hib
Konjuge Pnömokok Aşısı
Polisakkarit Pnömokok Aşısı
İnaktif İnfluenza
Her Yıl
MMR
2
4-6 hafta aralarla
Varicella
2
4-6 hafta aralarla
Hepatit B
4
0,7,21.gün, 1yıl sonra Rapel
HPV
3
4-6 hafta aralarla
Renal Tx’da Suçiçeği Aşısı
Herhangi bir yan etki görülmemiş.
18 Hasta, 14E,4K
3-14 yaş arasında
Steroid Yanıtlı
Daha önceden aşılanmış hastalar (DBT-4 doz/MMR tek doz)
Aşı yanıtı hasta remisyonda iken değerlendirilmelidir
Han JW et all (2010) Yonsei Med J 51:239–243
SOLİD ORGAN TRANSPLANTASYONUNDA TX ÖNCESİ VE SONRASI AŞILAMA
KILAVUZU (ACIP/IDSA)
Aşı
Hıb Konjuge
Tx-Öncesi
Tavsiye
Kanıt Düzeyi
Tx-Sonrası (2-6 Ay)
Tavsiye
Kanıt Düzeyi
Uygun
G/O
Uygun
G/O
Hepatit A
Tavisye >2 yaş
G/O
Eğer yapılmamışsa
G/O
Hepatit B
1-18 Yaş Uygun
G/O
Eğer yapılmamışsa
G/O
Uygun
G/O
Eğer yapılmamışsa
G/O
11-26 Yaş E/K
G/O-G/D
11-26 Yaş E/K
G/O-G/D
Uygun
G/O
Uygun*
G/O
U> 12 Ay (6-11 Ay (Tx+)
G/O-Z/ÇD
Yapılmaz
G/D
Uygun
G/O
Uygun
G/O
PCV13
U<5y, Tavisiye>6 Yaş
G/O-G/ÇD
U<5y, Tavisiye>6 Y
G/O-G/ÇD
PSV23
Tavsiye>2 y
G/O
YapılmamışsaTavsiye>2 y
G/O
Rotavirüs
Uygun
G/O
Yapılmaz
G/D
Su Çiçeği
U> 12 Ay (6-11 Ay (Tx+)
G/O-Z/ÇD
Yapılmaz
G/D
DTaB, dT, Polio
HPV
İnfluenza
MMR
Meningokok Konj.
Sonuç
• Erken Aşılama (Gelecekte IS ted, Diyaliz, Renal Tx)
• IS hastalarda Canlı Aşılardan Kaçınma
• Steroid Tedavisi ≥ 2mg/kg
≥ 14 gün ≥ 20 mg/g veya gün aşırı
• Stabil Hastalarda İnaktif aşılar güvenle yapılabilir
• Suboptimal cevaplarda tekrar dozlar
• RT Hastalarda ilk 6 ay tüm aşılar kontendike