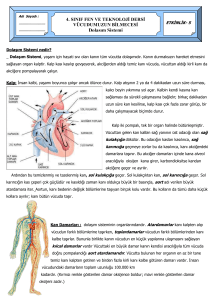
KALBİN FİZİK MUAYENESİ
1- Genel inspeksiyon
2- Prekordiyal palpasyon / perküsyon
3- Arteriyel kan basıncı ve nabızların
değerlendirilmesi
4- Juguler venöz basıncın ve atımlarının
değerlendirilmesi
5- Kardiyak oskültasyon
GENEL İNSPEKSİYON
Fizik muayene, diğer tüm sistem hastalıklarında
olduğu gibi kardiyovasküler hastalıklarda da
hastanın baştan ayağa gözlemlenmesiyle başlar.
Bu görsel yaklaşım hastalıkların etyolojisinin
araştırılmasında büyük avantaj sağlar.
Ör; Alt ekstremitelerde ödem, asit, juguler
venöz dolgunluk KKY’li bir hastada tanı için
önemli ip uçlarıdır.
Toraks inspeksiyonunda;
Fıçı göğüs; Toraksın ön-arka çapının artması
Pektus karinatum (Güvercin göğüs); Sternum öne
doğru kabarıktır. Marfan sendromunda görülebilir. Kalp
fonksiyonlarını etkilemez.
Pektus ekskavatum (Kunduracı göğsü); Sternum içe
doğru belirgin olarak çökmüştür. Kalp kompresyonuna
bağlı olarak apeks laterale kaymıştır. (Kardiyomegali
izlenimi verebilir)
Kifoskolyoz; Hafif şekillerde kalbi etkilemez ama ileri
dönemlerde KOAH’a neden olarak RVY yapabilir.
Geniş ventrikül ve torasik aort anevrizmaları gözle
görülebilen pulsasyonlara neden olabilir.
Konjenital kalp hastalıklarıyla ilgili sendromlarda tipik görünümler;
Holt-Oram sendromu; ASD
TAR sendromu; ASD ve/veya FT
Down sendromu; VSD, AV kanal defekti
Kleinfelter sendromu; ASD
Turner ve Noonan sendromları; AK ve AD,PD
Marfan sendromu ; MVP, AY gibi.
İnfektif Endokarditte; Osler nodülleri, janeway lezyonları, çomak
parmak, tırnak altlarında splinter hemorajiler.
Hipotiroidi ve kalp tutulumunda; Şiş ve donuk yüz, kuru cilt gibi,
Hipertirodi ; Canlı bakışlar, el titremeleri, nemli ve yumuşak cilt.
Mitral darlığında ‘fasies mitralis’ denilen soluk bir yüzde al yanak
ve mor dudak görünümü.
Kollogen doku hastalıklarında tipik görünümler. Ör; SLE
KKY’ inde ekzoftalmus,
AY / MVP’ in görüldüğü osteogenezis imperfektada ‘mavi sklera’
Hiperkolesterolemide cilt altı ksantomlar, göz kapağında veya
çevresinde ksantalezma gibi.
Prekordiyal Palpasyon/ Perküsyon
Perküsyon;
Eskiden kalp büyüklüğünü değerlendirmede
kullanılmaktayken, artık bu amaçla telegrafi tercih
edilmektedir.
Palpasyon;
Prekordiyal bölgenin palpasyonu ile kalp ve büyük
damarların hareketleri değerlendirilir.
Palpasyon hasta sırt üstü veya sol lateral dekübitis
pozisyonunda yatarken parmak uçlarıyla yapılır.
Palpasyon sırasında kalbin dinlenilmesi veya karotid
arter palpasyonu, ele gelen haraketin kalbin hangi
siklusunda olduğunu saptamada önemlidir.
Apeks vurusu; Normalde göğüs duvarının sol alt ve
hafif lateralinde olup, hasta otururken palpe edilebilir.
Kalp impulsunun midklavikuler hat ile 5.İCA kesiştiği
yerin alt veya lateraline kayması genellikle
kardiyomegaliyi gösterir
Apeks vurusunun kalitesi en iyi hasta sol yanına
yatarken değerlendirilir.
Kuvvetli (itici) impuls; LV genişliği (dilatasyon veya
hipertrofi) bulunan hastalarda ve özellikle atım
volümünün arttığı Aort yetmezliğinde görülür.
Apikal çift impuls, 3. veya 4. kalp sesi bulunan
hastalarda görülebilir.
MI sonrası gelişebilen ventrikül anevrizmaları ve
diskinetik segmentler, apeks vurusunun iç tarafında ve
daha diffüz impuls olarak palpe edilirler.
RV genişlemesi de sol parasternal bölgede sistolik bir
itilmeye neden olabilir.
Thrill en sık AD ile birlikte olsa da ciddi AY, MY, VSD ve
PDA’da da türbülan akıma bağlı olarak palpe edilebilir.
LV itilme LVH
LV impulsunun aşağı ve sola kayması
LV dilatasyonu, LVY, AY gibi volum artışı.
Presistolik impuls HT ve AD gibi basınç
artışlarında
Çift sistolik impuls HKMP ‘de görülür.
Ekokardiyografik tetkikin yaygınlaşmasıyla
artık kalbin palpasyonu da sık olarak
kullanılmamaktadır.
Arteriyel Kan Basıncının ve
Nabızların Muayenesi
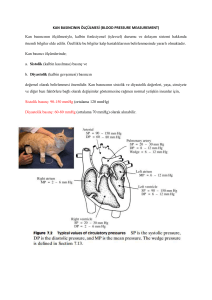
Kan basıncı (KB) kanın arter duvarına
uyguladığı basınçtır.
KB’nı ; kalbin atım volümü (CO), ejeksiyon hızı,
arteriyel sistemin diyastol sonundaki volumü,
arter duvarının esnekliği, periferik vasküler
direnç (PVR) ve kanın viskositesi belirlese de
ana faktörler CO ve PVR’ dır.
KB= CO x PVR ( CO= SV x dk atım sayısı )
KB’ına CO’un katkısı ~%30 iken PVR’ın katkısı
~%70’ dir.
CO esas olarak sistolik basınca (SB) sebep
olurken, PVR ise esas olarak diyastolik basınca
(DB) neden olur.
Ortalama KB= (SB + 2DB) / 3 veya
= DB + NB/3 olarak hesaplanır.
(NB; Nabız basıncıdır ve SB - DB’ a eşittir)
Normal KB <130/85 mmHg olmalıdır.
Normal KB ; Yaşa, cinsiyete, sosyal ırka, günlük
fiziksel aktivitelere, vücudun duruşuna, stres ve
emosyonel duruma, alınan bir takım gıdalar ve
içeceklere, uyku veya uyanıklılık dönemine göre
farklılıklar gösterebilir.
KB solunumla da değişebilir; Normalde derin
inspiryumla SB’ da 10 mmHg kadar bir düşme
olabilir. Eğer bu düşüş >10mmHg ise patolojik
sayılır ve pulsus paradoksus olarak adlandırılır.
Hastanın ortalama kan basıncı postür değişikliği
ile >20 mmHg azalıyorsa ortostatik hipotansiyon
vardır.
Kan basıncı ölçümü;
Direkt olarak intraarteriyel kataterizasyonla invazif
olarak ölçülebildiği gibi indirekt olarak tansiyon aleti
(sfigmomanometre) ile de pratik olarak ölçülebilir.
İdeal bir tansiyon aletinde kılıf genişliği ölçüm alınacak
ekstremite çevresinden %20 daha uzun olmalıdır.
KB en sık olarak brakiyal arterden ölçülmektedir.
Ölçüm öncesi hasta 10-15 dk dinlenmiş olmalı ve 30
dk öncesine kadar çay, kahve, alkol, sigara almamış
olmalıdır.
Brakial arterden ölçüm sırasında hasta yatıyor veya
oturur pozisyonda olmalı ve ölçüm yapılan kol da kalp
seviyesinde olmalıdır.
Manşon antekübital fossanın 2-3 cm kadar üstüne
bağlanmalıdır. Brakiyal veya radiyal arter palpe
edilirken manşon nabız kaybolana kadar şişirilir ve
manşon içindeki hava indirilir.
Nabzın tekrar ele geldiği basınç değeri SB’dır. Daha
sonra steteskop brakiyal arter üzerine konularak
manşon içindeki basınç palpasyonla ölçülen SB’ın 20
mmHg kadar üstüne çıkarılır ve manşon içindeki basınç
saniyede 1-3 mmHg düşürülerek sesler dinlenir.
Bu dinlemede Korotkoff tarafından tanımlanan 5
fazlı sesler duyulur;
Faz I; Damara uygulanan basınç SB seviyesine
ulaştığında duyulan berrak zayıf seslerdir ve SB’ı
gösterir. Basınç düştükce seslerin şiddeti artar.
Yaklaşık 10-15 mmHg’lik bir dönemdir.
Faz II; Faz I sonrası duyulan yumuşak üfürümdür.
~15 mmHg’lik bir dönemdir.
Faz III; Sesler yeniden netleşir ve vuru haline gelir.
15-20 mmHg’lik bir dönem.
Faz IV; Sesler berraklığını kaybeder ve küntleşir.
Faz V; Seslerin tamamen kaybolduğu dönemdir.
DB’ı gösterir.
İlk kez ölçüm yapılan bir hastada mutlaka her iki
koldan yapılmalıdır. Hastaların %25 inde 10/5 mmHg’e
kadar fark olabilir. Daha yüksek bir farklılık patolojik
olarak kabul edilmelidir.
Kol basıncı yüksek olan hastalarda popliteal, dorsalis
pedis veya tibialis posterior arterlerinden basınç
ölçülmelidir.
Normalde ‘popliteal arter basıncı’ brakiyal arterden
20mmHg kadar daha yüksektir. Daha üst seviyelerdeki
yükseklikler yine patolojik olarak kabul edilmelidir.
Ör AY’de olduğu gibi (Hill belirtisi)
Arteriyel Nabız Muayenesi
Sol ventrikülden aortaya ve aortadan perifere
atılan kanın oluşturduğu dalgalanmaya ‘nabız’
denir.
Arteriyel nabız muayene edilirken her hastada
karotis, brakiyal, radiyal, femoral, politeal ve
ayak nabızları simetrik olarak bakılmalıdır.
Herhangi bir yer bölgede nabız alınamıyorsa o
arterin proksimalinde tıkayıcı bir lezyon varlığı
düşünülmelidir.
(A.dorsalis pedis %10 vakada alınamayabilir.)
Normal nabız;
Santral aort nabzı hakkında en iyi bilgiyi karotis
nabzı verir. Karotislerde palpe edilen nabzın çıkan
kolu hızla yükselir (yani diktir).
Bazen hızlı ejeksiyonun sonuna doğru arteriyel
pulsasyonun çıkan kolu üzerinde küçük bir
çentiklenme olur ve buna ‘anakrotik çentiklenme’
denir (normalde bu çentiklenme palpasyonla
saptanamaz)
Çıkan kolun zirveyle birleşmesi sonucu oluşan ilk
dalga ‘perküsyon dalgası’dır ve tepesi kubbe
şeklindedir. Bunu takiben gözlenen daha düşük
amplitüdlü ikinci dalga ise ‘tidal dalga’dır.
Nabzın inen kolu yavaştır (dikliği daha azdır) ve aort
kapağının kapanması sonucu oluşan keskin bir çentik
(dikrotik çentik) ile devamlılığı bozulur.
Bu çentiği takiben eğim daha da azalarak diyastol
boyunca devam eder.
Nabzın şekli KVS hastalıkları hakkında önemli ipuçları
verir.
HT’ da güçlü vuru palpe edilirken, hipotansif
hastalarda nabız zayıflamıştır.
Aterosklerotik daralmalarda da distal nabızlar
zayıflamıştır.
Nabzın hızı ve ritmi;
Normalde
nabız ritmiktir ve hızı ise dakikada
60-100 kadardır.
Nabzın
<60 olmasına bradikardi denilirken >100
olmasına taşikardi denir.
Nabızda
düzensizlik varsa; bunun düzenli bir
düzensizlik (ör; normal sinüs ritminin arasına
gelen ekstrasistoller), yoksa düzensiz bir
düzensizlik (ör; atriyal fibrilasyon) yani disritmi
olup olmadığı araştırılmalıdır.
Nabzın şiddet ve şekline göre
çeşitleri
1-Sıçrayıcı nabız (Corigan nabzı, pulsus
magnus);
Nabız trasesinde çıkan kolun dikleşmesi (nabız
yükseliş hızının artması) ile karakterizedir.
En iyi AY’inde; artmış volüm nedeniyle kuvvetli
kontraksiyon yapan LV’ün kanı, direnci azalmış
aortaya hızlı bir şekilde gönderdiği durumda
görülmektedir
Ayrıca MY, VSD, anemi, ateş, tirotoksikozis, gebelik
ve arteriyo-venöz fistül gibi debi artışıyla seyreden
durumlarda da görülebilir.
2-P.parvus et tardus (anakrotik nabız);
Nabzın düşük amplitüdlü ve geç yükseldiği
durumlarda görülür.
Ör; AD gibi
3-P.bisferiens;
Sistol ortasında derin bir çukurla birbirinden ayrılan
iki tepe (perküsyon ve tidal dalgalar) noktası oluşur.
Ör; HOKMP, AD+AY
4- P. duplex (Dikrotik nabız);
P.Bisferiens de olduğu gibi iki tepeli bir dalgadır.
Fakat burada birinci tepe dalgası sistolde iken
ikinci tepe diyastoldedir.
Ör; Atım hacminin azaldığı kalp tamponadında
periferik vasküler direncin azaldığı durumlarda,
şokta ve ciddi KKY’ inde görülür.
5-P.alternans;
Nabzın bir kuvvetli bir zayıf hissedilmesidir. S3
ritmi ile birlikte görülebilir.
Ör; İleri derecede LV yetmezliğinde
6-P. filiformis;
7-P. paradoksus;
Nabzın hızlı ve zayıflamış olarak hissedilmesidir.
Ör; Şokta olduğu gibi.
Derin inspiryumla SB’ın >10 mmHg düşmesidir.
Ör; En sık kalp tamponadında, sonra KOAH, masif
pulmoner emboli, RV MI, şok gibi klinik durumlarda
izlenir.
8-P. bigeminus;
Her normal atımı takiben bir ventriküler ekstrasistol
gelmesidir
JUGÜLER VENÖZ BASINCIN VE
ATIMLARININ DEĞERLENDİRİLMESİ
Boyun venlerinin muayenesi sağ kalbi tutan veya
etkileyen hastalıkların tanısında önemli bir yer
tutmaktadır.
Muayenede; venöz distansiyon , vena basıncı ve vena
pulsasyonu değerlendirilmelidir;
1) Venöz distansiyon; Venöz kanın normal akışının azalmasıyla
biriken volümün ven trasesinde daha belirgin hale gelmesidir.
2) Ven basıncı; Ortalama RA basıncının (CVP) pulsatil olarak
boyun venlerine yansımasıdır.
3) Vena pulsasyonu; Jugüler venlere yansıyan pulsasyonların
oluştuduğu jugüler ven dalgalarıdır.
Eksternal jugüler venler ile VCS arasında valvlerin
olmasından dolayı, ven basınçları ve nabzını
değerlendirirken internal jugüler venler tercihdir.
Sağ İJV ise açı yapmadan direkt VCS ve RA’a boşaldığı
için sola göre tercih sebebidir.
Boyun venleri incelenirken hasta gövdesi 30-45 derece
açı yapacak şekilde yatmalı ve hastanın başı sola doğru
olmalıdır. Bu pozisyonda İJV pulsasyonu hemen
klavikula üstünde izlenir.
JVB’ ın ölçülmesi;
Hasta hangi pozisyonda olursa olsun ‘louis
açısıyla’ RA arası mesafe 5 cm kadardır.
Juguler ven pulsasyonu görüldüğü nokta ile
louis açısı arasındaki dik mesafe ölçülerek
buna 5 eklenir. Çıkan değer cmH2O cinsinden
ortalama RA basıncıdır.
Vena basıncı <10 cmH2O olmalıdır.
JVB’ın arttığı durumlar;
1) Primer veya fonksiyonel RV yetmezliği,
2) Triküspit kapak hastalığı (TD/TY),
3) İntraperikardiyal / intraplevral basıç artması
4) Konstriktif perikardit
5) Egzersz, anksiyete ve gebelik gibi fizyolojik
durumlar.
Hepatojugüler reflü;
Hasta yatar pozisyonda iken periumlikal bölgeye
10-30 sn kadar basınç uygulanarak JVB’da
>1 cmH2O yükselme olması.
Venöz basıncın yükseldiği her durumda görülür.
Kussmaul Sign;
Derin inspiryumla normalde gözlenmesi gereken
venöz basınç düşüklüğünün izlenmemesi hatta
artması durumudur.
Konstriktif perikardit (en sık), RV MI, RKMP, Masif PE
gibi durumlarda izlenir.
Jugüler Venöz Nabız Dalgaları
a dalgası; Atrium kontraksiyonu ile oluşur. En büyük
(+) dalgadır. Piki S1’den hemen önce oluşur.
x inişi; Atrium gevşemesi ile oluşur.
c dalgası; Ventrikül sistolü sırasında triküspit kağağın
atriumlara doğru bombeleşmesi (veya karotid arter
pulsasyonun artifaktı sonucu) oluşur.
x’ inişi; Sistolde RV’ün kasılmasıyla triküspit kapağı
çekmesiyle oluşur.
v dalgası; Sistol sonuna doğru RA hacminin dolmasıyla
oluşur. Piki S2 ile aynı zamandadır.
y inişi ; v dalgasının inen koludur. Diyastol başında
triküspit kapağın açılıp atrium hacminin ve basıncının
düşmesiyle oluşur.
h dalgası; a dalgasından hemen önce, diastazis
döneminde oluşur.
Anormal Jugüler Venöz Dalgaları;
Yükselmiş CVP ve belirgin x ve y inişleri;
Dev a dalgaları;
Kardiyak tamponat, KP, RKMP, Ciddi RVY, VCS
sendromu,
TD, PD, P.HT, RVH, AVTB’da olduğu gibi kapalı
AVK’ lara karşı kasılma.
a dalga yokluğu; AF ritminde
Dev v dalgaları; TY, ASD
KALBİN OSKÜLTASYONU
Oskültasyon stetoskop yardımıyla kalp seslerinin ve
üfürümlerinin değerlendirmesiyle yapılır.
Yüksek frekanslı kalp seleri ( ör; S1, S2 ve sistolik
üfürümler) steteskopun ‘diyafram’ kısmı ile daha iyi
duyulurken, düşük frekanslı kalp sesleri ise (S3, S4,
diyastolik üfürümler gibi) ‘çan’ kısmı ile (cilde fazla
bastırılmadan) daha iyi duyulur.
Kalbin 4 ana dinleme odağı vardır;
1) Aort odağı; Sağ 2.İCA ‘ın sternal kenarı
2) Pulmoner odak; Sol 2.İCA’ ın sternal kenarı,
3) Triküspid odak; Sol alt (4-5.İCA) sternal kenar,
4) Mitral odak; Apeks (sol alt meme ucu-klavikula ortası
kesişimi)
Herbir kapaktan kaynaklanan dinleme bulguları
sadece bu alanlarda sınırlı kalmaz farklı
yayılımlar gösterebilir. ör;
AD üfürümü bazen apekse veya boyuna yayılabilir
Flail mitral arka kapağa ait MY üfürümü kalp
tabanına yayılabilir (AD ile karışır)
HOKMP üfürümü enseye yayılabilir.
Bazen üfürümleri daha net duyabilmek için
hastaya çeşitli pozisyonlar verilebilir
Ör; AY ‘nin düşük frekanslı üfürümü için hasta
otururken doğru eğdirilerek ekspiryumda nefesini
tutması istenir.
Kalp Sesleri
Birinci Kalp Sesi (S1); Mitral ve triküspid
kapakların kapanmasıyla oluşur(AV kapaklar).
Mitral kapak ana komponent olduğu için en
iyi apeksde işitilir
Normalde önce M1 ve 20-30 msn hemen
sonra T1 oluşur, fakat S1 olarak birlikte
işitilirler.
S1’in şiddeti; kapağın kendisine, ventriküllere
ve kan akımına bağlı olarak olarak değişir.
S1’in şiddetinin arttığı durumlar;
Kısa PR intervali,
MD (eğer kapak yapıları hareketli ise), TD, Mixoma
Yüksek debili durumlar (anemi, tirotoksikozis,
egzersiz)
HCM
Taşikardi,
AV kapaklardan kan akımı artması.
Ör; PDA, ASD, VSD
S1’in şiddetinin azaldığı durumlar;
Uzun PR aralığı,
MY veya TY
Kalsifik MD,
Hipotiroidi,
LV kontraksiyon gücünde azalma,
Göğüs duvarından kaynaklı nedenler. Ör; obezite,
plevral efüzyon, perikardiyal efüzyon, KOAH.
Normalde S1 özellikle triküspid sahasında çift
duyulabilir ve bu çiftlenme S2 çiftlenmesinde
farklı olarak solunumla etkilenmez.
Patolojik S1 çiftlenmesi ise;
RBBB,
ASD,
TD gibi RV kasılmasının geciktiği durumlar.
İkinci Kalp Sesi (S2)
Aort ve pulmoner kapakların kapanmasıyla
oluşan ve tek olarak işitilen sestir.
Normalde A2, P2’den hemen önce oluşur.
Özellikle derin inspiryum sırasında P2’nin
oluşumu gecikeceği için fizyolojik bir
çiftlenme işitilebilir
En iyi olarak olarak kalbin bazal kısımlarında
işitilir.
(A2 tüm prekordiyuma yayılabilirken, P2
sadece sol sternal kenar 2-4. İCA’da sınırlı
kalır)
S2’nin şiddetinin artması;
Sistemik veya Pulmoner HT
Aort koarktasyonu,
Asendan aort anevrizması,
Büyük arterlerin transpozisyonu
Pectus Excavatus
S2’nin şiddetinin azalması;
Kalsifik AD, AY
PD (valvüler veya infundubüler)
LV yetmezliği
S2’nin sabit , geniş çiftlenmesi;
P2’nin elektriksel ( ör RBBB) veya mekanik (PD,
PHT, PE) olarak gecikmesi
Pulmoner vasküler rezistansda azalma. Ör;ASD
A2’nin erken gelmesi. Ör; MY, VSD
S2’nin paradoks çiftlenmesi (Ekspiryumda
çiftlenme olurken inspiryumda tek işitilir)
A2’nin elektriksel (LBBB) veya mekanik gecikmesi
(AD, HCM, PDA, )
P2’nin erken kapanması.Ör; TY, WPW (tip B)
Üçüncü Kalp Sesi (S3)
En iyi apeksde stetoskopun çan kısmıyla işitilir.
S2’ den 120-160 msn sonra gelen diyastolik bir
sestir.
Kalbin sağ tarafından kaynaklanıyorsa aşağı
sternal kenarda daha iyi işitilir ve inspiryum ile
şiddeti artar . Sol taraf S3 ise ekspiryumla
şiddetlenir.
Çocuklarda ve gebelerde fizyolojik olabilir.
S3 diyastolde ventrikülün hızlı doluş fazında (erken
doluş fazı) kompliansı azalmış ventriküllerin (özellikle
chorda tendineaların) gerilmesine bağlı olarak oluşur.
KKY, ağır MY veya TY’lerde olabildiği gibi normal bir
ventrikülde aşırı diyastolik kan akımına da (ASD, VSD,
PDA) bağlı işitilebilir.
Bir diğer erken diyastolik ses olan ‘perikardiyal
knock’tan (ör;konstriktif perikarditte) ayırt edilmelidir.
S3, perikardiyal knock sesinden sonra gelir. (MD’ında
görülen ‘opening snap’ ise perikardiyal knocktan da
erken gelir)
Dördüncü Kalp Sesi (S4)
Atriyal gallop olarak da adlandırılan diyastolik bir sestir.
Ventriküler doluşun arttığı (anemi gibi) ve/veya
ventriküler kompliansın azalıp stifnesin (sertliğin) arttığı
(HKMP, iskemi, fibrozis gibi ) durumlarda patolojik S4
işitilir.
En iyi apeksde (sol lateral dekübitis pozisyonunda) ve
stetoskopun çan kısmıyla işitilir.
Güçlü bir atriyal kontraksiyonu gerektiren; AD, PD,
Sistemik/Pulmoner HT, HKMP, KAH, akut MY gibi
patolojilerde duyulurken atriyal kontraksiyonun
kaybolduğu AF’de ise işitilemez.
Ejeksiyon (Klik) Sesleri
Ejeksiyon Klikleri
Erken sistolde (S1’den hemen sonra) meydana
gelen yüksek dereceli anormal aort ve pulmoner
kapak açılma sesleridir.
AD, PD, Pulmoner veya Sistemik HT, Aort veya
pulmoner arter dilatasyonlarında görülebilir.
Pulmoner klikler ekspiryumda şiddetlenirken, aortik
klikler solunumla değişmez.
Nonejeksiyon sistolik kliği
Mitral valv prolapsusunda midsistolik klik ve geç
sistolik üfürüm birlikte görülebilir.
Kalp Üfürümleri
Kalp ve büyük damarlardaki türbülan akım sonucu kalp
üfürümleri gelişmektedir.
Türbülan akım oluşumuna ise farklı bir takım
mekanizmalar neden olmaktadır;
1) Kan akımı için obstürksiyon. Ör;AD, MD
2) Kapağın yetersiz kapanması sonucu gelişen retrograd
akım kaçağı. Ör; MY, TY, AY
3) Anatomik olarak normal fakat kan akım artışına bağlı
olarak rölatif kapak darlıkları.
Ör; Anemide aortik sistolik sufl, ASD’de rölatif TD
4) Dilate olmuş bir boşluğa kan ejeksiyonu.
Ör; Assendan aort anevrizmasında aortik sistolik sufl.
5) Kanın yüksek basınçlı bir kalp boşluğundan düşük basınçlı
bir boşluğa şant yoluyla geçişi sırasında. Ör; VSD
RV kaynaklı üfürümler inspiryumla artış gösterirken sol
taraf değişmez. Ör TY ‘de ‘Carvello Sign’.
Kalp Üfürümlerinin
Değerlendirilenmesi
1- Şiddetine göre,
2- Oluşum zamanına göre,
3- Lökalizasyonuna göre,
4- Şekline göre (Kreşendo, dekreşendo vs)
5- Yayılımına göre,
6- Ses tonu ve kalitesine göre,
7- Solunum, egzersiz ve çeşitli manevralara
cevabına göre değerlendirilir.
1) Şiddetine göre değerlendirme;
Sistolik üfürümler;
1/6 Ancak dikkatli bir dinlemeyle çok zayıf
olarak duyuabilir.
2/6 Zayıf fakat stetoskop göğüse koyulur
koyulmaz duyulur.
3/6 Kolay işitilen şiddetli üfürümler
4/6 Kolay işitilir ve şiddetli/palpabl thrill vardır
5/6 Çok şiddetli işitilen üfürümler,
6/6 Steteskopun cilde teması olmadan bile
işitilebilir.
Diyastolik üfürümler:
1/4 Ancak dikkatli bir dinlemeyle duyulur.
2/4 Zayıf duyulan üfürümler,
3/4 Kolay işitilir
4/4 Çok şiddetli üfürümler.
2)Zamanına göre değerlendirme;
1) Sistolik
Pansistolik
(Holosistolik)
Ejeksiyon (midsistolik)
Erken sistolik
Geç sistolik
2) Diyastolik
3) Devamlı üfürümler
1) Sistolik Üfürümler
1)Ejeksiyon üfürümleri
Genelde midsistolde işitilirler. S1 sonrası başlar,
kreşende-dekreşendo tarzında seyredip S2 den önce
sonlanırlar.
Her zaman patolojik olmayıp masum da (fizyolojik)
olabilirler. Ör; Çocuklarda, egzersiz, gebelik, anemi,
ateş, tirotoksikozis, ASD, VSD gibi kan akımı artışı
olan durumlada.
Kardiyak patolojilerde ise;
AD, PD , HOKMP gibi darlıklarda,
Kapak distalinde aort veya pulmoner arter dilatasyonlarında
görülebilir.
2)Pansistolik üfürümler
S1 hemen sonrası başlarlar, uniform olarak
şiddetlerinde bir değişiklik olmadan tüm sistol
boyunca devam ederek S2 hemen öncesi sonlanırlar.
Yüksek dereceli olup, üfürümün şiddet ve süresinin
uzunluğu kapak veya her iki ventrikül arası basınç
farkını yansıtır.
Ör; VSD, MY, TY de görülür.
3)Erken sistolik üfürümler
S1 ile veya S1’den hemen kısa bir süre sonra başlar
ve midsistolde sonlanırlar.
MY(akut), küçük VSD’lerde veya normal kişilerde de
işitilebilir.
4)Geç sistolik üfürümler
Midsistolde başlar ve şiddeti giderek artarak S2
öncesi sonlanırlar.
MVP, Aort koarktasyonunda işitilirler.
2) Diyastolik Üfürümler
Sistolik üfürümlerden farklı olarak genellikle
ciddi kardiyak hastalıklara bağlı olarak gelişirler.
Çok nadiren ciddi anemilerde nonkardiyak
nedenli olarak duyulabilirler.
Semilunar kapak yetmezliklerinde (AY, PY)
erken diyastolik olarak, veya AV kapak
darlıklarında (MD, TD) orta-geç diyastolik olarak
işitilebilirler.
Kalp kapaklarında bir bozukluk (darlık)
olamadan artmış kan akımına da bağlı olarak
‘rölatif darlık’ durumlarında da orta ve geç
diyastolik üfürümler işitilebilir.
Ör; MY, TY, ASD, VSD, PDA, yüksek debili durumlar
(anemi vs) gibi.
Presistolik üfürümler;
MD’ de diyastolik üfürümün sistol hemen öncesi
şiddetlenmesi karakteristik bir bulgudur.
AY’de de presistolik bir üfürüm olabilir (Austin-flint)
3) Devamlı Üfürümler
Kalp siklusunun tüm fazlarında işitilebilen ve
birbiriyle iştirakli boşluk veya duvarlar arasındaki
basınç farkının varlığında oluşan üfürümlerdir.Ör;
PDA (machinery sufl-Gibson) ve aorto-pulmoner
pencere,
Koroner veya torakal AV fistül,
Sinüs valslva anevrizma rüptürü,
Venöz Hum
Mamary sufl (laktasyon döneminde)
Perikardiyal Frotman
Kalbi çevreleyen seröz membranların inflamasyonu
sonucu işitilen ‘kaba gıcırtı’ tarzındaki bir sestir.
Özellikle akut perikardit tablosunda her iki perikard
tabakasının sürtünmesiyle meydana gelir.
Klasik olarak üç komponenti vardır; atriyum sistolü,
ventrikül sistolü (en iyi işitildiği dönemdir) ve ventrikül
diyastolü .
Devamlı kardiyak üfürümlerle karışabilir.