179
İ.Ü. Cerrahpaşa Tıp Fakültesi Sürekli Tıp Eğitimi Etkinlikleri
TOPLUMDAN EDİNİLMİŞ ENFEKSİYONLARA PRATİK YAKLAŞIMLAR
Sempozyum Dizisi No:61 ⋅Şubat 2008; s.179-182
GENİTAL AKINTILI ERKEK HASTA
Doç. Dr. O¤uz Karabay
Abant İzzet Baysal Üniversitesi, Tıp Fakültesi
Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Anabilim
Dalı, Bolu
Her yıl dünyada, 340 milyondan fazla insanda Cinsel yolla bulaşan hastalıklar
(CYBH) meydana gelmektedir. Bu hastalıkları oluşturan sosyal ve biyolojik faktörler kontrol alınamadığından, sıklıkları her geçen gün hızla artmaktadır. Seyahat
imkânlarının artması, cinsel olgunluk yaşının küçülmesi, kolay ulaşılabilir doğum
kontrol yöntemleri, evlilik öncesi cinsel ilişkinin yaygınlaşması gibi etmenler, bu
artışın başlıca nedenleridir.
CYBH’si olan hastalar farklı klinik tablolarla hekime başvurur. Pratik açıdan
üretrit, genital ülser-adenopati sendromu, mükopürülan servisit, pelvik inflamatuvar hastalık ve vajinit olmak üzere beş ana başlıkta incelenmektedir. Erkeklerde en
sık gözlenen klinik tablo üretrittir ve bu durum en sık üretranın mukoid ya da
pürülan akıntısıyla karakterize olur. Üretrit ve genital akıntının en sık nedenlerinden biri Neisseria gonorrhoeae’dir. Bu bakterinin neden olduğu üretrite
“gonokoksik üretrit, (GÜ)” denilmektedir. N. gonorrhoeae dışında oluşan üretritlere ise “nongonokoksik üretritler, (NGÜ)” denilmektedir. NGÜ etiyolojisinde
Chlamydia trachomatis (%15–40), Ureaplasma urealyticum (%10–40), Mycoplasma
genitalium (%15–25), daha az sıklıkla Trichomonas vaginalis (%2–5), HSV ve enterik
bakteriler yer alır. Tüm araştırmalara rağmen olguların yaklaşık %20’sinde etken
tanımlanamaz.
Klinik olarak, GÜ 1–7 günlük kuluçka döneminin ardından ani başlar,
olgularının %75’inde belirtiler 4 gün içinde şekillenir. Akıntı genellikle pürülandır
ve beyaz iç çamaşırında sarı-kahverengi leke bırakır. Akıntıya çoğunlukla dizüri
eşlik eder. GU belirtisiz geçirme olasılığı düşüktür (%5) ve tedavi edilmediğinde
altı ayda geriler.
180
Doç. Dr. Oğuz Karabay
NGU ise 10-21 günlük kuluçkadan sonra daha sinsi başlar ve klinik belirtiler
daha hafiftir. Akıntı mukoid karakterlidir. Olguların önemli bir kısmında önceden
geçirilmiş üretrit öyküsü vardır. Bazen akıntı son derce silik bir şekilde kendini
gösterebilir hatta tamamen belirtisiz olabilir. NGÜ’lerde tekrarlama eğilimi fazladır.
Ancak sadece klinik bulgulara dayanılarak GÜ ve NGÜ ayrımının yapılması doğru
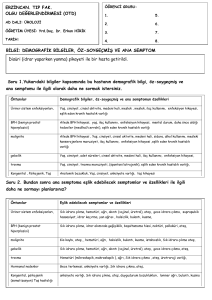
değildir. GÜ ve NGÜ başlıca farkları tablo 1’de sunulmuştur.
Tablo 1. Gonokoksik ve Non-gonokoksik Üretritlerin farkları.
Parametre
Kuluçka süresi
Semptomların başlangıcı
Belirtilerin şekillenme süresi
Akıntı sıklığı
Akıntının görünümü
Akıntı miktarı
Dizüri
Gonokoksik üretrit
1-7 gün (~3 gün)
Ani
4 gün (olguların %75’i)
%75
Sarı, pürülan
+++
+++
Non-gonokoksik üretrit
10-21 gün
Yavaş
4 gün (olguların %50’si)
%11-33
Açık renkli, mukoid
+
+
Üretritin tanısında akıntı örneğinden yapılan gram boyalı preparatın tanısal
değeri yüksektir. Gram boyamada her immersiyon sahasında ? 5 polimorf nüveli
(PMN) hücre görülmesi hem GÜ hem de NGÜ için değerlidir. Eğer gram boyamada her immersiyon sahasında ? 5 PMN lökosit ve intrasellüler yerleşim gösteren
gram negatif diplokoklar (ISGNK) varsa bu GÜ için tanı koydurucudur. Gram
boyamanın erkeklerdeki GÜ için duyarlılığı %95’dir ve tanı için ayrıca kültüre gerek
yoktur. Ancak etkenin izole edilerek antibiyotik duyarlılığının saptanması amacıyla
kültür yapılabilir (Thayer-Martin, Martin-Lewis besiyerleri). Örnek alırken sentetik
fiberli ya da kalsiyum alginatlı eküvyonlar tercih edilmelidir. Tahta çubuklu ya da
pamuk uçlu eküvyonlar gonokokların ve klamidyaların üremesini inhibe edebilir.
Uretral akıntının gram boyamasında ?5 PMN görüldüğü halde ISGNK
görülmemişse NGÜ düşünülmelidir. GÜ olgularının yaklaşık %45’inde NGÜ birlikteliği olduğu da unutulmamalıdır.
Bazen hastalarda yeterince akıntı yoktur. Bu olgularda ilk idrar (10 ml) alınarak,
santrifüje edilir ve sediment 400x büyütmede incelendiğinde her sahada ? 10 PMN
varsa bu durum klamidya üretritleri için anlamlıdır. Yine bu yöntemle T.vaginalis
üretritlerinde olguların %70’inde etken gösterilebilir. Bu hastalara ilk idrarda lökosit
esteraz testi de benzer amaçla kullanılabilir. Ancak klamidyalarla oluşan NGÜ’lerin
nerdeyse 1/3’inde yeterince inflamasyon yoktur. Non-gonokoksik üretrite neden
olan etkenlerin kültürünün yapılması zordur. Bu olgularda direk floresan antikor
Genital Akıntılı Erkek Hastaı
testi (DFA), ELISA, IFA gibi yöntemler kullanılabilir. Ayrıca hibridizasyon testleriyle
ya da amplifikasyon temelli (PCR, LCR) testlerle hızlı tanı konulabilmektedir. Bu
testlerin duyarlılığı ve özgüllük yüksektir ancak pahalıdırlar. Akıntısı olan erkekte
her zaman sifilizin olabileceği hatırlanmalı ve bu etkene yönelik serolojik testler
yapılmalıdır.
Akıntı şikâyetiyle başvuran ve üretrit tanısı alan hastaların tedavisine
olabildiğince çabuk başlanmalıdır. GÜ saptanan erkeklerin neredeyse yarısına
klamidya üretriti eşlik ettiğinden, bu ikisinin birlikte tedavi edilmesi önerilmektedir. Gonokok enfeksiyonlarının tedavisinde yıllarca penisilinler ilk tercih olmuştur.
Fakat 80’li yıllardan itibaren çeşitli merkezlerden penisiline dirençli gonokoklar
bildirilmektedir. 2001 yılında Amerika’da gonokoklarda bildirilen penisilin direnci
%21’dir. Bir dönem gonokok enfeksiyonlarının tedavisinde kinolonlar yaygın
şekilde kullanılmış, ancak kısa süre sonra başta Filipinler ve Uzak Doğu olmak
üzere yüksek oranda kinolon direnci bildirilmeye başlanmıştır. N.gonorrhoeae için
Amerika’da yapılan sürveyans çalışmasında 1999’da kinolon direnci %1, 2001’de
%2.2, 2003’de %4.1 ve 2006 da %13.3 olarak bildirilmiştir. Bugün ABD’de gonokok
enfeksiyonlarının tedavisinde kinolonlar önerilmemektedir. Ülkemizde de gonokok
kökenlerinde penisilin ve tetrasiklin direnci yüksektir. Üçüncü kuşak sefaloporinler
yaygın olarak kullanılmasına rağmen, halen gonorede etkin antibiyotik olma özelliğini korumaktadır. Gonore tedavisinde seftriakson 125 mg IM veya sefiksim oral
yoldan 400 mg tek doz verilmesi yeterlidir. Gonokoklar için ülkemizden bildirilen
kinolon direnci düşüktür ve kinolonlar halen bu endikasyonda kullanılabilir. Ancak
direnç sıklığının takibi gereklidir. GÜ tedavisinde siprofloksasin (500 mg, oral, tek
doz), ofloksasin (400 mg, oral, tek doz) ya da levofloksasin ( 500 mg, oral, tek doz)
kullanılabilir.
NGÜ tanısı alanların tedavisine hemen başlanılmalıdır. NGÜ tedavisi için en sık
doksisiklin (oral yoldan 7 gün, 2x100 mg), azitromisin (1 gr tek doz), eritromisin
(3x500 mg, oral, 14 gün), ofloksasin ve levofloksasin önerilmektedir. Azitromisinin
tek doz kullanılması hasta uyumunu arttırmada önemlidir. Yine M.genitalium’ un
etken olarak saptandığı olgularda azitromisin yeğlenmelidir. Eğer T.vaginalis saptanmışsa metronidazol (tek doz oral 2 gr, ya da 3x250 mg dozunda 7 gün) etkindir.
NGU tedavisinde kullanılabilecek ilaçlar ve bunların dozları tablo 2’de
sunulmuştur.
Tablo 2. Nongonokoksik üretritin tedavisi için önerilen rejimler.
Antibiyotik
Azitromisin
Doksisiklin F
Eritromisin
Ofloksasin
Levofloksasin
Doz
1x
2x
4x
1x
1x
1 gr
100 mg
500 mg
400 mg
500 mg
Alınma şekli
PO
PO
PO
PO
PO
Süre
Tek doz
7 gün
7 gün
7 gün
7 gün
181
182
Doç. Dr. Oğuz Karabay
Bazı hastalara, uygun ve etkin tedavi verilmesine rağmen belirtiler sürebilmekte ya da başka bir belirti olmaksızın akıntı devam edebilmektedir. Bu şekilde belirtilerin tekrarlaması çeşitli nedenlere bağlı olabilir. Bunlar; 1- hasta ilaçları uygun
şekilde kullanmamıştır, 2- yeterince (ya da hiç) tedavi görmemiş cinsel partneriyle
beraber olarak re-enfeksiyona maruz kalmıştır, 3- kullandığı antibiyotiğe direnç
vardır. Hastalar tedavi bittikten sonra tekrarlayan belirtiler yönünden kontrol
edilmelidir. Hastalara, yedi gün süreyle cinsel ilişkiye girmemeleri gerektiği
bildirilmelidir. Hastanın başvurudan önce son 60 gün içinde cinsel temasta bulunduğu kişiler tedavisinin zorunlu olduğu anlatılmalıdır.
1.
2.
3.
4.
5.
6.
7.
8.
9.
10.
11.
12.
KAYNAKLAR
Aydin D, Küçükbasmaci O, Gonullu N, Aktaş Z. Susceptibilities of Neisseria gonorrhoeae and
Ureaplasma urealyticum isolates from male patients with urethritis to several antibiotics including
telithromycin. Chemotherapy 2005;51:89-92.
Centers for Disease Control and Prevention, Workowski KA, Berman SM. Sexually transmitted diseases treatment guidelines, 2006. MMWR Recomm Rep. 2006 Aug 4;55(RR-11):1-94.
Centers for Disease Control and Prevention (CDC). Update to CDC's sexually transmitted diseases
treatment guidelines, 2006: fluoroquinolones no longer recommended for treatment of gonococcal
infections. MMWR Morb Mortal Wkly Rep 2007 13;56:332–6.
Division of STD Prevention. Sexually transmitted disease surveillance 2001. US Department of Health
and Human Services, Public Health Service. Atlanta, Centers for Disease Control and Prevention,
2002.
Gantz, Nelson M.; Brown, Richard B.; Berk, Steven L.; Myers, James W. Urethral Discharge Manual of
Clinical Problems in Infectious Diseases, 5th Edition. Lippincott Williams & Wilkins, 2006.
Gilbert DN, Moellering RC, Eliopoulos GM, and Sande MA. (eds). (2006). The Sanford guide to
antimicrobial therapy,. 36th ed. Antimicrobial Therapy, Inc., USA. 2006.
http://www.who.int/reproductive-health/publications/stisstrategy/stis_strategy.pdf
Macfarlane MT. Urinary Tract Infections . In Urology. Lippincott Williams & Wilkins.Fourth
ed.2006,p. 89.
Richens J. Main presentations of sexually transmitted infections in men. BMJ 2004; 328:1251–3.
Tabak F. Cinsel Yolla Bulaşan Hastalıklar. Akılcı Antibiyotik Kullanımı ve Erişkinde Toplumdan
Edinilmiş Enfeksiyonlar Sempozyum Dizini 2002: 32; 232–242.
Zarakolu IP. Cinsel Yolla Bulaşan infeksiyonlar. Hacettepe Tıp Dergisi 2006;37:21-34.
Zarakolu P, Sakizligil B, Unal S. Antimicrobial resistance of Neisseria gonorrhoeae strains isolated
from sex workers in Ankara. Mikrobiyol Bul 2006;40:69-73.