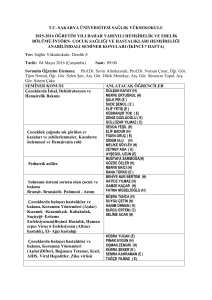
Uploaded by
yusufcancakmka5
İç hastalıkları

MEMBRAN POTANSİYELLERİ HÜCRELERİN ELEKTRİKSEL AKTİVİTESİ MEMBRAN POTANSİYELİ • Vücuttaki tüm hücrelerin membranları, üzerlerinde elektrik yükü depolayacak özelliktedir • Hücrelerin normal işlevlerini yerine getirebilmesi için bu yük belirli değerlerde olmalıdır • Membran üzerinde oluşan bu elektriksel yüke membran potansiyeli adı verilir • Membran potansiyeli, hücre membranının "nötr" olmadığını gösterir – Bu durumda hücrenin içi (-), dışı (+) elektrik yüklü • Veya – İçi (+), dışı (-) yüklüdür MEMBRAN POTANSİYELİ • Hücrenin o andaki elektriksel durumu (yani membran potansiyeli), membranın iç yüzündeki elektriksel durum ile adlandırılır – Membranın iç yüzü (-) elektrik yüklü ise membran potansiyeli (-) – Membranın iç yüzü (+) elektrik yüklü ise membran potansiyeli (+) • Olarak adlandırılır Membran Potansiyellerinin Kaynağı • Membranın elektrikle yüklenmesini sağlayan (+) veya (-) yüklü iyonlardır. Örneğin; – – – – Na+ (+) yüklü K+ (+) yüklü Ca2+ (+) yüklü Cl- (-) yüklü iyonlardır • Benzer şekilde hücre ve dışında bir çok elektriksel yüke sahip pek çok iyon bulunur • Membranın bir tarafının diğer tarafına göre negatif veya pozitif elektrikle yüklü olması, her iki tarafta bulunan iyonların dağılımına bağlıdır Membran Potansiyellerinin Kaynağı • Örneğin – Hücre içindeki (+) yüklü iyonların oranı hücre dışına göre daha fazla ise hücre içi (membran potansiyeli) pozitif olur • Yandaki şekilde A hücresinde K + difüzyon ile hücre dışına çıkmıştır – (+) yüklü iyonlar hücre içinde azalmaya başlayınca hücre (-) membran potansiyeline sahip olur • B hücresinde ise Na+ difüzyon ile hücre içine girmiştir – Hücre içinde (+) yüklü iyonlar hücre dışına göre daha fazla olunca hücrenin membran potansiyeli de (+) değerlere ulaşır İyonların Membranın İki Tarafında Farklı Dağılmasının Nedenleri • Hücrenin içinde ve dışında tüm iyonlar eşit bir biçimde dağılmış olsaydı, membran potansiyeli meydana gelmeyecekti • Farklı yüklere sahip iyonlar neden hücre içinde ve dışında farklı oranlarda bulunur? – Membranlar değişik iyonlara karşı seçici geçirgen özellik gösterir – Difüzyon, osmoz ve aktif transport gibi mekanizmalarla iyonlar ve diğer maddeler hücrenin işlevlerini sağlamak amacıyla sürekli olarak hareket eder – Bu etkilerin sonucunda hücre içi ve dışında (-) veya (+) yüklü maddeler daima farklı konsantrasyonlarda bulunur – Böylece MEMBRAN POTANSİYELİ ortaya çıkar Membran Potansiyelinin Oluşumuna “Örnek” • Herhangi bir etki sonucu membrandaki Na+ kanalları açılır ve hücre içine Na+ girişi olur, membran potansiyeli (+) hale gelir • Bu durumu dengelemek için K+ kanalları açılır ve hücre dışına K+ çıkmaya başlar • Na+-K+ pompasının çalışması hem iyon dengesini sağlar hem de membran potansiyelinin eski haline dönmesine yardımcı olur (3 Na+ dışarı atılırken 2 K+ içeri alınır) Uyarılabilen Dokular • Sinir sistemi ve kaslarda bulunan hücreler elektriksel özellikleri ile diğer tüm vücut hücrelerinden farklılık gösterir • Bu dokulara uyarılabilen dokular denir • Tüm hücrelerde bulunan membranın elektriksel aktivitesi (membran potansiyeli), sinir hücresi ve kas hücresinde doğrudan hücrenin işlevini etkiler • Membran potansiyeli sinir ve kas gibi hücrelerde, hücrenin durumuna göre farklı isimler alır • Uyarılabilen bir doku hücresi uyarılmadığı zaman İSTİRAHAT konumundadır ve membran potansiyeli (-) değerdedir • Uyarıldığı zaman AKTİF durumdadır ve membran potansiyeli (+) değerdedir İstirahat Membran Potansiyeli • Sinir ve kas gibi uyarılabilen dokular uyarılmadıkları zaman (istirahat durumunda) hücre içi ve dışındaki iyonların artık membran potansiyeli değişimine neden olmadıkları bir denge durumuna gelirler • Bu denge durumuna istirahat membran potansiyeli adı verilir • İstirahat membran potansiyeli – Kas hücresi için -90 mV – Sinir hücresi için -70 mV civarındadır İstirahat Membran Potansiyeli • İstirahat membran potansiyelinin (-) olarak ortaya çıkmasında en önemli rolü oynayan iki faktör vardır: – Hücre uyarılmadığı zaman membrandan K+ geçişine sızmasına izin veren K+ sızma kanalları • Bunun sonucunda hücre içinde fazla olan K+ hücre dışına doğru difüzyona uğrar ve hücre içi negatife doğru gider – Hücre hangi konumda olurda olsun sürekli çalışan Na+-K+ pompası • Pompa her çalışmasında 3 Na+ iyonunu hücre dışına çıkarırken 2 K+ iyonunu hücre içine alır • Bu durumda pompanın her çalışmasında hücre içinden bir (+) iyon eksilir ve hücre içi negatife doğru gider İstirahat Membran Potansiyeli AKSİYON POTANSİYELİ • Sinir ve kas gibi uyarılabilen dokularda, hücrenin uyarılması ile sonuçlanan ani elektriksel değişikliğe aksiyon potansiyeli adı verilir. • Bir nöronun uyarılması ile nöron aktif hale gelerek kendine ait işlevi yerine getirir • Bir kas hücresinin uyarılması, gerekli değişikliklerin oluşması ile kasılma ile sonuçlanır Aksiyon Potansiyelinin Oluşumu • Aksiyon potansiyeli oluşumunda en önemli rol Na+ kanallarına aittir • Genellikle Na+ kanallarına uygun bir maddenin bağlanması ile açılan kanallardan hücre içine Na+ girmeye başlar • Hücre içinde voltajın yükselmesi, daha fazla Na+ kanalının açılmasına neden olur. • Yeteri kadar Na+ iyonunun içeri girmesi, Eşik değer'in aşılmasına neden olur ve hücre içinde patlama tarzında bir voltaj artışı meydana gelir: AKSİYON POTANSİYELİ • Daha sonra K+ kanallarının açılması ile hücre dışına K+ çıkışı başlar Na+-K+ pompasının da etkisi ile hücre istirahat konumuna geri döner Hep veya iç Kuralı • Eşik değerin aşılmasına neden olan uyarı HER ZAMAN bir aksiyon potansiyeli oluşumuna neden olur (Eşik değerin aşılması: HEP) • Eşik değeri aşmayacak kadar zayıf uyaranlar HİÇ BİR ZAMAN aksiyon potansiyeli oluşturamaz (Eşik değerin aşılamaması: HİÇ) ASİT BAZ DENGESİ Dr. Öğr. Üyesi Pınar Zorba Bahçeli HAYAT; ASLINDA GÜNAHA VE PARANIN GÜCÜNE KARŞI DEĞİL, H+ İYONUNA KARŞI BİR MÜCADELEDİR….. H.L.MENCKEN Asit-baz dengesi ve önemi Bedende hücrelerin fonksiyonlarını normal olarak sürdürebilmeleri için asitler ve bazlar arasında sabit bir dengenin olması gerekir. Bu dengenin sürdürülmesi doğrudan H+ iyonu konsantrasyonu ile ilgilidir. Besin maddelerinin oksidasyonu sonucunda karbondioksit ve bazı asitler ortaya çıkar (Glikoze C6H1206 + 6 O2 + 6 CO2 + 6 H2O + Enerji ) Yine bu reaksiyonlar sonucunda günde ortalama 11.5 mEq/kg hidrojen iyonu oluşur. Bu iyonlar böbreklerden atılır ya da vücut sıvılarındaki bikarbonat (HCO3-) ile tamponlanarak uzaklaştırılır. Hidrojen iyonuna ilişkin temel bilgiler H+ iyonu beden sıvılarının her litresinde 0,00004 mEq bulunur H+ hem hücre içi hemde hücre dışında yer alır. H+ iyonu beden sıvılarında uçucu ve uçucu olmayan şekilde bulunur. H iyonu enzimlerin etkin rol almasında ve hemoglobin tarafından oksijenin bağlanmasında gereklidir. H iyonu solüsyonun asiditesini yada alkali olmasını belirler. Beden sıvılarındaki H+ iyon konsantrasyonunun düzenlenmesi, asit-baz dengesini sağlamaktadır. H+ konsantrasyonundaki ufak değişiklikler, hücrelerin kimyasal reaksiyonlarında büyük değişikliklere neden olurlar. Bu Nedenle H+ iyon dengesinin düzenlenmesi homeostazisin çok önemli bölümüdür. [H+] : Hidrojen iyon konsantrasyonu [HCO-3] : Serum bikarbonat konsantrasyonu pCO2 : Parsiyel karbondioksit basıncı Bir solüsyonda H iyonu arttıkça asit, azaldıkça solüsyon alkali olur. Solüsyonların H yoğunluğu Ph ile ifade edilir. pH: Çözeltideki H iyonu konsantrasyonunun negatif logaritmasıdır. pH: -log [H+] P: negatif logaritmayı H: ise H yoğunluğunu gösterir. Ph: log 1 H yoğunluğu Su asit ve baz arasında nötr olarak kabul edilir. Formul sonucu: H yoğunluğunun artması H yoğunluğunun azalması pH düşmesine Ph artmasına asit tarafa kaymasına Alkali tarafa kaymasına neden olur… L.J. Henderson (1909) Asit baz dengesi terimini Hasselbalch (1916) tamponlama sisteminde karbonik asiti tanımlamış Henderson-hasselbac denklemine görede; Ph: 6.1+log HCO3 CO2 Burada 6.1 sabittir. Bir sıvının Ph sı 7 den küçük ise ortam asit Bir başka deyişle H iyonu yoğunluğu saf suyunkinden fazla Bir sıvının Ph sı 7 den büyük ise ortam alkalidir Bir başka deyişle H iyonu yoğunluğu saf suyunkinden düşüktür. Kan pH’sı 7.35-7.45 pH (“power of hidrogen”) [H+] = 35 – 45 nmol/L pH’nın bu sınırlar içinde olması şarttır !!! Kuvvetli asit: H iyonunu kolayca bırakabilen asit (HCl-hidroklorik asit, HNO3-Nitrik asit, H2SO4- Sülfürik asit) Zayıf asit: H iyonunu kolayca bırakamayan asitler (H2CO3 -Karbonik asit, Asetik asit, Laktik asit, Pirüvik asit) Kuvvetli baz: H iyonuna kolaylıkla bağlanan yada OH iyonunu kolayca bırakan bazlar. (NaOH- sodyum hidroksit, KOH-potasyum hidroksit) Zayıf baz: H iyonuna zor bağlanan yada OH iyonunu kolayca bırakmayan bazlar. (Ca(OH)2 -Kalsiyum hidroksit, HCO3 - bikarbonat) Asit / Baz dengesinin kontrolü pH, pCO2 ve [HCO3-] kontrol edilmelidir. Plazma + hücreler arası sıvının pH’ı 7,35 – 7,45 arasında kalmalıdır. -Bu sınırlar değiştiğinde tüm vücut sistemi etkilenir. Kontrol eden sistemler Tampon sistemler Solunum Sistemi Böbrekler Tampon bileşikler Tamponlar içinde bulundukları eriyiklere asit yada baz ilave edildiğinde pH değişikliğini azaltan maddelerdir. Tampon maddeler ortama H vererek yada ortamdan OH alarak pH değişikliğin önlerler. Tamponlar H serbestleştirme ve bağlama yeteneği olan maddelerdir. Bikarbonat-karbonik asit tampon sistemi Vücudun en önemli tampon sistemidir. Özellikle ekstraselüler sıvıda önemli olan bu sistem intrasellüler tampon sistemleri ile bağlantılı olarak ekstraselüller sıvıdaki pH değişikliklerine karşı ilk savunma hattını oluşturur. H2CO3-------------NaHCO3 den oluşur. (karbonik asit) (sodyum bikarbonat) H2CO3 oranı 1 NaHCO3 20 Hücreden atılan CO2 kana geçer, bu madde kanda serbest kalabildiği gibi su ile birleşip karbonik asit oluşturabilir. Bu işlem reversibldir. (H2O + CO2 H2CO3) Dokularda CO2 yapımının fazla olmasına bağlı olarak kanda CO2 ‘nin çoğalması karbonik asidin artmasına neden olur. Karbonik asidin artması, akciğer fonksiyonu normal olduğu takdirde, CO2 ‘nin atılması ile kolayca tampon edilebilir. Eritrositlerin asit baz dengesine etkisi H2O + CO2 H2CO3 (karbonik anhidraz enzimi) H2CO3 H+ + HCO3 (Eritrosit içinde) H+ Hb ile bağlanır HCO3 ise plazmaya verilir. 1. 2. 3. Akciğerlerden CO2’nin atılımının kısıtlanması kanda karbonik asidin çoğalmasına neden olur. Vücutta değişik patolojiler esnasında meydana çıkan fosfat, sülfat, piruvat, laktat ve ketoasitler kandaki bikarbonatlar ile birleşip “sodyum asitleri” oluşturur ve böbrekle itrah edilirler. H2CO3 fazlası solunumun artması ile tampone edilir. (Doku asitleri + Na (NaHCO3) Asitler + H2CO3) Fosfat tampon sistem Hücre içi sıvılarda daha çok iş görür. 2 temel komponenti NaH2PO4 (sodyum mono fosfat) NaHPO4 tür. (sodyum di fosfat) Protein tampon sistem Ekstrasellüler ve intrasellüler sıvıların en önemli tamponudur. Proteinler aa lerle birbirlerine bağlıdır. Bazı aa karboksil grubu serbesttir (COOH) Bunlar CO2 ve H una çözünebilirler. Bazı aa bazik grubu serbesttir (NH3 OH) Böylece proteinler hem bazik hemde asidik tampon olarak fonksiyon görürler. Solunum sistemi Hiperventilasyon Medulla sol. Merkezini uyarır CO2 azalır Kan Ph Kan H2CO3 Kan pco2 kan pco2 kan H2CO3 kan pH CO2 birikimi medullada sol mer. Baskılanır Hipoventilasyon SOLUNUM SİSTEMİ Dakikalar sonra tepki verir; soluk alıp vermeyi hızlandırarak ya da yavaşlatarak CO2 atılımını dengelemeye çalışır. CO2 H+ dengesini sağlamak üzere: F Solunum F CO2 F H+ F Solunum F CO2 F H+ Solunum sistemi pH düzenlenmesinde %50-75 etkilidir. Beyinde medülla da yer alan solunum merkezi etkilidir. H+ ve CO2 konsantrasyonu arttığında solunum merkezi uyarılır ve akciğerlerden fazla CO2 atılır. RENAL SİSTEM Böbrekler vücut sıvılarındaki bikarbonat yoğunluğu azaltıp çoğaltarak H yoğunluğunu düzenlerler. Etkisi yavaş fakat güçlüdür. Ürik asit ve fosfarik asitle H dengesini sağlarlar. F Bikarbonat seviyesini düzenler. F H+ atılmasını sağlar. F Amonyak/üre atılmasını sağlar. Asit baz durumunu değerlendirmek için neye bakılır? Elbetteki arter kanına bakılır. Kanın oksijenasyonu değerlendirilir. Arter kanı alınamıyorsa venöz kan değerlendirilir. Venöz kanda arteryel kana göre PCO2(parsiyel karbondioksit) 5-7 mmHg daha yüksektir. pH ise 0.03-0.05 daha düşüktür. ARTERİYEL KAN GAZI 31 Eğer asit baz dengesi korunamıyorsa; ASİDOZ ALKALOZ Asidoz: H yoğunluğunun normalin üzerine çıktığı durumdur. pH düşmüştür. Alkaloz: H yoğunluğunun normalin altına düştüğü durumdur. Bu durumda pH yükselmiştir. NORMAL pH dengesi: 7.35-7.45 Asidoz: 6.80-7.35 Alkoloz: 7.45-7.80 ÖLÜM: 6.80 altı ve 7.80 üstü ASİDOZ- ALKALOZ Normal H konsantrasyonu 40nmol/L H+ 160 40 ASİDOZ pH 6.8 10 ALKALOZ 7.4 Kardiyak kontraktilitede azalma Ölüm 8.0 Tetani Aritmiler Ölüm ASİT-BAZ BOZUKLUKLARI Metabolik Asidoz Metabolik Alkoloz Solunum Asidozu Solunum Alkalozu Eğer H dengesizliği solunum sisteminden kaynaklanıyorsa solunum asidozu / alkalozu, Eğer metabolik olaylar veya böbreklerden kaynaklanıyorsa metabolik asidoz / alkaloz denir. Metabolik Asidoz Uçucu olmayan H vücut sıvılarında birikmesi ile ortaya çıkan tablodur. Nedenleri; Metabolik asitlerin fazla yapılması: DM, açlık ve ciddi enfeksiyonlar Metabolik asitlerin sindirimle fazla alınması:Yağlı ve düşük karbonhidratlı diyet, amonyum klorür gibi ilaçların fazla verilmesi BY nedeniyle asit atılımının azalması Hastaya kan transfüzyonunda sitrat verilmesi (sitrik asit içerdiği için asidoza neden olur.) Belirtileri; anksiyete, abdominal ağrı, bulantı kusma, derin ve sık solunum, oryantasyon bozukluğu……. Kompanzasyon mekanizmaları A) Tampon Sistemler: Estraselüler sıvıdaki metobolik asitlerin fazlası tampon sistemleri ile nötralize edilmeye çalışılır. B)Solunum sistemi: solunumun hızı ve derinliği artar,mekanizma fazla CO2 atacak şekilde çalışır,sonuçta ekstrasellüler sıvıda H+ yoğunluğu azalır. C) Böbrekler: Na+ ve H+ değişimi hızlanır, amonyak sekresyonu artar, idrarın asidesi yükselir, ekstrasellüler sıvıya daha fazla sodyum bikarbonat döner. Tedavi ve Hemşirelik Bakımı Klinik bakımın temel amaçları: Kan volümü ve ozmolaritesinin düzeltilmesi; IV yolla izotonik yada ringer laktat verilir Foley kateter takılarak saatlik idrar miktarı ölçülür. Kilo takibi yapılır. HCO3 eksikliğinin giderilmesi; IV sıvıya HCO3 yada sodyum laktat eklenir. Elektrolit dengesizliğinin düzeltilmesi; Hiperpotasemiyi düzeltecek tedavi yapılır. Akut metabolik asidozda çok miktarda hidrojen (H) iyonu, tamponlanmak üzere hücre içine geçer. Bu sırada plazma K düzeyi yükselir. Hemşirelik Bakımı Solunum hızı ve derinliği izlenir MSS depresyonu bulguları izlenir Hiperpotasemi bulguları izlenir Hastanın düşme riskine yönelik önlem alınır Metabolik Alkaloz H+ iyonunun organizmadan kaybı veya vücut sıvılarından fazla miktarda HCO3 eklenmesiyle H yoğunluğunun azalmasına bağlı gelişen tablodur. Nedenleri:diüretikler,aşırı kusma, aşırı IV yada PO bikarbonat alınması Kompansasyon mekanizmaları Tampon Sistemler; ESS’daki bikarbonat tampon sistemlerle nötralize edilmeye çalışılır. Solunum sistemi: Hipoventilasyon olur, bu mekanizma ile pCO2 yükseltilerek H dengesi normale çıkarılmaya çalışılır. Böbrekler: fazla miktarda HCO3 atılımı olur. Tedavi ve Hemşirelik Bakımı Tedavi nedene yöneliktir. Genellikle 10mEg\l CL içeren ringer laktat verilir Ağır durumlarda %9 luk amonyum klorür verilir Amonyum klorür verilirken (NH4Cl) Hızlı verilmemeli.Eritrositlerin hemolizine neden olur. Dakikada 2-3 ml verilir. Hepatik ve renal hastalığı olanlara verilmemelidir. Fazla verildiğinde metabolik asidoza yol açar. Solunum Asidozu (pHpCO2) Hipoventilasyon nedeniyle organizma sıvılarında pCO2 ve gaz alışverişini engelleyen durumlar ortaya çıktığında gelişir. Böbrekler durumu hemen kompanse edemediği için,serum HCO3 düzeyi değişmez. Asidoz 24-72 saat sonra geliştiyse kronik respiratuar asidoz denir. Kompanzasyon için böbreklerde HCO3 sentezi Görüldüğü Durumlar : - KOAH - istemli nefes tutma - Havayolu tıkanması - Astım krizi - Ağır pulmoner ödem - Nöromusküler hastalıklar ( Myastenia Gravis) - MSS Depresyonu ( örn: ilaçlar-morfin ) Kompanzasyon mekanizmaları Kanda artan CO2 nedeniyle solunum merkezi uyarılır hiperventilasyon olur. Organizma pH değişikliklerini engellemek için pCO2 düzeyini azaltır yada HCO3 ü artırır. Tedavi ve bakım Solunum problemini düzelterek ventilasyonu artırmak,fazla asidi tamponlamak,su ve diğer elektrolit bozukluklarını düzeltmek. Ringer laktat solüsyonu verilir. Sodyum bikarbonat oral yada IV verilir. Mekanik ventilatör yada O2 tedavisi uygulanabilir. SOLUNUM ALKALOZU Nedeni : HİPERVENTİLASYON’dur. pH↑ ve pCO2↓ ile karakterizedir. Görüldüğü Durumlar : - Ağrı - Hipoksi - Anksiyete - Pulmoner emboli - Pnömotoraks -Ateş - istemli sık sık nefes almak - Kafa travması,beyin lezyonları - Gebelik - yüksek yerlere çıkmak Tedavi : - Nedene yönelik tedavi - Sedasyon - kese kağıdı??? ↓ [HCO3-] Metabolik asidoz ↑ pCO2 Solunumsal asidoz ASİDOZ Kan pH [H+] [HCO3-] Metabolik alkaloz ↓ pCO2 H2CO3 pH~ pCO2 Solunumsal alkalozis ALKALOZ Kan pH [H+] BELİRTİ VE BULGULAR ASİDOZ - Sersemlik,yorgunluk - Bilinç bulanıklığı - Baş ağrısı - Bulantı-kusma - Koma - Hiperkalemi (K+ ↑) ALKALOZ - Halsizlik - Seyirme, uyuşma - Titreme - Baş dönmesi - Tetani,bayılma - Hipokalemi (K+ ↓) Asit - Baz Bozuklukları Metabolik Asidoz Metabolik Alkaloz pH HCO3 CO2 pH HCO3 CO2 Solunumsal Asidoz pH HCO3 CO2 Solunumsal Alkaloz pH HCO3 CO2 52 Kural 1 Eğer: pH ve PCO2 aynı yönde değişiyorsa, Ve: pH normal değilse O zaman: Primer bozukluk METABOLİKTİR Örnek 1 pH = 7.228 PCO2 = 28.5 PO2 = 99.9 Her ikiside aynı yönde ve aşağı olduğu için primer bozukluk metabolik asidozdur. Örnek 2 pH = 7.470 PCO2 = 64.3 PO2 = 42.1 Okların yönü her ikisindede aynı ve yukarı doğru olduğu için primer bozukluk METABOLİK ALKALOZDUR. Kural 2 Eğer: pH ve PCO2 farklı yönlerde değişiyorsa, O Zaman: Primer bozukluk RESPİRATUARDIR. Örnek pH = 7.128 PCO2 = 78.5 PO2 = 94.9 Oklar farklı yönde ve pH düşük olduğu için primer olay respiratuar asidozdur. pH = 7.50 PCO2 = 35 HCO3 = 27 Oklar farklı yönlerde ve pH yüksek olduğu için primer olay respiratuar alkalozdur. Kural 3 Eğer: pH normal fakat PCO2 anormal ise O zaman: Miks metabolik-respiratuar bozukluk mevcuttur. PCO2 = miks respiratuar asidoz, metabolik alkaloz PCO2 = miks respiratuar alkaloz, metabolik asidoz SORU 1 pH = 7.42 PaCO2 = 43.9 HCO3 = 26.8 Normal kan gazı SORU 2 pH = 7.38 PaCO2 = 52.6 HCO3 = 32.5 Respiratuar asidoz SORU 3 pH = 7.52 PaCO2 = 30.9 HCO3 = 24.8 Respiratuar alkaloz SORU 4 pH = 7.21 PaCO2 = 33.3 HCO3 = 17.6 Metabolik asidoz SORU 5 pH = 7.42 PaCO2 = 58.0 HCO3 = 38.0 Respiratuar asidoz SORU 6 pH = 7.14 PaCO2 = 24.6 HCO3 = 8.0 Metabolik asidoz SON SORU pH = 7.49 PaCO2 = 48.9 HCO3 = 39.0 Metabolik alkaloz VÜCUT SIVI BÖLMELERİNİN İÇERİĞİ: EKSTRASELLÜLER SIVIDA • • Na, Cl, HCO3 çok Ca, K, Mg, PO4, SO4 az İNTRASELLÜLER SIVIDA • • K, Mg, PO4, Proteinat çok Ca, SO, Cl, HCO3, Na inorganik az miktarda bulunur. SIVI VE ELEKTROLİTLERİN HAREKETİ: Osmolarite: bir litre suda çözünmüş toplam partikül sayısıdır. Osmalaritesi hücre içi; • • • Sıvıdan yüksek olan sıvılara hiperozmotik Sıvıdan düşük olan sıvılara hipoozmotik Sıvı ile aynı olan sıvılara izoozmotik sıvılar denir. Ozmolalite: çözünmüş maddelerin suya oranıdır. Bir solüsyonun osmotik basınç yaratarak suyun hareketini etkileme kapasitesidir. • • Osmolarite: osmol/litre solüsyon Osmolalite: osmol/kilogram solüsyon Filtrasyon: yarı geçirgen bir zardan, bir sıvı ortamdan diğer sıvı ortama geçiştir. • • Zar ne kadar kalın ise filtrasyon o kadar zor olur Filtrasyon basıncı; hidrostatik basınç ile osmatik basınç arasındaki farktır. Hidrostatik basınç: kapiller içindeki plazma ve kan hücrelerinin oluşturduğu basınçtır ve sıvıyı damar dışına iter. Kolloid osmotik basınç: plazma proteinlerinin basıncıdr ve sıvıyı damar içinde tutar. NOT: Plazma proteinleri albümin, globülin, fibrinojendir. ÖDEM KONTROLÜ: (sorabilirim dedi) • • • • Gode 15sn geri dönüyorsa (+) Gode 30sn geri dönüyorsa (++) Gode 45sn geri dönüyorsa (+++) Gode 60sn geri dönüyorsa (++++) ELEKTROLİT DENGESİZLİKLERİ: SODYUM: Hücre dışının temel katyonudur. Normal değeri 135-145 mEq/l’dir. 135in altında olması hiponatremi 145 in üzerinde olması hipernatremidir. Görevleri: • • • Ekstrasellüler sıvı volümünü ve osmolaritesini belirler. Organizmada su dağılımını düzenler. Ter, idrar ve feçesle atılır. NOT: bir hastanın birdenbire nörolojik bulgularında değişiklik olduysa sodyumuna bakılması gerekir NOT: elektrolitler hastaya çok dikkatli ve yavaş verilmelidir kalbin çalışma düzenini bozabilir. POTASYUM: • • • • • • • • K hücre içi bölmenin en önemli katyonudur.*** Temel değeri 3,5-5 mEq/l’dir** (3,5 altında olması hipokalemi 5in üzerine çıkması hiperpotasemi) Organizmada potasyum kaynağı besinler ile alınan, dokuların ve eritrositlerin yıkımı ile açığa çıkan Kdır. K dengesizliğinde kardiak, sellürler ve nöromüsküler fonksiyonlar bozulur. *** K %80-90 idrarla %10-20 feçesle atılır. Günlük gereksinim 40 mEq/l dir İnsülin hormonu K hücre içine girişini sağlar. *** H ile yer değiştirerek asit-baz dengesine yardım eder. *** IV POTASYUM UYGULAMALARINDA HEMŞİRE: *** • • • • • • • • • • Potasyum sulandırılarak verilir K daima mai içinde verilir IV yolla direkt yada puşe yaparak verilmez. Miyokarda toksik etki yapar ve diyastolde kalbi durdurabilir. İnfiltrasyon (damar dışına kaçması) yön ününden sık sık izlenmeli Bir saatte 10mEq/l dan fazla potasyum infüzyonu yapmayın İnfüzyon pompası ile gönderin Böbrek fonksiyonları yetersiz olan yada az idrar çıkaran hastalara verilmemeli (saate en az 25 ml olmalı). Dekstrozlu solüsyonlarla verilmemeli. Eğer verilirse insülinle beraber verilmeli. Potasyum mai içinde dağılması sağlanmalı. Mai etiketine sıvının içerdiği potasyum miktarı mEq olarak kaydedilmeli. NOT: Potasyumun antagonisti kalsiyumdur. KALSİYUM: • • • • • • • • • Kas kasılmasını ve gevşemesini sağlar Kapiller permeabiliteyi azaltır Kan pıhtılaşmasını sağlar (kalsiyum faktör 4 ) Vit B12’nin emilimini ve kullanımını sağlar Normal serum kalsiyum miktarı 4-5 mEq/l yada %9-11 mgdir Günlük gereksinim 0.8 gr dır Emilimi vitamin D varlığına bağlıdır. Ca azalınca parathormon salınarak sindirim sisteminden ve böbreklerden geri emilimi arttırılır kemiklerden kana Ca çekilir Ca artınca parathormon baskılanır tiroid besinden kalsitonin salınarak kemikten Ca çekilmesi engellenir. hipokalsemide görünen bulgular. NOT: IV yolla Ca dijital alıp almadığı mutlaka sorulmalıdır. Ca dijital etkiye sahip olduğu için dijital zehirlenmeye yol açar. NOT: IV yolla Ca verilen hasta hiperkalsemi yönünden gözlenmelidir. Kardiak arrest gelişebilir (sistolde kalp durabilir). ASİT-BAZ DENGESİZLİKLERİ KONTROL EDEN SİSTEMLER: Bikarbonat-karbonik asit tampon sistemi: Vücudun en önemli tampon sistemidir. Özellikle ekstrasellüer sıvıda önemli olan bu sistem intrasellüler tampon sistemleri ile bağlantılı olarak ekstrasellüler sıvıdaki pH değişikliklerine karşı ilk savunma hattını oluşturur. Hücreden atılan CO2 kana geçer bu madde kanda serbest kalabildiği gibi su ile birleşip karbonik asi oluşturabilir. Bu işlem reversibldir. NOT: CO2 yi suyla birleştirip karbonik asite çeviren ve parçalayan enzim karbonik anhidraz enzimidir FOSFAT TAMPON SİSTEMİ: İntrasellüler sıvıda etkilidir. PROTEİN TAMPON SİSTEMİ: Ekstrasellüler ve intrasellüler sıvıların en önemli tamponudur. Proteinler aa lerle birbirine bağlıdır. RENAL SİSTEM: Böbrekler vücut sıvılarındaki bikarbonat yoğunluğu azaltıp çoğaltarak H yoğunluğunu düzenler. Etkisi yavaş fakat güçlüdür. Ürik asit ve fosfarik asitle H dengesini sağlar. • • • Bikarbonat seviyesini düzenler H atılmasını sağlar Amonyak/üre atılmasını sağlar NOT: * böbreklerde buffer mekanizması vardır ya H atar ya bikarbonatı üretir ya da bikarbonatı geri emer. NORMAL Ph dengesi: 7.35-7.45 ASİDOZ: 6.80-7.35 ALKALOZ: 7.45-7.80 ÖLÜM: 6.80 altı ve 7.80 üstü NOT: *** Elektrolit dengesizliğinin düzeltilmesi hiperpotasemiyi düzeltecek tedavi yapılır. Akut metabolik asidozda çok miktarda hidrojen iyonu tamponlanma üzere hücre içine geçer. Bu sırada K düzeyi yükselir. KURAL1: Ph ve PCO2 aynı yönde değişiyorsa ve pH normal değilse o zaman primer bozukluk METABOLİKTİR. ÖRNEK 1: PH = 7.228 PCO2 = 28.5 PO2 = 99.9 Her ikisi de aynı yönde ve aşağı olduğu içi primer bozukluk metabolik asidozdur. KURAL2: Eğer pH ve PCO2 farklı yönde değişiyorsa o zaman primer bozukluk RESPİRATUARDIR. ÖRNEK2: PH= 7.128 PCO2 = 78.5 PO2 = 94.9 Okların yönleri farklı ve aşağıda olduğu için respiratuar asidoz olur. KURAL3: Ph normal fakat PCO2 anormal ise o zaman miks metabolik-respiratuar bozukluk mevcuttur. PCO2 yüksek = miks respiratuar asidoz, metabolik alkaloz PCO2 düşük = miks respiratuar alkaloz, metabolik asidoz ŞOKUN GELİŞİMİNDE ETKİLİ OLAN HEMODİNAMİK PARAMETRELER: (bunu not alın dedi) • • • • • • • • Vurum Hacmi: Stroke Volüm = sol ventrikülün her bir kontraksiyonunda aorta pompalanan kan miktarı (60-70 ml/dk) Kalp Debisi: Kardiyak Out-put = kalbin pompa olarak etkinliğidir. Kalpten 1 dakikada pompalanan kan miktarıdır. Kalp debisi kalp atım hacmi (stroke volüm) ile kkalp atım hızını (80 atım/dk) çarpmasıyla elde edilir. Kalp debisi = 60 (stroke volüm) x 80 (kalp atım hızı) = 5600 ml/dk Ortalama Arter Basıncı (OAB) = Kalp debisi ve sistemik vasküler direnç (SDV) sonucu oluşur. Normal değeri;93 mmHg dır. OAB = Kardiyak output x SDV Sempatik Uyarı = sempatik sinir sistemi bölgesel kontraksiyon durumunda arter ve arteriolleri çevreleyen düz kasları korur. Sempatik uyarı artar = Vazokonstrüksiyon + SDV artar Sempatik uyarı azalır = Vazodilatasyon + SDV azalır TEMEL OLARAK ŞOKUN ÜÇ NEDENİ VARDIR: *** (özet olarak önemli dedi) • • • Kan ve sıvı hacminin azalması = HİPOVOLEMİK ŞOK Kalbin pompa gücünün yetersizliği = KARDİYOJENİK ŞOK Damar lümeninin genişlemesi ile kan hacmi arasındaki uyumsuzluk = VAZOJENİK ŞOK ŞOKUN EVRELERİ: ERKEN KOMPANSE EVRE: AKB’ndaki azalmasıyla birlikte Sempatik sinir sistemi uyarılır ve katekolaminler (Epinefrin ve Norepinefrin) salgılanır. NOREPİNEFRİN; periferik vazokonstrüksiyona ve santral venöz direncin artmasını ve AKB’ nın yükselmesini sağlar. EPİNEFRİN; kalp atım hızını ve kalp kontraksiyonu artırarak kalp debisini yükseltir Her iki durum sayesinde hücre, doku ve organların perfüzyonu kesintisiz sürdürülür. • • • • Şoka neden olan faktör ne olursa olsun vasküler volümde mutlak ya da göreceli bir azalma söz konusudur. Vasküler volüm azaldığında arkus aorta ve karotis arterdeki baroreseptörler uyarılır. Kardiyak ve vazomotor merkeze uyarılar gönderilir. Bu uyarılar sempatik sinir sistemi aktivitesini arttırır. Bunun sonucunda sempatik sinir uçlarından norepinefrin adrenal medulladan ise epinefrin ve norepinefrin salınımı uyarırlar Epinefrin ve norepinefrin kalpte yer alan beta adrenerjik reseptörleri ve damarlarda yer alan alfa adrenerjik reseptörleri uyararak kalp kontraktilitesini ve atım hızını arttırır periferik damarlarda vazokonstrüksiyona neden olur. Kardiyak outputun azalması renal kan akımının azalmasına neden olur. Bu durum renin anjiyotensin aldesteron mekanizmasını uyarır. **** ÇOK ÖNEMLİ! • • • Bir diğer kompanzasyon mekanizması olarak arka hipofizden ADH ve ön hipofizden ACTH salınır. ACTH; aldosteron ve kortizol salınımı uyarır, kortizol glikoneogenezis yolu ile hücrelerin enerji ihtiyacını karşılar. Aldosteron sodyum ve su tulumunu sağlarken potasyum atılımına neden olur. ADH böbrek tübüllerinden suyun geri emilimini arttırır. DEKOMPANSE (PROGRESİF) EVRE: • • • • • Hipotansiyon kompanse evreden dekompanse evreye geçildiği ile ilgili önemli bir bulgudur. ** Bu evrede bağırsakların iskemisi nedeniyle salındığı düşünülen ‘’ Miyokardial Depresan Faktör (MDF) ‘’ miyokardı baskılayarak kalp debisini daha fazla düşürür. (Önemli her yerde bulabileceğiniz bir not değil) Şokta doku anoksisi nedeniyle karbonhidratların oksijensiz ortamda yıkılmaları piruvik asit ve laktik asit birikimine yol açarak metabolik asidoz gelişir. Hücrenin enerji kaynağı ATP üretimi etkisiz olur. Na-K pompası bozulur ve sonuçta Na ve su hücre içine hareket eder. K hücre dışına çıkar. Sodyum-potasyum pompasının bozulması hücre içi ödeme neden olur. İRREVERSİBLE (REFLAKTÖR) EVRE: • Geri dönüşü olmayan evredir. ŞOKTA BELİRTİ VE BULGULAR: ERKEN DÖNEM: • • • • • Heyecan huzursuzluk Hiperventilasyon Hızlı nabız Ciltte soğukluk solukluk Halsizlik yorgunluk, üşüme hissi, bulantı, susuzluk hissi GEÇ DÖNEM: • • • • • • • • • • Hızlı zayıf ipliksi nabız: filiformdur. Hızlı ve yüzeysel solunum Hipotansiyon Hipotermi Cilt soğuk soluk nemli Periferik siyanoz susama hissi mukozalarda kuruluk Apati uyku hali huzursuzluk yorgunluk adele zayıflığı Oligüri-anüri Metabolik asidoz Hemoglobin-hemotokrit YAŞLILARDA ÖNEMLİ SAĞLIK SORUNLARI: • • • • • • • • • • • Üriner sistem enfeksiyonları (ÜSE) İnkontinans Deliryum Demans Diyabet Düşme Malnütrisyon Basınç Ülseri Osteoporoz Polifarmasi Sarkopeni KARDİYOVASKÜLER SİSTEM DEĞİŞİKLİKLERİ: • • • • • • • • • • Kalbin boyutları küçülür. Sol ventrikül duvarı kalınlaşır. Kalp kasında kallojen doku artar elastin azalır Kalp kapakçıkları kalınlaşır Kardiyak output azalır Kalp hızı ve dolum hacmi azalır Periferal direnç ve sistolik kan basıncı artar Venlerde dilatasyon meydana gelir Tüm organlara kan akımı azalır Yüzeysel damarlar belirginleşir. SOLUNUM SİSTEMİ DEĞİŞİKLİKLERİ: • • • • • • Solunum kaslarının esnekliği azaldığı için; Rezidüel akciğer kapasitesi artar vital kapasitesi azalır Gaz alışverişi ve diffüzyon kapasitesi azalır. Etkin solunum yapabilme yeteneği azalır Silyaların sayı ve hareketleri azalır öksürme refleksi azalır Alveollerin membaranı kalınlaşır ve sayıları azalır. ÖKSÜRÜK: (mutlaka sorarım sınavda) Öksürüğün iki tipi vardır: Prodaktif öksürük (balgamlı): kronik bronşit, pnömoni, akut üst solunum yolu enfeksiyonlarında görülür. Kuru öksürük: alerji, kanser ve konjestif kalp yetmezliğinde görülür. BALGAM DEĞERLENDİRİLMESİ: • • • • • • Yeşil veya sarı balgam: enfeksiyonda Altın sarısı: stafilakok aureus enfeksiyonları Pas rengi balgam: pnömoni Beyaz mukozid balgam: kronik bronşit Köpüklü seröz sulu: pulmoner ödem, bronkoalveoller karsinom Kötü kokulu: anaerob akciğer enfeksiyonu HEMOPTİZİ: Solunum yollarından öksürükle kan gelmesidir HEMATEMEZ: Sindirim sisteminden kan gelmesi. Fizik muayenede sıralama: İnspeksiyon palpasyon perküsyon oskültasyon ASTIM TIBBİ TEDAVİSİ: KONTROL EDİCİ İLAÇLAR: Antiinflamatuar etkileri sayesinde astımın kontrol altında tutulmasını sağlayan her gün ve uzun süre kullanır. • İNHALE STEROİDLER SEMPTOM GİDERİCİ İLAÇLAR: Hızlı etki ederek bronkokonstrüksiyonu geri döndüren, semptomları gideren ve gerektiğinde kullanılır. • • • Hızlı etkili inhale beta2-agonistler Sistem steroidler Antihistaminikler PNÖMONİ SINIFLANDIRILMASI: TOPLUM KÖKENLİ PNÖMONİLER: İmmün yetersizliği bulunmayan kişilerin hastane dışında gelişen pnömonilerdir • • Tipik pnömoni Atipik pnömoni HASTANE KÖKENLİ PNÖMONİ: • • • • Hastanın hastaneye yatışından 48 saat sonra gelişir. Yoğun bakım ünitelerinde en sık görülür Ventilatörle ilişkili pnömoni (VİP) Sağlık bakımıyla ilişkili pnömoni (SBİP) PNÖMMONİDEN KORUNMA: • • • • • AŞILAMA: Pnömokok ve H. İnfluenza için aşılanma Özellikle yaşlılarda önerilir *** BESLENME: Sağlıklı beslenme ve anne sütünün teşvik edilmesi EV İÇİ HAVA KİRLİLİĞİNİN ÖNLENMESİ HİJYEN: HASTALARIN VE TEMASLILARIN KONTROLÜ ****ASTIMLA KOAH ARASINDAKİ FARKI SINAVDA SORARIM DEDİ**** KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI (KOAH): Zararlı gaz ve partiküllere karşı havayolları ve akciğerin artmış kronik inflamatuar yanıtı ile ilişkili ve genellikle ilerleyici özellikteki kalıcı hava akımı kısıtlanması ile karakterize yaygın önlenebilir ve tedavi edilebilir bir hastalıktır NOT: astımda hava yolu kısıtlılığı geri döndürebilirken koah ta geri döndürülemez birçok hasta oksijen tüpüyle yaşamaya devam eder. **** KOAH RİSK FAKTÖRLERİ (SORARIM DEDİ) • • • • • • Tütün kullanımı Yaş (65 yaş üzeri daha sık) a1 (alfa) antitripsin eksikliği *** Çevresel ve mesleksel olarak maruz kalınan tozlar ve gazlar Biyomas yakıtların neden olduğu iç ortam hava kirliliği Düşük sosyoekonomik düzey KOAH’TA SIK RASTLANAN SEMPTOMLAR: • • • • • • Dispne (yaşam kalitesini en çok etkileyen) *** Öksürük Balgam Wheezing Kardiyovasküler semptomlar (sağ kalp yyetmezliği ve korpulmonale nedeniyle periferik ödem) Sistemik semptomlar (yorgunluk, egzersiz kapasitesinde düşme, iştah kaybı, kilo kaybı, kas kaybı, anksiyete, depresyon, uyku problemleri vs) NOT: Tanı testlerinin en önemlisi spirometri. Spirometri ile KOAH tanısı konuluyor. *** (SORARIM) TANI: KOAH düşünülen hastada bronkodilatör sonrası 1. Saniyedeki zorlu ekspiratuar hacmin (FEV1) zorlu vital kapasiteye (FCV) oranı; FEV1/FVC<%70 ise hastada hava akımı kısıtlamasının varlığı doğrulanır ve hasta KOAH olarak değerlendirilir. (ÇIKABİLİR)** KOAHIN FARMAKOLOJİK TEDAVİSİ: • • • • • Bronkodilatörler Kortikosteroidler Mukolitikler Oksijen tedavisi Aşılar KALP KASI: • • • Kendiliğinden uyarılma özelliğine sahiptir Aksiyon potansiyeli uzun sürelidir ve aynı zamanda uzun reflaktör periyoda sahiptir Kontraksiyonu Ca regüle eder. EKSİTABİLİT: Kalp kası hücrelerinin bir impulsa cevap olarak depolorize olma özelliği. OTOMATİSİTE: Eksternal nörohormonal kontrol olmadan kardiyak pacemarker hücrelerinin spontan ve tekrarlı olarak impuls üretebilme özelliği KONTRARTLİTE: Kasılabilme özelliği REFRAKTERLİK: Kalpte daha önceki bir uyarı tarafından aksiyon potansiyeli oluştuğunda aksiyon potansiyeli sonlanana kadar diğer uyarılara cevap vermeme KONDUKTİVİTE: Kalp kası hücrelerinin elektriksel impulsları iletebilme özelliği TANIMLAR: (bunlar sizin için çok önemli) Kalp kası hücreleri elektriksel uyarıları başlatmak ve iletmek için Na,K,Ca iyonlarına ihtiyaç duyar. Depolarizasyonu başlatmak için na-k pompasına dengeli kas kontraktilitesi içine Ca ihtiyaç duyar. KALP KASI ELEKTROLİTLERİN ETKİSİ: • • • • • Extrasellüler sıvıda K iyonları artınca kalp kası gevşer ve yavaşlar (AP AV demetinden geçmesi engellenir) Extrasellüler sıvıda Ca iyonları artınca kalp kasında spastik kontraksiyon oluşturur. Extrasellüler sıvıda Na iyonları artınca Ca iyonlarının etkisi azalır ( Na ve Ca iyonları aynı reseptöre bağlandığı için) Oksijen eksikliği kalbi hızlandırır. Hipoksi SA düğümü direk etkiler. Adrenalin salınımında artma olur. Isının artması kalbi normalin 2 katı hızlandırır. KALP ÇALIŞMASINDA ETKİLİ OLAN RESEPTÖRLER: ALFA 1 ADRENERJİK: Periferik arter ve venlerde bulunur. Uyarıldığında vazokonstrüksiyon yapar BETA 1 ADRENERJİK: Kalpte bulunur. Kalp atım hızını iletimini ve kasılma gücünü artırır. KB ve kardiyak output artar. BETA 2 ADRENERJİK: Arter ve bronşlarda bulunur dilatasyon yapar. Periferik arterlerde vazokonstrüksiyon yapar. BARORESEPTÖRLER: Kalp debisi ya da kan basıncı azaldığında uyarılarak sempatik uyarı artar. Kan basıncı, kalp hızı artar. KEMORESEPTÖRLER: Kan gazları ve pH değişikliklerine duyarlı kemoreseptörler kalp hızını etkiler. KALP ÇALIŞMASINDA İYONLARIN ETKİSİ: POTASYUM: • • Kalbin diyastolünü sağlar. Hipokalemi ve hiperkalemide ciddi aritmiler ve kardiyak arrest görülebilir. KALSİYUM: • • Potalsuyum tersi etkiye sahiptir (sistolü kolaylaştırır) Yüksek olması kardiyak arreste neden olabilir SODYUM: • Hiponatremide uyarılır seyrekleştirilir ve kalp atım hızı azalır HİDROJEN: • H iyonu azalınca sistol kısılır diyastol süresi uzar. KRONER ARTEK HASTALIĞININ PATOFİZYOLOJİSİ: • • • • • • • • Damar endotelinde hasar Damar endotelinde kronik inflamatuar yanıt gelişimi Dolaşımdaki lipit ve monositlerin hasarlı bölgeye gelmesi Monositlerin endoteli geçerek damar intimasına girmesi ve biriken lipoproteinleri sindirmek için köpük görünümlü makrofajlara dönüşmesi Makrofajların inflamasyona neden olan ve arter duvarı içinde düz kas ve fibroz doku çoğalmasına neden olan maddeler salgılanması Makrofaj köpük hücrelerinin kan damarlarına çöküp yağ tabakası oluşturması Yağ tabakalarının büyüyüp kaynaşması ve yağ tabakaları çevreleyen fibröz doku ve düz kas dokularının giderek büyük plaklar oluşturması Kolesterol ve diğer lipidlerin üzerine biriken kalsiyum tuzlarının çökmesi ve kalsifikasyonlar oluşarak arterler sert tüp haline gelerek arterlerin sertleşmesi YAŞLI BİREY ve ÖZELLİKLERİ İÇERİK Yaşlılık Kavramı Yaşlıda Sık Görülen Sağlık Sorunları Yaşlı Bakımında Hemşirenin Rol ve Sorumlulukları Yaşlı Bireyin Sağlığının Değerlendirmesi Yaşlıda Fizyolojik Değişiklikler ve Bakım YAŞLANMA YAŞLANMA: Geri dönüşümü olmayan ve organizmadaki hasarların tamir edilemeyecek düzeyde birikmesi ile ölümün gerçekleştiği doğal bir süreçtir. YAŞLILIK: Dünya Sağlık Örgütü (DSÖ) yaşlılığı; çevresel faktörlere uyum sağlayabilme yeteneğinin azalması olarak tanımlamaktadır. Jin K. Modern Biological Theories of Aging. Aging Dis. 2010;1(2):72-4 . Yaşlanma; kronolojik, biyolojik ve fonksiyonel karmaşık bir süreçtir. Biyolojik boyutu: Hücre fizyolojisinden tüm organizmanın fiziksel sağlık durumuna kadar olan temel işleyişte görülen değişimler Sosyal boyutu: Kronolojik yaş ile birlikte toplumsal roller ve sosyal işlevlerdeki değişiklikler Psikolojik boyutu: Bilişsel ve mental yönden değişiklikler. DSÖ Kronolojik Yaş Sınıflamasına göre: Yaşlı nüfusun toplam nüfus içindeki oranı artmıştır. Bilimsel ve teknolojik gelişmelerin getirdiği olanaklar Hastalık ve ölüm oranlarının azalması Doğurganlık oranında düşme Çevre koşullarının iyileşmesi Doğuşta beklenen yaşam süresi 2018 yılında Dünya nüfusunun %9,1'i yaşlı nüfus Türkiye’ de yaşlı nüfusun toplam nüfus içindeki oranı ; 2014 yılında %8 2018 yılında %8,8. Nüfus projeksiyonlarına göre; 2023 yılında %10,2 2030 yılında %12,9 2040 yılında %16,3 2060 yılında %22,6 2080 yılında %25,6 olacağı öngörülmektedir. Türkiye İstatistik Kurumu-2018 Yaşlıda Önemli Sağlık Sorunları ➢ Üriner sistem enfeksiyonları (ÜSE) ➢ Malnütrisyon ➢ Basınç Ülseri ➢ İnkontinans ➢ Osteoporoz ➢ Deliryum ➢ Polifarmasi ➢ Demans ➢ Sarkopeni ➢ Diyabet ➢ Deliryum ➢ Düşme Yaşlıda Önemli Sağlık Sorunları Kronik Hastalık Varlığı • %80’inin en az bir • %35’inin iki, • %23’ünün üç • %15’inin dört ya da daha fazla Polifarmasi • % 25’ i günde 6’dan fazla ilaç, • % 70’i günde 4-5 ilaç • % 70’ inin ilaç yan etkisine karşı başka bir ilaç Günlük Yaşam Aktiviteleri • %35’inin günlük yaşam aktivitelerini sürdürmede zorlandığı, • %42’sinin günlük faaliyetlerind e yardıma gereksinim Osteoporoz İnkontinans Düşme • Yetmiş beş yaş üzeri kadınların 3'te 1'i • 85 yaş üzeri kadınların yaklaşık yarısında vertebra fraktürleri • Huzurevinde kalan yaşlılarda %60-70 • 60 yaş ve üzeri toplumda yaşayan yaşlılarda %15-30 • 65 yaş ve üzeri %2835’inin her yıl en az bir kez • 70 yaş üzerinde oran %32-42, • 80 yaş ve üzerindeki yaşlılarda düşme oranının %4050 Hedefler ve Stratejiler-I ➢ Yaşam boyu sağlığın geliştirilmesi ve sağlıklı yaşlanma ➢ Bütün yaşlılar için egzersiz, fiziksel aktivite ve rehabilitasyon hizmetlerinin geliştirilmesi ➢ Yaşlılara yönelik evde sağlık hizmeti ve evde bakım hizmetlerinin geliştirilmesi ➢ Yaşlı bireyler için sağlık hizmetlerinin geliştirilmesi ve sağlık hizmetlerine tam erişiminin sağlanması ➢ Yaşlılıkta nöropsikiyatrik hastalıklar, demans, geriatrik psikiyatri, yeti yitimi, yaşlı istismarı ve şiddet konularında planlamalar ve etkinlikler yapılması Hedefler ve Stratejiler-II ➢ Geriatride akut bakım ve acillerin organizasyonunun sağlanması ➢ Yaşlılıkta tanı, tedavi, izleme hizmetlerinin uygun ve etkili işlemesinin sağlanması ➢ Sağlık çalışanlarının, sağlık hizmeti verenlerin eğitiminin düzenlenmesi ➢ Bütün yaşlılar için gıda maddelerine ulaşımın ve yeterli beslenmenin sağlanması ➢ Geriatride uzun dönemli bakımın ve bakım hizmetlerine tam erişimin sağlanması Yaşlı Bakımında Hemşirenin Rol ve Sorumlulukları ➢ Yaşlı bireye ve bakım veren kişilere eğitim vermek ve danışmanlık yapmak ➢ Sağlığı korumak ➢ Fiziksel değerlendirme yapmak ➢ Öz bakım ve kişisel hijyeni öğretmek ➢ Ev sağlık hizmetlerini organize etmek ➢ Kazaya neden olabilecek durumları değerlendirmek ➢ Beslenme ve egzersiz konusunda eğitim vermek ➢ Hastanın fiziksel kapasitesini arttırmak ➢ Akut sağlık sorunları, kronik hastalıkların değerlendirmesini yapmak ➢ Hemşirelik tanılarına yönelik girişimleri uygulamak Yaşlı Bakımında Hemşirenin Rol ve Sorumlulukları ➢ Kronik hastalıkların yönetimi, ➢ Hijyenik bakım, ➢ Beslenme, ➢ Eliminasyon, ➢ Hareket, ➢ Uyku ve dinlenme, ➢ Vücut ısısının düzenlenmesi, ➢ Giyinme, ➢ ➢ Yardımcı cihazların kullanılması, İlaç kullanımı alanlarında olmaktadır. Yaşlı Bireyin Sağlığının Değerlendirmesi İşlevsel durumun değerlendirmesi Fizik değerlendirme •Öz bakım gereksinimleri •Günlük yaşam aktiviteleri-GYA •Enstrumantal GYA •Vital bulgular •Sistemler Bilişsel/duyusal ve sosyal değerlendirme •Dikkat •Bellek •Konuşabilme •Görme ve boyutsal algılama Sosyal değerlendirme Yaşlı Bireyi Değerlendirme Testleri ➢ Geriatrik Depresyon Ölçeği (DGÖ) ➢ Beck Depresyon Ölçeği ➢ Mini Beslenme Değerlendirme Ölçeği ➢ Mini Mental Durum Değerlendirme Sorgulaması (MMDDS) ➢ Günlük Yaşam Aktivite Ölçeği ➢ Enstrümental Yaşam Aktivite Ölçeği (IADL) Yaşlı Sağlığının Geliştirilmesi, Sürdürülmesi ve Korunması Sekonder Korunma (Sağlığı sürdürme) Tersiyer Korunma (Sağlığı İyileştirme) Primer Korunma (Sağlığı geliştirme) Yaşlı sağlığının geliştirilmesi, sürdürülmesi ve korunması Sağlık sistemi risklerinden/korunma Primer Korunma •Çevresel zararlardan koruma •Kaza ve yaralanmalardan koruma •Sigara, alkol ve madde kullanımını önleme •Bağışıklama •Fiziksel aktivite ve egzersiz •Yeterli ve dengeli beslenme •Polifarmasiden kaçınma/ akılcı ilaç kullanımı •Stresin kontrol altına alınması DÖRDÜNCÜL •Zihinsel aktivitenin arttırılması KORUNMA •Sosyal etkinliklere katılımın sürdürülmesi ▪ Gereksiz, sınırlı yararı olan ya da yarar sağlamayacak girişimlerin önlenmesine yönelik uygulamalar Sekonder Korunma Tersiyer Korunma Sağlık sistemi risklerinden/korunma •Düzenli sağlık kontrolü •Erken tanı ve tarama programlarının uygulanması •Erken tanı ve tarama programlarına katılım için ulaşım ve yararlanımın sağlanması •Gerekli kontroller için farkındalık eğitimi •Komplikasyonların önlenmesi •Rehabilitasyon programlarının düzenlenmesi ve uygulanması ▪ Gereksiz, sınırlı yararı olan ya da yarar sağlamayacak girişimlerin önlenmesine yönelik uygulamalar Yaşlıda Fizyolojik Değişiklikler ve Bakım KARDİYOVASKÜLER SİSTEM DEĞİŞİKLİKLERİ ➢ Kalbin boyutları küçülür, ➢ Sol ventrikül duvarı kalınlaşır, ➢ Kalp kasında kollajen doku artar, elastin azalır, ➢ Kalp kapakçıkları kalınlaşır, ➢ Kardiyak out-put azalır, ➢ Kalp hızı ve dolum hacmi azalır, ➢ Periferal direnç ve sistolik kan basıncı artar, ➢ Venlerde dilatasyon meydana gelir, ➢ Tüm organlara kan akımı azalır. ➢ Yüzeyel damarlar belirginleşir. Kardiyovasküler Sistem Değişiklikleri Subjektif ve Objektif Bulgular Aktivite ile artan yorgunluk Kalp atım hızı düzelme zamanında uzama Ödem Sık Görülen Hastalıklar Periferik vasküler hastalıklar Hipertansiyon Kronik konjestif kalp yetersizliği Sağlıklı Yaşam Önerileri Düzenli egzersiz Sigara içmeden kaçınma Düşük yağ-düşük tuzlu diyet Stres azaltma aktivitelerine katılma Düzenli kan basıncı kontrolü İlaç uyumu Kilo kontrolü Kardiyovasküler Sistem Değişiklikleri Hemşirelik Tanıları Hasta Eğitimi Kardiyak out-putta azalma Hastalık ve süreci Kan basıncında değişiklik Etkisiz periferal doku perfüzyonu Önerilen ilaç tedavisinin sürdürülmesi ve uyum Kardiyak doku perfüzyononda azalma riski İlaçların doz, etki ve yan etkileri Değiştirilebilir risk etmenleri Fizik aktivitede bozulma Sağlıklı yaşam biçimi önerileri Etkisiz solunum Sıvı elektrolit dengesinde bozulma/ Sıvı volüm fazlalığı Ödem ve doku perfüzyonunun bozulması ile ilişkili deri bütünlüğünde bozulma Yaşlıda Fizyolojik Değişiklikler ve Bakım SOLUNUM SİSTEMİ DEĞİŞİKLİKLERİ Solunum kaslarının esnekliği azaldığı için; Rezidüel akciğer kapasitesi artar, vital kapasite azalır, Gaz alışverişi ve diffüzyon kapasitesi azalır Etkin solunum yapabilme yeteneği azalır Silyaların sayı ve hareketleri azalır Öksürme refleksi azalır Alveollerin membranı kalınlaşır ve sayıları azalır. İskelet yapısında bozulma (kifoz) ve osteoporoz (skolyoz) nedeniyle: Diyafragmanın genişleme kapasitesi azalır. Solunum Sistem Değişiklikleri Subjektif ve Objektif Bulgular Aktiviteyle artan halsizlik, çabuk yorulma, solunum güçlüğü Etkin olmayan yüzeysel solunum Sekresyonların atımında güçlük Aspirasyon riski Enfeksiyon riski Sık Görülen Hastalıklar Solunum sistemi enfeksiyonları Kronik Obstrüktif Akciğer Hastalığı (KOAH) Akciğer tüberkülozu Sağlıklı Yaşam Önerileri Düzenli egzersiz Sigara içmeden kaçınma Hava kirliliği olan ortamlardan kaçınma Sekresyonların akışkanlığını arttırmak için sıvı alımı Her yıl influenza/ pnömoni aşısı yaptırma Aktivite planlaması Solunum Sistem Değişiklikleri Hemşirelik Tanıları Hasta Eğitimi Kronik doku hipoksisi ile ilişkili gaz alışverişinde bozulma Etkin hava yolu açıklığının sürdürülmesi Etkisiz solunum Yeterli sıvı alımının sağlanması Etkisiz havayolu temizliği Uygun pozisyon verilmesi Kronik doku hipoksisi ile ilişkili aktivite intoleransı Dispne Öksürmeye cesaretlendirme ve gerektiğinde aspirasyon uygulaması Solunum yolu enfeksiyonu gelişme riski Tolerasyonuna göre aktivite planlanması Aspirasyon riski Gerektiğinde GYA’ ne yardım Yaşlıda Fizyolojik Değişiklikler ve Bakım GASTROİNTESİNAL SİSTEM DEĞİŞİKLİKLERİ Tükürük salgısında ve enzimlerde azalma Öğürme refleksinde azalma Tad ve koku duyusunda azalma Özefagusun peristaltik hareketlerinde azalma Mide- barsak hareketlerinde azalma Karaciğer hacminde ve enzimlerinde azalma Safra boşaltımında yavaşlama Diş kayıpları Gastrointestinal Sistem Değişiklikleri Subjektif ve Objektif Bulgular Ağız kuruluğu Sağlıklı Yaşam Önerileri Yemek yeme alışkanlığında bozulma Düzenli diş bakımı ve kontrolü İştahsızlık, sindirim güçlüğü Boğulma riskinde artma Sık ve az öğünler halinde yağ oranı düşük, lif oranı yüksek beslenme Besinlerin mideye geçişinde gecikme ve aspirasyon riski Konstipasyon İritasyona neden olabilecek aşırı baharatlı, acılı, sıcak, asitli ve alkollü besinlerin tüketiminden kaçınma Sigara kullanımından kaçınma Düzenli barsak alışkanlığını sürdürmek Laksatif, supozituvar ve lavman kullanımından kaçınma Sık Görülen Hastalıklar Beslenmede yetersizlik Konstipasyon Dehidratasyon Diş ve diş eti hastalıkları Gastro-özofajiyal reflü Atrofik gastrit Gastrointestinal Sistem Değişiklikleri Hemşirelik Tanıları Aktivite intoleransı Barsak boşaltımında değişiklik/ konstipasyon Barsak boşaltımında değişiklik/ diyare Sıvı volüm eksikliği Enfeksiyon riski Beslenmede değişiklik/ beden gereksiniminden az Beslenmede değişiklik/ beden gereksiniminden fazla Ağız mukozası bütünlüğünde bozulma Yutma bozukluğu Aspirasyon riski Yaşlıda Fizyolojik Değişiklikler ve Bakım ÜRİNER SİSTEM DEĞİŞİKLİKLERİ Nefronların sayı ve işlevlerinde azalma Glomerüler filtrasyon hızında yavaşlama Mesane kapasitesinde azalma Mesane ve perianal kaslarda gevşeme Üretra sfinkter tonusunda azalma Erkeklerde prostat hipertrofisi Üriner Sistem Değişiklikleri Subjektif ve Objektif Bulgular İdrar retansiyonu Mesanenin boşalmadığı duyusu Gece sık idrara çıkma Stres inkontinansı Sıkışma inkontinansı Kadınlarda gülme, öksürme ve pozisyon değişikliği ile idrar kaçırma Sık Görülen Hastalıklar İnkontinans Üriner sistem enfeksiyonu Sağlıklı Yaşam Önerileri Ürolog hekim kontrolü Kolay açılabilen ve çıkarılabilen pantolon ve giysiler giymek Yeterli sıvı alımını sürdürmek Mesaede iritasyona neden olabilecek kafeinli, alkollü, yapay tatlandırıcılı içecek tüketmemek Pelvik kasları güçlendirici egzersizler yapmak Perianal bölgenin temiz ve kuru tutulmasına özen göstermek Üriner Sistem Değişiklikleri Hemşirelik Tanıları Sağlığını sürdürmede yetersizlik Üriner boşaltımda değişiklik/ inkontinans İnkontinansa bağlı öz saygıda bozulma İnkontinansa bağlı beden algısında bozulma İnkontinansa bağlı uyku alışkanlığında bozulma/ uykusuzluk İnkontinasa bağlı sosyal izolasyon Enfeksiyon riski Toksikasyon riski Sıvı volüm eksiklği Sıvı elektrolit dengesizliği Yaşlıda Fizyolojik Değişiklikler ve Bakım ÜREME SİSTEM DEĞİŞİKLİKLERİ Kadında; Östrojen üretiminde azalma/ menopoz Overler, uterus ve servikste küçülme Meme dokusunda küçülme, meme başı duyarlılığında azalma Vajinal daralma ve elastikiyet kaybı Vajinal sekresyonlarda azalma Erkekte; Testeron üretiminde azalma Sperm sayısında azalma, seminal sıvıda azalma Penis ve testislerde küçülme Prostatta büyüme Üreme Sistemi Değişiklikleri Subjektif ve Objektif Bulgular Kadında; Ağrılı cinsel ilişki Cinsel ilişki sonrası vajinal kanama Vajinal kaşıntı ve iritasyon Orgazmda gecikme Erkekte; • İmpotans • Libido kaybı Sık Görülen Hastalıklar Kadında; Meme kanseri riskinde arttma Cinsel işlevde bozulma Erkekte; Beningn prostat hipertrofisi Cinsel işlevde bozulma Sağlıklı Yaşam Önerileri Kadınlar için; Düzenli jinekolog kontrolü Hekim önerisiyle östrojen tedavisi, vajinal kayganlık için nemlendiriciler kullanmak Düzenli meme muayenesi yapmak/ yaptırmak Erkekler için; Prostat hipertrofisi bulgularını öğrenmek Aylık testis muayenesi ve düzenli prostat muayenesi Cinsel danışmanlık sağlamak Üreme Sistemi Değişiklikleri Hemşirelik Tanıları Anksiyete Akut ağrı Enfeksiyon riski Cinsel ilişkide bozulma Beden algısında bozulma Yaşlıda Fizyolojik Değişiklikler ve Bakım KAS- İSKELETİ SİSTEM DEĞİŞİKLİKLERİ Kemik ve kas kütlesinde azalma Kemik yoğunluğunda azalma, mineral kaybı Omurgada esneklik kaybı ve eğilme Eklemlerde dejenerasyon Kas- İskelet Sistemi Değişiklikleri Subjektif ve Objektif Bulgular Kadında; Boy uzunluğunda azalma Kırık riski Kifoz ve skolyoz Sırt ağrısı Eklemlerde gerginlik, esneklik kaybı Eklem ağrısı Denge bozukluğu ve yürüme sorunları Sık Görülen Hastalıklar Kadında; Osteoporoz Dejeneratif artrit Kalça kırığı Sağlıklı Yaşam Önerileri Düzenli egzersiz yapmak Yüksek kalsiyum, protein ve D vitamini içeren ve fosfordan kısıtlı diyet almak Düşme ve çarpmalardan korunmak Hekim önerisine göre kalsiyum ve D vitamini preparatları kullanmak Kas- İskelet Sistemi Değişiklikleri Hemşirelik Tanıları Anksiyete Aktivite intoleransı Akut/ kronik ağrı Düşme korkusu Bağımlılık korkusu Yaralanma riski Fizik hareketlerde bozulma Öz bakım yetersizliği Beden algısında bozulma Enfeksiyon riski Cinsel ilişkide bozulma Beden algısında bozulma GYA yerine getirmede yetersizlik Yaşlıda Fizyolojik Değişiklikler ve Bakım BİLİŞSEL ve NÖROLOJİK SİSTEM DEĞİŞİKLİKLERİ Beyin ağırlığında azalma İşlev gören nöronların sayısında azalma Beyin kan akımı ve oksijenlenmesinde azalma Motor ve duyusal işlevlere yanıtta azalma Derin tendon reflekslerinde azalma Senil plak ve nörofibrillerde artma Entelektüel kapasitede azalma Bellek zayıflığı Bilişsel ve Nörolojik Sistem Değişiklikleri Subjektif ve Objektif Bulgular Kadında; Öğrenme ve anımsama güçlüğü Kaza, yanık, yanma riskinde artma Uyku bozuklukları Refleks yanıtta azalma Bayılma Sık sık düşme Oryantasyon güçlüğü Sık Görülen Hastalıklar Kadında; Reaksiyon zamanında uzama Demans/ Alzheimer Deliryum Depresyon Parkinson Sağlıklı Yaşam Önerileri Eğitim ve danışmanlık sağlamak Duyusal uyaranları arttırmak Yer, zaman ve kişi oryantasyonunu sağlayıcı girişimlerde bulunmak Anımsatıcı objeler kullanmak Beyin işlevlerini koruyucu aktiviteleri (beceri ve düşünme gerektiren- bulmaca çözme) sürdürmesini sağlamak Bilişsel ve Nörolojik Sistem Değişiklikleri Hemşirelik Tanıları Anksiyete Aktivite intoleransı Akut ağrı Etkisiz başetme Akut konfüzyon riski riski Fizik hareketlerde bozulma Öz bakım yetersizliği Beden algısında değişme Hemşirelik Tanıları Beslenme alışkanlığında değişiklik/ beden gereksiniminden az beslenme Cinsel yaşamda değişiklik Oral mukoz membran bütünlüğünde bozulma Enfeksiyon riski Yaralanma riski Kendini ihmal Sözel iletişimde bozulma Yaşlıda Fizyolojik Değişiklikler ve Bakım DUYU ORGANLARINDA DEĞİŞİKLİKLER GÖRME Lensin esnekliğinde azalma, ışığa uyumda gecikme Görme keskinliğinde, periferal görmede azalma Göz yaşı salgısında azalma Göz kapağında gevşeme ve düşme Konjoktivada incelme ve sarımsı renk İŞİTME ve DENGE İç kulaktaki hücrelerde sertleşme ve atrofi Kulak salgısında artma Koklea hücrelerinin sayısında azalma Dış kulak yolunda daralma Yaşlıda Fizyolojik Değişiklikler ve Bakım DUYU ORGANLARINDA DEĞİŞİKLİKLER TAT ve KOKU Tat ve koku hücrelerinin sayı ve işlevlerinde azalma DOKUNMA Subkutan dokudaki duyu reseptörlerinin sayı ve işlevlerinde azalma Beyin kan akımı ve oksijenlenmesinde azalma Motor ve duyusal işlevlere yanıtta azalma Derin tendon reflekslerinde azalma Senil plak ve nörofibrillerde artma Entelektüel kapasitede azalma Bellek zayıflığı Duyu Organlarında Değişiklikler Subjektif ve Objektif Bulgular Subjektif ve Objektif Bulgular Gece görmede bozulma İletişim kurmada güçlük Karanlık ve parlak ışığa uyumda zorlanma Dengede bozulma İştahsızlık Zehirlenme ve zarar görme riskinde artma Titreşim, basınç, ağrı, ısı duyularının algılanmasında bozulma Kaza riski Gözlerde kuruma Göz enfeksiyonu İşitme güçlüğü Duyu Organlarında Değişiklikler Sağlıklı Yaşam Önerileri Her yıl düzenli göz muayenesi yaptırmak Parlak ve canlı renk kullanımından kaçınmak Yeterli aydınlatma kullanmak Doğrudan güneş ışığından korunmak Yapay gözyaşı kullanmak Kaza ve yaralanmalardan korunmak Zehirlenmelere karşı koruyucu önlem almak Yüz yüze açık iletişim kurmak Sözel olmayan iletişim yöntemlerinden yararlanmak Duyu Organlarında Değişiklikler Hemşirelik Tanıları Anksiyete Aktivite intoleransı Ağrı Sözel iletişimde bozulma Enfeksiyon riski Yaralanma riski Zehirlenme riski Beden gereksiniminden az beslenme Deri bütünlüğünde bozulma Beden algısında bozulma Beslenme alışkanlığında değişiklik/ aşırı tuz ve şeker tüketimi riski Yaşlıda Fizyolojik Değişiklikler ve Bakım DERİ ve İLGİLİ YAPILARDA DEĞİŞİKLİKLER Subkutan doku ve elastin lifler azalır Melanositlerden pigment hücrelerinin üretimi azalır Ter ve yağ bezlerinin büyüklüğü, sayısı ve salgıları azalır Kapiller kan akımı azalır Kadınlarda yüzde kıllanma artar Kıl foliküllerinde incelme ve pigment kaybı olur Subkutan ısı ve basınç duyusu azalır Deri ve İlgili Yapılarda Değişiklikler Sağlıklı Yaşam Önerileri Subjektif ve Objektif Bulgular Deriyi kuru ve temiz tutmak Nemliliği sağlamak Deride kuruluk, incelme ve kırışma PH değeri düşük sabun ve şampuan kullanmak Saç, pubik ve aksiller kıllarda incelme ve grileşme Alkol içerikli losyon ve bakım ürünleri kullanmamak Dar ve sentetik giysiler giymemek Basınç yarası riski yönünden değerlendirmek ve korumak Güneş ışığından koruyucu önlemler almak Deri bütünlüğünü korumak için yeterli protein ve sıvı alımını sürdürmek Enfeksiyonlardan koruyucu önlemler almak Tırnak ve ayak bakımını sağlamak Tırnaklarda kalınlaşma ve boyuna çizgiler Isı düzenlemesi ve terleme mekanizmasında bozulma Deri ve İlgili Yapılarda Değişiklikler Hemşirelik Tanıları Anksiyete Akut ağrı Enfeksiyon riski Yaralanma riski Deri bütünlüğünde bozulma Beden algısında bozulma Periferal doku kanlanmasında bozulma riski Konforda değişiklik/ kaşıntı Yaşlıda Fizyolojik Değişiklikler ve Bakım KAN, KAN YAPICI/ BAĞIŞIKLIK SİSTEMİ DEĞİŞİKLİKLERİ Kemik iliği ve lenfoid doku fonksiyonları azalır Kan hücrelerinin yapımı azalır Kanın vizikositesi artar Timus bezi atrofiye uğrar Hücresel ve sıvısal bağışıklık bozulur Enfeksiyonlara yatkınlık artar Antikor yanıt azalır, ototantikor yanıt artar Kan, Kan Yapıcı/ Bağışıklık Sistemi Değişiklikleri Subjektif ve Objektif Bulgular Halsizlik Yorgunluk İştahsızlık Sık Görülen Hastalıklar Anemi Enfeksiyonlar Sağlıklı Yaşam Önerileri Aktivite planlamasının yapılması Dengeli beslenmenin sağlanması Koruyucu önlemlerin alınması Pnömokok/ İnfluenza aşılarının yapılması Kan, Kan Yapıcı/ Bağışıklık Sistemi Değişiklikleri Hemşirelik Tanıları Enfeksiyon riski Yara iyileşmesinde gecikme Kanama riski Dolaşım yetersizliği riski Enfeksiyon riski Bağışık yanıt oluşumunda yetersizlik Aktivite intoleransı Sağlığı sürdürmede değişim Yaşam kalitesi/ konforda bozulma EKLEM- BAĞ DOKUSU HASTALIKLARI ve HEMŞİRELİK BAKIMI İÇERİK ➢Romatoid Artrit ve Hemşirelik Bakımı ➢Sistemik Lupus Eritematozus ve Hemşirelik Bakımı ➢Osteoartrit ve Hemşirelik Bakımı 2 EKLEM YAPISI İki yada daha fazla kemiğin bir araya gelerek oluşturduğu yapıya eklem denir. Diartroz (Hareketli eklemler); eklem aralığı, eklem kıkırdakları ve sinovyal membran ile geniş hareket kabiliyetine sahiptirler Amfiartroz (Yarı hareketli eklemler); hareketleri sınırlı olan eklemlerdir. Sinartroz (Hareketsiz eklemler); hareket etmezler, kafatası kemiklerinin birleştikleri yerde bulunur. 30.11.2020 4 EKLEMLERİN TEMEL HAREKETLERİ 30.11.2020 5 BAĞ DOKUSUNUN İŞLEVLERİ BAĞ DOKUSUNUN İŞLEVLERİ ▪Eklemlerin hareketlerini destekler ya da sınırlandırır ▪Diğer dokuları ve organları bir arada tutar ve bağlar ▪Vücudun sıvı regülasyonunda görev alır ▪Doku yaralanmalarında rejenerasyon veya nedbe dokusuyla tamiri sağlar ▪Doku ve organların beslenmesini ve metabolizma artıklarının uzaklaştırılmasını sağlar 30.11.2020 6 EKLEM BAĞ DOKUSU HASTALIKLARI Hastayı etkiler Hasta yakınlarını da etkiler EKLEM BAĞ DOKUSU HASTALIKLARI Hastalık yönetiminde amaç hasta birey için olası en sağlıklı yaşamı sağlamaktır. Hastaların karşılaştıkları sorunların değerlendirilmesi gereklidir. Fiziksel problemler Hastalıkla tanışma Hastalığı kabullenme/kabullenememe Baş etme davranışları Tedaviye uyum/uyumsuzluk Yeti yitimi Öz bakım eksikliği Rol kaybı Cinsel yaşamda bozulma Aile içi destek ağının olmayışı Psikolojik problemler Hastaların sorunları? Hasta yakınlarının sorunları? Bakıma ayrılan zamanın fazlalığı ve bu nedenle bireysel ihtiyaçlara vakit ayıramama Aile etkileşiminde bozulma Sosyal ve ailesel desteğin olmayışı Ekonomik güçlükler Hasta bakımında nasıl davranacağını bilememe Tükenmişlik Baş etme davranışlarında yetersizlik Romatoloji Sağlık Profesyonelleri Birliği (Association of Rheumatology Health Professionals) Hasta ve ailesinin sağlık durumu ve ihtiyaçlarını belirlemek: FİZİKSEL, EMOSYONEL, PSİKOLOJİK VE SOSYAL Vaka yönetimi Multidisipliner bakımın koordinasyonu Eğitim Danışmanlık Genel Belirtiler ➢Ağrı ➢Hassasiyet ➢Sabah tutukluğu ➢Hareket kısıtlılığı ➢Subkutan nodüller ➢Kas kitlesinde azalma ➢Eklemde kızarıklık, şişlik, sertlik, esneklik kaybı 30.11.2020 12 TANI YÖNTEMLERİ Anamnez 30.11.2020 Fiziksel Değerlendirme Laboratuvar Testleri Radyolojik Tetkikler 13 TEDAVİDE AMAÇ ➢Eklemleri korumak ➢Eklem mobilitesini geliştirmek ➢Enflamasyonu ve otoimmün yanıtı baskılamak ➢Hareketleri kolaylaştırmak için ağrıyı kontrol altına almak ➢Hastanın hastalık süreciyle ile ilgili bilgilendirilmesi ve tedavi planını yeterli biçimde uygulayabilmesidir. 30.11.2020 14 Hatırlayalım! 15 ROMATOİD ARTRİT ➢ Etyolojisi belli olmayan ➢ Sistemik bulgular gösteren ➢ Eklem dışı tutulumların eşlik ettiği ➢ Sinovyal hücre proliferasyon ve inflamasyonunun eklemlerde destrüksiyon yapması ile karakterize ➢ Kronik, sistemik, otoimmun ve inflamatuvar bir hastalıktır 30.11.2020 16 EPİDEMİYOLOJİ EPİDEMİYOLOJİSİ ◆ Dünyada her 100 kişiden birinde RA olduğu tahmin edilmektedir. ◆ Kadınlarda erkeklere oranla 2-3 kez daha fazla ◆ Yaşın ilerlemesi ile birlikte kadın erkek yakalanma oranları eşitlenme eğilimindedir. ◆ Her yaşta görülebilmesine karşın görülme oranı yaşla birlikte artar ve en çok 35-50 yaşlarında görülür. 17 ETYOLOJİSİ Genetik faktörler Diğer faktörler 30.11.2020 Enfeksiyon Hormonlar 18 FİZYOPATOLOJİSİ Temel patoloji; eklem kıkırdağı ve subkondriyal kemiğin ektopik ve hiperplastik hale gelen sinovya tarafından yıkılmasıdır. Başlangıçta, sinovyal hücrelerde hiperplazi ve hipertrofi gelişir İlerledikçe sinovyal doku normal sınırlarını aşar ve eklem kıkırdağının üzerine göç eder Kısa zamanda sinovya hücrelerinde prolifere olmuş sinovyal oluşumlara pannus adı verilir. Pannusun aşırı büyüyerek komşu kıkırdak ve kemiği istila etmesi ve yıkıma uğratması ile eklem hasarı gelişir 30.11.2020 19 FİZYOPATOLOJİSİ 20 21 Klinik Bulgular ◆ Yaygın kas-iskelet ağrısı ◆ Yorgunluk ◆ Hafif ateş ◆ İştahsızlık ◆ Uzun bir hareketsizlik sonrası tutukluk hali ◆ Etkilenen eklemlerde ağrı, hareket kısıtlığı, şişlik, duyarlılık ve sıcaklık vardır (ancak kızarıklık yoktur) ◆ Eklem tutuluşu simetriktir, hastalık ilerledikçe eklemlerde deformiteler gelişir (kuğu boynu deformitesi, düğme iliği deformitesi gibi) ◆ En çok; el ve el bilekleri, ayaklar, dirsek ve diz eklemlerini tutar 22 Dr. Öğretim Üyesi Derya ÇINAR 23 Kuğu Boynu Deformitesi Eklem Dışı Bulgular 25 Eklem Dışı Bulgular 26 Laboratuvar Bulguları ◆ RF hastalığın başlangıcından 6-12 ay sonra %80 olguda pozitif ◆ Eritrosit sedimantasyon hızında artma ◆ Serum globülinlerinde yükselme ◆ C-Reaktif Protein pozitif ◆ Sinovyal sıvı analizi: miktar ve yoğunluk artmıştır ancak vizkositesi azalmıştır. ◆ Radyoloji bulguları eklem aralığında daralma, kıkırdak dokuda harabiyet, erozyon ve deformite. 27 Tıbbi Yönetim Ağrıyı giderme, ➢ İnflamasyonu azaltma, ➢ Eklem yapılarını koruma, ➢ Fonksiyonel durumu sürdürme veya geliştirme, ➢ Hastalığın aktivitesini kontrol altına alma hedeflenir. 28 TEDAVİ ◆ Farmakolojik olmayan tedaviler: Hedef; hastalarda ağrıyı azaltmak, kas kuvvetini geliştirmek ve fonksiyonu arttırmaktır. ◆ Egzersiz tedavisi ◆ Elektro- fiziksel modaliteler ◆ Yardımcı araçlar ◆ Dinlenme ◆ Farmakolojik tedavi: Hedef; inflamasyonu azaltmak ve hastalığın gidişini değiştirmektir. ◆ Nonsteroidal antiinflamatuar ilaçlar (NSAİİ) ◆ Hastalığın gidişini etkileyen antiromatizmal ilaçlar (DMARDs) ◆ Glukokortikoidler ◆ Biyolojik ajanlar 29 Hemşirelik Yönetimi Temel amaç, birey için olası en sağlıklı yaşamı sağlamaktır. Hemşirenin rol ve sorumlulukları ➢ Tanılama, eğitim ve tedavileri koordine etmek ➢ Bireyin evindeki uyumu kolaylaştırmak ➢ Düzenli olarak değerlendirme yapmak ➢ Tedavisine uyum sağlaması için baş etme stratejileri geliştirmek 30 Tanılama ◆ Bireyin ilgi ve gereksinimlerini belirlemek ◆ Kas iskelet sistemindeki değişikliklerle ilgili sorunlarını saptamak ◆ Her bir eklemdeki; ▪ Ağrı ve şişlik miktarı ▪ Etkilenen eklem sayısı ◆ Kas gücünü değerlendirmek ◆ Hareket yeteneğini değerlendirmek 31 Hemşirelik Tanıları ➢Yorgunluk ➢Kronik ağrı ➢Fiziksel harekette bozulma ➢Benlik saygısında bozulma ➢Tedavi planını etkili uygulamada yetersizlik riski 32 Ağrıya İlişkin Girişimler ◆ Sıcak ve soğuk uygulama ◆ Dinlenmenin sağlanması ◆ Doğru beden postürü ve pozisyonu verme ◆ Yardımcı ve destekleyici araçların kullanılması ◆ Farmakolojik ve nonfarmakolojik yöntemler ◆ Aktif tutulan eklemlere masaj YAPILMAMALIDIR. 33 Fiziksel Harekette Bozulmaya İlişkin Girişimler Eklemleri koruyucu egzersizler ◆ Deformite pozisyonlarından sakınmak ◆ Her türlü iş için kullanabileceği en güçlü eklemi kullanmak ◆ Ağırlığı bir iki eklem üzerine yüklemek yerine birçok ekleme dağıtmak ◆ Sık pozisyon değiştirmek ◆ Sık yineleyen hareketlerden sakınmak ◆ Eklemlere basınç oluşturan günlük işleri uyarlamak Akut inflamasyonlu dönemde aşırı egzersiz yaptırılmamalı Eklemleri korurken eklem hareket açıklığını sağlayan egzersizler yaptırılmalı 34 Eklemlerin Korunması Mutfak Kapı Kilitleri Giyinme Banyo Kalemler SİSTEMİK LUPUS ERİTOMATOZUS(SLE) Nedeni tam olarak bilinmeyen Deri, eklemler, seröz zarlar, santral sinir sistemi, akciğer, böbrek ve kardiyovasküler sistem tutulumu ile karakterize Bu organlarda hasara yol açabilen Alevlenme ve remisyon dönemleri ile seyreden Kronik otoimmun bir hastalıktır 30.11.2020 37 EPİDEMİYOLOJİSİ ➢Kadınlarda erkeklere göre 9 kat daha fazla görülüyor ➢Asya ve Afrika kökenli bireylerde daha sık ve şiddetli ➢Başlangıç yaşı; 15-40 yaşlar arasında ➢Tanı alma yaşı: %20’ Sİ <16 yaş, %15’ i >55 yaş ➢Görülme sıklığı, genelde 100.000’de 10-50 civarındadır. 38 ETYOLOJİSİ ➢Çevresel Faktörler ▪ Sigara ▪ Enfeksiyonlar ▪ Ultraviyole ışınları ▪ Psikolojik stres ▪ Bazı ilaçlar ➢Hormonal Faktörler ▪ Östrojen ➢Genetik Faktörler ▪ HLA-DR2,-DR3 39 FİZYOPATOLOJİSİ ➢ Hücresel ve hümoral immünitede çeşitli anormallikler ve aşırı antikor üretimiyle karakterizedir ➢ Patojenik oto antikorlar ve immün kompleksler doku yıkımına yol açmaktadır ➢ İmmün kompleks birikimi ve inflamatuar sitokinlerin üretimi ile inflamatuar süreç gelişir. 30.11.2020 40 FİZYOPATOLOJİSİ 30.11.2020 41 Belirti ve Bulgular-I Genel: ➢Ateş ➢Halsizlik ➢Fenalık hissi ➢İştahsızlık ➢Zayıflama Deride: ◦ Malar Rash ◦ Eritem Gözde: ◦ Korneal bozukluklar ◦ Retinada kanama ◦ Retinopati ◦ Papilla ödemi ◦ Fotosensitivite Belirti ve Bulgular-II Böbreklerde: ◦ Proteinüri ◦ Nefrotik sendrom ◦ Böbrek yetmezliği ◦ Proliferatif glomerulonefrit Kardiyovasküler sistem: ◦ Perikardit, endokardit, myokardit ◦ Hipertansiyon ◦ Kalp yetmezlikleri ◦ Raynaud fenomeni ◦ Aort ve mitral yetmezlikler Akciğerler: ◦ Plörit ◦ Plörezi ◦ Atelektazili pnömoni Eklemler: ◦ Simetrik periferik artrit MSS: ◦ Beyin tutulması ◦ Konvülsiyonlar ◦ Hemipleji ◦ Koma Belirti ve Bulgular-III Hematopoetik Sistem: ◦ Anemi ◦ Nötropeni ◦ Trombositopeni ◦ Hepatomegali ◦ Splenomegali ◦ Lenf bezlerinde büyümeler GİS: ◦ Ağız ülserleri ◦ İştahsızlık ◦ Bulantı-kusma ◦ Diyare ◦ Karın ağrısı ◦ Ülseratif kolit ◦ Barsaklarda ülserasyon, perforasyon ◦ Karaciğer fonksiyon bozukluğu TEDAVİ YAKLAŞIMI Farmakolojik tedavi ➢Nonsteroid antiinflamatuar ilaçlar ➢Antimalaryal ilaçlar ➢Glukokortikoidler ➢İmmunsupresif ajanlar Farmakolojik olmayan tedavi ➢Yüksek kalorili ve vitaminli diyet ➢Güneşten korunma ➢Fiziksel önlemler ➢Psikolojik destek HEMŞİRELİK TANILARI ➢Hastalık süreci ile ilişkili yorgunluk ➢Hastalık süreci ile ilişkili ağrı ➢Fiziksel görünümdeki değişikliklerle ilgili beden imgesinde değişiklik ➢Eklem ağrısı, halsizlik ve yorgunlukla ilişkili aktivite intoleransı ➢İştahsızlık, halsizlik, yorgunluk beden gereksiniminden az beslenme 30.11.2020 46 Yorgunluğa Yönelik Girişimler ➢Günlük yaşam aktivitelerini planlamak için hastanın enerji seviyesi belirlenmeli ➢Öncelikli olan aktivitelerin belirlenmesinde hasta değerlendirilmeli ➢Düzenli dinlenme aralıkları için hasta cesaretlendirilmeli ➢Stres azaltmaya yönelik teknikler hastaya öğretilmeli ➢Enerji koruma yöntemleri öğretilmeli 30.11.2020 47 Ağrıya Yönelik Girişimler ➢Ağrının yeri ve derecesi uygun girişimlerin planlanması için değerlendirilmeli ➢Analjezik kullanımının yönetimi sağlanmalı ve ağrıyı hafifletecek uygulamalar gerçekleştirilmeli ➢Ağrı kontrolünde non farmakolojik yöntemler uygulanmalı (relaksasyon, hayal kurma) 30.11.2020 48 Cilt Bütünlüğünde Bozulmaya Yönelik Girişimler ➢Hastalığa bağlı raşın bölgesinin ve seyrinin değerlendirilmesi ve izlemi sağlanmalı ➢Hastalığa ilişkin cilt bulgularının kontrolü için doktor istemiyle medikal tedavisi gerçekleştirilir ➢Sekonder enfeksiyonların önlenmesi için cildin temiz ve kuru olması sağlanır. ➢Direk güneş maruziyetinde bulunulmaması ve güneş koruyucu uygulamaların gerçekleştirilmesinin önemi vurgulanır. 30.11.2020 49 Aktivite intoleransına Yönelik Girişimler ➢Vital bulgular izlenmeli ➢Aktivitelerin yoğunluğu belirlenmeli ve dinlenme aralıkları oluşturulmalı ➢Bireyin kendi kontrolü sağlanarak ve işbirliği yapılarak günlük aktiviteler belirlenmeli ➢Hastanın enerjisini korumaya yönelik yatak istirahati sağlanmalı ➢Enerji harcamayı en aza indirmek için yardımcı cihazlar kullanılmalı 30.11.2020 50 OSTEOARTRİT ▪Dejeneratif ▪İlerleyici özellikte ▪İnflamatuar alevlenmeler gösteren ▪Diartrodiyal (sinoviyal) eklemleri tutan ▪Eklem kıkırdağında yıkıma yol açan ▪Çevresindeki kemik ile yumuşak dokularda proliferatif değişikliklerle karakterize ▪Alevlenme dönemde tedavi gerektiren, kronik eklem hastalığıdır. Tüm eklemlerde görülmekle birlikte en sık; Diz, kalça, omurga, el eklemlerinde ortaya çıkar. EPİDEMİYOLOJİSİ ➢Kadınlarda erkeklere göre 3 kat daha fazla görülüyor ➢Hastaların 1/3’ ü 65 yaş üzerinde ➢Hastaların %31’ inin aile öyküsü mevcut ➢Hastaların %15’ inin beden kitle indeksi normal? ➢Diz eklemi osteoartriti 60 yaş üzerinde yaklaşık %70 oranında ➢Radyolojik bulgular %90 üzerinde ➢Yaşlılarda kas-iskelet sistemi kaynaklı fonksiyon kaybı nedenlerinin başında Osteoartit Risk Faktörleri OLASI ▪Yaş ▪Hormonal ▪Urk ▪Osteoporoz ▪Cinsiyet ▪Hipermobilite ▪Sigara ▪Obezite ▪Genetik MEKANİK ▪Travma ▪Eklem şekli ▪Tekrarlayan kullanım FİZYOPATOLOJİSİ Mekanik, biyolojik, kimyasal, moleküler ve enzimatik sebeplerle kartilaj homeostazında yapım ve yıkım arasındaki denge bozulur Eklem ve eklem çevresinde birbirini tetikleyen olaylar zinciri ile birçok doku etkilenir Eklem kıkırdağında ilerleyici yıkım başlar Eklem kıkırdağında fibrilasyon, fissür oluşumu, ülserasyon olur Eklem yüzeyinin tam kat kaybı ile dejenerasyon gelişir. Subkondral kemikte ise kistler, skleroz ve osteofit oluşumu görülür Hatırlayalım! 56 BELİRTİLER ▪ Hareketle artan, dinlenmekle azalan eklem ağrıları ▪ Eklem tutukluğu/sertliği, ▪ Eklemde palpasyonla duyarlılık ▪ Krepitasyon ▪ Eklem hareketlerinde ağrı ve kısıtlılık ▪ Eklemde instabilite, periartiküler kas atrofisi ▪ Eklemde inflamatuvar atak sırasında sıcaklık artışı ve hafif derecede effüzyon TEDAVİ Farmakolojik olmayan tedavi: ➢ Egzersiz ➢ Hasta eğitimi ➢ Yaşam tarzı değişikleri Farmakolojik tedavi: ➢ Parasetamol ➢ Nonsteroid antienflamatuar (NSAI) ilaçlar ➢ Yapı modifiye ediciler (Hiyaluronik asit enjeksiyonu) Cerrahi tedavi: ➢Osteotomi, eklem replasmanı NONFARMAKOLOJİK YAKLAŞIM ➢Hasta eğitimi ➢Kilo kontrolü ➢Yürüyüş ➢Egzersizler ➢İnflamatuar atak döneminde; ▪Eklemi dinlendirme ▪Soğuk uygulama ▪Elastik bandaj ➢Kronik dönemde; ▪Bölgesel sıcak uygulama ▪Eklemlerin zorlanmasının engellenmesi HEMŞİRELİK TANILARI ➢Eklem dejenerasyonuna bağlı “ağrı” ➢Doku travması nedeniyle “fiziksel hareketin azalması” ➢Bağımlı olma durumuna ilişkin “anksiyete” ➢Güçsüzlüğe ve yorgun olmaya ilişkin “travma riski” ➢Tedavi sürecine ilişkin bilgi eksikliği ENDOKRİN SİSTEM HASTALIKLARI VE HEMŞİRELİK BAKIMI Neler İşlenecek? Endokrin Sistemin Yapı ve Fonksiyonu Hipotalamusun Fizyolojisi Endokrin Bezler ve Hastalıkları • • • • • • Hipofiz Bezi Ön Lob Hormonları ve Hastalıkları Hipofiz Bezi Arka Lob Hormonları Hastalıkları Tiroid ve Paratiroid Bezi Hormonları ve Hastalıkları Adrenal Bez Hastalıkları Pankreas Bezi Hastalıkları Diğer Hormonlar Endokrin Sistemin Yapı ve Fonksiyonu-1 • Gland??? • Latince “glans” kelimesinden köken almıştır. • Salgı yapan bez anlamına gelir. Vücudumuzda iki tip gland bulunmaktadır: Endokrin bezler (İç salgı bezleri) Ekzokrin bezler (Dış salgı bezleri) Endokrin Sistemin Yapı ve Fonksiyonu-2 Endokrin bezler (İç salgı bezleri): – Kanalları yoktur – Salgılarını hücreler arası boşluğa salgılarlar – Salgılarını iletmek içen kan akımını kullanırlar – Hormon salgılarlar – Parakrin ve otokrin bezler de endokrin bezlerdir Ekzokrin bezler (Dış salgı bezleri): –Kanalları vardır –Ürünlerini kanalları aracılığı ile vücut boşluklarına salgılarlar –Ter bezleri, tükürük bezleri, sindirim salgıları salgılayan bezler vb. Endokrin Sistemin Yapı ve Fonksiyonu-3 • Hormon adı verilen kimyasal maddeleri üretip kan dolaşımına salgılayarak uzaktaki hedef organlara kimyasal uyaranlarla haber gönderen organlardır. • Endokrin sistem bir ya da birden fazla hormonu doğrudan kan akımına salgılayan bezlerden oluşur. • Bütün hücreleri, organları ve vücudun fonksiyonlarını etkiler. • Davranış, büyüme ve gelişme, doku fonksiyon ve metabolizmasını, seksüel fonksiyon, ve üreme sürecini regüle eder. Endokrin Sistemin Yapı ve Fonksiyonu-4 ▪ Sinir sistemi ile karşılıklı ilişki içinde çalışır. ▪ İki sistem birlikte çalışarak hemen hemen bütün metabolik aktiviteleri düzenler. ▪ Hücre büyümesi gibi yavaş gelişen vücut fonksiyonlarını endokrin sistem regüle ederken, nefes alma, hareket gibi hızlı fonksiyonları sinir sistemi regüle eder. ▪ Bu iki ayrı sistem, primer olarak hipotalasmustaki bağlantıları neticesinde birlikte çalışırlar. ▪ Endokrin bezler yirmiden fazla major hormonları diğer hücrelere ulaşması için direkt olarak dolaşım sistemine salgılarlar. Endokrin Sistemin Yapı ve Fonksiyonu-5 Hormonlar: Organların faaliyetlerini düzenleyen kimyasal ileticilerdir. Hormonların Salgılanması Hormonlar 2 kaynaktan salınırlar. 1. Hipotalamus-hipofizer sistem 2. Hipotalamusa bağlı olmayan sistem Sürrenal Korteks: Aldestron salınır Sürrenal Medulla: Adrenalin, noradrenalin salınır. Langerhans adacıkları: İnsülin, glukagon salınır. Paratiroid bezi: Parathormon salınır. Endokrin Sistem-3 Hormon salgılanması iki yolla kontrol edilir. 1-Kimyasal Kontrol 2-Nörolojik Kontrol 1- Kimyasal Kontrol Gün içinde çeşitli uyaranlara bağlı olarak hormonun kandaki düzey azalır. Negatif feed-back (geri bildirim) 2- Nörolojik Kontrol Santral sinir sistemi ve otonom sinir sistemi çevreden gelen uyaranlara göre hormon salgılanmasını başlatır ya da durdurur. Amaç homeostazisi dengede tutmak Copyright © The McGraw-Hill Companies, Inc. Permission required for reproduction or display. SİNİR SİSTEMİNİN ETKİSİ Sinir uyarısı Nöronlar sinir uyarılarını iletir Nörotransmiter sinapsa salgılanır Post-sinaptik hücre yanıtlar ENDOKRİN SİSTEMİN ETKİSİ Bez hücreleri hormonu kan akımına salgılar Kan akımı Hedef hücreler (hormon reseptörünü bulunduran hücreler) hormona yanıt verir Hormonlar diğer hücreleri etkilemez 11 Hormon Salgısının Kontrolü Negatif geri bildirim, hormon salgı düzeyinin düzenlemesinde temel mekanizmadır. 12 Endokrin Sistemin Başlıca Fonksiyonları Üremeye ilişkin fonksiyonları düzenlemek, Büyüme ve gelişmeyi kontrol etmek, Stres yaratan durumlarda uygun yanıt oluşturulmasını ve uyumu sağlamak, Homeostazisi korumak. ENDOKRİN SİSTEM TANILAMASI • Endokrin sistem tüm vücut fonksiyonlarını etkilediğinden endokrin sistem bozukluklarında çok çeşitli belirti ve bulgular görülür. • Tüm vücut sistemi hormonlardan etkilendiği için klinik belirtiler spesifik veya nonspesifik olabilir. • Bu belirti ve bulgular hedef alınan dokunun fonksiyonlarının artması veya azalması ile ilgilidir. • Sağlık öyküsü alma ve fizik muayene tanı sürecine yardımcı olabilir. Hastanın Değerlendirilmesi ve Tanılama-1 1- Öykü alma: Endokrin sistem tüm vücut fonksiyonlarını etkilemesi nedeniyle endokrin bozukluklarda çok çeşitli belirti ve bulgular görülür. Enerji düzeylerinde değişiklik, yorgunluk ve günlük yaşam aktivitelerinde etkilenme olur. Soğuk/sıcak toleransında değişiklik Kiloda değişiklik (artma/azalma) Seksüel fonksiyonlarda bozukluklar Hafızada, konsantrasyonda, uyku düzeninde ve davranışlarda değişiklik Boyunda şişme, ellerde titreme Saçlarda, seste, genel görünümde değişiklikler olabilir. Hastanın Değerlendirilmesi ve Tanılama-2 1-Hastanın özgeçmişi • Geçmiş yaşamı ile ilgili sağlık durumu, büyüme ve gelişme • Seks karakterleri (kıllarda azalma, memelerde büyüme, küçülme vb.) • İştah, kilo, deri, terleme, saç ve idrar değişiklikleri • Hafıza kusurları, durgunluk, psikolojik durum • Geçmiş hastalıkları • Yaşam biçimi, stres durumu • Yakınmaların günlük yaşama etkisi Hastanın Değerlendirilmesi ve Tanılama-3 2-Fizik muayene • Genel görünüm, vücut şekli, yağ dağılımı, büyüme durumu, kilo • Yaşam bulguları • Cilt muayenesi • Genital organ muayenesi • Nörolojik değerlendirme • Tiroid bezin palpasyonu 3-Tanı Testleri • Kan testleri • İdrar testleri • Uyarıcı ve baskılayıcı testler ENDOKRİN BEZLER VE HASTALIKLARI Endokrin Sistem Hastalıkları-1 Hipofiz Bezi • *Hiperprolaktinemi • *Agromegali • *Jigantizm • *Diabetes İnsipitus Tiroid • *Hipotroidi • *Hipertroidi • *Guatr Endokrin Sistem Hastalıkları-2 Paratiroid • *Hipoparatroidi • *Hiperparatroidi Adrenal Bezler • *Addison Hastalıgı • *Cushing Sendromu • *Hiperaldosteronizm • *Feokromasitoma Pankreas Hastalıkları • *Diabetes Mellitus ENDOKRİN SİSTEMİN KONTROLÜ • Endokrin sistemin ana kontrol merkezi Hipotalamustur. • Sinir sistemi ve plazma madde düzeyindeki değişim de endokrin sistemden hormon salgılanma düzeyini kontrol eder. 23 HİPOFİZ BEZİ (PİTUİTAR BEZ) ➢Hipofiz bezi yaklaşık olarak 1.27 cm çapında olup beynin alt kısmında sfenoid kemiğin sella tursika adı verilen girintisinde yer alır. Hipotalamusa infindibulum ile bağlıdır. ➢Hipofiz bezi diğer hormonların çalışmasını kontrol eden hormonlar salgılar. Hipofiz bezinin çalışması hipotalamus tarafından kontrol edilir. 24 HİPOFİZ BEZİ (PİTUİTAR BEZ) Beyin tabanında yerleşmiştir İki farklı bölümden oluşur: – Ön hipofiz (adenohipofiz) – Arka hipofiz (nörohipofiz) 25 Hipofiz-Hipotalamus İlişkisi-1 Hipotalamus; • Ön hipofizden salgılanan hormonların salgılanmasını düzenleyen salgılatıcı (releasing) ve salgıyı durdurucu (inhibiting) hormonlar salgılar. Bu hormonlar kan yoluyla hipofize gelir. Hipofiz Hipotalamus İlişkisi-2 • Hipotalamus ile ön hipofiz arasındaki bağlantı hipotalamik-hipfiziel portal sistem adı verilen damar sistemi ile sağlanır. • Hipotalamus ile arka hipofiz arasındaki bağlantı ise sinirler aracılığıyla gerçekleştirilir. Copyright © The McGraw-Hill Companies, Inc. Permission required for reproduction or display. Third ventricle Optic chiasma Neurosecretory cells that secrete releasing hormones Neurosecretory cells that secrete posterior pituitary hormones Hypothalamus Hypophyseal portal veins Secretory cells of anterior pituitary gland Superior hypophyseal artery Capillary bed Inferior hypophyseal artery Capillary bed Hypophyseal veins Sella turcica of sphenoid bone Anterior hipofiz lobu Posterior hipofiz lobu 28 Anterior (ön) Hipofiz Hormonları 29 Ön (anterior) Hipofiz Bezi Hormonları-1 HORMON ETKİSİ Büyüme Hormonu (BH) • Kemikler ve yumuşak dokularda büyümeyi sağlar. • Protein sentezini arttırır. • Glikozun glikojen olarak depolanmasını sağlar. Tiroid Stimüle Edici Hormon (TSH) • Tiroid bezinde, tiroid hormonlarının (T3 ve T4) üretilmesini ve salgılanmasını stimüle eder. Adrenokortikotropin Hormon (ACTH) • Böbrek üstü bezini uyarır. • Steroid hormon salgılanmasını uyarır. Ön (anterior) Hipofiz Bezi Hormonları-2 HORMON ETKİSİ Folikül Stimüle Edici Hormon (FSH) • Kadınlarda, ovum hücresinin gelişimini başlatır, overlerden östrojen hormonu salgılanmasını stimüle eder. • Erkeklerde, testislerin sperm üretimini stimüle eder. Lüteinleştirici Hormon (LH) • Kadınlarda, östrojen ve progesteron hormonu salgılanmasını, ovulasyonu, korpus luteumun gelişimini stimüle eder. • Erkeklerde, testislerde testosteron hormonu üretimini stimüle eder. Prolaktin (PL) • Meme bezlerinden süt salgılanmasına katkıda bulunur. • Meme bezinin büyümesini ve laktasyon sürecini uyarır. Melanosit Stimüle Edici Hormon (MSH) • Beyin aktivitesini etkiler; fazla miktarda üretildiğinde derinin renginin koyulaşmasına yol açar. • Adrenal korteksi uyararak pigmentasyonu etkiler. Posterior (arka) Hipofiz Hormonları • Yapısal olarak sinir lifleri ve nöroglia içerir. • Sinir lifleri hipotalamustan başlar. • İki hormon salgılar: • Antidiüretik hormon (ADH) veya vazopresin • Oksitosin 32 Posterior Hipofiz Bezi Hormonları HORMON ETKİSİ Antidiüretik Hormon (ADH) veya Vazopresin • İdrar üretimini azaltarak vücut sıvı miktarını korur • Terleme yolu ile sıvı kaybını azaltır • Arteriol konstriksiyonu ile kan basıncını artırır Oksitosin • Doğum sırasında uterus kaslarının kasılmasını stimüle eder • Meme bezlerindeki hücrelerin kasılmasını stimüle ederek süt salgısını sağlar Hipofiz Hastalıklarının Temel Nedenleri • Ön lobun fonksiyonel tümörleri • Fonksiyonel olmayan tümörler • Hipofiz infarktüsü • Genetik bozukluklar • Travmalar 3 temel patolojik durum oluşur ▪ Hipofizin hipersekresyonu ▪ Hipofizin hipofonksiyonu ▪ Tümör dokusunun büyüyerek beyin dokusuna baskı yapması Hipofiz Bozuklukları 1 Hipofiz ön lob bozukluklarında iki temel patolojik durum ortaya çıkar; • Hipofiz bezinin ön lobunun hiperfonksiyonu (hiperpitüiterizm) • Büyüme hormonu • Ergenlikten önce fazla salındığında jigantizm, • Ergenlikten sonra fazla salındığında akromegali görülür. Hipofiz bezinin ön lobunun hipofonksiyonu (hipopitüiterizm) Puberte öncesi hipofiz ön lob hormonlarının eksikliğinde hipofizer cücelik, Puberte sonrası hipofiz ön lob hormonlarının eksikliğinde Simmond kaşeksisi oluşur. Hipofiz Bozuklukları 2 • Hipofiz orta lob bozukluklarında iki temel patolojik durum ortaya çıkar. • Hipofizin orta lobundan fazla miktarda MSH (Melanin Stimulan Hormon) salgılanması sonucu aşırı pigmentasyon, • Az miktarda MSH salgılanması sonucu albinizm gelişir. Hipofiz arka lob bozukluklarında iki temel patolojik durum ortaya çıkar. • ADH yetersizliği sonucu Diabetes İnsipitus, • ADH fazlalığı sonucu düşük sodyum sendromu ortaya çıkar. TİROİD BEZİ HASTALIKLARI Tiroid Bezi •Tiroid bezi iki lateral lobdan oluşur, şekli kelebeğe benzer. •Larenksin hemen altında trakeanın üst ön bölümünde yerleşmiştir Tiroid bezi 3 hormon üretir: • T3 (triiyodotironin) • T4 (tiroksin) • Kalsitonin Bazal metabolizma hızının temel belirleyicisidir. • Endokrin bezlerin en büyüğüdür • Ortalama ağırlığı 25-30 gr, boyu 5 cm ve eni 3cm’dir. • Kan damarları yönünden çok zengindir. TİROİD HASTALIKLARI Tiroid hormonunun sentezlenmesi için gerekli olan temel element iyottur. Tiroid hormonları tiroid bezinde sentezlenip, tiroid hücresi proteinlerine bağlanarak depolanır ve gereksinim halinde kan akımına geçer. Hormon sentezi • Yeterli miktarda iyodun tiroid içine girmesine • Tiroid içinde normal iyot metabolizmasına • Normal trioglobulin sentezine bağlıdır. TİROİD HASTALIKLARI Tiroid Hormonun Salgılanması • Hipotalamus ve ön hipofiz bezi yoluyla işleyen özel bir feed-back mekanizması kontrol eder. • Kanda T3 ve T4 düzeyi • Hipotalamusdan tirotropin serbestleyici hormon (TRH) salgılanır. • TRH hipofiz ön lobundan TSH salgısını uyarır. • TSH (Tiroid Stimulan Hormon ya da tirotropin) tiroit bezinden T3 ve T4 salgılanmasını başlatır. TİROİD HASTALIKLARI Tiroid Hormonun Görevleri??? Tiroid hormonlarının öncelikli fonksiyonları hücresel metabolik aktiviteyi kontrol etmektir. T3 ve T4 metabolik süreci hızlandırır. Tiroid hormonları hücre çoğalmasını etkiler ve beynin gelişmesinde önemlidir. Tiroid aynı zamanda normal büyümede görev alır. Protein sentezi ve yıkımında görev alır, yağ asidi oksidasyonunda görev alır. Zeka gelişiminde, sinir sisteminin fonksiyonlarını düzenlemede etkilidir. Kalp ve solunum hızını arttırır, bağırsaklardan glikoz emilimini arttırır. TİROİD HASTALIKLARI Kalsitonin Yüksek düzeyde kalsiyuma tepki olarak kalsiyumun kemiklerde salgılanır ve depolanmasını hızlandırarak plazmadaki kalsiyum düzeyini düşürür. TİROİD HASTALIKLARI Tiroidin Fiziksel Muayenesi??? • Guatr varsa boyunda çene altında fark edilebilir. • Muayene esnasında baş hafifçe kaldırılır. Su içerek yutması söylenir. Bu arada boyundaki kıkırdak dokunun hareketi, kasların durumu, kitlenin sınırları ve büyüklüğü tespit edilebilir. • Palpasyonla muayenede: İki elin parmakları boyun kenarına yutkunması sırasında yerleştirilir. Hastanın bezin yapısı hakkında bilgi edilir, nodüllerin varlığı araştırılır. TİROİD HASTALIKLARI Tiroid Hastalıkları Tanı Yöntemleri Kan Testleri Tiroid USG Tiroid sintigrafisi Tiroid İnce İğne Aspirasyon Biyopsisi TİROİD HASTALIKLARI Tiroid Bezi Fonksiyon Bozuklukları A-Troid bezinin büyümesine bağlı hastalıklar • Basit Guatr • Tiroid tümörleri B-Enfeksiyona bağlı • Tiroidit C-Tiroid hormonlarının yapım bozukluğuna bağlı hastalıklar • Hipotiroidizm: Tiroid hormonun (T3 ve T4) az yapılması • Hipertiroidizm: Tiroid hormonun fazla yapılması TİROİD HASTALIKLARI GUATR Basit Guatr: ▪ Tiroid fonksiyonunda artma ya da azalma söz konusu değildir. Tiroid bezinin büyümüş olması demektir. ▪ Diyette düşük iyot alımı ya da iyot emilimini engelleyen kalsiyum ve florürün içme sularında yüksek olması neden olabilir. ▪ İyot eksikliği varlığında yeterli tiroid hormonu sentezini sağlayabilmek için tiroid bezinde kompansatuvar bir büyüme ortaya çıkmaktadır. ▪ Tiroid hormonu herhangi bir nedenle yetersiz salgılanırsa tiroid bunu kompanse edebilmek için büyür. Basit Guatr’ın 2 şekli vardır. 1. Endemik Guatr 2. Sporadik Guatr TİROİD HASTALIKLARI GUATR Endemik guatr Sporadik guatr • Toplumun %10’undan fazlasında veya 6–12 • Belli bölgelere özgü değildir. yaş okul çağı çocuklarının %5’ inde guatr • Nedeni bulunduğunda metabolizması bozuklukları, yüksek guadrojen endemik guatr olarak adlandırılır. • Belli coğrafi bölgelerdeki kullanılan tuz ve sulardaki iyot düşüklüğüne bağlıdır. genetik defektlere besinlerin (lahana, şalgam, şeftali, bağlı iyot ıspanak, havuç, bezelye vb) alınması ve düşük miktarda iyot alınmasıdır. • Karadeniz bölgesinde yüksektir. • Bu besinler tiroksin yapımını engeller. • Endemik guatr iyotlu tuz alımı ile önlenebilir. • Guadrojen ilaçlar (aminotazol, talbutamid) de bu hastalığa neden olabilir. GUATR SINIFLANDIRMASI Evre 0: Palpasyon ve inspeksiyonla guatr yok Evre 1: Normal duruş sırasında tiroid palpe edilebilir ancak dışarıdan görülmez Evre 2: Normal duruş sırasında tiroid palpe edilebilir ve görülür (WHO klinik uygulamada kullanılmak üzere yukarıdaki sınıflamayı önermektedir) Guatr Belirti ve Bulgular • Tiroid bezi büyümesi • Büyüyen bezin larinks ve trakeaya baskısı sonucu solunum güçlüğü, özefagusa baskısı sonucu yutma güçlüğü görülür. Tedavi • Amaç; bezin büyümesini engellemek ve küçülmesini sağlamaktır. • Tiroid bezindeki büyüme iyot eksikliğine bağlı ise iyot verilir. İyot solüsyonu ya da potasyum iyodür şeklinde verilir. • İyot tedavisinin yetersiz olduğu durumlarda tiroid bezi çıkarılır. Tiroiditler • Tiroid bezinin bakteri veya virüslere bağlı olarak gelişen inflamasyonudur. • Boyunda şişlik, ağrı ve enfeksiyon ile karakterizedir. • Tedavide dinlenme, tiroid hormonu, kortikosteroid önerilir. • Genellikle 3-4 ayda iyileşme görülür. • En sık görülen şekli Haşimato tiroiditidir. İdiyopatiktir, kadınlarda daha fazla görülür. Solunum güçlüğü, ağrısız tiroid bezi büyümesi ve disfaji (yutma güçlüğü) olur. • Vakaların 1/3’ünde hipotiroidi gelişir. Tedavide tiroid hormonu verilir. TİROİD HASTALIKLARI Hipotiroidi / Hipertiroidi Nedenleri Hipotiroidi Nedenleri Primer (tiroid yetersizliği) ➢ Tiroidektomi ➢ Radyoaktif iyot tedavisi ➢ Enfeksiyon ➢ İyot eksikliği ➢ Konjenital Sekonder ➢ Hipofiz adenomları ➢ Hipofiz cerrahisi ➢ Radyoterapi TİROİD HASTALIKLARI Hipertiroidi •Toksik adenom •Multinodüler toksik guatr •Tiroidit •Kanser •Tiroid ilaçları Tiroid Bezi Sekresyonunda Görülen Semptomlar Hipotirodi Hipertiroidi Kardiyovasküler Nabız yavaş, bradikardi Kalp yetersizliği ve büyümesi Hiperlipidemi Taşikardi (90-160/dk) Nabız hızlı ve sıçrayıcıdır Sistolik kan basıncı yüksek Kardiyak aritmiler Solunum Solunum sayısında azalma Solunum sayısında artma Cilt Kuru, kalın Yüzde ödem Dudaklar kalın, dil kaba İnterstisyel ödem Saçlar kaba, sert, seyrek Sıcak ve nemli Terlemede artma Göz kapaklarının ileri doğru fırlaması=Egzoftalmi İnce telli saçlar, saç dökülmesi TİROİD HASTALIKLARI Tiroid Bezi Sekresyonunda Görülen Semptomlar Hipotirodi Hipertiroidi Gastrointestinal sistem İştahta azalma Kilo kazanılması Konstipasyon İştah artması Kilo kaybı Diyare Kas-iskelet Halsizlik, yorgunluk Hareketlerin yavaşlaması Soğuğa hassasiyet Zihin faaliyetlerinde durgunluk Uykuya eğilim Konuşma zorluğu Depresyon Mental bozukluklar Entellektüel ve motor aktivitelerde yavaşlama Kaslarda kuvvet azalması Sinir sistemi TİROİD HASTALIKLARI Sıcağa hassasiyet Sinirlilik, huzursuzluk Psikolojik dengesizlik Ellerin titremesi Görme bozukluğu Kişilik değişiklikleri Akut anksiyete Tiroid Bezi Sekresyonunda Görülen Semptomlar TİROİD HASTALIKLARI Hipotirodi Hipertiroidi Tanı T4 düzeyi düşer, TSH düzeyi primer hipotiroidide yüksek, sekonder hipotiroidide ise normal ya da düşüktür. T3 ve T4 yükselir. TSH düşük ya da baskılanmış Radyoaktif iyot tutulumunda iyot tutulumunun artması. Tedavi Levotiroksin replasman tedavisi yapılır. Radyoaktif iyot preparatları (Lugol solüsyonu) Antitiroid İlaçlar: Propycil Beta adrenarjik blokerler: Betabloker Hastalıkları Miksödem Kretinizm Aktivite intoleransı Beden ısısında değişiklik Soğuk intoleransı Konstipasyon Bilgi eksikliği Solunum biçiminde yetersizlik riski Düşünce sürecinde değişiklik Beden imajında bozulma Tirotoksik kriz Graves hastalığı Beslenmede değişiklik Bireysel baş etmede yetersizlik Benlik saygısında azalma Beden ısısında değişiklik Hemşirelik Tanıları TİROİD HASTALIKLARI Hipotiroidi Tiroid hormonlarının eksikliği veya nadiren etkisizliği sonucu ortaya çıkan bir sendromdur ve metabolik olayların yavaşlamasına yol açar. • 1- Konjenital hipotirodizm • 2- Iyatrojenik hipotiroidzm Kretinizm Miksödem Yeni doğanlarda ve çocuklarda hipotiroidizm büyüme ve gelişmenin belirgin yavaşlamasına yol açar, infant dönemde olduğunda zeka geriliğini de içeren kalıcı hasara neden olur. KRETENİZM Hipotiroidizmin yetişkin dönemde başlaması, metabolizmada genel bir yavaşlamaya, oksijen tüketiminde azalmaya, özellikle ciltte ve kasta intrasellüler boşlukta glikozaminoglikanların depolanmasına yol açar. MİKSÖDEM TİROİD HASTALIKLARI Miksödemde Laboratuvar Bulguları • • • • T3, T4 Glikoz Serum ozmolaritesinde Serum Na • TSH • İdrar ozmolaritesi • İdrar Na TİROİD HASTALIKLARI Miksödem ölüme neden olabilen tiroid hormon düzeyinin ciddi şekilde azalması ile karakterize yaşamı tehdit eden bir durumdur. Belirti ve Bulgular •Metabolizmanın yavaşlamasına bağlı belirti ve bulgular •Kişilik değişiklikleri •Generalize interstisyel ödem ✓ Soğuğa duyarlılık artar, apati, hafıza kaybı, halsizlik, depresyon, farenks mukozası kalınlaşır, dil büyür, ses kalınlaşır. ✓ Sindirim sıvıları azalır, konstipasyon olur. ✓ Hipotansiyon, bradikardi, hipotermi, hiponatremi, hipoglisemi, hipoventilasyon görülür. ✓ Konuşma kaybı, ovülasyonda azalma, böbrekte dolaşım yavaşlamasına bağlı oligürü, ödem, dilde ödeme bağlı hava yolu tıkanıklığı, deri kuru kalın ve parşomen kağıdı gibidir. ✓ Komplikasyon olarak ateroskleroz, psikoz ve miksödem koması gelişebilir. Belirti ve Bulgular-2 ✓ Metabolik Asidoz ✓ Göğüs röntgeninde kardiyomegali, ✓ Perikardiyal effüzyon, ✓ Konjestif kalp yetmezliği bulguları TİROİD HASTALIKLARI Tanı: • Serum T4, TSH düzeyleri incelenir. • Serum TSH düzeyi, primer hipotiroidide yüksek, • Sekonder hipotiroidide normal ya da düşüktür. • EKG değişiklikleri Tedavi İlkeleri • Solumun desteğinin sağlanması • Hemodinamik stabilizasyonun sağlanması (Kalp ritmi, aldığı- çıkardığı sıvı kontrolü, arter kan gazları ve elektrolit değerleri) • Tiroid replasman tedavisi (IV tiroksin yavaş bir şekilde verilir) • Hiponatreminin düzeltilmesi (Hiponatremide hidrasyon iyi ise sıvı kısıtlaması, hiponatremi ağırsa hipertonik NaCl solüsyonu) • Hipogliseminin düzeltilmesi (IV glikozlu sıvılar) • Hipoterminin düzeltilmesi TİROİD HASTALIKLARI Miksödem Koması • Ciddi bir klinik acil durumdur. • Uzun süre tedavi edilmemiş hipotiroidinin nadir görülen komplikasyonudur. • Soğuğa maruz kalma, travmalar, infeksiyon ve merkezi sinir sistemi inhibitörleri ağır hipotiroidizmli hastaların komaya girmelerine sebep olabilir. • Miksödem komasında, hipotiroidinin ağır klinik bulgu ve belirtilerinin yanı sıra ilerleyici mental bozukluk da vardır. • Günümüzde hipotiroidi erken tanınıp tedavi edildiği için miksödem koması nadir görülmektedir. • Ancak çok iyi tedavi edilse bile mortalite %20 civarındadır. Miksödem koması Belirtiler: • Solunum depresyonu • Hipotansiyon • Bilinç bozukluğu • Hipotermi • Bradikardi, reflekslerde yavaşlama görülür. Miksödem Koması Tedavi ve bakım: • Mekanik ventilasyon • Sıvı ve vazopressör ilaçlarla hipotansiyonun düzeltilmesi • Pasif ısıtma • İntravenöz dekstroz • Stres dozunda glukokortikoid • Ampirik antibiyotik tedavisi • Aritmiler için monitorizasyon ve gereğinde tedavi • Hemodinamik destekleyici tedavi ve tiroid hormonu replasmanı yapılır. • Yaşam bulguları sık aralıklarla takip edilir. Hipotiroidide Tedavi • • • • Hipotiroidide replasman tedavisi levotiroksin ile yapılmalıdır. Levotiroksin sabah aç karnına alınmalıdır. İlaç günde tek seferde ezilmeden su ile alınmalıdır. İlaç aç karnına alınmalı en erken 30 dk sonra yemek yenilmeli ve diğer ilaçlarla birlikte alınmamalıdır. • Emilimdeki değişiklikler, subklinik, klinik hipotiroidi veya hipertiroidi ile sonuçlanabilir. • İlaç etkileşimleri de önemlidir; demir bileşikleri, kolestiramin, sükralfat, kalsiyum, alüminyum hidroksit gibi antiasitler, levotiroksin emilimini etkileyebilir. Bu tür ilaçlar levotiroksin dozundan en az 4 saat sonra alınmalıdır. Hipotiroidide hemşirelik bakımı Metabolik enerji üretiminin azalmasına bağlı Aktivite intoleransı Metabolik gereksinimden fazla besin alımına Uygunsuz beslenme bağlı Metabolik hızın yavaşlamasına bağlı GİS fonksiyonlarında depresyon ve hareketsizliğe bağlı Beden ısısında değişiklik, hipotermi Kabızlık Kuruluk ve ödeme bağlı Kalbin yavaş çalışmasına bağlı Azalmış serebral oksijenlenmeye bağlı Cilt bütünlüğünde bozulma Kardiyak outputta azalma Düşünce sürecinde değişiklik Enerji azlığı, fiziksel ve düşünce sürecinde değişikliklere bağlı Yorgunluğa bağlı Beden imajında değişiklik Özbakım eksikliği Yaşam boyu sürecek hastalığı ve tedavi ile ilgili Bilgi eksikliği Hipertiroidizm • T3 ve T4’ün salgılanmasının artışı ile karakterize, • En sık 20-40 yaş kadınlarda görülür, •Tiroid bezinin aşırı çalışmasıdır ve tirotoksikoz olarak da tanımlanmaktadır. •Diyabetten sonra en sık görülen endokrin sistem hastalığıdır. Tirotoksikoz: Tiroid bezinin çok fazla miktarda hormon salgılanmasıyla ortaya çıkan yaşamı tehdit eden bir çok sistemin yetmezliği ile sonuçlanan hipermetabolik ve hiperaktif bir durumdur. TİROİD HASTALIKLARI Belirti ve Bulgular??? • Vücut ısısı > 38-41°C Hastada ateşe neden olacak herhangi bir neden yok. • Taşikardi, tremor, terleme • Diffüz guatr, göz bulguları, hipertiroidi • Taşikardi, nb >130/dk üzerinde ve ateşle orantılı olmayacak şekilde yüksektir. • İştahsızlık, karın ağrısı, bulantı- • Aritmiler ve konjestif kalp yetmezliği kusma, diyare, hepatomegali ve • EKG’de ventriküller erken atımlar, ikter proksismal atrial taşikardi, • Huzursuzluk, ajitasyon, mani, deliryum, akut psikoz, stupor ve supraventriküller taşikadi TİROİD HASTALIKLARI koma Tedavi??? • • • • Tiroid hormon sentezinin inhibe edilmesi (antitiroid ilaç: propycil) Hipertiroidinin periferik bulgularının engellenmesi (beta bloker) Tiroid hormonun kandan temizlenmesi (periton diyalizi veya plazmaferez) Radyoaktif iyot tedavisi (aktif olan tiroid hücreleri tahrip edilir) • Tiroidektomi (tiroidin 5/6’sı çıkarılır) TİROİD HASTALIKLARI Genel Durumun Düzeltilmesi 1. Ateşin düşürülmesi (asetominofen) 2. Sıvı-elektrolit dengesinin sağlanması 3. Beslenmenin sağlanması 4. Sedasyonun sağlanması (Fenobarbital- Luminal) TİROİD HASTALIKLARI Basedow-Graves Hastalığı??? (Diffüz Toksik Guatr-Egzoftalmik Guatr) • Tiroid bezi diffüz olarak büyümüştür. • Hastada tirotoksikoz belirtileri görülür. • Otoimmun bir hastalıktır. Hastanın plazmasında TSH’a benzer maddeler vardır ve bunlar TSH’ın bağlandığı membran reseptörlerine bağlanan Ig’lerdir. Bu antikorlara troid stimule edici immunglobulin adı verilir (TSI). • Bu antikorlar tiroid bezi üzerine TSH’ın saatlik etkisine karşın, 12 saat süren uyarıcı etki gösterir. TSI’nın yol salgısını baskılar. açtığı yüksek tiroid hormonu salgısı ön hipofizin TSH TİROİD HASTALIKLARI Belirti ve Bulgular • Sinir Sistemi: Çabuk sinirlenme, heyecanlanma, sıcak basması, uyku bozuklukları, dudak ve ellerde titreme • Deri: Terli, nemli, ince; saçlar ince yumuşak, düz • Kemikler: Osteoporoz • Karbonhidrat metabolizması: Diyabetes mellitus • Kardiyovasküler sistem: Taşikardi, hipertansiyon, fibrilasyon, kalp yetmezliği • Solunum sistemi: Kas kontraksiyonlarına bağlı dispne, vital kapasitede düşme • Sindirim sistemi: HCl artar, gastrit, diyare, iştahta artma, kilo kaybı • Sıcaga intolerans, kilo kaybı, avuçlarda terleme • Boyunda tiroid bezi 3-4 kat büyür. Tanı: • Tiroid bezi büyümüş, yumuşak ve tril vardır. • Plazma ölçümünde T3, T4 artmış, TSH baskılanmıştır. • Nodüllerin saptanması açısından tiroid sintigrafisi, radyoaktif iyot tutulumu testi uygulanır. Tedavi??? – Tıbbi tedavi (antitiroid ilaçlar,beta blokerler) – Antitiroid ilaçlar (18 yaş altında ve gebelerde kullanılmaz). – Radyoaktif iyot tedavisi (radyoaktif iyot verilerek aşırı aktif olan tiroid hücreleri tahrip edilir). – Cerrahi tedavi • İlaç tedavisine hasta olumlu yanıt verdikçe, toksisite gelişmedikçe ve guatr büyümedikçe devam edilir. Aksi halde cerrahi tedavi yolu seçilir. Tiroid krizi (Tiroid fırtınası) • Tirotoksikozun yaşamı ciddi olarak tehdit eden en ağır bir şeklidir, • Hazırlayıcı etkenler şunlardır, • Basedow-graves hastalığının tanınmaması veya iyi kontrol edilmemesi, • İyi kontrol edilmeyen bir hipertiroidizm ile araya giren infeksiyon, travma gibi stresler, • Hipertroidik hastaların iyi hazırlanmadan tiroidektomi uygulanması, • Radyoaktif iyod tedavisi, Belirti ve bulgular: Taşikardi Hiperpireksi (çok yüksek ateş, -41°C veya 41.5° C'nin üzeri) Atriyal fibrilasyon Ajitasyon Deliryum Kusma, diyare Bitkinlik Hipotansiyon Tedavi ve bakım: • Beta adrenerjik blokerler • Antitirotik ilaçlar • Digoksin • İntravenöz sıvı desteği • Antipiretikler • Soğuk uygulama • Sık aralıklarla vital bulgu takibi Egzoftalmi??? • Hipertiroidili hastaların çoğunda göz küresinin arkasında oluşan ödem nedeniyle gözlerin ileri doğru çıkmasıdır. • Göz damarları genişler, kırmızılık olur, göz kapakları kapanmaz. • Bu durum optik sinirleri gerip görme yeteneğini bozabilir. • Hasta uykuda gözlerini kapatamadığı için gözler zedelenir, gözlerin epitel yüzeyi kurur, tahriş olur ve sıklıkla enfekte olur… Egzoftalmiye Yönelik Bakım • Enfeksiyondan korumak için göz bakımı • Göz içi basıncını düşürmek için; diüretik, hipertonik solüsyonlar • Enflamasyonu azaltmak için glikokortikoidler • İrritasyonu azaltmak için %1-4’lük metil selülozlu göz damlaları kullanılır. • Ülserasyon ve enfeksiyonu önlemek için göz bandı, koyu camlı gözlük, uyurken başın yüksekte tutulması, tuz kısıtlaması, göz egzersizleri, ileri vakalarda gözün cerrahi olarak dikilmesi yoluna gidilir. • Kardiyak komplikasyonlar yönünden dikkatli olmak gerekir. • Beden imajı ile ilgili psikolojik destek sağlanır. Hipertiroidi ve Hemşirelik Bakımı Metabolik hızın aşırı artması ile ilgili olarak Aşırı uyarılma, huzursuzluk,emosyonel dengesizlik ile ilgili Beslenmede değişiklik Tiroksin salgılanmasının artması ile metabolik hız artışına bağlı GİS motilitesinde artışa bağlı Beden ısısında değişiklik Metabolik bozukluğa bağlı Uyku bozuklukları Ekzoftalmiye bağlı Yaralanma riski Bireysel baş etmede yetersizlik Diyare Aşırı tiroid hormonu salgılanmasına bağlı Kardiyak outputta azalma PARATİROİD BEZİ HASTALIKLARI • Paratiroid bezleri dört tane olup, boynun arkasında tiroidin arka kısmına gömülmüş durumdadır. • Bu bezler tiroid operasyonlarında kaza ile çıkarılabilmektedir. • Bu nedenle dikkatle yapılmayan cerrahi girişimler, hipoparatiroidizmin en sık görülen nedenidir. Paratiroid bezinden parathormon salgılanır(PTH). Paratiroid Hastalıkları Paratiroit hormon (PTH): Kan kalsiyum seviyesini arttırır. (Kanda kalsiyum seviyesi düşünce salgısı artar). 1)Böbreklerde kalsiyumun geri emilimini arttırır. 2)Kemiklerden kalsiyum mobilize eder. 3)Bağırsaklardan emilimini arttırır (D vitamini üzerinden). Paratiroid hastalıkları Hipoparatiroidizm Hiperparatiroidizm PARATİROİD HASTALIKLARI Hipoparatiroidizm • Kalsiyum düşük, fosfor yüksek, PTH düşük • Genellikle otoimmun • Semptomlar • Kramp, tetik parmak, Chvostek belirtisi, Trouse belirtisi • Tedavi • D vitamini ve kalsiyum Hipoparatiroidizm- Hemşirelik Bakımı Hasta aldığı ilaçlar ve diyet tedavisi hakkında bilgilendirilir. Hipokalsemi ve hiperkalsemi semptomları hakkında bilgi verilir. Akut tetani de IV kalsiyum çok yavaş verilir. Kalsiyum cilt altına kaçması engellenir. Kalsiyum, karbonat ve fosfatlı sıvılar ile birlikte verilmemelidir. Hiperparatiroidizm Hiperparatiroidizm • Kalsiyum yüksek, fosfor düşük, PTH yüksek • Semptomlar • Kabızlık, karın ağrısı, poliüri, polidipsi, depresyon • Tedavi • Cerrahi Hiperparatiroidizm- Hemşirelik bakımı Cerrahi tedavi uygulanana kadar hasta idrar miktarı, taş ve kum belirtileri yönünden gözlenir. Hasta digital alıyorsa intoksikasyon belirtileri yönünden gözlenir. Yeterli sıvı alımı ve hareketi sağlanır. Düşük kalsiyumlu diyet önerilir. Serum elektrolit düzeyleri izlenir. ADRENAL (BÖBREK ÜSTÜ) BEZ HASTALIKLARI ADRENAL (BÖBREK ÜSTÜ) BEZ HASTALIKLARI Adrenal Bezler 1-Medulla • Epinefrin • Norepinefrin 2- Korteks • Glikokortikoidler (Kortizol)= Steroid • Mineralokortikoidler (aldesteron) = Streoid • Seks Steroidleri ADRENAL (BÖBREK ÜSTÜ) BEZ HASTALIKLARI Adrenal Korteks Hormonları ve Fonksiyonları Glukokortikoid (Kortizon) Mineralokortikoidler (Aldesteron) Androjenler Kan glikoz seviyesini yükseltir. Protein katabolizması. Sodyum ve su retansiyonu. Gastrik asit ve pepsin üretimi artırır. Antienflamatuar etki. Yeni antikor salımını azaltır. Emosyonel değişiklik yapar. Su ve sodyum retansiyonu. Kan basıncını yükseltir. Potasyum, magnezyum ve amonyum iyonlarının atılımını Androjen(erkeklik hormonu) Östrojen(kadınlık hormonu) Erkeklerde ses kalınlaşması, kıllanma yapar, kas tonüsünü etkiler. Kadınlarda cinsiyet iç güdüsünü etkiler. ADRENAL (BÖBREK ÜSTÜ) BEZ HASTALIKLARI Adrenal Medulla Hormonları ve Etkileri Epinefrin (Adrenalin) Norepinefrin (Noradrenalin) Kalp hızı Artırır Artırır Kardiyak out-put (Kalb debisi) Artırır Normal veya azaltır Aritmiler Yapar Yapar Kan basıncı Yükseltir Yükseltir Kan şeker Yükseltir (Karaciğerde glikojeni glikoza çevirir) Normal veya yükseltir İnsülin salınımı Yapar Yapar GİS motilitesi Azaltır Azaltır Bronşları Genişleme Solunum Hız ve derinliğini artırır Kandaki yağ asitlerinin oranını artırır. ADRENAL (BÖBREK ÜSTÜ) BEZ HASTALIKLARI Glukokortikoidlerin Mineralokortikoidlerin • Az salınımı sonucu akut olarak adrenal kriz, kronik olarak addison hastalığı gelişir. • Az salınımı sonucu osmotik diürez ve dehidratasyon gelişir. • Fazla salınımı sonucu Cushing sendromu • Fazla salınımı sonucu Feokromasitoma Adrenal Kriz??? • Adrenal korteks hormonlarının ani bir şekilde düşmesi ile oluşan akut hayatı tehdit eden bir komplikasyondur. • Adrenal cerrahi, pitutuvar yıkım, kortizol tedavisinin aniden kesilmesi ve stres tetikleyen faktörler arasında yer alır. Belirtiler • Adrenal yetmezlik bulguları oldukça şiddetli olarak ortaya çıkar. Hipotansiyon, taşikardi, hızlı solunum, solgunluk, hiperkalemi, hipoglisemi, ateş, bulantı, karın ağrısı ve mental durum değişikliği, konfüzyon, huzursuzluk... • Eğer tedavi edilmezse sıvı elektrolit dengesizliği sonucu vasküler kollaps, kardiyak arrest, koma ve ölüm görülebilir. kardiyak aritmiler, Tedavi • Tedaviye başlamadan öce, tam kan sayımı, elektrolitler, BUN ve plazma kortizol seviyesi ölçülür. • Öncelikle başlangıç tedavisi olarak 100-300 mg kortizol IV verilir, daha sonra 100 mg kortizol 8 saatte verilir. • Bunlara ilaveten 12 saatte bir 50 mg kortizol IM olarak uygulanır. • Kriz sonrasında oral kortizol tedavisine geçilir ve doz yavaş yavaş azaltılır. • Addison krizinde sık ararla hastayı değerlendirmek, sıvı elektrolit seviyesini izlemek ve günlük kilo takibi son drece önemlidir. Addison Hastalığı??? Primer adrenal yetmezlik sonucu ortaya çıkan, aldesteron ve kortizol yetmezliği ile karakterize bir hastalıktır. Nedenleri En sık neden otoimmun olaya bağlı olarak adrenal korteksin idiyopatik atrofisidir. Adrenalektomi, kortizol tedavisinin aniden kesilmesi ve uzun süreli kortizol tedavisine bağlı adrenal supresyon yer alır. Etiyolojisi • • • • • • • Otoimmun İnvaziv, hemorajik bozukluklar Tüberküloz Bilateral adrenal hemoraji Adrenal metastazlar AIDS Konjenital enzim defektleri Belirti ve bulgular Anamnez 2-5 yıl Yorgunluk, bitkinlik, halsizlik, iştahsızlık, kilo kaybı, bulantı varlığı sorgulanır, enfeksiyon olasılığı artmıştır. Belirtiler ve bulgular Halsizlik, güçsüzlük Hiperpigmentasyon (Klasik bulgu) Postural hipotansiyon Hipoglisemi, hiponatremi, hematokrit artışı Tanı • Kesin tanı ACTH testi ile konur. • ACTH IM olarak uygulanır. Normal adrenaller ACTH’ya yanıt olarak kortizol salgısını arttırırken adrenal yetmezliğinde bu artış olmaz. • Bunun dışında serum kortizol seviyesinde hipoglisemi gibi bulgular da ortaya çıkar. düşme, hiponatremi, hiperkalemi, Tedavi • Eksik olan kortizol dışardan verilir. • Kortizol sabah ve akşam dozları şeklinde verilir. • Sabah tedavi dozunun 2/3’ü akşam ise 1/3’ü verilir. • Stres varlığında stres yoğunluğuna bağlı olarak doz arttırılır. • Hipotansiyon, halsizlik, serum sodyumunun düşük, potasyumun yüksek olduğu durumlarda kortizole ilave olarak aldesteron verilir. • Aldesteron ise genellikle öğleden sonra ve akşam verilir. Kortizon (Steroid) Alan Hastada Neler Görülür? • Sıvı elektrolit dengesizliği: Sodyum ve su retansiyonu • Mideden HCl sekresyonunu artırdığı için mide, duedonumda ülser yapıcı etkiye sahiptir. • Karaciğerden glikojeni glikoza çevirip kana verdikleri için kan şekeri yükselir. • Proteinlerin aminoasitlere parçalanmasını artırır. Bu nedenle kaslarda incelmeler meydana gelir. • Kalsiyumun kemiklerden kana geçmesini artırır, bu nedenle osteoporoz gelişme riski vardır. • Enfeksiyon belirtilerini gizler. ADRENAL (BÖBREK ÜSTÜ BEZ) HASTALIKLARI Kortizon (Steroid) Alan Hastada Neler Görülür? -Karbonhidratların kullanımını arttırarak yağların depolanmasına neden olur (Bunun sonucunda hastada aydede yüz, servikal, dorsal ve abdominal bölgede yağ birikimi olur. Akneler gelişir) - Beynin uyarılabilirliğini artırır hastada öfori, depresyon, hatta ajitasyon ve halüsinasyonlar görülebilir. - Dışardan steroid alan hasta herhangi bir stresörle karşılaştığında steroid dozu artırılmalıdır. - Steroid tedavisi birden kesilmemelidir (Dışardan verildiği sürece sürrenal bezde tembellik atrofisi gelişir. Atrofiye olan bezden adrenal kriz gelişebilir!!!) sekresyon olmayacağı için ADRENAL (BÖBREK ÜSTÜ BEZ) HASTALIKLARI Hemşirelik bakımı • Anoreksi ve bulantıya bağlı beden gerksiniminden az beslenme • Uygulanan tedavi,diyet,krize yol açan riskler hakkında bilgi eksikliği ile ilgili tedavi planını uygulamada yetersizlik • Deri pigmentasyonunun artması,aksiller ve pubik kıllarda azalma ile ilgili olarak benlik kavramında bozulma riski • Sodyum ve sıvı atılımının artmasına bağlı sıvı volüm dengesizliği riski Hemşirelik bakımı • Özellikle elektrolit-sıvı dengesizliğine ilişkin semptomların olup olmadığı ve stres düzeyi değerlendirilir. • Cilt rengi ve deri turgoru değerlendirilir. • Aldığı, çıkardığı sıvı takibi yapılır. • Hastaya susuzluğu arttığında bilgi vermesi söylenir. • Sıcak havalarda sodyum alımını arttırabileceği açıklanır. • Addison krizi belirtileri yönünden hasta izlenir ve stresörlerden kaçınması sağlanır. Cushing Sendromu??? Adrenal korteksin hipersekresyonu sonucu dolaşımda aşırı kortizol ve diğer glukokortikoidlerin bulunması ile oluşur. Nedenleri • • • • Adrenal bezin hiperplazisi Adrenal bez adenom ve karsinomu Hipofiz ön lob tümörleri Akciğer ve diğer dokuların karsinomuna bağlı olarak kortikotropinin fazla salgılanması • İyatrojenik olarak tedavi amacıyla ACTH’ın fazla verilmesi Belirti ve Bulgular-1 Görünüş • Aydede yüz (yanaklar yağlı ve kırmızı, dudaklar kalın) özellikle omuzlarda ve boyunda yağ depoları, yassı şişmanlık Deri • İnce ve zayıflamış cildin alttaki yağ dokusu tarafından gerilmesi sonucu pembe mor strialar • Kapiller frajiletinin artışına bağlı ekimoz ve peteşiler Kardiyovasküler • Sıvı völüm artışı • Hipertansiyon, kalp bozuklukları Kas ve kemikler • Kas harabiyetinden dolayı ekstremitelerle yapılan işler sırasında çabuk yorulma • Sırt ağrısı • Kemik katabolizmasının artışına ve kortizolün kollajen sentezi ve kalsiyum emilimi üzerine olan inhibitör etkisi nedeniyle osteoporoz ADRENAL (BÖBREK ÜSTÜ BEZ) HASTALIKLARI Belirti ve Bulgular-2 Gastrointestinal Sistem • HCl sekresyonunda artış Metabolizma • Hiperglisemi İmmün Sistem • İnflamasyon ve immün cevabın baskılanması Emosyonel durum • Öfori veya irritabilite • Depresyon Sıvı ve elektrolit • Sodyum ve su retansiyonu, hipokalemi Üreme sistemi • Androjen fazlalığı sonucu kadınlarda hirsutizm, menstruasyon bozukluğu ADRENAL (BÖBREK ÜSTÜ BEZ) HASTALIKLARI Tanı Laboratuar testleri • Plazma kortizol ve ACTH seviyesinin yüksek olması, hipokalemi, hiperglisemi, lökositoz, hipokalsemi… • Pıhtılaşma faktörleri ve protrombin artabilir. • Eritrosit ve hemoglobin artmıştır. • Serum ve idrar kortizol seviyeleri artar, bazen normal değerler de görülebilir. BT veya MR • Tümörden şüpheleniliyorsa tömörün yerleşimini ve boyutlarını değerlendirmek için yapılabilir. Tedavi • Hastalığın nedenine ve hastanın özelliklerine göre cerrahi, radyoterapi ve ilaç tedavisi şeklinde olabilir. • Eğer bu durum dışardan kortizol verilmesi ile oluşmuş ise kortizol kademeli olarak azaltılır. • Bir tümör nedeni ile oluşmuş ise cerrahi girişim uygulanır. Bilateral adrenalektomi hastanın yaşamı boyunca hormon tedavisi gerektirir. • ACTH’ın fazla salınımına neden olan hipofiz adenomlarında radyoterapi uygulanır. • Hasta ameliyata alınamıyorsa ACTH salınımını ve adrenal hormon sentezini engelleyen bazı ilaçlar kullanılabilir. Adrenal fonksiyonları baskılayan ilaçları alan hasta akut adrenal kriz yönünden risk altında olabilir!!! Hemşirelik Bakımı • Halsizlik,yorgunluk,kas kaybı ve uyku düzenindeki değişiklik ile ilgili olarak bireysel bakımda yetersizlik • Ödem,iyileşmede bozulma,ince,hassas cilt nedeniyle deri bütünlüğünde bozulma • Fiziksel görünümde değişim,cinsel fonksiyonlarda bozulma ve aktivite düzeylerinin azalması ile ilgili olarak beden bilincinde bozulma • Ruhsal durumdaki dalgalanmalar,huzursuzluk ve depresyon nedeniyle düşünce sürecinde değişiklik. • Yorgunluk ve halsizlik ile ilgili yaralanma riski • Protein metabolizmasındaki değişim ve enflamatuar yanıt ile ilgili olarak enfeksiyon riski Hemşirelik Girişimleri • Kas yorgunluğuna bağlı aktivite azlığına yönelik bakım verilir. • Su ve sodyum tutulumuna yönelik bakım verilir. • Yaralanma ve enfeksiyon riskine yönelik bakım verilir. • Beslenme bozukluğuna yönelik bakım verilir. Asitli gıdalar kısıtlanır. • Hiperglisemi ve hipertansiyon yönünden özel dikkat gerekir!!! • Psikolojik destek sağlanır. ADRENAL (BÖBREK ÜSTÜ) BEZ HASTALIKLARI PANKREAS BEZİ HASTALIKLARI Pankreas Bezi • Pankreas, sol üst abdominal boşlukta, midenin arkasında yer alan yaprak şeklinde bir bezdir. • İki tip salgı bezine sahiptir: Ekzokrin ve Endokrin Pankreas Bezi Langerhans adacıklarının hücrelerinden: Glukagon Alfa hücrelerinden salgılanır İnsülin Beta hücrelerinden salgılanır Somatostatin Delta hücrelerinden salgılanır Pankreatik polipeptit F hücrelerinden salgılanır Pankreas Hormonları ve Fonksiyonları HORMON Glukagon İnsülin Somatostatin FONKSİYONU • Kan glikoz düzeyini artırır • Karaciğerin glikojeni parçalamasını ve karbonhidrat dışı maddelerden glikoz sentezlemesini stimüle eder • Yağların parçalanmasını stimüle eder • Kan glikoz düzeyini azaltır • Glikozdan glikojen sentezini hızlandırır • Karbonhidrat dışı maddelerden glikoz sentezlemesini inhibe eder • Adipoz ve kas hücrelerinin membranlarından glikozun transferini artırır. • Amino asitlerin hücrelere taşınmasını artırır, protein ve yağ sentezini stimüle eder • Karbonhidratların düzenlenmesine katkıda bulunur Pankreas hormonları; İnsülin İnsülin glukagonun tersi etkilere sahiptir. Dokulara glikoz girişini artırarak kan glikoz düzeylerini düşürür. Glikozun glikojene çevrilmesini (glikogenez) uyararak depo edilmesini sağlar. • İnsülin; temel etkisi kan glikoz düzeyini düşürmektir. • İnsülin hormonu; glikozun hücre içine girişini sağlar. 128 DİYABETES MELLİTUS (DM) Tanım • Diyabet, insülin eksikliği ya da insülin etkisindeki defektler nedeniyle organizmanın karbonhidrat, yararlanamadığı, sürekli metabolizma hastalığıdır. yağ tıbbi ve bakım proteinlerden gerektiren, yeterince kronik bir Tanım Türkiye’de Diyabet Mellitus Diyabet Tanı • APG (açlık plazma glukozu) • HbA1C • OGTT (oral glukoz tolerans testi) • C-peptid düzeyi • Adacık otoantikorları TEMD Diabetes Mellitus Ve Komplikasyonlarının Tanı, Tedavi Ve İzlem Kılavuzu-2016 Tanı Kriterleri Aşikar Diyabet Randomize kan şekeri ≥ 200 mg/dl Açlık Kan Şekeri ≥ 126 mg/dl OGTT 2. saat kan şekeri ≥ 200 mg/dl IGT: OGTT 2. saat kan şekeri: ≥ 140 mg/dl ve < 200 mg/dl IFG: AKŞ < 126 mg/dl ve ≥ 100 mg/dl Sınıflandırma •Tip 1 Diabetes Mellitus : •Beta hücre hasarına bağlı insülin eksikliği •Tip 2 Diabetes Mellitus : •(İnsülin direnci zemininde ilerleyici insülin sekresyon defekti •Gestasyonel Diabetes Mellitus •Gebelik sırasında ortaya çıkan •Diğer spesifik tipler Tip 1 Diabetes Mellitus ➢Hastalarda pankreas beta hücrelerinin çoğunlukla otoimmun hasarına bağlı olarak insülin eksikliği vardır. ➢Okul öncesi (6 yaş civarı), puberte (13 yaş civarı) ve geç adolesan dönemde (20 yaş civarı) üç pik görülür. ➢Erişkin yaşta görülen tip 1 diyabet formu, ‘erişkinde latent otoimmun diyabet’ (LADA) olarak adlandırılır. Gestasyonel Diyabet (GDM) • Gestasyonel diyabet, ilk kez gebelik sırasında ortaya çıkan glukoz tolerans bozukluğu olarak tanımlanmaktadır. • Yenidoğanda ise makrozomi, neonatal hipoglisemi, sarılık, hipokalsemi, polisitemi, respiratuvar distress sendromu (RDS), konjenital malformasyonlar ve ölü doğuma neden olabilir. Gestasyonel Diyabet (GDM) Risk Faktörleri • • • • • • • • • Glukozüri Obezite Ailede DM öyküsü Annenin ≥ 40 yaş olması Annede PCOS olması Kortikosteroid ve antipsikotik ilaç kullanmak Gebelik öncesi glukoz intoleransı tanısı Önceki gebelikte GDM varlığı Önceki gebelikte makrozomik bebek doğurmak DM Belirti ve Bulguları • Yükselen kan şekerinin hücrelerden su çekmesi nedeniyle önce hücre içinde dehidratasyon gelişir. Bu durum DM’de 4 ana belirtinin ortaya çıkmasına neden olur: • 1-Poliüri • 2-Polidipsi • 3-Polifaji • 4-Kilo kaybı Sık idrara çıkmak, çok idrar yapmak (Poliüri) • Vücutta insülin yapılamadığı zaman, insülin hormonunun normalde sorumlu olduğu işlevler yapılamaz, yani glikoz hücreler tarafından enerji kaynağı olarak kullanılamaz ve kanda birikir. Belli bir düzeyden sonrada böbreklerden idrar yolu ile glikoz atılmaya başlar. İdrarla atılan glikoz beraberinde suyu da sürükleyeceğinden kişi çok idrar çıkarmaya ve sık idrara çıkmaya başlar. Çok su içmek (Polidipsi) İdrarla aşırı su kaybedilince dehidratasyon susama hissi yaratır ve kişi çok su içer. Polifaji • İnsülin eksikliği nedeniyle glikoz, hücre içine girip kullanılamadığı ve doku yıkımı olduğu için kişi sürekli açlık hisseder, çok yemek yer. Bu durumda yemek yenilse bile açlık hissi devam eder. Kilo kaybı • Alınan gıdalardan yararlanamayan vücut hücreleri, enerji kaynağı olarak depolardaki yağları yakıt olarak kullanmaya başlar ve zayıflar. Bu durum kilo kaybına neden olur. Yorgunluk hissetmek • Hücrelerdeki enerji yetersizliği, hücre fonksiyonlarında yavaşlama ve azalmaya yol açar. Bu durum genel vücut gücünde düşmeye neden olur. Ciltteki kesiklerin veya yaraların çok yavaş iyileşmesi • Hücreler yeteri kadar beslenemedikleri ve savunma sistemi bozuk olduğu için yara iyileşmesi geç olur. Sık sık enfeksiyon gelişmesi • Vücut savunma sistemleri yeterince iyi çalışmadığı için enfeksiyonlar sık görülebilir. Bulanık görme • Glikoz düzeyindeki değişikliklerle beraber göz merceği ve göz sıvısının yoğunluğunun değişmesi ile ortaya çıkar. Diyabetli Hastaya Yaklaşım • Anamnez; • Diyabet tanısı ile ilgili semptomlar, laboratuvar sonuçları ve muayene bulguları, daha önceki A1C, • Yeme alışkanlıkları, beslenme durumu, kilo öyküsü, çocuk ve adolesanda büyüme ve gelişme, • Daha önceki tedavi programlarının detayları (beslenme, evde kan glukoz izlemi) • Şimdiki diyabet tedavisi (ilaçlar, öğün planı, evde ölçümleri), • Glukoz düzeyini etkileyebilecek diğer ilaçlar. Diyabetli Hastaya Yaklaşım • Anamnez • Akut komplikasyon (DKA, hipoglisemi) sıklığı, derecesi ve nedenleri • Daha önceki veya şimdiki infeksiyonlar (cilt, ayak, diş, genitoüriner) • Kronik komplikasyonlarla (göz, böbrek, sinir, genitoüriner, gastrointestinal, kalp, vasküler hastalık, diyabetik ayak, serebrovasküler olay) ilişkili belirtiler ve tedavi detayları • Ateroskleroz risk faktörleri (sigara, HT, obezite, dislipidemi, aile öyküsü) Diyabetli Hastaya Yaklaşım • Anamnez; • Endokrin ve yeme davranışları ile ilgili diğer hastalıklar • Diyabet takip ve tedavisini etkileyebilecek (yaşam tarzı, kültürel, psikososyal, eğitim ve ekonomik) faktörler • Sigara ve alkol alışkanlığı, madde bağımlılığı • Gebelik isteği, kontrasepsiyon • Ailede diyabet ve diğer endokrin hastalıklar sorgulanmalıdır Diyabetli Hastaya Yaklaşım • Fizik muayene • • • • • • • • • Boy, kilo ölçümleri (çocuk ve adolesanda büyüme eğrileri ile kıyas) Bel çevresi ölçümü Puberte evresi Kan basıncı Göz dibi muayenesi Ağız içi muayenesi Tiroid palpasyonu Kardiyak muayene Nabız muayenesi Diyabetli Hastaya Yaklaşım • Fizik muayene • • • • • • Abdominal muayene (karaciğer palpasyonu) El/parmak muayenesi (sklerodaktili ve Dupuytren kontraktürü yönünden) Ayak muayenesi (diyabetik ayak riski yönünden) Cilt muayenesi (akantozis nigrikans, insülin injeksiyon yerleri) Nörolojik muayene Sekonder diyabet nedeni olabilecek hastalık/durumlara ilişkin bulgular (hemokromatoz, pankreas hastalıkları, endokrinopatiler, genetik sendromlar) Diyabetli Hastaya Yaklaşım • Labaratuvar incelemeleri • A1C: 3-6 ayda bir • Açlık lipid profili : Yılda bir • Mikroalbuminüri: Yılda bir • Serum kreatinin: Erişkinde (çocukta proteinüri varsa) yılda bir • TSH : Tip 1 diyabetli hastaların tümünde ve gerekirse tip 2 diyabet hastalarında bakılmalıdır, normal ise 1-2 yılda bir tekrarlanabilir. • Erişkinde EKG: Her yıl • İdrar incelemesi (keton, protein, sediment): Her vizitte • Özellikle metformin kullanan erişkinlerde ve pernisiyöz anemi kuşkusu olan bireylerde gerektiğinde vitamin B12 düzeyi ölçülmelidir. Diyabetes Mellitus Tedavisi Hastalığın bireysel yönetimini sağlayarak glisemik kontrol hedefine ulaşmak Akut ve kronik komplikasyonların gelişimini engellemek Yaşam tarzı değişiklikleri ile hastanın yaşam kalitesini arttırmak. Egzersiz Tıbbi beslenme tedavisi Eğitim İlaç tedavisi (OAD, insülin) Bireysel izlem Diyabetes Mellitus Tedavisi-EĞİTİM Yaşamsal beceriler • Hipo/hiperglisemi yönetimi • Hastalık durumunda yönetim • İlaç uygulama • Kendi kendini izleme • Ayak bakımı Bilinmesi gereken konular • Hastalık süreci • Beslenme yönetimi • Fizik aktivite ve egzersiz • İlaç yönetimi • Kendi kendine izlem • Akut komplikasyonlar • Kronik komplikasyonlar • Risk azaltma • Hedef belirleme • Problem çözme Diyabetes Mellitus Tedavisi-EGZERSİZ ➢Düzenli egzersiz kan glukoz kontrolünü iyileştirir. ➢Düzenli (mümkünse her gün) yapılmalı ➢Çok sıcak ve soğukta, metabolik kontrolün ➢İnsülin direncini azaltır iyi olmadığı durumlarda (KŞ>270 mg/dl ve ➢Kilo kaybı sağlar idrarda aseton +) yapılmamalı ➢Dislipideminin düzelmesine katkı ➢Uygun ayakkabı kullanılmalı salar (HDL kolesterolü arttırır, ➢30 dk başlanıp 60 dk ya kadar arttırılabilir trigliserid ve VLDL’yi azaltır) ➢Yemekten 1-1,5 saat sonra yapılması ➢Periferik glukoz kullanımını arttırır tercih edilmeli Diyabetes Mellitus Tedavisi-TIBBİ BESLENME TEDAVİSİ (TBT) ✓ Yemek saatlerinin sık aralıklı ve düzenli olması sağlanmalı (6 öğün) ✓ Glisemik indeksi düşük besinler ve kompleks karbonhidratlar tercih edilmeli ✓ Glomerüler filtrasyon hızına göre protein alımı ayarlanmalı ✓ Alkol alımı kısıtlanmalı ✓ Özel diyabetik ürünler önerilmemeli ✓ Günlük enerjinin % 50-60’ı karbonhidrattan ✓ %10-20’si proteinden (0.8gr/kg/gün) ✓ %30’dan azı yağdan sağlanmalıdır (<%10 doymuş) ✓ Mineral ve vitamin yönünden yeterli ve dengeli beslenme sağlanmalı ✓ Sodyum alımı hipertansiyonda ve nefropatide azaltılmalıdır Diyabetes Mellitus Tedavisi-BİREYSEL İZLEM ➢ Kan glikozu ölçümü (SMBG) ➢ Keton ölçümü ➢ Glikozillenmiş Hemoglobin ( HbA1c) Diyabetes Mellitus Tedavisi-İLAÇ TEDAVİSİ Oral antidiyabetik ilaçlar (OAD);. ➢TBT ve egzersiz ile regülasyon sağlanamayan insülin salgılama yeteneği henüz tükenmemiş tip 2 diyabet yönetiminin özellikle ilk dönemlerinde uygulanan temel tedavi yöntemidir. ➢OAD, gebelikte kullanılmaz (çoğu kontrendikedir). ➢Türkiye’de Sağlık Bakanlığı tarafından gebelikte kullanımı onaylanmış herhangi bir OAD bulunmamaktadır. Diyabetes Mellitus Tedavisi-İLAÇ TEDAVİSİ (0AD, İnsülin) ➢İnsülin başlanan hastalara hipogliseminin tanınması, önlenmesi ve tedavisi konusunda bilgi verilmelidir. ➢Doz titrasyonu konusunda hasta eğitilmelidir. İNSÜLİN TEDAVİSİ • Tip 1 diyabet • Tedavi gerektiren Gestasyonel Diyabet • Oral antidiyabetiklerle yanıt alınamayan Tip 2 diyabet • Akut komplikasyonlar • Kronik komplikasyonlar • Cerrahi girişim, travma, ağır enfeksiyon, stres • Pankreatektomi yapılmış tüm hastalarda uygulanır. 158 İnsülin Tedavisinde Amaç ➢ Kan glukozunu normal ya da normale yakın düzeyde tutmak ➢ Hiperglisemi ve glukozüriye bağlı gelişen semptomları en aza indirmek/ortadan kaldırmak ➢ Diyabetik ketoasidoz ve hiperosmolar komayı önlemek/düzeltmek ➢ Mikro-makrovasküler komplikasyonları önlemek/ geciktirmek ➢ Enfeksiyonları önlemek/azaltmak ➢ Tip 1 diyabetlilerde büyüme ve gelişmeyi sağlamak ➢ Gebe diyabetlilerde doğumsal malformasyon, fetal ve maternal morbidite ve mortaliteyi önlemek/ azaltmak ➢Yaşam süresini ve kalitesini artırmak İnsülin Türleri ve Etkileri İnsülin Türleri ve Etkileri İnsülin Nasıl Saklanmalıdır? İNSULİN ENJEKSİYONU SIRASINDA DİKKAT EDİLECEK NOKTALAR • Cilt temiz olmalıdır. • Karışım insülin yapılacaksa iyi karıştırılmalıdır. • En sık yapılan enjeksiyon hatası insulinin İM dokuya verilmesidir. • SC dokuya uygulama konusunda özen gösterilmelidir. • Enjeksiyon pistonunu çekerek kanama kontrolü yapmak gerekli değildir. • Enjeksiyondan sonra masaj yapılmamalıdır. • Enjeksiyon saati ile yemek saati uyumlu olmalıdır. 163 İNSULİN ENJEKSİYONU SIRASINDA DİKKAT EDİLECEK NOKTALAR 164 İnsülin Enjeksiyon Bölgeleri KARIN • Hızlı emilim • Aktivitelerden etkilenmez BACAK (uyluk ön ve yan yüzeyleri) • Yavaş emilim • Kolay uygulama KOLLAR (üst kol lateral yüzeyleri) • Bacaklara göre daha hızlı emilim • Büyük çocuklarda uygun KALÇA • En yavaş emilim • Küçük çoçuklarda uygun 165 İnsülin Enjeksiyon Bölgeleri Dönüşümlü Olarak Kullanılmalıdır. 166 İNSULİN TEDAVİSİNİN YAN ETKİLERİ ➢Lokal Alerjik Reaksiyonlar ➢Yaygın İnsülin Alerjisi ➢İnsülin Direnci ➢Enjeksiyon Bölgesinde; Lipohipertrofi (Skar dokusu oluşur. Bölgede şişlik sertlik şeklinde hissedilir). Lipoartrofi (Bölgede yağ dokusunun kaybı söz konusudur. Enjeksiyon bölgelerinde çökmeler,çukurluklar oluşur). 167 DİYABET KOMPLİKASYONLARI Akut Komplikasyonları 1. Hipoglisemi 2. Hiperglisemi • Diyabetik Ketoasidoz • Hiperglisemik Hiperosmolar Nonketotik Koma (HHNK) Kronik Komplikasyonları 1. Mikrovasküler • Diyabetik Retinopati • Diyabetik Nöropati • Diyabet Nefropati 2. Makrovasküler • Diyabetik ayak ülseri • Ateroskleroz • HT • SVO HİPOGLİSEMİ ➢Aşırı doz insülin alımı ➢ İnsülin biyoyararlığında artış ➢ İnsülin duyarlığının artması ➢ Yetersiz beslenme ➢Alkol ve ilaç kullanımları Kan şekeri seviyesi <70 mg/dl TEDAVİ Tedavi protokolü ➢ 15-20 g glukoz oral yolla verilir. (4-5 kesme şeker veya 150-200 ml meyve suyu) ➢ Glukagon injeksiyonu (Şuuru bulanık veya kapalı ise) ➢ Hastane koşullarında IV dekstroz uygulanır. (%10-%20 dekstroz 150-200 ml) (1) HİPOGLİSEMİ Korunma ➢Diyabetli kişilerin hipoglisemi belirtilerini öğrenmesi, ➢Kan şekerinin düştüğünden kuşkulandığında kan şekerini ölçmesi ➢Yanında daima çabuk eriyen şekerli bir yiyecek bulundurması Diyabetik Ketoasidoz- DKA Nedenleri ➢İnfeksiyonlar, ➢Yeni başlayan tip 1 diyabet (%20-25 vakada), ➢ İnsülin tedavisindeki hatalar, ➢ Serebrovasküler olaylar, ➢Alkol,Pankreatit, Miyokard infarktüsü, ➢ Travma, ➢Yeme bozuklukları Diyabetik Ketoasidoz- DKA • Vücutta insülin eksikliği sonucu kan glikoz düzeyinin yükselmesi, (300 mg/dl ve üzeri) kanda ve idrarda keton cisimlerinin varlığı, bilinç seviyesinin bozulması ve sıvı elektrolit dengesi bozuklukları ile karakterize ağır metabolik tabloya diabetik ketoasidoz denir. • Keton cisimlerinin kanda artması, metabolik asidoza neden olur. • Kanın pH’sı asit değerlere doğru kayar. • Hastada kan glikoz düzeyi 400–700 mg/dl değerlerine ulaşmışsa ileri derecede bilinç bulanıklığı gelişir. Acil müdahale edilmez ise mortalite oranı yüksektir. Diyabetik Ketoasidoz-DKA BULGULAR •Poliüri, polidipsi • Karın ağrısı, bulantı, kusma •Somnolans ve/veya koma •Dehidratasyon •Hiperpne, Kussmaul solunum, nefeste aseton kokusu •Halsizlik ve/veya anoreksia •Genellikle sıcak, kuru cilt, taşikardi LABORATUVAR • Hiperglisemi: Kan glukozu >250 mg/dl • Ketonemi (> 3 mmol/L) • Asidoz (pH < 7,30) • Plazma HCO3(< 15 mEq/L) • Ketonüri ve glukozüri DKA ve HHNKK Fizyopatolojisi Hiperglisemik Hiperosmolor Non-Ketotik Koma (HHNKK) • Kanda ve idrarda anlamlı ketoasidoz olmaksızın görülen hiperglisemi, hiperosmolorite ve dehidratasyon ile karakterize hayatı tehdit eden klinik bir durumdur. • Kan şekerinin değerleri 600–1200 mg/dl arasındadır. • Hiperglisemi, glikozüriye (idrarda glikoz varlığı) yol açarak sıvı elektrolit kaybına neden olur. • Çoğunlukla tip 2 diyabette görülür. • Böbrek yetmezliği ve konjestif kalp yetmezliği olan hastalar daha fazla risk HCO3 altındadır. gereksinimine • Kussmual solunum ve nefeste aseton kokusu dışında, DKA’da görülen belirti ve göre tedavi bulgular HHNKK’da da görülür. • Nörolojik belirti ve bulgular daha sıktır. Hiperglisemik Hiperosmolor Non-Ketotik Koma (HHNKK) Nedenler ➢ Enfeksiyonlar ➢Miyokard infarktüsü ➢Merkezi sinir sistemi hastalıkları (Serebrovasküler olay) ➢Gastrointestinal sorunlar ➢Böbrek yetersizliği ➢Endokrin sistemin hastalıkları (hipertiroidi, akromegali vb) HCO3 gereksinimine ➢KH toleransını bozan bazı ilaçlar göre tedavi ➢Bakımsızlık veya uygulama hataları nedeniyle tedavinin yetersiz olması Hiperglisemik Hiperosmolor Non-Ketotik Koma (HHNKK) BULGULAR • • • • • • • Poliüri, Polidipsi, Taşikardi, Hipotansiyon, Konfüzyon, Koma, Fokal, jeneralize motor atak, • Hemiparezi LABORATUVAR • Ciddi hiperglisemi > 600 mg/dl (sıklıkla 1000-2000 mg/dl) • Hiperosmolarite > 320 mOsm/kg • Ciddi dehidratasyon • Ketonüri yok ya da eser miktarda • pH > 7.3 • HCO3 > 18 mEq/L • Asidoz yok DKA ve HHNKK Genel Tedavi Prensipleri ➢Sıvı elektrolit dengesinin sağlanması ➢Kan şekerinin düşürülmesi ➢Altta yatan sorunların tedavisi IV Sıvı Tedavisi İnsülin tedavisi Potasyum tedavisi DİYABETİN MİKROVASKÜLER KOMPLİKASYONLARI Diabetik retinopati: Retina tabakasında meydana gelen kanamalar ve eksüdanın damar dışına sızması nedeniyle ortaya çıkar. Genellikle 15–20 yılından sonra görülür, körlüğe neden olma ihtimali yüksektir. Diabetik nefropati: en önemli komplikasyonlarından birisidir ve böbrek yetmezliğinin en sık nedenidir. Tip I DM’de başlangıcından 15–20 yıl sonra böbrek hastalığı belirtileri görülmeye başlar. Diabetik nöropati: genellikle alt ekstremite sinirlerinin (çorap-eldiven tarzı dağılımlı) harabiyete uğramasıdır. Diabetik polinöropatiler (periferik sinirlerin hastalığı) genellikle asemptomatiktir. Diyabetik ayak: • En önemli nedeni enfeksiyonlardır. • Alt ekstremitelerde dolaşım bozulur ve nöropati oluşur. • Hasta sıcak soğuk algısını yitirir. • Ayakta ülserler, genellikle içeriye doğru büyüyen ayak tırnağı ve nasırlaşma sonucu gelişir. • Hastalar, nöropati nedeni ile sıklıkla ağrı hissetmediklerinden enfekte yaralarını ihmal eder ve enfeksiyon yumuşak dokulara yayılır. • Erken dönemde enfeksiyona yönelik tedavi yapılır; ancak tedavi edilmezse amputasyonla sonuçlanabilir. AYAK BAKIMI • Ayaklarınızı her gün kontrol edin • Ayakta renk, sıcaklık veya biçim değişikliği varsa doktorunuza başvurun • Tahriş etmeyen bir sabun ve ılık su ile her gün yıkayın,özellikle parmak arası olmak üzere ,iyi kurulayın • Eğer cildiniz kuru ise cildinizi yumuşatın • Çıplak ayakla yürümeyin • Ayağınızı sıkmayan deri ya da bez ayakkabılar giyin • Yeni aldığınız ayakkabıları uzun süre aynı gün içinde ygiymeyin • Ayak tırnaklarınızı düz kesin • Ayaklarınıza sıcak su şişeleri, ısıtıcı pedler uygulamayın • Kesinlikle sigara içmeyin. Sigara içmek ayaklarınıza giden kan miktarını daha da azaltır DİĞER ENDOKRİN ORGANLAR Pineal Bez •Melatonin salgılar •Sirkadyen ritmi düzenler Timus Bezi • Timosin hormonu salgılar • Bazı lenfositlerin gelişimini destekler • Bağışıklık sisteminde önemli rol oynar Üreme Organları • Overler, östrojen ve progesteron hormonlarını salgılar • Testisler, testosteron hormonu salgılar • Plasenta östrojen, progesteron ve gonadotropin hormonlarını salgılar Diğer Organlar • Sindirim bezleri, kalp ve böbrekler 186 Over Hormonları ve Fonksiyonları HORMON Östrojen ve Progesteron Overler Relaksin İnhibin FONKSİYONLARI • Kadın ikincil cinsiyet özelliklerinin gelişimi ve sürdürülmesi • Foliküllerin olgunlaşması ve yumurtlama sürecinin düzenlenmesi • Menstürasyon sürecinin düzenlenmesi • Gebeliğin devamının sağlanması • Meme bezlerinin süt salgılamaya hazırlanması • Gebelik sırasında simfizis pubisin esnekliğini artırır • Doğum sırasında uterus serviksinin genişlemesini sağlar • Ön hipofizden FSH salgılanmasını inhibe eder Testis Hormonları ve Fonksiyonları HORMON Testosteron İnhibin FONKSİYONLARI • Doğum öncesi testislerin düşmesini stimüle eder • Sperm üretimini düzenler • Erkek ikincil cinsiyet özelliklerinin gelişimi ve sürdürülmesi • Ön hipofizden FSH salgılanmasını inhibe eder Böbrek ve Hormonları HORMON Renin FONKSİYONLARI • Aldesteron salgılanması ve vazokonstriksiyon yoluyla kan basıncını artıran süreçlerde rol alır Eritropoetin (EPO) • Kırmızı kan hücresi üretimini artırır Kalsitrol • Diyetle alınan kalsiyum ve fosfor emilimini (D vitamininin aktif artırır formudur) KARDİYOVASKÜLER SİSTEM HASTALIKLARI VE HEMŞİRELİK BAKIMI Dr.Öğr.Üyesi Pınar Zorba Bahçeli KALBİN FONKSİYONEL ANATOMİSİ Tiroid bezi Trakea Sağ akciğer Sol akciğer Kalbin tabanı Diyafram Parietal perikard Kalbin apeksi Kalp; ön mediastinumda, akciğerler, sternum, özefagus ve diyafragma arasında yerleşmiş koni şeklinde bir organdır. KALBİN TABAKALARI Perikardiyal boşluk ENDOKARD Kalp boşluklarının iç yüzünü örter. Damar endoteli olarak devam eder. Fibröz perikard Miyokard MİYOKARD Çizgili kas tabakasından oluşur İstem dışı çalışır. Endokard PERİKARD Kalbi dıştan saran tabakadır. İçte visseral dışta pariyetal perikard bulunur. Pariyetal perikard Visseral perikard (Epikard) İki perikard tabakası arasında perikardiyal boşluk bulunur. 3 Perikardiyal sıvı perikard yaprakları arasında kayganlığı sağlayarak sürtünmeyi önler (yaklaşık 30 ml) KALBİN BOŞLUKLARI VE KAPAKLARI Atriyoventriküler kapaklar Triküspid kapak Sağ atriyum ve sağ ventrikül arasında Biküspid (mitral) kapak Sol atriyum ve sol ventrikül arasında bulunur Semilüner kapaklar Pulmoner kapak:Pulmoner arter çıkışında Aortik kapak: aort çıkışında yer alır. KALBE GİREN VE KALPTEN ÇIKAN DAMARLAR V. Cava inferior ve superior aracılığı ile sağ atriyuma deoksijenize kan gelir Sağ atriyuma gelen kan oksijenlenmek üzere sağ ventrikülden çıkan pulmoner arterlerle akciğerlere gönderilir. Sol atriyuma akciğerlerde oksijenlenmiş olan kan pulmoner venler yoluyla gelir ve sol ventriküle geçerek aorta aracılığı ile tüm vücuda pompalanır. KALBİN İLETİ SİSTEMİ SA’da yavaş Atriyum kasında orta AV düğümde yavaş His demeti ve Purkinje liflerinde çok hızlı Miyokard kasında hızlı KALP KASI Sadece kalpte bulunur Çizgilidir Her hücre sadece tek nükleos içerir Kendiliğinden uyarılma özelliğine sahiptir Aksiyon potansiyeli uzun sürelidir ve aynı zamanda uzun refraktör periyoda sahiptir • Kontraksiyonu Ca2+ regüle eder • • • • • KALP KASININ ÖZELLİKLERİ EKSİTABİLİTE OTOMATİSİTE KONTRAKTLİTE REFRAKTERLİK KONDUKTİVİTE • Kalp kası hücrelerinin bir impulsa cevap olarak depolarize olma özelliği • Eksternal nörohormonal kontrol olmadan kardiyak pacemaker hücrelerinin spontan ve tekrarlı olarak impuls üretebilme özelliği • Kasılabilme özelliği • Kalpte daha önceki bir uyarı tarafından aksiyon potansiyeli oluştuğunda, aksiyon potansiyeli sonlanana kadar diğer uyarılara cevap vermeme özelliği • Kalp kası hücrelerinin elektriksel impulsları iletebilme özelliği Kalp kası hücreleri elektriksel uyarıları başlatmak ve iletmek için Na,K,Ca iyonlarına ihtiyaç duyar. Depolarizasyonu başlatmak için Na-K pompasına, dengeli kas kontraktilitesi içinde Ca ihtiyaç duyar. Anormal Sinus ritimleri Bradikardi (kalp hızının 60 /dk altına düşmesi) Sıcaklık düşüşü Parasempatik etki Taşikardi (kalp hızının 100/dk üzerine çıkması) Sıcaklık artışı Sempatik etki Kalbin zehirlenme durumları KALP KASI ELEKTROLİTLERİN ETKİSİ Extraselüler sıvıda K iyonları artınca kalp kası gevşer ve yavaşlar (AP AV demetinden geçmesi engellenir). Extraselüler sıvıda Ca iyonları artınca kalp kasında spastik kontraksiyon oluşturur. Extraselüler sıvıda Na iyonları artınca Ca iyonlarının etkisini azaltır (Na ve Ca iyonları aynı reseptöre bağlandığı için). Oksijen eksikliği kalbi hızlandırır. Hipoksi SA düğümü direk etkiler. Adrenalin salınımınıda artırır. Isının artması kalbi normalin 2 katı hızlandırır. TERİMLER VE TANIMLAR Kalp siklusu • Bir sistol başından diyastol sonuna kadar olan dönem Stroke volüm • Kalbin bir sistolü sırasında sol ventrikülden atılan kan hacmi (Yaklaşık 70 ml) Kardiyak output (Kalp debisi) • Bir dakikada kalpten atılan kan miktarı 12 TERİMLER VE TANIMLAR Sol ventrikülün diyastol sonu basıncı ya da volümüdür - Hipervolemi - Kalp kapaklarının regurjitasyonu - Kalp yetmezliğinde artar. Kalp kasılmasının karşısındaki direnci tanımlar. Ventrikül kontraksiyonu başladıktan sonra ejeksiyonun sağlanması için sol ventrikülün yenmek zorunda olduğu dirençtir. - Hipertansiyon - Vazokonstriksiyon - Kan vizkozitesindeki artış durumunda artar. Afterload = Kalp yükü KALP ÇALIŞMASININ DÜZENLENMESİ Parasempatik Uyarı Sempatik Uyarı Uyarılma eşiği artar (+ barmotrop etki) Uyarılma eşiği azalır (-barmotrop etki) İletim hızı azalır (- dromotrop etki ) İletim hızı artar (+ dromotrop etki ) Kalbin kasılma gücü azalır (- inotrop etki ) Kalbin kasılma gücü artar (+ inotrop etki) Kalp atım hızı azalır (- kronotrop etki ) Kalbin hızı artar (+ kronotrop etki) KALP ÇALIŞMASININ DÜZENLENMESİ KALP ÇALIŞMASINDA ETKİLİ OLAN RESEPTÖRLER Alfa 1 Adrenerjik: Periferik arter ve venlerde bulunur. Uyarıldığında vazokontrüksiyon yapar. Beta 1 Adrenerjik: Kalpte bulunur. Kalp atım hızını, iletimini ve kasılma gücünü artırır. KB ve kardiak output artar. Beta 2 Adrenerjik: Arter ve bronşlarda bulunur, dilatasyon yapar. Baroreseptörler: Kalp debisi ya da kan basıncı azaldığında uyarılarak sempatik uyarı artar. Kan basıncı, kalp hızı artar. Kemoreseptörler: Kan gazları ve pH değişikliklerine duyarlı kemoreseptörler kalp hızını etkiler. KALP ÇALIŞMASININ DÜZENLENMESİ KALP ÇALIŞMASINDA İYONLARIN ETKİSİ Potasyum Kalbin diyastolünü sağlar. Hipokalemi ve hiperkalemide ciddi aritmiler ve kardiyak arrest görülebilir. Kalsiyum Potasyumun tersi etkiye sahiptir (Sistolü kolaylaştırır) Yüksek olması kardiyak arreste neden olabilir. Sodyum Hiponatremide uyarılar seyrekleşir ve kalp atım hızı azalır. Hidrojen H iyonu azalınca sistol kısalır, diyastol süresi uzar. Bir kalp atımının başlangıcından takip eden kalp atımının başlangıcına kadar olan olayları kardiyak siklus denir Atriyum depolarizasyonu Atriyum repolarizasyonu Ventrikül depolarizasyonu Ventrikül repolarizasyonu Dakikada 70-80 defa... Diyastol; Miyokardın istirahatte olduğu Sarkomer boyunun normal Kalbin kanla dolduğu Sistol; Miyokardın depolarize olduğu Sarkomer boyunun kısaldığı Kalbin kanı pompaladığı Nabız basıncı nedir? İstirahatte pompalanan kan Egzersiz durumunda 35 lt’ye kadar İntrensek düzenlenme 5 lt Ön yük(preload) Arka yük(afterload) Frank Starling yasası Ekstrensek düzenlenme Sempatik sistem Parasempatik sistem Fizyolojik koşullarda kalp kendisine ne kadar kan geliyorsa o kadar kanı arter sistemine pompalar. Kalp venöz sistemde kan birikmesine izin vermeyecek şekilde pompa işlevi görür Diyastol sonu hacim (ön yük) arttıkça miyokardın gerimi artar Gerim artınca kas daha güçlü kasılır Miyokard kontraktilitesi Stroke volüm İnotropik ajanlar O2 ve CO2 düzeyi P dalgası; atriyum depolarizasyonu QRS kompleksi; ventrikül depolarizasyonu T dalgası; ventrikül repolarizasyonu KARDİYOVASKÜLER SİSTEMİN DEĞERLENDİRİLMESİ SIK GÖRÜLEN BELİRTİ VE BULGULARIN DEĞERLENDİRİLMESİ Dispne Kişinin nefes alışını rahatsız edici bir şekilde farkında olmasıdır Efor dispnesi Hareket ile ortaya çıkan ve dinlenme ile geçen dispnedir. Paroksismal nokturnal dispne (PND) Boğulma duygusu ile yataktan uyandıran, öksürük, wheezing ve terlemenin eşlik ettiği dispnedir. Ortopne Sırt üstü yatınca ortaya çıkan oturunca ya da başı yükseltince geçen dispnedir. Ortopneyi sorgularken hastanın yatarken kaç yastık kullandığını sorgulamak önemlidir. İstirahat dispnesi Oturma sırasında ortaya çıkan, sırt üstü pozisyonda şiddetlenen dispnedir. KARDİYOVASKÜLER SİSTEMİN DEĞERLENDİRİLMESİ SIK GÖRÜLEN BELİRTİ VE BULGULARIN DEĞERLENDİRİLMESİ Siyanoz Derinin ve mukoz membranların mavimsi mor renk almasıdır Kanda en az 5 g/dl doymamış (deoksijenize) hemoglobin varlığında gelişir. Boyun venlerinde dolgunluk Sağ kalp yetmezliğinde kanın boyun venlerine olan konjesyonu sonucu görülür Senkop Kalp debisinin ani olarak azalması sonucunda serebral kan akımının azalmasına bağlı gelişir. KARDİYOVASKÜLER SİSTEMİN DEĞERLENDİRİLMESİ SIK GÖRÜLEN BELİRTİ VE BULGULARIN DEĞERLENDİRİLMESİ Ağrı Lokalizasyonu (hangi bölgede hissediliyor?) Karakteri (Batıcı, kesici, baskılayıcı, ezici, yanıcı) Başlama şekli Süresi Arttıran ve azaltan faktörler Ağrının şiddeti (Ağrı skalalarının kullanımı) Miyokard kontraksiyonları kalbin doğal pace-maker olan SA noddaki elektrik iletimi ile gerçekleşir. Bu ritim sinüs ritmi olarak tanımlanır. Asit- baz-elektrolit den. Kongenital kalp boz. Bağ dokusu hastalıkları İntoksikasyonlar Stres Miyokard hipertrofisi MI Palpitasyon Flutter(titreşim) Atlayan hissi atımlar Yorgunluk Konfüzyon Senkop Dispne Anormal kalp hızı TANI TESTLERİ Tam kan sayımı Serum elektrolitleri (K, Ca, P, Na, Mg) Kan Lipidleri (Trigliserid, LDL, HDL) Serum glikoz düzeyi Sedimantasyon Hızı (ESR) C- reaktif protein (CRP) Kan Kültürü Protrombin Zamanı (PTZ), INR, D-Dimer Kan Üre Nitrojeni (BUN) Kan Gazları Enzim Çalışmaları (Troponin, CK-MB) AST, ALT, LDH Tam Kan Sayımı Kardiyak Enzimler Kreatinin Kinaz; Myokard infarktüsünde duyarlılığı fazladır. (CK) Total kreatinin kinaz düzeyi kas hastalıkları,GiS hastalıklarındada arttığı için tek başına MI göstermez. Bu nedenle kreatin kinazın alt formu olan MB koroner sendromda daha değerlidir.(CK-MB) Miyoglobin:Oksijen bağlayan bir proteindir. Myokard hücresinde ve çizgili kaslarda bulunur.Plazmadan çok çabuk temizlenir. MI duyarlıdır. Troponinler: I ve T MI için özgüllüğü çok yüksektir. Laktat Dehidrogenaz: Akut MI için özgüldür fakat iskelet kası, akciğer, beyin dokusundada bulunur. İzoenzimlerine bakılır. Serum lipidleri: KAH için trigliserit,kolesterol miktarları, LDL, HDL önemlidir. Koagülasyon Testleri: Protrombin (PTZ) ve pıhtılaşma zamanına, İnternational normalized ratio (INR) bakılır. (2-3) Antikoagulan alan bireylerde bakılmalıdır. Serum Elektrolitleri: Serum potasyumuna (aritmilere neden old. için), sodyum ve kalsiyum değerlerine bakılır. Kalp-Damar hastalıkları tüm dünyada en temel ölüm nedenlerinden biridir ve toplumda oldukça önemli bir hastalık yükü oluşturmaktadır (Askham 2010). Tüm dünyada yılda yaklaşık 17 milyon kişi KDH’na bağlı nedenlerden dolayı yaşamını kaybetmektedir. Dünya Sağlık Örgütü (DSÖ) verilerine göre 2020 yılında dünya üzerindeki tüm ölümlerin % 36’sı KDH’na bağlı olarak gerçekleşecektir. 31 Dispne Angina Palpitasyon Senkop Ödem Öksürük Hemoptizi Halsizlik,yorgunluk Siyanoz Preload Afterload Arteriosklerozis: Küçük arter ve arteriollerin endotel tabakısın ve kas liflerinin sklerozu ile karakterize yaygın bir süreçtir. Aterosklerozis: Orta ve geniş çaplı arter ve arteriyollerin intima tabakasında lipit, kalsiyum,kan elemanlarının ve fibröz dokunun toplanması ile karakterize bir süreçtir. Değiştirilemeyen RF Yaş, cinsiyet, aile öyküsü Davranışsal RF Sigara Sağlıksız diyet Sedanter yaşam Fizyolojik RF Hipertansiyon Yüksek Kolesterol Diyabet Obezite Sonuçlar Koroner KH. Vasküler hast. İnme Sosyoekonomik ve kültürel belirleyiciler Yaşamın erken dönem özellikleri 34 Damarın intima tabakasının hasarlanması Lokositlerin bu yüzeye tutunması Kolesterolun bu yüzeye yapışması Bir ya da daha fazla plağın, koroner arter endoteline yapışması Arter çapının giderek daralması Trombosis oluşması Damarın tıkanması 35 KORONER ARTER HASTALIĞININ PATOFİZYOLOJİSİ Damar endotelinde hasar Damar endotelinde kronik inflamatuar yanıt gelişimi Dolaşımdaki lipit ve monositlerin hasarlı bölgeye gelmesi Monositlerin endoteli geçerek damar intimasına girmesi ve biriken lipoproteinleri sindirmek için köpük görünümlü makrofajlara dönüşmesi Makrofajların inflamasyona neden olan ve arter duvarı içinde düz kas ve fibroz doku çoğalmasına neden olan maddeler salgılaması Makrofaj köpük hücrelerinin kan damarlarına çöküp yağ tabakası oluşturması Yağ tabakalarının büyüyüp kaynaşması ve yağ tabakarını çevreleyen fibröz doku (fibrozis/skleroz) ve düz kas dokularının giderek büyük plaklar oluşturması Kolesterol ve diğer lipidlerin üzerine biriken kalsiyum tuzlarının çökmesi ve kalsifikasyonlar oluşarak arterler sert tüp haline gelerek arterlerin sertleşmesi KORONER ARTER HASTALIĞININ GELİŞİM SAFHALARI Yağlı çizgilenme Fibröz plak Komplike lezyon 13 6 ANGİNA PEKTORİS Koroner arter hastalıkları arasında en sık görülen angina pektorisdir. Reversbl miyokard iskemisi sonrası Miyokardın oksijen gereksinimi artar ve bu gereksinim karşılanamazsa angina pektoris belirtileri gelişir. Hastalr tarafından göğüste baskı ve ağrı şeklinde tanımlanır. Koroner arterlerde arterio skleroz(%75 ve üzeri) Aritmi KY Kalp kapağı sorunları Ağır egzersizler Soğuk hava Ağır yemekler Stres İlk 10 sn içinde M iskemi gelişir. M kontraktilitesi azalır. M’de laktik asit birikir. Yüksek laktik asit M’de sinir liflerini uyararak şiddetli ağrı hissi ortaya çıkar. İskemi 20 dk kısa sürerse M hücrelerinde metabolik aktivite normal döner. Stabil angina Emosyonel ve fiziksel egzersiz ile ortay çıkar. Dinlenme ile azalır. Nitrogliserine cevap verir. Anstabil angina Göğüs ağrısı sıklığı ve şiddeti giderek artar. Dinlenme ve nitrogliserine cevap vermez. Efor ile gelen göğüste ağrı Sterneum,epigastrik bölge ve sol omuza yayılan ağrı LDL HDL EKG’de T dalgasında sivrileşme CRP’de artış AMI ,kalp kasının ciddi ve uzun süreli iskemisi nedeniyle hücre hasarı ve nekrozu olarak tanımlanabilir. Akut tromboz Spazm Trombosit agregasyonu Aterom plağı içine kanama Aterosklerotik plağın büyümesi göğüste ağrı ve rahatsızlık hissi Ağrı şekli sıkışma veya baskı tarzında Sol kol,omuz ve çeneye yayılan ağrı Hazımsızlık hissi Bulantı Kusma Terleme Senkop görülebilir ST çökmesi Patolojik Q dalgası nekrozu takiben 1-3 gün içnde gelişir. Kreatinin kinaz CK-MB Aspartat transaminaz(8-12 saat) (AST) Laktat dehidrogenaz Myoglobin Troponin T-I Aritmiler Sol ventrikül yetmezliği Kardiyojenik şok Miyokard rüptürü Perikard effüzyonu Perikardit Sol ventrikül anevrizması Sol ventrikül trombüsü Koroner tromboz ve atheroskleroza bağlı M. Perfüzyonunun azalması nedeniyle ağrı Sıvı yüklenmesi ve sol ventrikül disfonksiyonuna bağlı Gaz değişiminde bozulma, doku perfüzyonunda bozulma MI sonrası öz bakıma ilişkin bilgi eksikliği Anksiyete, inkar ve depresyona bağlı etkisiz başetme Kardiyak iskemi, kullanılan ilaçların yan etkileri ve fiziksel kısıtlılıklara bağlı seksüel disfonksiyon Çoğunlukla göğüs ağrısı için morfin ile acil bakımın sağlanması Sempatikoadrenal ve vagal stimülasyonun azaltılması Ağır aritmilerin düzeltilmesi Kardiyak output,solunum ve KB desteğinin sağlanması Nitrogliserini sürekli yanında taşıması 5 dk bir 3 doz İV, Sprey, Dil altına yada yanak içine yerleştirilir. Yaklaşık 3dk içinde göğüs ağrısını azaltır. 30-60 dk etki eder. Hipotansiyon, yüzde kızarma en önemli yan etkidir. Erektil diskfonksiyon ilaçlarıyla birlikte kullanılmamalı(Viagra) Ng’yi kolayca ulaşabileceği yerde bulundurmalı Işıkta ve güneşte bulundurulmamalı Şişe açıldıktan 6 ay sonra kullanılmamalı Ağızda acımsı bir tad bırakmalı İlaç tedavisi uygulanır. Antitrombositler Antilipidemikler ACE inhibitörleri Beta blokerler Ca kanal blokerleri Nitrogliserin Tıbbi tedavi Koroner anjioplasti Perkütan balon valvüloplasti Stent uygulaması Arterektomi Kroner arter bypass greft Risk faktörleri kontrol altın alınır. Streptokinaz, doku plazminojen aktivatörü(t-PA) ürokinaz ve pro-üroinaz kullanılır. En kısa sürede 3-6 st içinde başlanmalıdır. IV bolüs yada 30-90 dk süreyle doziflow kullanılarak uygulanır Fibrinolitik tedavi ile ilk reperfüzyon sağlanması durumunda mortalite %25 azalır. IV yolla verilir. Hastaneye ulaştıktan ilk yarım saat içinde başlanmalı Hastalar tedavi süresince ve sonrasında minör ve major kanama riskleri açısından değerlendirilmeli. Göğüs ağrısının 20 dk uzun sürmesi 6 saat ve daha kısa süreli MI ağrısı olan, EKG de MI lehinde değişiklikler olan Kontraendikasyon olmayan hastalara uygulanır. Cilt bütünlüğünü bozacak girişimlerden kaçınılmalı. IM enjeksiyon yapılmamalı Damar yolu sadece fibrinolitik tedavi için kullanılır Monitör izlemi yapılır. Aritmi ve hipotansiyon açısından gözlenir. Re-perfüzyon bulguları izlenir. Kanama yönünden gözlenir. Perikardit • Perikardın inflamasyonu • Perikardiyal effüzyon • Kalp tamponadı (diyastolde kalbin dolmasını engeller) • Kalp yetmezliği • Endokardiyumun veya kalp kapaklarının inflamasyonu • İntrensik yol pıhtılaşma sürecini uyarır. Dolaşımda küçük trombüsler oluşur. Endokardit • Kapaklar parçalanabilir. • Kalpte üfürüm • Kalp kasının inflamasyonu • Kalp yet. • Kardiyomiyopati Miyokardit • Disaritmi • Trombüs Antibiyotik Antifungal ajanlar Kortikosteroidler Minimum dört haftalık tedavi Kardiyak fonk sürdürmek için ek tedaviler yapılabilir. Yatak istirahati Na ve sıvı kısıtlaması Atriyoventriküler kapaklar; Sağ; triküspid Sol; biküspid (mitral) Ventriküler kapaklar (semilunar); Sağ; pulmoner Sol; aortik Kalbe ve kalpten olan kan kan akımının bozulmasına neden olur. Stenoz Regürjitasyon • Konjenital anomaliler • Endokardit • Romatizmal ateş • HT • MI • Kardiyomiyopati • Kalp yetmezliği İdeal kilo ve Na kısıtlaması Kalbin yükünü azaltan diüretikler Antidisritmikler Vazodilatörler ACE inhibitörleri Beta adrenarjik blokerler Antikoagülanlar Cerrahi tedavi(onarım, replasman) Miyokardiyumu zayıflatan ve genişleten durumlar. 3 Miyokardiyal kontraktilite azalır. Kardiyak output azalır. Trombus gelişebilir tip Dilate(%90, yaşla artar) Hipertrofik(sistolik ve diyastolik fonk. Etkiler. İn aktif kişilerde görülür. Gen.geçiş) Retristik (en az görüleni,diyastolik disfonk. neden olan ventriküler katılık mevcut (kalpte yağ, demir birikmesi) Semptomlar başladıktan sonra hastaların %20-50 si kaybedilir. Dispne Yorgunluk Kuru öksürük Ortopne Proksimal noktürnal dispne Disritmiler Angina Aktivite intoleransı Taşikardi Ödem Asit Zayıf kapiller dolum Tedavide afterload azaltılıp kontraktilite azaltılmaya çalışılır. İdeal kilo sağlanmalı ve Na kısıtlaması ACE inhibitörleri Kalbin yükünü azaltan diüretikler Beta adrenarjik blokerler(kalbin yükünü azaltmak için) Antidisritmikler Pace-maker, kapak onarımı, transplantasyon Ventriküler fibrilasyon Asistol Ani kardiyak ölüm KAH AMI Akut iskemi VF Kardiyomiyopati neden olabilir. Derhal resisütasyon uygulanır. Tekrar yaşama dönenlerin genel durumun stabilizasyonu sağlanır. Hastanın nörolojik durumu ve elektrolit dengesizliği kontrol altına alınır. Baroreseptörler Otonom sinir sistemi Renin anjiotensin sistemi Sıvı elektrolit dengesi Prostaglandinler Yaş Aile öyküsü Fazla kilo(5-20 mm Hg) Diyet(8-14 mm Hg) Sedanter yaşam tarzı(4-9 mm Hg) Tuz alımı(2-8 mm Hg) Aşırı alkol tüketimi(2-4 mm Hg) Nedeni bellidir. Piyelonefrit, Glomerülonefrit Atherosklerotik renal vasküler hastalıklar yol açabilir. Oksipital baş ağrısı Tinnitus Vertigo Epistaksis Çarpıntı Dispne Ortopne görülebilir. Kalp yetmezliği kalbin dokuların metabolik gereksinimini karşılayacak şekilde kanı perifere pompalama yeteneğinin azalması ile gelişen klinik bir sendromdur. ETİYOLOJİ HT Aort darlığı Mitral yetmezliği Pulmoner darlık Damar elastikiyeti azalır Kalbin iletim sistemi zayıflar Damarlarda kalsifikasyon artar Reseptör yanıtlarıı azalır Kapak işlevleri bozulur Kan basıncı artar Kalbin kas tonusu azalır 74 Efor kısıtlılığı yok. Günlük hareket ve işlerde semptom yok. Hafif kısıtlılık. İstirahatta rahat. Günlük işlerde semptomatik Belirgin kısıtlılık Günlük işlerden daha azında semptomatik İstirahatta semptomatik 75 Sağ ventrikülde güçsüzlük Renal kan akımında azalma Renin -anjiotensin Sol ventrikülde güçsüzlük Sol kalp yet. Solumum sıkıntısı Ortopne Yorgunluk-güçsüzlük Hafıza kaybı Anoreksi Uykusuzluk Oligüri –noktüri Köpüklü-Nonprodaktif öksürük Anormal akc.sesleri Pulmoner ödemi Sağ kalp yet. Alt est. Ödem Abdominal distansiyon- karında asit Gastrik distres Anoreksiya-bulantı Hepatomegali Yüksek juguler venöz basınç Kilo artışı Hasta öyküsü Fizik muayene Ekokardiyografi Kalp kateterizasyonu Kalp yetmezliğinin en ciddi iki komplikasyonu vardır; Akut pulmoner ödem Tedavinin yetersiz kalması Hasta aşırı derecede anksiyetelidir. Hastaya dr istemine göre 10-15 mg morfin sülfat ?? verilir. Kalp yükü azaltılır Oksijen?? verilir. Hasta acilen dijitalize??? edilir. Atikoagülan?? verilir. Aminofilin?? verilir. Tedavinin yetersiz kalması durumunda; Tıbbi tedavi yeniden gözden geçirilir. Uzun süreli tam yatak istirahi uygulanır Ciddi sodyum kısıtlaması yapılır. Birkaç farklı diüretik tedavisi uygulanır. Kardiyak outputun azalması Gaz değişiminde bozulma Sıvı volüm falalığı Periferal doku perfüzyonunda bozulma Aktivite intoleransı Cilt bütünlüğünde bozulma Anksiyete Bilgi eksikliği Rol performansında bozuluk Elektrolit dengesizliği Cinsel disfonksiyon Uyku örüntüsünde rahatsızlık Yaralanma riski, Beslenmede değişiklik Konstipasyon, Anksiyetenin azaltılması Aktivite toleransının artması Daha az yorulması ve dispne yaşamaması Sıvı elektrolit dengesinin ve asit baz dengesinin sağlanması Tedavi bakımına katılması Komplikasyon gelişmemesi Tedavi sürecine uyumun sağlanması Sağlık kontrolleri Yaşam tarzı değişimi Diyet İlaç tedavisi 84 ACE inhibitörleri Beta blokerler Antikoagülanlar Dijital tedavi Diüretikler Aldosteron antagonistleri Vazodilatörler 85 İlacın içeriği İlacın etkileri İlacın yan etkileri Dikkat edilmesi gereken hususlar Beta Blokerler •Kalp hızını artıran kimyasalları azaltır. •renin↓ •PDD ve KB ↓ •Fiziksel güçte azalma •KB ↓ •Astım bulgularında kötüleşme •İlaç verilmeden önce KB ölçülmeli •Nabız sayısı 60↓ •Öksürük artabilir. Antikoagülanlar •Kanın pıhtılaşmasını önler •İnme riskini azaltır. •Kanama riski artar. •PT ve INR değeri izlenmeli •Başka bir doktora başvurulduğunda kullandığı ilacı söylemeli. Kalsiyum Kanal blokerleri •Baş ağrısı •Yüzde kızarma •Baş dönmesi •Ayak bileklerinde ödem Yan etkiler ortaya çıkarsa doktora başvurmalı •M.kontraksiyon gücünü azaltır. •Koroner ve periferik damarların gevşemesini sağlar. 86 İlacın içeriği İlacın etkileri İlacın yan etkileri Dikkat edilmesi gereken hususlar ACE inhibitörleri •Anjiyotensin oluşmasını engeller. •Öksürük •Böbrek problemleri •Halsizlikbaşdönmesi •Tat değişikliği •K↑ •İlaç verilmeden önce KB ölçülmeli •Düşme riski gözlenmeli •3-6 ayda bir K takibi yaptırmalı Diüretikler •Vücuttaki fazla su ve sodyumun böbreklerden atılımını sağlar. •KB↓ •K↓ •Böbrek fonk. yavaşlatır. •AÇT yapılmalı. •Günde 1-2 kilo, Hf3-5 kilo alırsanız, ayaklarda ödem,dispne Dr. haber verilmeli Dijital türevleri •Kalbin pompalama gücünü ↑ •Düzensiz atımları yavaşlatır •İştah kaybı •Ağızda kötü tat •Böbrek fonk. yavaşlatır •Sarı yeşil görme •Nabız apexten 1 dk sayılmalı •60↓, 120↑, ritim değişikliği varsa Dr. haber verilmeli 87 İlacın içeriği İlacın etkileri Vazodilatatör •Kan damarlarının genişlemesini sağlar. İlacın yan etkileri Dikkat edilmesi gereken hususlar •Baş ağrısı •Yüzde kızarma •Baş dönmesi •Senkop •Palpitasyon •Uzun süre ayakta kalınmamalı •Düşme riski gözlenmeli •Dil altı ilaçlarını sürekli yanında bulundurmalı •İlacı almadan önce oturmalı •İlacı ışıktan,ısıdan ve nemden korumalı •Altı ayda bir ilaç yenilenmeli • 1 tb dil altı almalı •Ağrı geçmediyse 5 dk sonra tekrar almalı • 5 dk daha beklemeli ağrı devam ediyorsa hastaneye başvurmalı Sigaranın bırakılması (kanıt düzeyi A) Lipid kontrolü (kanıt düzeyi A) Kilo kontrolü (kanıt düzeyi A) Fiziksel aktivite planlaması (kanıt düzeyi B) Kan basıncı kontrolü (kanıt düzeyi A) DM kontrolü (kanıt düzeyi B) Düzenli ilaç kullanımı İç Hastalıkları Hemşireliği KAYNAKLAR KAYNAKLAR Kronik Hastalık Kavramı, Kronik Hastalıklarda Tedaviye Uyum, Evde Bakım ve Rehabilitasyon DERS İÇERİĞİ o Kronik hastalıkların tanımı o Kronik hastalık epidemiyolojisi o Kronik hastalık etyolojisi o Kronik hastalık yönetimi o Kronik hastalıklarda birincil, ikincil ve üçüncül koruma o Kronik hastalıkların yönetiminde hemşirenin rolü o Kronik hastalıkta tedaviye uyum ve etkileyen faktörler o Rehabilitasyon ve evde bakım HATIRLAYALIM! Kronik Hastalık: Uzun dönem devam eden ve yavaş ilerleme gösteren hastalıklar Bulaşıcı Olmayan Hastalıklar: Bir mikroorganizmanın neden olmadığı, genetik faktörler, yaşam şekli ya da çevresel bazı faktörlere maruz kalma sonucu ortaya çıkan hastalıklar Kronik Durumlar: Sıklıkla bulaşıcı olmayan hastalıklar, uzun dönem devam eden mental bozukluklar, uzun süreli fiziksel ve yapısal bozukluklar. Kronik Hastalık Tanımı Kronik hastalıklar yavaş ilerleyen, 3 ay ve daha uzun süreli, birden fazla risk faktörünün neden olduğu, genellikle komplike bir seyir gösteren ve kişinin yaşam kalitesini etkileyen hastalıklardır. Kronik Hastalık Tanımı Kronik hastalıkların temel özellikleri Normal fizyolojik fonksiyonlarda yavaş ve ilerleyici bir sapmaya, Geri dönüşümsüz değişikliklere neden olan, Yaşamın uzun bir dönemini kapsayan, Sürekli tıbbi bakım ve tedavi gerektiren hastalıklardır. En sık Görülen Kronik Hastalıklar Diyabet İnme Hipertansiyon Kronik böbrek Konjestif kalp yetmezliği Kanser Kronik Obstrüktif yetmezliği Kronik karaciğer hastalıkları Akciğer Hastalığı Romatoid artrit Astım Osteoartrit Kronik Hastalık Görülme Sıklığı Diyabet Uluslararası Diyabet Federasyonu (IDF) 2019 yılı verilerine göre; Yetişkin diyabetli birey sayısı 463 milyon 2045 yılında 700 milyonu bulabilir! Diyabetli yetişkinlerin %79' u düşük ve orta gelirli ülkelerde Küresel sağlık harcamalarının % 10' u diyabet için harcanmaktadır. Kronik Hastalık Görülme Sıklığı Kalp ve Damar Hastalıkları Tüm dünyada ölüm nedenleri arasında 1. sırada Ölümlerin 7.2 milyonu koroner kalp hastalığı, 5.7 milyonu inme nedenli Yaklaşık %82’si düşük ve orta gelir düzeyine sahip ülkelerde 2030 yılında 23.6 milyonu geçebilir! Kronik Hastalık Görülme Sıklığı Hipertansiyon Gelişmiş birçok ülkede erişkin nüfusun yaklaşık %25-30’unda hipertansiyon mevcut Türkiye’de hipertansiyon prevalansı %33.7 Yaş ilerledikçe hipertansiyon prevalansı artıyor 30’ lu yaşlarda %20-25, 60 yaş ve üzerinde %60 oranında hipertansiyon görülmektedir. Kronik Hastalık Görülme Sıklığı Kanser Uluslararası Kanser Araştırma Ajansı (IARC) 2018 yılı verilerine göre dünyada; Yeni tanı konulan kanser oranı 18,1 milyon Kansere bağlı ölüm oranı 9,6 milyon kişi Kanser, dünyada ve Türkiye’ de ölüm nedenleri arasında ikinci sırada Küresel olarak yaklaşık her altı ölümden biri, Türkiye’ de ise her beş ölümden birinin başlıca nedeni NEDEN? KRONİK HASTALIKLAR TOPLUMSAL BİR PROBLEM GİDEREK ARTMAKTADIR Kronik Hastalık Epidemiyolojisi Dünya Sağlık Örgütü 2018 yılı verilerine göre; Kronik hastalıklar nedeniyle dünyada 2016 yılında yaklaşık 41 milyon ÖLÜM meydana gelmiştir Bu ölümlerin, 2030 yılında 52 milyona yükseleceği tahmin edilmektedir. Ölümlerin %44’ ünü kalp ve damar hastalıkları oluşturmaktadır (17.9 milyon) Kronik Hastalık Epidemiyolojisi Türkiye İstatistik Kurumu 2018 yılı verilerine göre; Dolaşım sistemi hastalıkları %38,45 Kanser %19,75 Solunum sistemi hastalıkları %12,48 Kronik Hastalık Etyolojisi Davranışsal Risk Biyolojik Risk Faktörleri Faktörleri Sağlıksız beslenme Hipertansiyon Fiziksel inaktivite Hiperglisemi Tütün kullanımı Dislipidemi Aşırı alkol tüketimi Obezite KRONİK HASTALIKLAR ÖNLENEBİLİR Mİ? Kronik Hastalık Risk Azaltma Stratejileri Kronik Hastalık Risk Azaltma Stratejileri ❑ Dünya Sağlık Örgütü Küresel Eylem Planı 2013-2020 ❑ Sağlık Bakanlığı Bulaşıcı Olmayan Hastalıkların Önlenmesi ve Kontrolü ❑ Türkiye Kronik Hava Yolu Hastalıkları Önleme ve Kontrol Programı ❑ Türkiye Kalp ve Damar Hastalıkları Önleme ve Kontrol Programı ❑ Türkiye Sağlıklı Yaşlanma Eylem Planı ve Uygulama Programı ❑ Türkiye'de Kan Basıncı Kontrolünün İyileştirilmesi Projesi ❑ Türkiye Böbrek Hastalıkları Önleme ve Kontrol Programı ❑ Böbrek Hastalıklarının Önlenmesi Farkındalığın Arttırılması Projesi ve Kontrolü için Toplumsal Kronik Hastalıklardan Korunma Kronik Hastalıklardan Korunma Primer Korunma Önlemleri Sigarayı bırakma Alkolü tüketiminin azaltma Kilo kontrolü Tuz alımını kısıtlama Doymamış yağ tüketme Düzenli egzersiz (haftada en az 3 kez 30 dakika yürüme) Günde en az 5 porsiyon taze sebze ya da meyve tüketme Kronik Hastalıklardan Korunma Sekonder Korunma Önlemleri Kronik hastalıkların taranması(erken tanı) Cinsel yolla bulaşan hastalıkların korunması Erken çocukluk, adölesan, yaşlı, gebe gibi özel grupların izlemlerinin yapılması Kronik hastalıkların tedavilerin yapılmasını kapsamaktadır. Tarama Hızla uygulanabilen testler ve muayeneler ile sağlıklı görülen bir toplumda, hastalık olasılığı bulunan kişilerin ayrılmasıdır. Sık Görülen Kronik Hastalıklarda Kullanılan Tarama Testleri Hipertansiyon Kan basıncı ölçümü Koroner kalp hastalığı Anket + EKG Diyabetes mellitus Kan şekeri ölçümü Anemi Hemoglobin tayini Depresyon Depresyon ölçekleri Demans Bilişsel performans testleri Osteoporoz Kemik mineral dansitesi ölçümü Epilepsi Anket + EEG Glokom Tonometri Bir hastalığa tarama testlerinin uygulanabilmesi için: ◦ Hastalık önemli bir sağlık sorunu olmalı ◦ Hastalığın doğal seyri iyi bilinmeli ◦ Hastalığın preklinik dönemi bilinmeli ◦ Hastalık kriterleri belirlenmiş olmalı ◦ Hastalığın bilinen bir tedavi yöntemi olmalı ◦ Hasta bulma çalışmaları sürekli olmalı Bir hastalığa tarama testlerinin uygulanabilmesi için: Uygulaması basit Duyarlı ve seçici olmalıdır. Tutarlı Toplum tarafından kabul edilir Ucuz Kronik Hastalıklardan Korunma Tersiyer Korunma Önlemleri Rehabilitasyon Hastalığın klinik bulgu ve belirtilerinin ortaya çıkışından sonra, bulunan hastalarının en iyi şekilde tedavi ve rehabilite edilmesidir. Kronik Hastalıklardan Korunma HEMŞİRE Kronik Hastalıklardan Korunma Hemşireler, aile bireyleri, arkadaşlar ve öğrencilere örnek ouşturarak, onlara sağlıklı yaşam biçimi davranışlarını kazandırmada liderlik yapabilirler Kronik Hastalık Yönetimi Günümüzde sağlık hizmetleri ➢ Sağlığın korunması, geliştirilmesi ➢ Hastalıkların önlenmesi ➢ Hastalık durumunda da tedavi edilmesi ve komplikasyonların önlenmesi ➢ Bireyin çevresi ile bir bütün olarak ele alınmasına yönelik olarak planlanmaktadır. Kronik Hastalık Yönetimi Farkındalık yaratma Önleyici-koruyucu önemler alma Erken tanı ve tedavi Rehabilitasyon Kronik Hastalık Yönetimi Sağlık harcamalarını azaltır Daha iyi klinik sonuçlar elde edilir Klinik uygulamalarda kanıta dayalı rehberler ve protokollerin kullanımı ön plana geçer Hasta ve sağlık profesyonellerini, ekip çalışması kavramı ile destekler Kronik Hastalıklarda Uyum Süreci Hastalık bireyin uyumunu bozan bir durumdur. Çünkü hastalık; fiziksel, psikolojik ve sosyal boyutlarda yaşamı etkiler ve beden bütünlüğünü tehdit eder. Birey bu dönemde stres, korku, anksiyete, çaresizlik ve yalnızlık gibi duygular yaşayabilir. Kronik Hastalıklarda Uyum Süreci Kronik hastalık tanısının ardından bireyler kişisel farklar olmakla birlikte, bireyin hastalığa uyum sürecinde; ◦ Şok- inkar, ◦ Tepki, ◦ Direnme ve ◦ Uyum olmak üzere genel nitelikte aşamalar kaydettiği bilinmektedir. Kronik Hastalıklarda Uyumu Etkileyen Psikososyal Faktörler ◦ Tedavi ile ilgili kısıtlamalar, ◦ Beden imajında değişiklikler, ◦ Bağımlılığın artması, ◦ Aile içindeki rollerin değişmesi, ◦ Ekonomik sorunlar, ◦ Sosyal aktivitelerde azalma, ◦ Sağlık çalışanları ile iletişim eksikliği gibi çeşitli psikososyal faktörler hastalığa uyumu etkileyebilmekte ve uyum güçlüğüne neden olabilmektedir. Kronik Hastalıklarda Tedaviye Uyum Hasta ve ailenin sağlık bakımı ve sağlıkla ilişkili kararlarında işbirliği içinde olması Belirlenen tarihte kontrole gelmesi Başlanan tedavi programını sürdürmesi İlaçları önerilen dozda ve sürede kullanması Diyetle ilgili verilen değişikliklere uyması Davranış değişikliğinin olması Kronik Hastalıklarda Uyumun Geliştirilmesi Strese karşı güçlendirme Problem çözme tekniği Karar verme tekniği Olumlu benlik algısı ve kendine güveni sağlama Umudu sürdürmek Davranışçı yaklaşımlar Psikolojik girişimler Hasta aile eğitimi Evde Bakım ve Rehabilitasyon ➢ Sağlık sorunu olan bireyin yeni yaşamına uyumu, taburculuk eğitimi, rehabilitasyon ve evde bakım günümüzde önemli konular haline gelmiş ve bunlara yönelik yeni sağlık politikaları geliştirilmeye başlanmıştır. Kronik Hastalıklarda Evde Bakım Evde bakım, sağlık bakımı ve destekleyici bakımı sağlamak üzere sağlık profesyonelleri ve yardımcıları tarafından kişilerin kendi yerleşim alanlarında sağlık hizmeti sağlayan, sağlık bakım sunum sisteminin geniş ve bütüncül bir parçasıdır. “Ev, her yerden daha tatlı, daha çok sevilen ve dünyadaki en kutsal yerdir.” Robert Montgomery Türkiye’de Evde Bakım Hizmet Sunucuları ✓ ✓ ✓ ✓ ✓ ✓ Aileler T.C Sağlık Bakanlığına bağlı özel evde bakım merkezleri Belediyeler, Kamu hastaneleri, Aile ve Sosyal Politikalar Bakanlığı ve engelli bakım merkezleri Kayıt dışı hizmet sunucular Kronik Hastalıklarda Evde Bakımın Hedefleri Genel: ➢ Sağ kalım↑ ➢ ➢ ➢ ➢ ➢ Morbidite ↓ Fonksiyonel Kapasite ↑ Yaşam Kalitesi ↑ Kendine bakım ↑ , bağımlılığı ↓ Sağlıkla ilişkili harcamalarda ↓ Terminal dönem hasta: ➢ Fiziksel ve psikolojik rahatlığın sağlanması ➢ Yaşamın sonunun planlanması Kronik Hastalıklarda Evde Bakımın Amacı ➢ ➢ ➢ ➢ ➢ ➢ ➢ ➢ ➢ Öz bakımı güçlendirmek Hastalığın diğer tüm aile üyelerine etkisini tanımlamak Problemin nedenini belirleyerek çözümü tanımlamak Karşılıklı bakım önceliklerini belirleyerek alternatif bakım planı yapmak Karar verme için güveni geliştirmek Öz bakım aktivitelerine hasta/bakım vericiyi katmak Bakım için elde edilebilir toplumsal kaynaklardan yararlanmak Evde maksimum denge ve bağımsızlığı başarmak İlerlemeyi değerlendirmek ve gerektiğinde davranışları değiştirmek. Evde Bakım Verilecek Hastanın Değerlendirilmesi Genel bilgiler -Demografik özellikler -Sigorta ve sosyal güvence kapsamı Yaşadığı konut özellikleri ve sosyal destek -Konutun tipi -Aldığı sosyal desteğin düzeyi, zamanı, türü Hastanın durumu ve tıbbi tanısı -Hastanın aktif sağlık durumu -Komplikasyon durumu -Özel tıbbi ekipman ihtiyacı Fonksiyonel sınırlılıkları -Günlük Yaşam Aktiviteleri -Aletli Günlük Yaşam Aktiviteleri -Fiziksel hareketlilik -Bilişsel bozukluklar Evde Bakımda Hasta Eğitimi Mevcut sağlık sorunu /Hastalık ve prognozu Hastalık ya da sağlık sorununun günlük yaşam aktiviteleri üzerindeki etkisi Tedaviler, ilaç uygulamaları ve yan etkileri Gelişebilecek tehlike belirtileri, komplikasyonlar ve acil durumlar Bakıma yönelik uygulamaların ev ortamına göre düzenlenmesi, uygun araç ve gereçler Sağlıklı yaşam biçimi davranışları ve Öz-bakım Stresle baş etme ve Problem-çözme stratejileri Acil ya da kriz durumlarında başvurabilecekleri merkezler, kuruluşlar ve ulaşım Evde Bakımda Sıklıkla Gelişebilen Sorunlar ➢ Basınç ülserleri ➢ Atelektazi, pnömoni, ➢ ➢ Üriner ve gastrointestinal sisteme ilişkin sorunlar solunum asidozu ➢ Kornea ülserleri Aritmiler, hipotansiyon, ➢ Günlük hijyenik bakım trombüs ve emboli gereksinimlerinin ➢ Üriner enfeksiyonlar karşılanmaması ➢ Atrofi ve kontraktürler ➢ Duyusal sorunlar Veri Toplamada Sıklıkla Kullanılan Araçlar ▪ Barthal indeksi (bireyin beslenme, transfer, giyinme, banyo, yürüme, merdiven çıkma, defekasyon, barsak ve mesane sorunları saptanır) ▪ Braden Basınç Ülseri Risk Değerlendirme Ölçeği ▪ Ağrı skalası ▪ Öz-bakım ölçeği ▪ Mini mental durum skalası ▪ Depresyon ve anksiyete skalaları ▪ SF-36 Yaşam Kalitesi Ölçeği Evde Bakım Verilecek Hastanın Hemşirelik Yönetimi Evde Bakım ve Rehabilitasyonda Sıklıkla Kullanılan Hemşirelik Tanıları ➢ Fiziksel hareket yetersizliği ➢ Boşaltımda değişiklik ➢ Aktivite intoleransı ➢ Uyku örüntüsünde değişiklik ➢ Yaralanma riski ➢ Aile içi baş etmede ➢ Harekette bozulma ➢ Baş etmede yetersizlik ➢ Rol performansında değişiklik ➢ Deri bütünlüğünde ➢ Öz bakım eksikliği bozulma riski ➢ Bilgi eksikliği ➢ Beslenmede değişiklik yetersizlik Rehabilitasyonun Tanımı Rehabilitasyon; doğuştan ya da sonradan hastalık, kaza ya da yaralanma nedeniyle bir kısım yeteneklerini kaybetmiş bireyi tıbbi, psikolojik, sosyal ve mesleki yönlerden mümkün olan en iyi düzeye ulaştırarak kendine, ailesine, topluma daha yararlı olmasını sağlamayı amaçlayan, kalıcı sakatlıkların sonuçlarını en aza indirmek için düzenlenen tedavi edici bir çalışma sürecidir. Rehabilitasyonun Amacı ➢ Maksimal fonksiyonel potansiyeli ve kendine yeterliliği kazandırma ➢ Kabul edilebilir yaşam kalitesinin kazanılmasını sağlama ➢ Bireyin özel gereksinimlerine ulaşmasını sağlama ➢ Bireyin yaşam değişikliklerine uyum ve adaptasyonunu geliştirme ➢ Optimal iyilik halini sağlama ve komplikasyonları önleme ➢ Toplumda fonksiyonların yerine getirilmesini sağlamadır. Rehabilitasyonun Amacı Günlük Yaşam Aktiviteleri Yaşam kalitesi Fonksiyonel durum Semptomlar Yetersizlik ve engelliliği Maliyet AMAÇ Rehabilitasyon Uygulama Alanları ➢ Nörolojik hastalıklar ➢Travmatik beyin ve spinal ➢ Romatolojik hastalıklar kord yaralanmaları ➢ Pulmoner hastalıklar ➢Kronik böbrek yetmezliği ➢ Ortopedik hastalıklar ➢ Kas- iskelet sistemi hastalıkları ➢AİDS ➢Doğumsal hastalıklar ➢Kanser ➢Kalp damar sistemi ➢ Amputasyonlar hastalıkları ➢ Yatağa bağımlı hastalar ➢Yaşlılığa bağlı gelişebilecek sorunlar Rehabilitasyonun Yararları ➢ İkincil problemleri önler ve düzeltir. ➢ Etkilenen sistemin kapasitesini arttırır. ➢ Etkilenmemiş sistemin kapasitesini arttırır. ➢ Koltuk değneği, baston, yürüteç, tekerlekli sandalye, ortez protez gibi günlük yaşam yöntemleri gösterir ve öğretir. ➢ Psikolojik olarak destek sağlar. aktivitelerini kolaylaştırıcı Rehabilitasyon Programları ➢ Fizyoterapi ➢ Öz-bakım eğitimi ➢ Kas eğitimi ➢ Kullanılan ilaçlarla ilgili ➢ Beslenme eğitimi ➢ Psikoterapi ➢ Ev içi düzenleme ➢ Gevşeme teknikleri ➢ İş rehabilitasyonu ➢ Genel sağlığı koruma ve ➢ Cinsel rehabilitasyon geliştirme ➢ Konuşma eğitim rehabilitasyonunu kapsayan programları içermektedir. Rehabilitasyon Ekibi Multi disipliner EKİP HASTA ▪ ▪ ▪ ▪ ▪ ▪ Fiziksel tıp ve rehabilitasyon uzmanı Rehabilitasyon hemşiresi Fizyoterapist İş ve uğraşı terapisti Dil konuşma terapisti Psikolog ▪ Sosyal hizmet uzmanı ▪ Meslek danışmanı ▪ Diyetisyen Aile ▪ Hasta ve ailesi Rehabilitasyonda Hasta Eğitimi Hastalık bilgisi Tıbbi tedavi ve atak tedavisi Enfeksiyonların önlenmesi Bireysel yönetim ◦ Enerji koruma teknikleri ◦ Gevşeme eğitimi ◦ Yaşam şekli değişimi (Sigarayı bırakma, beslenme, uyku, cinsellik) ◦ Egzersizin önemi ◦ Anksiyete ve depresyonla başa çıkma ve tedavisi Yaşam sonunun planlanması ÖNLEMEK ÖDEMEKTEN DAHA UCUZ VE DAHA İNSANCILDIR. SONNNN….. Kronik Böbrek Yetersizliğinde Fonksiyonel Sağlık Örüntülerine Göre Hemşirelik Bakımı: Olgu Sunumu Nursing Care According to Functional Health Patterns in Chronic Renal Failure: A Case Report (Olgu Sunumu) Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi 2017, 4(2), 49-61 Hilal UYSAL1, Ceren KARATAŞ2 İstanbul Üniversitesi Florence Nightingale Hemşirelik Fakültesi, İç Hastalıkları Hemşireliği AD, İstanbul, Türkiye 2 İstanbul Üniversitesi Florence Nightingale Hemşirelik Fakültesi, İstanbul, Türkiye 1 Geliş Tarihi: 02 Mart 2017 Kabul Tarihi: 28 Haziran 2017 ÖZ Kronik böbrek yetersizliği glomerüler filtrasyon değerinde azalmanın sonucu böbreğin sıvı-solüt dengesini ayarlama ve metabolik-endokrin fonksiyonlarında kronik ve ilerleyici bozulma hali olarak tanımlanır. Kronik böbrek yetersizliğinde hemşirelik bakımının amaçları; belirtileri azaltmak, yeterli ve dengeli besin alımını sağlamak, farmakolojik tedavinin etkilerini değerlendirmek, egzersiz toleransını artırmak, kronik böbrek yetersizliği ile ilgili komplikasyonları önlemek ve hasta/aile eğitimidir. Yüksek ateş, kusma şikayetleriyle acile başvuran S.Ş., bir süre. yoğun bakım ünitesinde takip edilmiş ve daha sonra acil dahiliye servisine yatırıldı. 5-8 Aralık 2016 tarihleri arasında Gordon’un Fonksiyonel Sağlık Örüntüleri Hemşirelik Bakım Modeli doğrultusunda değerlendirilen S.Ş.’de “Etkisiz solunum örüntüsü, kalp debisinde azalma, akut ağrı, sıvı volüm fazlalığı, etkisiz sağlık yönetimi, infeksiyon riski, düşme riski, deri bütünlüğünde bozulma, aktivite intoleransı, dengesiz beslenme: beden gereksiniminden az, oral mukoz membranda bozulma, yutmada bozulma, uyku düzeninde bozulma” hemşirelik tanıları belirlendi ve bu tanılara yönelik hemşirelik girişimleri uygulandı ve sonuçlar değerlendirildi. Anahtar Kelimeler: Kronik böbrek yetersizliği, fonksiyonel sağlık örüntüleri, hemşirelik bakımı, hemşirelik tanısı. ABSTRACT Chronic renal failure is defined as the consequent reduction in glomerular filtration value, the adjustment of the fluid-solute balance of the kidney, and the chronic and progressive deterioration of metabolic-endocrine functions. The aims of nursing care in chronic renal insufficiency; to reduce the indications, to provide adequate and balanced nutrient intake, to İletişim : [email protected] 50 Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi Journal of Hacettepe University Faculty of Nursing evaluate the effects of pharmacological treatment, to increase exercise tolerance, to prevent complications related to chronic renal failure and patient / family education. The patient who was referred to emergency department due to complaints of high fever and vomiting, she was followed up in intensive care unit and then was hospitalized in emergency department. Between the dates of December 2016, 5-8, Gordon’s functional health patterns model in nursing care assessed in accordance with S.Ş., “ineffective breathing pattern; decreased cardiac output; acute pain; excess fluid volume; ineffective health management,; Risk for infection; risk for falls; impaired skin integrity; activity intolerance;, imbalanced nutrition: less than body requirements; impaired oral mucous membrane; impaired swallowing; disturbed sleep pattern” were identified nursing diagnoses and nursing interventions for this diagnosis were performed and the results were evaluated. Key Words: Chronic renal failure, functional health patterns, nursing care, nursing diagnosis. GİRİŞ Kronik böbrek yetersizliği, glomerüler filtrasyon değerinde azalma sonucu böbreğin sıvı-solüt dengesini ayarlama ve metabolik-endokrin fonksiyonlarında kronik ve ilerleyici bozulma hali olarak tanımlanabilir. Etiyolojide birçok hastalık bulunsa da diyabetes mellitus, hipertansiyon ve glomerulonefritler altta yatan temel nedenleri oluşturur1,2. Hastalardaki sorunlar genellikle ya böbrek yetersizliğine neden olan hastalığın belirti ve bulgularıdır ya da en çok hangi sistem etkilenmiş ise o sisteme ait belirti ve bulgular görülür. Hastalarda hipo/hipervolemi, hipo/hipernatremi, hipo/hiperpotasemi, hipokalsemi, hiperfosfatemi, metabolik asidoz, hipermagnezemi, stupor, koma, konuşma bozuklukları, uyku bozuklukları, bulantı, kusma, dispepsi, anoreksiya, anemi, üremik deri değişiklikleri, deri turgorunda azalma, beslenme bozukluğu, pulmoner ödem, kardiyovasküler hastalıklara ait belirti ve bulgular sıklıkla görülür1,3. KBY’nin tedavisindeki hedef morbidite ve mortalitenin azaltılması yönünde olmalıdır. Hastalığın ilerlemesini önlemeye yönelik girişimlerin vakit kaybetmeden uygulanması hayatidir. Böbrek fonksiyonlarının korunması ve kontrol altında tutulması için kan basıncının kontrol altında tutulması, kan şekerinin düzenlenmesi, protein, tuz kısıtlaması, yeterli sıvı alımı, kan lipitlerinin kontrolü, aneminin düzeltilmesi, elektrolitlerin normal sınırlarda tutulması önemlidir1. Kronik böbrek yetersizliğinde hemşirelik bakımının amaçları; belirtileri azaltmak, yeterli ve dengeli besin alımını sağlamak, farmakolojik tedavinin etkilerini değerlendirmek, egzersiz toleransını artırmak, KBY ile ilgili komplikasyonları önlemek ve hasta ve aile eğitimidir. Hemşirelik bakımı ve hasta eğitimi, hastanın sağlık durumunu optimal düzeye getirebilmek için hemşirelik süreci doğrultusunda uygulanmalıdır. Olgu, Marjory Gordon’un Fonksiyonel Sağlık Örüntüleri Hemşirelik Bakım Modeli4,5 ve NANDA hemşirelik tanıları6,7 ile değerlendirildi. Bireyleri kapsamlı bir şekilde biyopsiko-sosyal boyutta ele alan bu model, bireylerin gereksinimlerini 11 fonksiyonel alanda açıklamaktadır. Bu alanlar, sistematik ve standardize edilmiş bilgi toplamayı ve hemşirelik bakış açısı ile bilginin analiz edilmesini sağlamaktadır. Gordon’un fonksiyonel sağlık örüntüleri, hemşirelerin hasta bakımında daha kapsamlı bir Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi 2017, 4(2), 49-61 Kronik Böbrek Yetersizliğinde Fonksiyonel Sağlık Örüntülerine Göre Hemşirelik Bakımı: Olgu Sunumu Nursing Care According to Functional Health Patterns in Chronic Renal Failure: A Case Report 51 değerlendirme yapması ve hemşirelik sürecini uygulayabilmeleri için kullanılmak üzere tanımlanmış bir süreçtir3,4. OLGU SUNUMU Sosyo-demografik özellikler: S.Ş., 50 yaşında, ev hanımı, evli ve iki çocuğu olan kadın hastadır. Sağlık hikayesi Geçmiş sağlık hikayesi: S.Ş.’nin geçirilmiş ameliyatı ve besin veya ilaç alerjisi yoktur. S.Ş.’ye bir yıl önce kronik böbrek yetersizliği tanısı konulmuş olup, altı senedir hipertansiyon ve on senedir Diyabetes Mellitus (DM) tanısı ile tedavi edilmektedir. Şimdiki sağlık hikayesi: Bilinen hipertansiyon ve DM tanısı olan hasta, yüksek ateş ve kusma şikayetleriyle acil dahiliyeye başvurdu. Durumu kötüleşen hasta yoğun bakıma alındı ve ardından durumu stabil olunca acil dahiliye servisine yatırıldı. Hastanın ara sıra olan ağrılarını giderebilmek için analjezik tedavi uygulanıyor. Hastanın bulantı ve kusma şikayetini gidermek için antiemetik tedavi uygulanmaya başlandı. Hastaneye yatışından bu yana hasta kilo vermeye başladığı için total parenteral beslenme tedavisi uygulandı. Ayrıca S.Ş.’de hastanede yattığı süre içinde hastane infeksiyonu olan Proteus Mirabilis bakterisi ürediği tespit edildi. Proteus Mirabilis bakterisinden dolayı hastada temas izolasyonu uygulanmaya başlandı. Tıbbi tanıları: Kronik böbrek yetersizliği, hipertansiyon, diyabetes mellitus. Fonksiyonel Sağlık Örüntülerine Göre Değerlendirme 1. Sağlığı Algılama- Sağlığın Yönetimi • S.Ş., sağlığını orta düzeyde tanımladı, düzenli sağlık kontrolü yaptırdığını, ara sıra egzersiz yaptığını, daha önce sigara ve alkol kullanmadığını belirti. Baskı hissi yaratan göğüs ağrısı şikayeti yaşadığını ve bu durumun aralıklı olarak devam ettiğini belirtti. Ağrı skalasına göre ağrının derecesini 3 olarak ifade etti. Hemşirelik tanısı 1: Akut Ağrı (NANDA Alanı 12: Konfor (rahatlık), Sınıf 1:Fiziksel konfor) Beklenen sonuç: Ağrının giderilmesi ve/veya hastanın ağrı derecesinde azalma olduğunu ifade etmesidir. Hemşirelik girişimleri: Akut ağrı tanısı için hastaya uygulanması planlanan ve uygulanan hemşirelik girişimleri, ağrının yeri, şiddeti ve niteliğinin, derecesinin değerlendirilmesi; ağrıyı azaltan/arttıran faktörlerin sorgulanması; hekim istemine göre analjezik tedavinin uygulanması ve sonuçlarının değerlendirilmesi; kontrendike değilse ağrı kontrolü için farmakolojik olmayan yöntemlerin uygulanmasıdır (kas gevşeme egzersizleri, masaj, pozisyon değiştirme vb.)8-11. Değerlendirme: “Akut Ağrı” hemşirelik tanılarına yönelik yapılan girişimler sonucunda, S.Ş.’nin ağrı skalası kullanılarak ölçülen ağrı şiddetinde ancak analjezik uygulandıktan sonra 3 den 2 ye geriledi. Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi 2017, 4(2), 49-61 52 Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi Journal of Hacettepe University Faculty of Nursing • S.Ş. günlük yaşam aktivitelerinde bağımlı durumdadır. Ayrıca hipertansiyon ve sağ bacağının dizden aşağısı ampüte olduğu için düşme riski bulunmaktadır. İtaki düşme riski puanı 17 olarak tespit edildi. İtaki düşme riski puanının 5 ve üzerinde olması hastanın yüksek düşme riski olduğunu ifade eder12. Hemşirelik tanısı 2: Düşme riski (NANDA Alanı 11:Güvenlik/Korunma, Sınıf 2:Fiziksel yaralanma) Beklenen sonuç: Hastanın düşmemesi, travmalara karşı korunmasıdır. Hemşirelik girişimleri: Böbrek fonksiyonlarındaki değişiklikler çok fazla ilaç kullanılmasına neden olabilir. İlaç kullanımından kaynaklanan ortostatik hipotansiyon, aritmiler, taşikardi, baş dönmesi, yorgunluk, serum elektrolit düzeylerinde dengesizlikler gibi yan etkiler ve metabolizmada ciddi değişiklikler olabilir. Bu nedenle hasta yakından izlenmelidir.8 Düşme riski tanısı için hastaya uygulanması planlanan ve uygulanan diğer hemşirelik girişimleri, sürekli kullandığı eşyaların kolaylıkla ulaşabileceği bir yere yerleştirilmesi; yatakta yattığı sürece yatak kenarlarının kapalı tutulması; gece lambası kullanarak riskin azaltılması; ayağa kalktığında destek olunması; banyoda oturarak yıkanmasının sağlanması; itaki düşme riski puanlaması yapılarak değerlendirilmesi ve hasta için güvenli bir çevre oluşturulmasıdır (batıcı, kesici aletler uzaklaştırılır)8-11. Değerlendirme: “Düşme riski” hemşirelik tanısına yönelik olarak, gerekli çevre düzenlenmesi sağlandı, herhangi bir düşme gözlenmedi, ancak risk devam etmektedir. • Proteus mirabilis ürediğinden hastada temas izolasyonu önlemi alındı. Proteus mirabilis, Enterobacteraceae ailesinden gram negatif, sıklıkla idrar ve intestinal kültürlerden izole edilen bir bakteridir13. Hemşirelik tanısı 3: Etkisiz sağlık yönetimi (NANDA Alanı 1:Sağlığın desteklenmesi, Sınıf 2: Sağlık yönetimi) Beklenen sonuç: Hastanın sağlığını etkili sürdürmesinin sağlanması, komplikasyonları erken tanıması, öz bakımını etkili bir şekilde sürdürmesidir. Hemşirelik girişimleri: Etkisiz sağlık yönetimi için hastaya uygulanması planlanan ve uygulanan hemşirelik girişimleri, özellikle hastalığını ve sonuçlarını kötüleştiren risk faktörlerini nasıl azaltabileceği konusunda bilgi verilmesine odaklıdır7. Ayrıca bakterinin bulaşmasının önlenmesi için hasta ve/veya ailesine izolasyon önlemlerinin anlatılması; hastanın ve hasta ile temas edenlerin maske, eldiven ve önlük giymeleri gerektiğinin öneminin açıklanması; hasta ve ailesine infeksiyon belirti ve bulguları ile hasta odasına sık giriş çıkışların önlenmesi gibi infeksiyon gelişmesinin önlenmesi için yapılması gerekenler konusunda eğitim verilmesi sayılabilir7,8. Değerlendirme: “Etkisiz sağlık yönetimi” tanısına yönelik olarak, temas izolasyonu önlemleri alındı. Hasta için hijyenik ve güvenli bir ortam hazırlanarak özel odaya alındı. Hastanın gerekli durumlar dışında odadan çıkması kısıtlandı. S.Ş. ve ailesi alınan önlemlere gerekli uyumu gösterdi. 2. Beslenme- Metabolik Durum • S.Ş.’nin hekim istemine göre tuz kısıtlaması vardı. S.Ş., oral olarak yetersiz beslendiği için Perkütan Endoskopik Gastrostomi (PEG) takıldı. Ancak bu yolla yeterli beslenme sağlanmadığı için total parenteral beslenmeye başlandı. Hekim Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi 2017, 4(2), 49-61 Kronik Böbrek Yetersizliğinde Fonksiyonel Sağlık Örüntülerine Göre Hemşirelik Bakımı: Olgu Sunumu Nursing Care According to Functional Health Patterns in Chronic Renal Failure: A Case Report 53 tarafından sıvı tüketimi artırılması (günlük aldığı-çıkardığı dengesinin +500 lt sıvı) planlandı. S.Ş., iştahsız olduğunu ve besinleri yutamadığını ifade etti. Ayrıca endişeli, stresli olduğu zamanlarda da iştahsızlık hissettiğini, son 3 ayda 10 kilo verdiğini belirtti. Diyaliz hastalarında hipoalbuminemi prevelansı yüksektir ve kötü prognoz ile ilişkilidir14,15. Hastada serum Albumin düzeyi 2.59-3.85 mg/dL, Total protein 5.51-6.01 mg/dL arasında düşük seviyelerde seyretmiştir. Hemşirelik tanısı 4: Dengesiz beslenme; beden gereksiniminden az (NANDA Alanı 2: Beslenme, Sınıf 1: Yutma) Beklenen sonuç: Hastanın iştahının artması, günlük metabolik gereksinimlerine ve aktivite düzeyine uygun olarak beslenmesi, kas kaybı olmadan normal kilosunun sürdürülmesi, kilo değişikliklerinin olmamasıdır. Hemşirelik girişimleri: Kronik böbrek yetersizliği tanısı olan hastanın yeterli ve dengeli beslenmesinin sağlanması ve sürdürülmesi için besin alımı, kilo-boy oranı, kas tonüsü ve laboratuvar değerlerinin (serum albumin, hematokrit, hemoglobin vb.) izlenmesi gerekir. Hastaya uygulanması planlanan ve uygulanan hemşirelik girişimleri, hastanın günlük besin tüketim durumunun ve malnutrisyon belirti ve bulgularının (kilo kaybı, güçsüzlük, zayıflama, iştahsızlık) değerlendirilmesi; besin gereksinimlerinin karşılanması için diyetisyen ile işbirliği içinde uygun kalorili beslenmenin planlanması ve izlenmesi; diyetisyen ile işbirliği içinde hastaya yüksek kalorili, yüksek proteinli, vitaminli bir diyet düzenlenmesi; sodyum tüketiminin kısıtlanması ve iştahını açmak için alternatif önerilerde bulunulması; yemek sırasında yorgunluğu azaltmak için öğünlerden önce dinlenme periyotlarının planlanması; beslenmenin önemi hakkında bilgi verilmesi; günlük kilo ölçümü ve kilo değişikliklerinin izlenmesi, sıvı tüketiminin izlenmesi; hidrasyon durumunun (mukoz membran, nabız ve ortostatik hipotansiyon vb.) izlenmesidir8-11. Değerlendirme: “Dengesiz beslenme; beden gereksiniminden az bezlenme” hemşirelik tanısına yönelik yapılan girişimler sonucunda, aldığı çıkardığı dengesi +500 oldu, kilo kaybı görülmedi, malnütrisyon belirtileri (iştahsızlık, herhangi bir şey içmeme) devam ediyor. Yeterli sıvı alımı sağlandı. Serum Albumin ve total protein düzeylerinde iyileşme görüldü, ancak hala normal değerlerin altında olduğu tespit edildi. Hemşirelik tanısı 5: Yutmada bozukluk (NANDA Alanı 2:Beslenme, Sınıf 1:Yutma) Beklenen sonuç: Yutma güçlüğünün ortadan kalkması ve yeterli beslenmenin sürdürülmesi, aspirasyon gelişmemesidir. Hemşirelik girişimleri: Metabolik değişikliklerden dolayı hastada iştahsızlık ve yorgunluk geliştiğinden besinlerin yutulmasında sorun yaşanmaktadır. Bu nedenle yemek sırasında aspirasyon riski yaşanabilir8. Hastanın beslenme sırasında yatak kenarında oturması veya yatakta semi fowler pozisyonunda olması ve başı dik öne doğru tutulması; sık sık ve küçük öğünler şeklinde beslenmesi, yemek sırasında dikkatini yutma işine vermesi; ağız içinde yiyecek kalıntısı olup olmadığının kontrol edilmesi; uygun aralıkta ağız bakımı verilmesi hasta için planlanan ve uygulanan hemşirelik girişimleri arasındadır7-9. Değerlendirme: “Yutmada bozukluk” hemşirelik tanısına yönelik olarak yapılan girişimler sonucu hasta besinleri az az yutuyor, ama hala yutmada zorluk çekiyor. Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi 2017, 4(2), 49-61 54 Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi Journal of Hacettepe University Faculty of Nursing • S.Ş.’nin ağzında hassasiyet ve kuruluk mevcut, ağız değerlendirme rehberine (ADR) göre puanı 16 bulundu (ADR puanı 8-24 arasında değişir. Ağız bakım sıklığı, ADR 8 puan ise 3x1; 9-19 puan ise 6x1; >20 puan ise 12x1 olarak planlanmalıdır). Hemşirelik tanısı 6: Oral mukoz membranda bozulma (NANDA Alanı 11: Güvenlik/ Korunma, Sınıf 2: Fiziksel yaralanma) Beklenen sonuç: Ağız membran bütünlüğünün ve nemliliğinin sağlanması, yeterli beslenme ve sıvı alımının sürdürülmesi, optimal oral hijyenin sağlanması. Hemşirelik girişimleri: Kronik böbrek yetersizliği hastalarında malnutrisyon ve dehidratasyon nedeniyle oral mukoz membranda bozulma olabilir7,8. Oral mukoz membranda bozulma tanısı konulan S.Ş.’de uygulanması planlanan ve uygulanan hemşirelik girişimleri, hekim önerisine göre her iki saatte bir sıvı alımının sağlanması; dudaklara 2 saatte bir ve/veya gerektikçe nemlendirici krem sürülmesi; aşırı sıcak ve aşırı soğuk, baharatlı ve sert kabuklu besinlerden kaçınması hakkında bilgi verilmesi; ADR puanına göre günde en az 4 kez ve yemeklerden sonra ağız bakımı yapması için teşvik edilmesi; oral hijyenin düzenli olarak değerlendirilmesi ve kayıt edilmesidir8-11. Değerlendirme: “Oral mukoz membranda bozulma” hemşirelik tanısına yönelik olarak yapılan girişimlere rağmen, S.Ş.’de ağızda hassasiyet ve kuruluk şikayetleri devam ediyor. ADR puanı 11’e geriledi. • S.Ş nin derisi kuru, dehidrate ve kaşıntı şikayeti olduğu tespit edildi. Pretibiyal ödem derecesi +3 olarak saptandı. Hastanın serum üre düzeyi 19.3-54.6 mg/dL, Kreatinin 1.4-2 mg/dL arasında değişmektedir. Hemşirelik tanısı 7: Deri bütünlüğünde bozulma (NANDA Alanı 11: Güvenlik/ Korunma, Sınıf 2: Fiziksel yaralanma) Beklenen sonuç: Deri bütünlüğünün korunması, deride yaralanma olmamasıdır. Hemşirelik girişimleri: Deri bütünlüğünde bozulma tanısı konulan S.Ş.’de uygulanması planlanan ve uygulanan hemşirelik girişimleri, deride kuruluk ve ödem varlığının değerlendirilmesi; deride kuruluk, üremiden dolayı kaşıntı varlığı ve hastanın diyabetes mellitus tanısından dolayı infeksiyon gelişme riski açısından derinin gözlenmesi; ekimoz, purpura ve kızarıklık açısından derinin değerlendirilmesi; aldığı- çıkardığı denge takibinin yapılması; derinin ve deriye temas eden kıyafet ve çarşafların pamuklu, temiz, kuru ve kırışıksız olmasının sağlanması; vücut bakımının yapılması; kuru bölgelerin nemlendirilmesi; deri temizliğinde kurutmayan sabun kullanılması; ödem (+3) nedeniyle deri bütünlüğünü korumak için 2 saatte bir pozisyon değiştirilmesi; hekim istemine göre sıvı alımının artırılmasıdır8-10,14. Değerlendirme: “Deri bütünlüğünde bozulma” tanısına yönelik yapılan girişimler sonucunda kaşıntı gözlenmedi, ancak kuruluk devam ediyor. Tibia bölgesindeki ödem +3 den +2 ye geriledi. • Diyabetes mellitus tanısı olan S.Ş., hastaneye yatmadan yaklaşık 5 ay önce sağ bacağının dizden aşağısı ampüte edilmiştir. Ayrıca yutma güçlüğü ve yetersiz beslenme nedeniyle PEG takılmış, solunumsal sıkıntılardan dolayı da trakeostomisi bulunmaktadır. Hastanın ampüte bacağında, PEG ve trakeostomi nedeniyle infeksiyon riski bulunmaktadır. Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi 2017, 4(2), 49-61 Kronik Böbrek Yetersizliğinde Fonksiyonel Sağlık Örüntülerine Göre Hemşirelik Bakımı: Olgu Sunumu Nursing Care According to Functional Health Patterns in Chronic Renal Failure: A Case Report 55 S.Ş.’nin foley ve parenteral (İV infüzyon ve hemodiyaliz) kateterleri var. Hastaya haftanın 4 günü diyaliz uygulanıyor. S.Ş.’nin C-reaktif protein (CRP) düzeyi (84,2649.73 mg/L arasında değişti) yüksek bulundu, lökosit değeri 4,5 mm3 ve vücut sıcaklığı 36 0C civarında seyretmektedir. Hemşirelik tanısı 8: İnfeksiyon riski (NANDA Alanı 11: Güvenlik/Korunma, Sınıf 1: İnfeksiyon) Beklenen sonuç: İnfeksiyonun oluşmamasıdır. Hemşirelik girişimleri: Optimal yaşam kalitesinin sürdürülmesi ve komplikasyonların gelişmemesi için hastanın infeksiyon riski açısından izlenmesi önemlidir. İnfeksiyon riski tanısı konulan S.Ş.’de uygulanması planlanan ve uygulanan hemşirelik girişimleri, infeksiyon belirti ve bulgularının izlenmesi (vücut sıcaklığında artış, dispne varlığı, CRP düzeyinde artma, lökosit sayısında artma); yaşam bulgularının izlenmesi ve değerlendirilmesi; kateterlerin infeksiyon belirti ve bulguları açısından izlenmesi ve uygun sıklıkta bakımlarının yapılması; parenteral uygulama sırasında aseptik tekniğe önem verilmesi; trakeostomi tüpünde sekresyon miktarı, rengi ve yoğunluğunun kontrol edilmesi; trakeostomi etrafında kızarıklık, koku ve akıntı varlığının kontrol edilmesi; pansuman kirlendiğinde temiz pansuman yapılması; trakeostomi ve boyun etrafındaki derinin durumunun değerlendirilmesi; sekresyon varlığında steril şartlarda aspire edilmesi; akciğer seslerinin dinlenmesi, değerlendirilmesi ve kayıt edilmesi; aseptik tekniğe uygun olarak yara bakımının yapılması ve amputasyon bölgesinde kızarıklık, şişlik ve kaşıntı varlığının kontrol edilmesi; ziyaretçi kısıtlaması ve gelen ziyaretçilerin el yıkama ve evrensel önlemlere uymalarının sağlanması; hasta ve ailesine infeksiyon belirti ve bulguları hakkında bilgi verilmesidir7-9,14. Değerlendirme: “İnfeksiyon riski” hemşirelik tanısına yönelik olarak yapılan girişimler sonucu PEG, trakeostomi ve amputasyon bölgelerinde kaşıntı, kızarıklık, koku veya akıntı gözlenmedi. CRP değeri 84,26 dan 49,73 e geriledi, vücut sıcaklığı 36 0C civarında seyretti. 3. Boşaltım • Hastaya haftada 4 gün hemodiyaliz uygulanmasından dolayı sıvı, elektrolit ve asit-baz dengesizliği gelişmektedir. S.Ş.’nin idrar miktarı günlük 20-100 ml arasındadır. Hastada sıvı dengesizliği ile birlikte serum sodyum (133-122 mEq/L), potasyum (3-3.5 mEq/L), magnezyum (0.74 mEq/L) ve kalsiyum (7.8-9 mg/L) düzeylerinde azalma ve/veya dengesizlik olduğu tespit edildi. Periferal ödem başlangıçta +3 olarak ölçüldü, ilerleyen dönemde +2’ye gerilediği tespit edildi. Solunum sayısı 10/dk (bradikardi), kan basıncı 90/65 mmHg, hırıltılı akciğer seslerinin olduğu, boyun ven dolgunluğu ve karında asit varlığının olmadığı, son 3 ayda 10 kilo kaybı olduğu tespit edildi. Hemşirelik tanısı 9: Sıvı volüm fazlalığı (NANDA Alanı 2: Beslenme, Sınıf 5:Hidrasyon) Beklenen sonuç: Optimal sıvı dengesinin sürdürülmesi, vücut ağırlığının stabil olması, ödemin azalması, pulmoner konjesyon bulgusunun olmaması, diyaliz sonrası komplikasyonların gelişmemesidir. Hemşirelik girişimleri: Diyalizler arasında aşırı sıvı, elektrolit, üre ve asit iyonları arasında dengesizlikler olması nedeniyle hastada metabolik sorunlara neden olmaktadır. Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi 2017, 4(2), 49-61 56 Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi Journal of Hacettepe University Faculty of Nursing Hemodiyaliz sonrası hastada aminoasitlerin, protein, glukoz ve suda çözünebilir vitaminlerin kaybı fazladır14. Sıvı volüm fazlalığı tanısı konulan S.Ş.’de uygulanması planlanan ve uygulanan hemşirelik girişimleri, günlük vücut ağırlığı, aldığı-çıkardığı sıvı miktarı izlenmesi; yaşamsal bulguların değerlendirilmesi; boyun ven dolgunluğu ve karında asitin değerlendirilmesi; akciğer seslerinin dinlenmesi; tibia, ayak bilekleri, sakrum ve sırt bölgelerinde periferal ödem bulgularının değerlendirilmesi; yüzün görünümünün değerlendirilmesi; hastanın evde diyet ve sıvı kısıtlamasına uyumunun değerlendirilmesi; diyaliz öncesi ve sonrası hastanın kilo, ödem, sıvı ve elektrolit düzeylerinin değerlendirilmesi ve kayıt edilmesidir7-9,14. Değerlendirme: “Sıvı volüm fazlalığı” tanısına yönelik yapılan girişimler sonucu tibia bölgesindeki ödem +2 ye geriledi. İdrar miktarında artma gözlenmedi. 4. Aktivite- egzersiz • S.Ş.’nin solunum sayısı 10/dk, radiyal nabzı 65/dk, kan basıncı 90/65 mm Hg ölçüldü ve öksürük, balgam, dispne şikayeti olmadı. Kronik böbrek yetersizliği hastalarında eritropoetin üretiminde azalma söz konusudur. Bu nedenle anemi en önemli sorunlar arasındadır. Hemodiyaliz hastalarında anemi daha ciddi boyuttadır14. Hastada ciddi anemi (Hemoglobin 8.1-8.8 g/dL, Hematokrit 24.4-26.9, Trombosit düzeyi 75.5-81.1 arasında değişmektedir) bulunmaktadır. S.Ş., günlük yaşam aktivitelerini bağımlı gerçekleştirmektedir. Hemşirelik tanısı 10: Aktivite intoleransı (NANDA Alanı 4: Aktivite/İstirahat, Sınıf 4:Kardiyovasküler/Pulmoner yanıt) Beklenen sonuç: Aktiviteye toleransının iyileşmesi, bakım gereksinimlerini karşılayabilmesi. Hemşirelik girişimleri: Aktivite intoleransı tanısı konulan S.Ş.’de uygulanması planlanan ve uygulanan hemşirelik girişimleri, aktivite düzeyinin değerlendirilmesi; egzersize nabız ve kan basıncı yanıtının değerlendirilmesi; yatak içerisinde aktifpasif ROM egzersizlerinin yaptırılması; günlük yaşam aktivitelerini sürdürmede yardımcı olunması; ziyaretçi sayısı ve süresinin kısıtlanması; ihtiyacı olduğu eşyaların rahat uzanabileceği ve alabileceği yerlere yerleştirilmesi; pulse oksimetre ile oksijen saturasyonun değerlendirilmesi ve kayıt edilmesi; hekim istemine göre oksijen tedavisi uygulanması ve izlenmesidir8-11. Değerlendirme: “Aktivite intoleransı” hemşirelik tanısına yönelik yapılan girişimler sonucunda uyku sorununun ortadan kaldırılmasıyla birlikte halsizlik belirtilerinin azaldığı gözlendi. Ancak S.Ş. günlük yaşam aktivitelerini yaparken başka birinin desteğine ihtiyacı vardı. • S.Ş.’nin solunum sayısının dakikada 10 ve altına indiği ve yüzeysel solunumu olduğu, solunum seslerinin azaldığı tespit edildi. Oksijen saturasyonunun %9894 arasında değiştiği tespit edildi. S.Ş.’de anemi olduğundan dolayı solunum sistemini olumsuz etkilemektedir. Hemşirelik tanısı 11: Etkisiz solunum örüntüsü (NANDA Alanı 4: Aktivite/İstirahat, Sınıf 4:Kardiyovasküler/Pulmoner yanıt) Beklenen sonuç: Solunum fonksiyon değişikliğini gösteren belirtileri azaltmak/ önlemek. Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi 2017, 4(2), 49-61 Kronik Böbrek Yetersizliğinde Fonksiyonel Sağlık Örüntülerine Göre Hemşirelik Bakımı: Olgu Sunumu Nursing Care According to Functional Health Patterns in Chronic Renal Failure: A Case Report 57 Hemşirelik girişimleri: Etkisiz solunum örüntüsü tanısı konulan S.Ş.’de uygulanması planlanan ve uygulanan hemşirelik girişimleri, solunum hızı, ritmi ve derinliğinin değerlendirilmesi; rahat nefes almasını sağlamak ve sürdürmek için fowler pozisyon verilmesi; 1-2 saatte bir pozisyon değiştirilmesi; hekim istemine göre maske ile dakikada 5 lt oksijen uygulamasının sürdürülmesi; oksijen saturasyonunun değerlendirilmesi; korku ve anksiyetenin azalması; periferlerin ısı, renk, nabız açısından değerlendirilmesidir7,8,10,11,14. Değerlendirme: “Etkisiz solunum örüntüsü” tanısına yönelik yapılan girişimler sonucunda solunum sayısı 18/dk’ya yükseldi, daha rahat nefes almaya başladığı, solunum seslerinin normal duyulmaya başlandığı tespit edildi. Oksijen saturasyonunda zaman zaman artma ve azalmalar olduğu için sürekli izlenmeye devam edildi. • S.Ş. de kapiller geri dolum zamanı 3 sn, periferik nabızlar sağ ve sol olarak brakiyal nabız +2, karotis nabız +1, femoral nabız +1, popliteal nabız +1, posteriyor tibial nabız 0, dorsalis pedis nabzı 0 derecelerde palpe edildi. S.Ş., altı senedir hipertansiyon hastasıdır. Hemşirelik tanısı 12: Kalp debisinde azalma (NANDA Alanı 4: Aktivite/İstirahat, Sınıf 4:Kardiyovasküler/Pulmoner yanıt) Beklenen sonuç: Kardiyak fonksiyonların sürdürülmesi, bilincin açık olması, periferik nabızların palpe edilebilmesi, kan basıncının kontrol altında tutulmasıdır. Hemşirelik girişimleri: Kronik böbrek yetersizliğinde hipertansiyon önemli bir sorundur. Böbrek fonksiyonlarının iyileşmesi için hipertansiyonun kontrol altında tutulması gereklidir. Hipertansiyonun kontrolü için hekim istemine göre verilen ilaçların etki ve yan etkileri açısından izlenmesi ve kayıt edilmesi; kan basıncının ölçülmesi ve kayıt edilmesi gereklidir8,14. Kalp debisinde azalma tanısı konulan S.Ş.’de uygulanması planlanan ve uygulanan diğer hemşirelik girişimleri, yaşam bulgularının değerlendirilmesi; dolaşım bozukluğu ve emboli riski nedeniyle sıklıkla nabızların değerlendirilmesi ve kayıt edilmesi; kalp seslerinin değerlendirilmesi; aldığı-çıkardığı takibinin yapılması; boyun ven dolgunluğunun gözlenmesi; mental değişikliklerin gözlenmesi; periferik ve santral siyanoz açısından değerlendirilmesi; aritmi varlığının değerlendirilmesi için EKG çekilmesi ve değerlendirilmesi gereklidir7,8,10. Değerlendirme: “Kalp debisinde azalma” hemşirelik tanısına ilişkin yapılan girişimler sonucunda kan basıncı 130/65 mmHg, solunum 18/dk, radiyal nabız 68/dk civarsında ölçüldü. Periferik nabız değerlendirilmesinde karşılıklı olarak brakiyal nabız +2, karotis, femoral, popliteal nabız +1, posteriyor tibial, dorsalis pedis 0 palpe edilmeye devam etmektedir. Kapiller geri dolum zamanında 3 sn olarak devam etmektedir. Boyun ven dolgunluğu ve yatarken, oturarak ve ayakta kan basıncı ölçümleri sonucunda ortostatik hipotansiyon tespit edilmedi. 5. Uyku – dinlenme • S.Ş., sabahları dinlenmiş olarak uyanmadığını, uykuya dalmada zorlandığını ve sabahları servisteki seslerden dolayı erken kalktığını ifade etti. Gece uyku süresi 4-5 saat ile sınırlanmış. Hasta gece ara ara solunumda sıkıntı yaşayıp uyandığını ifade etti. Bazı zamanlarda geceleri göğüs ağrısı çektiğini ifade etti (ağrı puanı: 3). Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi 2017, 4(2), 49-61 58 Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi Journal of Hacettepe University Faculty of Nursing Hemşirelik tanısı 13: Uyku düzeninde bozulma (NANDA Alanı 4: Aktivite/İstirahat, Sınıf 1: Uyku/İstirahat) Beklenen sonuç: Yeterli uyumanın sağlanması, uykusuzluk belirtilerinin azalması ve sabah uyandığında dinlenmiş hissetmesi, dinlenme ve aktivite arasında optimal dengenin olmasıdır. Hemşirelik girişimleri: Uyku düzeninde bozulma tanısı konulan S.Ş.’de uygulanması planlanan ve uygulanan hemşirelik girişimleri, ziyaretçi sayısının kısıtlanması; dinlenme saatlerinde rahatsız edilmemesi; dinlendirici, sessiz ve sakin ortam oluşturulması; gündüz uykularını azaltması; uyku öncesi rutinlerini, zamanını, hijyenik alışkanlıklarını sürdürmesinin sağlanması; alışkanlıkları doğrultusunda uyumayı kolaylaştıran ilaç dışı uygulamalarda bulunulması (ılık süt, gevşeme teknikleri, müzik dinleme vb.); tıbbi girişimlerin uyku düzenine göre planlanmasıdır7-9. Değerlendirme: “Uyku düzeninde bozulma” hemşirelik tanısına yönelik yapılan girişimler sonucunda S.Ş. uyku süresinin arttığını, sabah dinlenmiş uyandığını, gece uyanmalarının azaldığını belirtti. 6. Bilişsel-algısal durum • S.Ş.’nin zaman, yer, kişi oryantasyonu var. Glaskow koma puanı 15’dir (Glaskow koma skalasında 3 puan en kötü, 15 puan en iyi prognozdur). İşitme, koku, tad, dokunma gibi duyusal herhangi bir sorunu olmadı, sadece uzağı görmede biraz sıkıntılı olduğunu ve gözlük kullandığını ifade etti. 7. Kendini algılama- benlik kavramı • S.Ş.’nin sakin bir görüntüsü vardı. Hastalığını kabullenmişti. Sadece bir an önce iyileşip, hastaneden çıkıp normal hayatına dönmek istediğini belirtti. 8. Rol- ilişki • S.Ş., eşi ve çocuklarıyla birlikte yaşadığını, aile içi ilişkilerinin iyi düzeyde olduğunu ve çocuklarıyla sorun yaşamadığını belirtti. S.Ş., zaten ev hanımı olduğu için hastanede olmasının çalışma durumunu etkilemediğini ifade etti. Komşuları ve arkadaşlarıyla sosyal ortamda görüştüğünü, ancak hastanede olduğu sürede görüşmelerinin azaldığını belirtti. 9. Cinsellik- üreme • S.Ş., hastalığını ve kullandığı ilaçların kısıtlama yaratmasından dolayı cinsel yaşamını etkilediğini, ancak cinsel aktivite sırasında göğüs ağrısı yaşamadığını belirtti. Hemşirelik tanısı 14: Cinsel işlevde bozulma (NANDA Alanı 8: Cinsellik, Sınıf 2: Cinsel fonksiyon) Beklenen sonuç: Hastanın önceki cinsel aktivitesini sürdürebilmesi, endişelerinin giderilmesi. Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi 2017, 4(2), 49-61 Kronik Böbrek Yetersizliğinde Fonksiyonel Sağlık Örüntülerine Göre Hemşirelik Bakımı: Olgu Sunumu Nursing Care According to Functional Health Patterns in Chronic Renal Failure: A Case Report 59 Hemşirelik girişimleri: Cinsel işlevde bozulma tanısı konulan S.Ş.’de uygulanması planlanan ve uygulanan hemşirelik girişimleri, eşiyle tanı ve tedaviye ilişkin duygularını paylaşması; cinsel ilişkiye kendini hazır hissettiği zaman başlaması ve bu durumu eşiyle paylaşması gerektiğidir8. Hastanın uzuv kaybı nedeniyle stres ve endişe yaşaması, ağrılarının olması cinsel aktivitede uyum kaybı yaşamasına neden olabilir. Hastaya kayba karşı yaşanan bu tepkilerin normal olduğunun ve eşi ile endişelerini paylaşmasının açıklanması gereklidir. Değerlendirme: Hasta konuşulanları uygulamaya çalışacağını ifade etti. 10. Başetme- stres toleransı • S.Ş., hastalığıyla baş etmede zorlanmadığını, hastalığının onu çok strese sokmadığını ifade etti. Değerlendirme: Kronik böbrek yetersizliği ve hemodiyaliz uygulamaları ve tedavileri hastalarda psikososyal yönden beden imajının bozulması, bağımlılık, sosyal aktivitede azalma, aile ilişkilerinde bozulma, cinsel aktivitede bozulma ve ölüm korkusu gibi önemli sorunlar yaratabilir8. Hastanın tanısını ve tedavi rejimini (diyet, ilaç, diyaliz vb.) algılaması için psikososyal değerlendirme ve destek önemlidir. Bu nedenle S.Ş. ve eşinin de ilerleyen süreçte psikososyal yönden desteğe ihtiyacı olacaktır. Birey ve/veya aile üyeleri tarafından kullanılan baş etme stratejileri ve anksiyetesi değerlendirilmelidir. 11. Değer- inanç • S.Ş., hastalığının değer ve inançlarını etkilemediğini ifade etti. TARTIŞMA Bu çalışmada, kronik böbrek yetersizliği tanısı konulan bir hastanın sorunlarının çözümüne yönelik olarak Marjory Gordon’un Fonksiyonel Sağlık Örüntüleri Hemşirelik Bakım Modeli4,5 ve NANDA hemşirelik tanıları6,7 kullanılarak bakım planı hazırlandı ve uygulandı. Kronik böbrek yetersizliği tanısı konulan hastalarda kronik inflamasyon, iştahta azalma, kas ve yağ kitlesi kaybı, kardiyovasküler hastalık riski oluşabilir. KBY’de inflamasyon nedenleri; infeksiyon, üremi, malnütrisyon, düşük serum albumini olarak görülmektedir8,9,14. S.Ş.’de de infeksiyon, malnütrisyon ve düşük serum albümini bulunmaktadır. S.Ş.’nin infeksiyon nedenini belirleyebilmek için kültür alındı, ardından infeksiyon varlığından dolayı antibiyotik tedavisine başlandı. Böbreklerden atılan ilaçlar için minimal toksik etki ve maksimal klinik etkinlik sağlamak için doz ayarı gerekir. Komplikasyon oluşmaması için doz ayarına dikkat edilip hastanın değerlendirilmesi gerekir8,14. S.Ş. birçok ilaç kullanıyordu ve kullandığı ilaçlarda toksik etki yaratmadığı gözlendi. Kronik böbrek yetersizliği sürecindeki hastalarda bir süre sonra son dönem böbrek yetersizliği gelişir ve bu hastalar diyaliz tedavisine ihtiyaç duyarlar. Kronik diyaliz tedavisine başlamak için kullanın en objektif parametre glomerüler filtrasyon değeridir. Glomerüler filtrasyon değerinin ölçülmesinde pratikte en sık kullanılan yöntem Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi 2017, 4(2), 49-61 60 Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi Journal of Hacettepe University Faculty of Nursing kreatinin klirensidir. Kreatinin klirensi 0.1-0.15 ml/dk/kg düzeyine inince (70 kg bir hastada 7-11 ml/dakika) kronik diyaliz tedavisine başlamalıdır. Pratik olarak kreatinin klirensi 10 ml/dk’nın altına inince veya serum kreatinin düzeyi 12 mg/dl’yi ve BUN (blood urea nitrogen, kan üre azotu) 100 mg/dl’yi aşınca kronik diyaliz tedavisine başlanır10,14. S.Ş.’nin kreatinin klirensi değeri ölçülmemiş, ancak BUN değeri 19.354.6 mg/dl ve serum kreatinin değeri 1.4-2 mg/dl arasında ölçüldü. Hastanın BUN ve serum kreatinin değerleri normalden yüksek olduğu için S.Ş.’ye hekim istemiyle diyaliz tedavisine başlandı. Böbrek hastalığının ilerlemesini yavaşlatmak için hipertansiyonun kontrol altında tutulması ve diyette protein kısıtlamasının etkili olduğu ve yararlılığı çalışmalarla kanıtlanmıştır. Bununla birlikte ACE inhibitörler ve anjiyotensin reseptör blokerlerinin (ARB) de birlikte kullanılması etkiyi daha da artıracağı kaçınılmazdır16. Olguda S.Ş.’nin kan basıncının uygulanan ilaç tedavisi ile ilk zamanlara göre düşürülmeye başlandığı ve kısmen kontrol altına alındığı söylenebilir. S.Ş.’nin hastanede yatışı devam ettiğinden gerekli girişimler devam etmektedir. Hastaya diyetisyen ile görüşmesi sağlanarak uygun diyet programı yapıldı ve hastanın da uyumunu artırmak için eğitimleri planlandı ve uygulandı. Sonuç olarak, Gordon’un fonksiyonel sağlık örüntüleri modeline göre ve NANDA hemşirelik tanılarına göre uygulanan hemşirelik bakımı ile hastanın sağlık sorunları kısmen giderilmiş olmakla birlikte, hastanın kronik hastalığından ve gelişen komplikasyonlarından dolayı sağlığında tam bir iyileşme gözlenmedi, bu nedenle hastanede yatışı devam etmektedir. Ayrıca S.Ş.’ye haftada dört gün olacak şekilde diyaliz tedavisi uygulanmaya devam etmektedir. KAYNAKLAR 1. Durna Z (edt). İç Hastalıkları Hemşireliği. İçinde: Anita Karaca, Gülay Yeşiltepe Kaçar. Üriner sistem hastalıkları ve bakım. İstanbul: Akademi basın ve yayıncılık; 2013.s. 468-474. 2. Strömberg A. Educating nurses and patients to manage heart failure. Eur J Cardiovasc Nurs 2002; 1(1): 33-40. 3. Altıparmak MR, Hamuryudan V, Sonsuz A, Yazıcı H. Cerrahpaşa İç Hastalıkları. İçinde: Serdengeçti, K, Altıparmak MR. Kronik Böbrek Yetersizliği. 2. baskı, cilt 2 İstanbul: İstanbul Tıp Kitabevi; 2012. s. 789-805. 4. Gordon M. Fonsiyonel Sağlık Örüntüleri ve Klinik Karar Verme, İçinde: Erdemir F, Yılmaz E, editör. Hemşirelik Sınıflama Sistemleri, Klinik Uygulama, Eğitim, Araştırma ve Yönetimde Kullanımı. Ankara; 2003. s. 87-93. 5. Enç N, Can G (editörler), Özcan Ş, Tülek Z, Uysal H, Öz Alkan H. İç Hastalıkları Hemşireliği Uygulama Öğrenci Modülü. 2.baskı. İstanbul: Nobel Tıp Kitabevleri; 2015. s. 7-40. 6. Herdman TH, Kamitsuru S (eds). Nursing Diagnoses, Definitions and Classification 2015-2017. Tenth edition, UK: Wiley Blackwell; 2014. 7. Erdemir F (çeviri editörü). Hemşirelik Tanıları El kitabı. İstanbul: Nobel Tıp Kitabevleri; 2012. 8. Ignatavicius DD, Workman ML. Medical-Surgical Nursing, Critical Thinking for Collaborative Care. Fifth edition, St.Louis: Elsevier Saunders; 2006. p. 1746-1749. 9. Lewis SL, Heitkemper MM, Dirksen SR, O’Brien GP, Bucher L. Medical-Surgical Nursing, Assessment and Management of Clinical Problems. Seventh edition, St.Louis: Mosby Elsevier; 2007. p. 1214-1215. Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi 2017, 4(2), 49-61 Kronik Böbrek Yetersizliğinde Fonksiyonel Sağlık Örüntülerine Göre Hemşirelik Bakımı: Olgu Sunumu Nursing Care According to Functional Health Patterns in Chronic Renal Failure: A Case Report 61 10. Gulanick M, Meyer JL. Nursing Care Plans Diagnoses, Intervention and Outcomes. Philedelphia: Elseiver; 2014. p. 817-829. 11. Enç N (editör), Öz Alkan H. İç Hastalıkları Hemşireliği. In: Üriner sistem hastalıkları ve hemşirelik bakımı. İstanbul: Nobel Tıp Kitabevleri; 2014. s.227-236. 12. T.C. Sağlık Bakanlığı Sağlık Hizmetleri Genel Müdürlüğü İtaki Düşme Riski Ölçeği. 2017. URL:http:// www.kalite.saglik.gov.tr/TR,13486/itaki-dusme-riski-olcegi.html http://www.kalite.saglik.gov.tr/ Eklenti/4202,itakisonolcekpdf.pdf?0 ,13.02.2017 13. Farmer JJ, Kelly MT. Enterobacteriaceae. In Balows A, Hausler WJ, Herrmann KL Isenberg HD, Shadomy HJ (ed): Manuel of Clinical Microbiology. 5th Ed., Washington DC: American Society for Microbiology; 1991. P. 360-83, 14. Black JM, Matassarin-Jacobs E, Medical-Surgical Nursing, A Psychophysiologic Approach. Fourth Edition, Philadelphia: W.B.Saunders; 1993.p. 1519-1523. 15. Akpolat T, Arık N. Akut diyaliz tedavisi. Türk İlaç ve Tedavi Dergisi 1993; 6: 146-149. 16. Demiriz B, Şirinoğlu Demiriz I (çeviri editörleri). Harrison İç Hastalıkları El Kitabı. İstanbul: Nobel Tıp Kitabevleri; 2011.s. 794-796. Hacettepe Üniversitesi Hemşirelik Fakültesi Dergisi 2017, 4(2), 49-61 SIVI-ELEKTROLİT DENGESİ VE DENGESİZLİKLERİ HEMŞİRELİK BAKIMI Dr. Öğr.Üyesi Pınar Zorba Bahçeli • Sağlıklı bir vücutta vücut sıvılarının hacimleri ve bileşimleri bir çok metabolik aktiviteye rağmen dengede tutulur. • İnsan bedeninin temel yapısal ve işlevsel birimi olan hücrenin fonksiyonlarını sürdürebilmesi ve canlılığını koruması için, hücre içi ve dışında yer alan sıvıların bileşim, miktar ve dağılımının korunması elzemdir. • Hücresel düzeyde sıvı yer değiştirmeleri, böbrek ve diğer sistemlerin vücudun gereksinimlerine göre hücre içi ve dışında yer alan su, elektrolit ve solütlerin bileşim, miktar ve dağılımının düzenlemesi sonucu korunan denge mekanizmasına “sıvı-elektrolit dengesi” denir. • Yaşam için iki temel madde oksijen ve sudur. • Organizmadaki tüm metabolik olaylar su ile gerçekleşir ve artık maddeler yine su ile uzaklaştırılır. • Vücut ağırlığının erkekte %60’ı, kadında %55’i sudur. • Beden sıvılarının %90-95’ini oluşturan su miktarı; • yaş, • cinsiyet, • vücuttaki yağ oranına göre değişiklik göstermektedir. Suyun Görevleri • Hücre metabolizması için ortam sağlar. • Dilüsyon ile toksisiteyi azaltır. • Kan volümünü sağlar. • Eklem kayganlığı, cilt esnekliğini sağlar. • Akciğerlerdeki havayı nemlendirerek solunuma yardımcı olur. • Su iyi bir taşıyıcıdır. • Hormonların hedef organa, • Besin ve O2’nin hücre içine ve • CO2 ve atık maddelerin hücre dışına taşınması sağlar. Suyun Görevleri • Su iyi bir çözücüdür. • Besinleri moleküllere ayırır (hidroliz), böylece besinlerin sindirimi, emilimi ve hücrelere taşınmasını sağlar. • Hücre fonksiyonu için gerekli katı maddeleri çözer. • Vücut ısısını; • depolama, • vücut yüzeylerine dağıtma, • gerektiğinde buharlaşma gibi yollar ile bedenden atma yolları ile düzenler. Beden Sıvı Bölümleri • Beden sıvısı iki ana bölümde yer alır. • Intrasellüler alan (Hücre içi) • Metabolik reaksiyonlar • Ekstrasellüler alan (Hücre dışı) • Madde alışverişi • Intravasküler Sıvı/Plazma • Intertisyel alan • Transsellüler Beden Sıvı Bölümleri Sıvı Dengesi • Vücuda su; • İçecekler ve yiyecekler ile alınır, metabolizma sonucu oluşturulur. • Böbrekler, gastrointestinal sistem, deri ve akciğerler yolu ile kaybedilir. Sıvı Dengesi Alınan Sıvılar • Sıvı içecekler • Besinlerdeki su • Oksidasyon sıvısı Atılan Sıvılar 1200 ml 1100 ml 300 ml Toplam 2600ml • • • • Böbrekler Deri Solunum Feçes 1500 ml 600 ml 400 ml 100 ml Toplam 2600ml Sıvı Dengesi • Organizmada deri ve solunum ile kaybedilen sıvı “gözle görülmeyen (insensible) kayıplar” • Bazal şartlarda 300-500ml • Beden ısısının 1 derecelik artışı ile kayıp %10 kayıp artar • Insensible kayıp; • takipne, hiperpne, diyabet asidozu, salisilat intoksikasyonu, hipertermi, aktivite ve sıcak havada artarken, • hipotermi, ağır sedasyon, santral sinir sistemi depresyonu ile azalır. Sıvı Dengesi Organizmada sıvı dengesizliği; • Metabolik hız • Hormon dengesi • Yaş • İklim • Kilo, boy, vücut yüzey • Çalışma koşulları alanı • Kayıp yolları • Hastalıklar • Alınan diyetin içeriği ile ilişkilidir. Sıvı Dengesi Vücut sıvılarının •%1’lik kaybı • susama hissi oluşturur, •%5-8’lik kaybı • nabız ve vücut ısısı yükseltir, halsizlik yapar, •%11-15’lik kaybı • delirium, sağırlık, böbrek yetmezliğine yol açar, •%20’den fazlası kaybedilirse • ağır dehidratasyon tablosu gelişir, deri buruşur, ter ile karışık kan sızar, gözyaşı yerine kan gelir. Vücut Sıvı Bölmelerinin İçeriği Su Elektrolitler Elektrolit olmayan maddeler protein, glikoz, kreatinin, bilirubin ve üre Vücut Sıvıları Vücut Sıvı Bölmelerinin İçeriği Elektrolitler suda eridikleri zaman iyonlarına ayrışan maddelerdir. • (anyon – yüklü , katyon + yüklü iyon) Elektrolitlerin görevleri; •Vücut sıvılarının osmolaritesini sağlar. •Nöromüsküler iletimi sağlar. •H+ dengesini; asit-baz dengesini düzenler. •Vücut sıvılarının sıvı bölmeleri arasında dağılımı sağlar. Vücut Sıvı Bölmelerinin İçeriği • Ekstrasellüler sıvıda • Na+, Cl-, HCO3 çok, • Ca++, K+, Mg++, PO4, SO4 az , • Intrasellüler sıvıda • K+,Mg++,PO4, proteinat çok, • Ca++, SO, Cl-, HCO3, Na+, inorganik az miktarda bulunur. Sıvı ve Elektrolitlerin Hareketi • Sıvı ve elektrolitlerin hareketi hücre içi ve hücre dışı sıvı bölmeleri arası geçiş; damar içi ve hücrelerarası geçiş olarak incelenebilir. • İntrasellüler ve ekstrasellüler sıvı bölmeleri arasındaki geçiş difüzyon, aktif transport, filtrasyon ve osmoz ile olur. • Damar içi ve dışına hareketten ise hidrostatik, onkotik ve filtrasyon basıncı sorumludur. Sıvı ve Elektrolitlerin Hareketi • Difüzyon, bir gazın ya da cismin mevcut hacmi doldurmak için hareketi ve yayılmasıdır. • Yüksek konsantrasyondan düşük konsantrasyon farkı ile gerçekleşir. • Enerji gerektirmez. • Basit ve ya kolaylaştırılmış olabilir. Sıvı ve Elektrolitlerin Hareketi • Aktif transport, • iyonların membrandan kimyasal ve elektriksel güce karşı (düşük kons.dan yüksek kons.) geçişidir, enerji ve taşıyıcı gerektirir (Na+-K+). • Osmoz, • suyun su konsantrasyonunun yüksek olduğu yerden düşük olduğu yere geçişidir (osmolaritesi az olan yerden çok alana geçmesidir). Sıvı ve Elektrolitlerin Hareketi • Osmolarite, bir litre suda çözünmüş toplam partikül sayısıdır. Osmolaritesi hücre içi; • Sıvıdan yüksek olan sıvılara hiperozmotik • Sıvıdan düşük olan sıvılara hipoozmotik • İle aynı olan sıvılara izoozmotik sıvılar denir. • Ozmolalite, çözünmüş maddelerin suya oranıdır. Bir solüsyonun osmotik basınç yaratarak suyun hareketini etkileme kapasitesidir. • Osmolarite: osmol/litre solüsyon • Osmolalite: osmol/kilogram solüsyon Sıvı ve Elektrolitlerin Hareketi • Osmol, suda eriyen maddelerin osmoza neden olma ve osmotik basınç oluşturma yeteneğidir. Osmol osmotik basınç birimidir. • Osmotik basınç, osmoza karşı gelmek için gereken basınçtır. • Tonisite; sıvıların hücre volümünde değişikliğe neden olma durumunda kullanılan ifadedir. • İzotonik solüsyonlar; madde yoğunluğu beden sıvısına eşit, • Hipotonik solüsyonlar; madde yoğunluğu beden sıvısından düşük, • Hipertonik solüsyonlar; madde yoğunluğu beden sıvısından yüksek olan solüsyonlardır. Sıvı ve Elektrolitlerin Hareketi • Plazma onkotik basıncı 300 mOsm’dur. • Osmotik basıncın 300 mOsm’en daha büyük olduğu patolojiler: • Na fazlası, Hipertonik dehidratasyon, Diyabetes mellutus nedeni ile aşırı su kaybı, Hiperosmolar nonketotik koma, Hiperalimantasyon • Plazmanın osmotik basıncının 280 mOsm’den daha küçük olduğu patolojiler: • Na eksik, fazla miktarda %5 dekstroz solüsyonu verilmesi • Merkezi sinir sistemi osmotik basınç değişmelerine çok duyarlıdır (350 mOsm. öldürücüdür.) • Osmotik basınç 250 mOsm ve daha düşük olduğunda beyin ödemi gelişir. Sıvı ve Elektrolitlerin Hareketi • Filtrasyon, yarı geçirgen bir zardan, bir sıvı ortamdan diğer sıvı ortama geçiştir. • Zar ne kadar kalın ise filtrasyon o kadar zor olur. • Filtrasyon basıncı; hidrostatik basınç ile osmotik basınç arasındaki farktır. • Hidrostatik basınç, kapiller içindeki plazma ve kan hücrelerinin oluşturduğu basınçtır ve sıvıyı damar dışına iter. • Kolloid osmotik basınç, plazma proteinlerinin basıncıdır ve sıvıyı damar içinde tutar. Ödem • Ödem, hücrelerarası mesafede fazla miktarda su bulunmasıdır. • Ödeme neden olan durumlar • Kapiller permeabilitenin artması • Hidrostatik basıncın artması • Plazma proteinlerinin azalması • Lenfatik drenajın azalması Ödem Ödem • Transüda • Temelde tuz ve sudan oluşan sıvı birikimidir. • Protein içeriği çok azdır. • Eksuda • Proteinden zengin sıvı birikimidir (inflamatuar ödem) • Anazarka • Jeneralize ödem anazarka olarak isimlendirilir. • Effüzyon • Vücut kaviteleri (plevra,periton,perikard) içerisinde bulunan sıvı miktarının 50 mililitrenin üzerinde olması effüzyon olarak adlandırılır. Ödem • Ascites (asit) • Peritoneal kavitede sıvı artışıdır. • Plevral effüzyon (Hidrotoraks) • Plevral kavitede sıvı artışıdır. • Perikardial effüzyon (Hidroperikardium) • Perikardial kavitede sıvı artışıdır. • Hidrosefali • Serebrospinal sıvı volümünün artmasıdır. Ödem Ödem Kontrolü Godenin geri dönmesine göre; •Gode 15sn geri dönüyorsa (+) •Gode 30sn geri dönüyorsa (+ +) •Gode 45sn geri dönüyorsa (+ + +) •Gode 60sn geri dönüyorsa (+ + + +) 33 Ödemde Hemşirelik Bakımı • Hastanın aldığı çıkardığı sıvı miktarının izlenmesi • Hastanın her gün aynı saatte aynı giysilerle tartılması • Her gün incelmiş olan cilde özenle bakım verilmesi • Enjeksiyon için uzun iğne seçilmesi • Su ve sodyumdan kısıtlı diyeti içerir. 34 Sıvı-Elektrolit Dengesinin Düzenlenmesi Sinir sistemi •Beyin su ve Na+ atılımı ve alımını kontrol ederek homeostazise yardımcı olur. • ADH yaparak, • Vücut suyu volümünü düzenleyerek, • Vücut suyu osmolaritesini düzenleyerek gerçekleştirir. Susama merkezi •Osmolarite artınca büzülür ve susama hissi oluşturur, •Osmolarite azalınca şişer ve susama hissini baskılar. Sıvı-Elektrolit Dengesinin Düzenlenmesi Kardiyovasküler sistem •Ekstrasellüler sıvı, kanın dolaşım sistemi içinde dolaşması ve arterioller ile hücreler arasındaki sıvı alışverişi sayesinde vücudun tüm bölümlerine iletilir. •Ayrıca büyük ven, arter ve atrium duvarlarında bulunan reseptörlerle sıvı dengesi sağlanır. Endokrin sistem •ADH, Aldosteron, renin-anjiotensin, tiroid, paratiroid hormonlar ile sıvı-elektrolit dengesi sürdürür. Sıvı-Elektrolit Dengesinin Düzenlenmesi Renal sistem •Böbrekler vücudumuzdaki su, H+ ve Na+ iyonu dengeleyicisidir. •Suyun geri emilimi, NaCl, aminoasitlerin, vitamin C ve laktatın geri emilimi gibi fonksiyonları vardır. Gastrointestinal sistem •Sıvı ve elektrolitin vücuda ana giriş yoludur. •Deri, solunum sistemi ve böbreklerle kaybettiğimiz sıvıyı ağız yoluyla yerine koyarız. Sıvı-Elektrolit Dengesinin Düzenlenmesi Solunum sistemi •Akciğerlerden su buharı ile sıvı kaybı gerçekleşir. •Ayrıca akciğerler H+ iyonu dengesini sağlar. Lenfatik sistem •Hücreler arası bölmedeki su ve az miktarda proteinin dolaşıma verilmesini sağlayarak sıvı dengesinin devamlılığını sağlar. Sıvı-Elektrolit Dengesinin Düzenlenmesi Hacim reseptörleri •Kan hacmi azaldığında kalpte ve kan damarlarında bulunan gerilim reseptörleri uyarılarak ADH salgılanmasını sağlar. •Bu da idrarla sıvı itrahını azaltarak sıvı volümünü düzenler. Osmoreseptörler •Beyinde bulunur. •Osmotik basınç yükselince susama hissi sağlayarak kanda su miktarının çoğalmasına yardım ederler. Sıvı-Elektrolit Dengesinin Düzenlenmesi Baroreseptörler •Karotid arterinin bazı dallarında bulunan reseptörler kan basıncı düşünce ADH salgılanmasını sağlar. •Kan basıncının düşmesi sempatik sistemi uyararak anjiotensin- aldesteron sistemini aktive eder. •Bu da suyun ve sodyumun idrarla atılımını azaltarak plazma hacminin genişlemesini sağlar. Sıvı-Elektrolit Dengesinin Düzenlenmesi Glomerül filtrasyonu •Kan basıncı 70 mmHg’nin altına düştüğünde glomerülde bulunan arteriollerde konstrüksiyon sonucu glomerül filtrasyonu azalır. •Bunun sonucunda su ve tuz tutulur. Tubüler fonksiyon •Hücre dışı sıvıların hacmi genişlediğinde Na ve su atımı artar •Hücre dışı sıvı hacmi azaldığında Na ve su reabsorbsiyonu hızlandırılarak idrar atımı azaltılır. Volüm Dengesizlikleri Volüm dengesizlikleri • Sıvı hacminin azalması (hipovolemi) ve • Artması (hipervolemi) başlıkları altında incelenebilir. Volüm Dengesizlikleri Hipovolemi • Hipovolemi su ve elektrolitlerin aynı anda kaybıdır. • Temel iki nedeni 1. Su kaybı 2. Su alımının azalması Volüm Dengesizlikleri Hipovolemi • Taşikardi, zayıf nabız • Konsantre idrar • Postüral hipotansiyon • Halsizlik,iştahsızlık, • Beden ısısında artma • Deri turgorunda azalma • Deri ve mükoz membranda kuruluk • Kilo kaybı • Göz kürelerinde yumuşama bulantı, kusma • Boyun venlerinde dolgunluğun azalması • İleri durumlarda oligüri, anüri, şok • Osmolarite artmadığı için susama hissi yoktur Volüm Dengesizlikleri Hipovolemi Tedavi •Temel yaklaşım nedenin tedavi edilmesi • Kaybın yerine konması • Oral alabiliyorsa ağızdan konur • Kayıp ciddi ise IV. yolla izotonik solüsyon verilir. Volüm Dengesizlikleri Hipervolemi • Hipervolemi su ve sodyumun birlikte artmasıdır. • Nedenleri • KKY, KBY, KC hastalığı,sodyum içeren sıvıların fazla verilmesidir. • Tedavi • Eğer hafif ve orta şiddette ise sadece su ve sodyum alımı kısıtlanır. • Na ve su kısıtlaması yeterli değil ise su ve sodyumun geri emilimini engellemek için diüretikler verilir. • Na ve su fazlalığında nitrojen atık ürünlerini, K ve asit-baz dengesini düzeltmek için diyaliz uygulanabilir. Volüm Dengesizlikleri Hipervolemi • Kiloda artma • Göz kapağında şişme • Boyun venlerinde • Akciğer ödemi dolgunluk • Gode bırakan ödem • Kan basıncı, CVP artması • Batında asit birimi • Böbrek sorunu yoksa • Osmalarite değişmediği idrar artışı • Yüzeyel solunum için serebral belirtiler yoktur. Sıvı Dengesizliğinde Hemşirelik İzlemi Parametre İzlem Sağlık öyküsü Sıvı dengesizliğine neden olabilecek durumlara ilişkin hikaye (kusma, diyare, hemoraji, sıvı yüklemesi) Otonom cevap Terleme, taşikardi, hipotansiyon ve oliguri (hipovolemi) Kapiller dolum Yavaş dolum hipovolemi göstergesi (ısı ve periferik damar hastalıklarından da etkilenebilir) Kan basıncı CVP Kalp atım hızında artma ve idrar çıkışında azalma ile uyumlu düşüş hipovolemi bulgusu (sistolik basınç kan volümünün %30’u kaybedilinceye kadar düşmez) Deri turgoru Su ve tuz kaybında bozulur (yaşlanma, soğuk ve kaşeksiden etkilenebilir) Ağız kuruluğu Su ve tuz kaybında beklenir (zayıf bir bulgudur, ağızdan solumaya bağlı olabilir) Ödem Pulmoner (sıvı artışı) ya da periferik ödem ( sıvı artışı veya hipoalbuminemi) olarak prezente olur Sıvı Dengesizliğinde Hemşirelik İzlemi Parametre İzlem İdrar çıkışı Saatte 30 ml’nin altında (<0.5 ml/kg/st) olması volüm azlığı göstergesi Kilo takibi Kiloda 24 saatteki değişim su dengesinin en iyi göstergesidir (insensible kaybı ortaya koyar) Aldığı çıkardığı izlemi İdrar çıkışı, fistül kaybı gibi sıvı çıkışlarını izlemeyi sağlar Insensıble kayıp takip edilemez Biyokimya izlemi Ekstrasellüler sıvıda bulunan elektrolit miktarını verir (sodyum, potasyum, bikarbonat, klorid, kreatinin) (hematokrit, albumin, üre, İdrar analizi İdrar sodyum miktarı renal perfüzyon hakkında fikir verir (potasyum, üre, kreatinin) Volüm Dengesizliklerinde Hemşirelik Bakımı • Aldığı – çıkardığı izlemi, • Yaşam bulguları, • Kilo, • Bilinç durumu, • Solunum sesleri, • Cilt rengi ve turgoru, • CVP, • Ödem (periferik,serebral,akciğer) bulguları, • Boyun venlerinin durumu, • Diyet ve tedavi yakından izlenir ve uygun müdahaleler planlanır. Volüm Dengesizliklerinde Hemşirelik Bakımı • Deri turgoru değerlendirme • Nereden: Erişkinde klavikula altı, göğsün ön yüzü, karın ve el sırtı tercih edilir. • Nasıl : Deri çimdiklercesine bir parça tutulur, sonra bırakılır. • Cevabı Değerlendirme • Dehidratasyon varsa cilt yavaş yavaş eski haline döner, bu durumda turgor azalmış olur. • Ödem varsa deri parmaklar arasına kavranamaz ve cildin turgor tonüsü artmıştır. Elektrolit Dengesizlikleri Sodyum • Hücre dışının temel katyonudur. • Normal değeri 135-145 mEq/l’dir. • Görevleri: • Ekstrasellüler sıvı volümünü ve osmolaritesini belirler. • Organizmada su dağılımını düzenler. • Ter, idrar ve feçesle atılır. Elektrolit Dengesizlikleri Hiponatremi • Serum sodyum düzeyinin 135 mEq/l’nin altında olmasıdır. • Nedenleri • Böbrekler, cilt ve gastrointestinal kaybın artması • Etkin sıvı volümünü azalması, diüretikler, böbrek yetmezliği, adrenal yetmezlik, uygunsuz ADH salınımı • KKY, siroz, nefrotik sendrom gibi hastalıklarda ödeme bağlı dilüsyonel hiponatremi olması • Hiperlipidemi, hiperproteinemi, ADH’ın uygun salınmadığı durumlar da psödohiponatremi görülür. Elektrolit Dengesizlikleri Hiponatremi • Belirtiler • İştahsızlık, bulantı, kusma, diyare, abdominal kramplar • Baş ağrısı, baş dönmesi • Taşikardi, postüral hipotansiyon • Deri turgorunda azalma • Deri ve mükoz membranda kuruluk • Halsizlik, yorgunluk • Boyun venlerinin düzleşmesi Elektrolit Dengesizlikleri Hiponatremi • Tedavi ve bakım • Kalıcı nörolojik bozukluklara yol açmaması için acil müdahale gerektirmektedir. • Hipotonik sıvılar kesilip, serum Na saatte 1-2 mEq/lt artacak kadar sıvı başlanır. • Plazma, plazma genişleticiler ve %0,9 NaCl ile volüm eksikliği giderilir. Elektrolit Dengesizlikleri Hiponatremi • • • • • • • • • Aldığı-çıkardığı sıvı miktarı ve kilo izlemi yapar Yaşam bulguları yakından izler Aşırı sıvı yüklenmesi yada dehidratasyon belirtilerini izler Hipertonik sodyum klorid uygulaması gerektiğinde çok az miktarda, sürekli izlem altında ve yavaş olarak uygular Hiponatremi riski olan hastalarda gerekli koruyucu önlemleri alır ve uygular Risk altında olan hastalarda hiponatremi belirtilerini izler Özellikle nörolojik değişiklikleri izler Çünkü nörolojik değişiklikler sodyum düzeyinin çok düştüğü durumlarda görülür Yaşlı hastalarda su ve Na+ değişikliklerine duyarlığı daha fazla olduğunu bilir ve dengesizlik riski olanlarda ve tedavide hastasını dikkatle izler ve gereken önlemleri alır. Elektrolit Dengesizlikleri Hipernatremi • Serum Na+ düzeyinin 145 mEq/L üzerinde olmasıdır. • Hastada sodyuma oranla suyun daha fazla kaybı ile ortaya çıkar ve serum Na+ konsantrasyonu (intrasellüler ve ekstrasellüler sıvıda birlikte) artmıştır. • Nedenleri, • Su kayıpları • Sodyumun fazla tutulması Elektrolit Dengesizlikleri Hipernatremi • Belirtiler • Sıvı fazlalığına bağlı nörolojik belirtiler • Huzursuzluk, organizasyon bozukluğu, baş dönmesi, deliryum ve hallüsinasyonlar • Yaşlı hastalarda davranışsal değişiklikler • Susuzluk, kuruluk, beden ısısında artma, ciltte kırmızılık • Tedavide hipoozmolar solüsyonlar verilir. Elektrolit Dengesizlikleri Hipernatremi • Aldığı çıkardığı sıvı ve kilo izlemi yapılır . • Hasta bilinç seviyesindeki azalmalar ve ileri nöroloik bozukluklar nedeniyle, yaralanmalardan korunur, bunun için çevre ile ilgili önlemler alınır. • Hava yolu açıklığı sağlanır. • Cilt bütünlüğünü korumaya yönelik uygulamalar yapılır. • Yaşam bulguları izlenir. • Dehidratasyonu aşırı hidrasyon ve nörolojik bulgular izlenir. • Hipernatremi riski olan durumlarda gereken izlem ve uygulamalarla hiponatremi önlenir. Elektrolit Dengesizlikleri Potasyum • K+ hücre içi bölmenin en önemli katyonudur. • Temel değeri 3,5-5 mEq/l’dir. • Organizmada potasyum kaynağı besinler ile alınan, dokuların ve eritrositlerin yıkımı ile açığa çıkan potasyumdur. • K+ dengesizliğinde kardiak, sellüler ve nöromüsküler fonksiyonlar bozulur. • K+ %80-90’ı idrarla, %10-20 feçesle atılır. • Günlük gereksinim 40mEq/l’dir. • İnsülin hormonu K+ hücre içine girişini sağlar. Elektrolit Dengesizlikleri Potasyum • Potasyum dağılımını ekstrasellüler potasyum konsantrasyonu, metabolik olaylar, distal tübülden salınan miktarı, asidoz ve alkaloz durumu etkiler. • Görevleri • Hücre içi osmolaritesini düzenler. • Hücre büyümesi üzerine etkilidir. • Sinir impulsları iletiminde rol oynar. • Hücrenin uyarılabilirliğini sağlar. • İskelet kası fonksiyonlarına yardım eder. • H+ ile yer değiştirerek asit-baz dengesine yardım eder. Elektrolit Dengesizlikleri Hipopotasemi/Hipokalemi • Serum K+’un 3,5 mEq/l’nin altında olmasıdır. • Nedenleri, • K+’un hücre içine girmesine bağlı, • Vücutta total potasyum miktarının azalmasına bağlı (kaybın artışı, alımın azalması). Elektrolit Dengesizlikleri Hipopotasemi/Hipokalemi • Belirtiler • Anoreksiya (iştahsızlık), • Halsizlik, letarji, kas tonüsünde azalma, • Yüzeyel solunum (solunum kaslarının etkilenmesi sonucu), aritmi, kalpte bloklar, kardiak arrest, hipotansiyon, • Distansiyon, paralitik ileus, böbreğin idrarı konsantre etme gücünde azalma nedeniyle poliüri görülür. Elektrolit Dengesizlikleri Hipopotasemi/Hipokalemi • Temel amaç K+ eksikliğini tamamlamaktır. • Diyet ile düzelmiyorsa oral veya IV yol ile yerine konur. • Oral ilaç tedavisi böbrek fonksiyonu iyi olmayan hastalar açısından sakıncalıdır ve ince bağırsaklarda ülserasyona yol açabilir. • Tedavi sırasında bağırsak irritasyonu olacağından hemşire; • İdrar çıkışını izlemeli, • Ağrı, abdominal distansiyon ve kanamayı değerlendirmelidir. • Hipokalemik hastalarda dijital intoksikasyon riski fazladır,EKG monitörü ile izlenmelidir. Elektrolit Dengesizlikleri Hipopotasemi/Hipokalemi • Hipokalemi durumunda hemşire kardiyak arrest olasılığına karşı hazırlıklı olmalıdır. • Kardiyak arrest <2,5 mEq/l’ de gelişir. • IV potasyum uygulamalarında hemşire; • Potasyumu sulandırarak vermeli. • K+ daima mayi içinde verilir. • IV yolla direkt veya puşe yaparak verilmez. Miyokarda toksik etki yapar ve diyastolde kalbi durdurabilir. • Infiltrasyondan yönünden sık sık izlemeli. • Bir saatte 10 mEq/l’dan fazla potasyum infüzyonu yapmayın. • İnfüzyon pompası ile gönderir. Elektrolit Dengesizlikleri Hipopotasemi/Hipokalemi • Böbrek fonksiyonları yetersiz olan ya da az idrar çıkaran hastalara verilmemeli (saatte en az 25 ml olmalı). • Dekstrozlu solusyonlarla verilmemeli. • Potasyumun mai içinde dağılması sağlanmalı. • Mai etiketine sıvının içerdiği potasyum miktarı mEq olarak kaydedilmelidir. Elektrolit Dengesizlikleri Hiperpotasemi • Serum K+ düzeyinin 5 mEq/l’nin üzerinde olmasıdır. • Nedenleri • Renal atılımın azalması • Transellüler şift (asidoz,travmalar,hiperglisemi) • K içeren sıvıların hızlı verilmesi • Yalancı hiperpotasemi Elektrolit Dengesizlikleri Hiperpotasemi • Belirtiler • EKG değişiklikleri,ventriküler ritm bozuklukları, fibrilasyon,kardiyak arrest , • Diyare, kas zayıflığı, konuşma ve solunum kaslarında paralizi, • Bulantı, komplikasyon olarak renal shut-down gerçekleşmesi sonucu oliguri ve anüri de görülebilir. • Tedavi ve bakım, • Alımın kısıtlanması • Potasyumun hücre içine sokulması (insülin, alkalizasyon) • Potasyum antagonistlerinin verilmesi (kalsiyum) • Vücuttan uzaklaştırılması(diyaliz, katyon değiştirici reçineler ) • Hasta monitör ile izlenmeli, yaşam bulguları ve aldığı- çıkardığı yakından takip edilmelidir. Elektrolit Dengesizlikleri Kalsiyum • Beden ağırlığının yaklaşık %2’sini kalsiyum oluşturur • %99’u kemiklerde, bir kısmı serumda (proteine bağlı ve iyonize olarak) bulunur. • Görevleri • Kemik ve dişlerin yapımı için gereklidir. • Kas kasılması ve gevşemesini sağlar. • Sinir impulslarının iletimine yardım eder. • Kapiller permeabiliteyi azaltır. • Normal kas kontraksiyonunu sağlar. • Kan pıhtılaşmasını sağlar. • Vit B12’nin emilimini ve kullanımını sağlar. Elektrolit Dengesizlikleri Kalsiyum • Normal serum kalsiyum miktarı 4-5 mEq/l ya da %9-11 mg’dir. • Günlük gereksinim 0.8 gr’dır. • Ca++ idrar ve gaitayla atılır. • Ca++ en çok süt ve süt ürünlerinde bulunur. • Emilimi vitamin D varlığına bağlıdır. • Ca++ azalınca parathormon salınarak sindirim sisteminden ve böbreklerden geri emilim artırılır, kemiklerden kana kalsiyum çekilir • Ca++ artınca parathormon baskılanır, tiroid bezinden kalsitonin salınarak kemikten kalsiyum çekilmesi engellenir. Elektrolit Dengesizlikleri Hipokalsemi • Serum Ca++ düzeyinin %9mg’nin altında olmasıdır. • Nedenleri • Vücuttun Ca++ atılımının artması • Kalsiyum alımının azalması • Paratiroid bezinin yanlışlıkla çıkarılması • Vitamin D eksikliği • Kan transfüzyonları • Yaşlılık ve yatağa bağımlılık • Böbrek hastalıkları, pankreatit Elektrolit Dengesizlikleri Hipokalsemi • Belirtileri • Tetani, ağrılı ve tonik kasılmalar, fasial spazm • Halsizlik, dispne, laringospazm • Chvostek belirtisi: Kulak önünde fasial sinir üzerine vurunca başın yana çevrilmesi • Troussaau belirtisi: Tansiyon aletinin manşonunun sistolik basınç üzerinde 3 dakika sıkılması ile elin kasılıp ebe eli halini alması • Kalpte aritmi, palpitasyon, aritmi, EKG değişiklikleri • Diyare, kanama zamanının uzaması, patolojik kırıklar Elektrolit Dengesizlikleri Hipokalsemi • Oral, IM yada IV yol ile kalsiyum tuzlarının verilmesi ile tedavi edilir. • Hipokalsemi ağır değilse tetani yoksa oral olarak Ca glukonat, Ca laktat ve ya Ca klorid verilebilir. • Kalsiyum klorid oral verilemiyorsa IM verilir. • Emilimi artırmak için bu ilaçlarla birlikte Vitamin D verilir. • Belirgin hipokalsemide, • Acil olarak IV yol açılır ve hava yolu açıklığı sağlanır • Hasta monitorize edilir, yaşam bulguları, konvulsiyon, tetani ve diğer bulgular izlenir • Kalsiyum IV yoldan güvenli şekilde uygulanır. Elektrolit Dengesizlikleri Hipokalsemi • IV yolla direkt veya puşe yapılmaz. Daima mayi içinde verilir. • Ca++ IV olarak %10’luk mai içinde yavaş olarak, monitorize edilerek infüze edilir. • İnfiltrasyon mutlaka önlenmelidir. Ca++ doku harabiyetine yol açar. • Ca++ fosfat yada karbonat içeren mayilere çökme olacağı için katılmaz. Freamin, izolayt m, Hepatamin, Prokolamin… • IV olarak Ca++ alacak hastanın dijital alıp almadığı mutlaka sorulmalıdır. Ca++ dijital etkiye sahip olduğu için dijital zehirlenmeye yol açar. • IV olarak Ca++ verilen hasta hiperkalsemi yönünden gözlenmelidir. Kardiak arrest gelişebilir (sistolde kalp durabilir). • Hipokalsemik hastalar travmalardan korunmalıdır. • Hastaya beslenme, genel kontrol ve izlemler konusunda eğitim yapılmalıdır. Elektrolit Dengesizlikleri Hiperkalsemi • Serum Ca++ düzeyinin %11 mg’nin üstünde olmasıdır. • Nedenleri: • Hiperparatroidizm ve fazla miktarda vitamin D alımı nedeniyle Ca++ emiliminin artması • Hareketsizlik, kemik tümörleri nedeniyle Ca++’un kemikten çekilmesi • Böbrek yetmezliği nedeniyle atılamaması • Fazla miktarda alınması • Diüretiklerle atılımın azalması, antiasitlerin uzun süre kullanımı Elektrolit Dengesizlikleri Hiperkalsemi • Belirtiler • Aşırı bulantı, kusma, dehidratasyon, konfüzyon, koma ve böbrek • Böbrek taşları • Bulantı-kusma • Yorgunluk • Konstipasyon,distansiyon • EKG değişiklileri • Patolojik kırıklar Elektrolit Dengesizlikleri Hiperkalsemi • Tedavi ve bakım, • Hiperkalsemi acil tedavi edilmesi gereken bir durumdur, tedavi edilmezse hiperkalsemik kriz gelişebilir • Acil olarak IV yol açılmalı ve izotonik solüsyon başlanır • IV furosemid uygulanır,önerilirse kalsitonin, glikokortikoidler ya da fosfat uygulanır. • Acil tedavide EDTA (idrarla atılımı artırır) kısa süreli olarak uygulanabilir. • Diyet, egzersiz düzenlemesi yapılır, travmalara karşı korunur. Elektrolit Dengesizlikleri Hiperkalsemi • Hiperkalsemik Kriz; • Ekstrasellüler kalsiyum seviyesinin hızla yükselmesi (8-9 mEq/l’nin üstüne çıkması) koma ve kardiyak arresti tetikler. • Krizi önlemek için; • Yeterli hidrasyon sağlanır. • Diüretik, bifosfanat ve kalsitonin uygulanır. Elektrolit Dengesizlikleri Magnezyum • Hücre içinin K+’dan sonra ikinci önemli elemanıdır. • Serum normal değeri 1,5-2,5 mEq/l’dir. • Mg++’un %70’i Ca++ ve P ile kemiklerimizde, %30’u ise yumuşak doku ve sıvılarımızda yer alır. • Günlük gereksinim 200-300 mg’dır. • Diyetle alınan Mg++’un çoğu ince bağırsakta emilir. • Yağların fazlalığı, fosfat, Ca++ ve yüksek pH emilimi azaltır. • Parathormon ise artırır. • Mg++’un %55’si gaita ile atılır. • Böbrekle atılım oldukça azdır. Elektrolit Dengesizlikleri Magnezyum • Görevleri • Nöromüsküler sistem bütünlüğü için gereklidir (baskılar). • Kan fosfor düzeyini düzenler. • Nöromüsküler kavşakta sedatif etki yaratır. • Kardiyovasküler sistem üzerine etkilidir. • Na-K pompasını sağlar. • CHO ve protein metabolizmasında yer alan enzimlerin aktivasyonunu sağlar. Elektrolit Dengesizlikleri Hipomagnezemi • Serum Mg++ düzeyinin 1,5 mEq/lt’nin altında olmasıdır. • Nedenleri, • Sindirim sistemi kayıpları • Sitratlı kan transfüzyonu • Diabetik ketoasidoz, hiperaldosteronizm • Bazı ilaç uygulamalarında • Sepsis, yanık ve hipotermide • Yüksek kalsiyum alındığında Elektrolit Dengesizlikleri Hipomagnezemi • Belirtiler, • Nöromüsküler irriabilite artar,tetani, hiperaktif derin tendon refleksi, kas zayıflığı,konvulsiyon • Chovestek bulgusu • Taşikardi ve hipotansiyon • Konfüzyon, hallüsinasyonlar • Agresif davranışlar • EKG değişiklikleri Elektrolit Dengesizlikleri Hipomagnezemi • Temel yaklaşım nedene yöneliktir. Eksiklik IV ya da IM olarak yerine konur. • IM uygulaması ağrılıdır bu nedenle gluteal kasa, derin enjeksiyon yapılır ve etkisi 1 saat sonra başlar. • IV uygulaması önce 2-3 gr bolus şeklinde daha sonra infüzyon şeklidedir. • Böbrek yetmezliklerinde dikkat edilmelidir. • Mg++ merkezi sinir sistemini deprese edici etkisi nedeniyle çok yavaş verilmelidir. • İnfüzyon sırasında sıcaklık hissi veya susama, kızarma, terleme, letarji, hipotansiyon, motor fonksiyonlarında azalma ve derin tendon refleksinde azalma veya kaybolma belirtileri izlenmeli, acil müdahale için Ca++ glukonat bulundurulmalıdır. Elektrolit Dengesizlikleri Hipermagnezemi • Serum Mg düzeyinin 2,5 mEq/l’nin üzerinde olmasıdır. • Nedenleri, • Diyetle fazla Mg++ alınması • Mg++ içeren laksatiflerin ve antiasitlerin fazla kullanılması • Böbrek yetmezliği • Hipomagnesemisi olan hastaya fazla Mg++ verilmesi • Diyabetik ketoasidoz, dehidratasyon, adrenal yetmezlik Elektrolit Dengesizlikleri Hipermagnezemi • Belirtiler • Sıcaklık hissi • Derin tendon refleksinde azalma • Letarji, uyuşukluk • Hipotansiyon • Konfüzyon, koma • Solunum depresyonu • Kardiak aritmi • Konuşma ve solunum güçlüğü Elektrolit Dengesizlikleri Hipermagnezemi • İki temel amaca yönelik bakım ve tedavi uygulanır. • Hipermagnesemiye yol açan durum düzeltilmesi: • Bu amaca yönelik olarak dehidratasyonu olanlara sıvı verilir, böbrek fonksiyonları bozuk olanlara hemodiyaliz veya peritoneal diyaliz yapılır. Hastanın idrar miktarı ve içeriği Mg yönünden incelenir. • Mg++ fazlalığının neden olduğu belirtilerin düzeltilmesi: • Hastaya IV Ca glukonat infüzyon verilerek etkisi antagonize edilir. Taburculuk Planı • Hasta kabulünden itibaren taburculuğa hazırlanır. Hazırlıkta yer alan konular; • Sıvı alımı ve önemi • Sıvı izleme ve önemi • Aldığı-çıkardığı dengesinin izlenmesi • Ödem ve kilo takibinin önemi • Bilgi gereksinimlerine yönelik eğitim verilmesi • Diyet ve sıvı elektrolit ilişkisi ŞOK ve HEMŞİRELİK BAKIMI Dr.Öğr.Üyesi Pınar Zorba Bahçeli Şokun Tanımı Periferik dolaşım yetersizliği Kalp debisi düşüklüğü ile karakterize akut dolaşım yetersizliği Doku perfüzyon yetersizliği Kalp debisinin dokuların gereksinimini karşılayamaması Şokun Tanımı Yetersiz dolaşım ve doku perfüzyonu ile karakterize, derin hemodinamik ve metabolik bozuklukların geliştiği akut bir tablodur. Normal hücre fonksiyonları için gerekli olan oksijen desteğini sürdürmede doku perfüzyonunun yetersiz olduğu hipoksi ile sonuçlanan akut bir durumdur. Şok; Alınan oksijen ile gereksinim duyulan oksijen miktarı arasındaki sistemik dengesizlikle karakterize klinik bir sendromdur. Hücre ve dokuların yetersiz perfüzyonu, eğer kontrol altına alınamazsa, hücrelerde irreversıbl (geriye dönüşümsüz) hasar, hücre ölümü ve sonuçta da hastanın ölümüne yol açar. Yeterli perfüzyon için, 1. Kardiyak pompa ya da kalbin pompalama fonksiyonu (Bedenin gereksinimini karşılamak için) 2. Vasküler tonüs ya da kan damarlarının direnci (Kan akımının ve kan basıncının sürdürülmesi için) 3. Kan hacminin ve bedendeki toplam kan miktarı (Dolaşım sistemini doldurmak ve perfüzyonu sürdürmek için) yeterli düzeyde olmalıdır. Herhangi bir nedenle bu bileşenlerden biri ya da daha fazlası bozulursa ŞOK gelişir. Şokun Gelişiminde Etkili Olan Hemodinamik Parametreler Vurum Hacmi: Stroke Volüm Kalp Debisi: Kardiyak Out-put Ortalama Arter Basıncı (OAB) (MAP= Median Arter Pressure) Sempatik Uyarı Stroke volüm (vurum hacmi), sol ventrikülün her bir kontraksiyonunda aorta pompalanan kan miktarıdır (60-70 ml/dk). Kalbin pompa olarak etkinliği, kalp debisi (kardiyak output) olarak ifade edilir. Kalp debisi; kalpten bir dakikada pompalanan kan miktarıdır. Kalp debisi, kalp atım hacmi (stroke volüm) ile kalp atım hızının (80 atım/dk) çarpılmasıyla elde edilir. Kalp debisi = 60 (Stroke volüm)*80 (kalp atım hızı) 5600 ml/ dk Ortalama Arter Basıncı (OAB): Kalp debisi ve sistemik vasküler direnç (SVD) sonucu oluşur. Normal değeri; 93 mmHg’dır. OAB = Kardiyak output x SVD Kalp debisi + SVD / toplam kan hacmi OAB ve Doku perfüzyonu Kalp debisi OAB ve Doku perfüzyonu + SVD / toplam kan hacmi Sempatik Uyarı: Sempatik sinir sistemi, bölgesel kontraksiyon durumunda, arter ve arteriolleri çevreleyen düz kasları korur. Sempatik uyarı Sempatik uyarı Vazokonstrüksiyon + SVD Vazodilatasyon + SVD ŞOK SINIFLAMASI Hipovolemik Şok Vazojenik Şok/Distribütif Septik Kardiyojenik Şok Nörojenik (Obstrüktif Şok) Anaflaktik Temel olarak şokun üç nedeni vardır: Kan ve sıvı hacminin azalması HİPOVOLEMİK ŞOK Kalbin pompa gücünün yetersizliği KARDİYOJENİK ŞOK Damar lümeninin genişlemesi ile kan hacmi arasındaki uyumsuzluk VAZOJENİK ŞOK HİPOVOLEMİK ŞOK Hipovolemik şokta intravasküler sıvı ve elektrolit kaybı ya da hipovolemi söz konusudur. Sıvı kaybı doğrudan vücut dışına olabildiği gibi vücut içine de olabilir. HİPOVOLEMİK ŞOK RİSK FAKTÖRLERİ Yanık Internal Nedenler Travma Asit Kusma Peritonit Diyare Hemoraji Dehidratasyon Diyabetes İnsipidus Eksternal Nedenler HİPOVOLEMİK ŞOK İntravasküler volümün %15-25 azalmasıdır. Kan volümü azalır Venöz dönüş azalır Strok volüm azalması Kardiyak output’un azalması Doku perfüzyonunun azalması Hücre metabolizmasında yetersizlik Anaerobik metabolizma Laktik asit birikimi Metabolik asidoz KARDİYOJENİK ŞOK Kalple ilişkili nedenlerden dolayı kalp debisinde düşmeye bağlı olarak görülür. Kalbin pompa işlevinde yetersizlik söz konusudur. KARDİYOJENİK ŞOK RİSK FAKTÖRLERİ Internal Nedenler Miyokard infarktüsü Pnömotoraks Kardiyomiyopati Pulmoner embolizm Kalp kapak hastalığı Tümörler Kalp ritim bozuklukları Perikard tamponatı Eksternal Nedenler VAZOJENİK ŞOK Şoka neden yetersizliğidir. olan sorun vasküler tonusun Kan hacmi yeterli olduğu halde, damar yatağı genişlediğinden kan dolaşımı ve perfüzyon bozulur. VAZOJENİK ŞOK RİSK FAKTÖRLERİ Septik Şok Anaflaktik Şok Nörojenik Şok Derin genel anestezi <1 yaş ve >65 yaş Penisilin duyarlılığı Malnütrisyon Transfüzyon reaksiyonları Spinal anestezi Yanık Arı sokması Spinal Kord yaralanması İmmünosupresyon Aşılar Sedatif, narkotik ilaçlar Cerrahi Girişim/Kronik hastalıklar Besin maddeleri NÖROJENİK ŞOK Parasempatik aktiviteyi uyaran ve sempatik aktiviteyi inhibe eden herhangi bir neden nörojenik şoka sebep olur. Vasküler dirençte azalma Bradikardi, termoregulasyonda bozulma Travmanın olduğu bölgenin altında paralizi Refleks aktivitelerin kaybı SEPTİK ŞOK Septik şok, vücuttaki bakteriyel enfeksiyonun kan yolu ile tüm vücuda yayılmasını ifade eder. Etiyolojide en sık gram negatif bakteriler rol oynar. Ancak gram pozitif bakteriler ve virüsler, mantar ve parazitler de etken olabilir. Steril olmayan alet kullanımı, aseptik koşullar, peritonit, pnömoni vb. durumlarda gelişir. ANAFLAKTİK ŞOK Anaflaksi bireyin daha önce maruz kaldığı spesifik bir antijenle teması sonrasında gelişen ciddi sistemik bir alerjik reaksiyon tablosudur. Anaflakside görülen sistemik fizyolojik cevaptan mast hücreleri ve bazofil mediatörlerinin salınımı sorumludur. ŞOKUN FİZYOPATOLOJİSİ Şokun tipi ne olursa olsun temel sorun, doku perfüzyonunu yetersizliği ve sonunda hücre ölümü olduğundan, şokta görülecek fizyopatolojik değişiklikler, şokun nedenine göre farklılık göstermekle beraber geniş ölçüde benzerdir. Perfüzyon bozukluğunun üç ana nedeni vardır: 1. Kan volümünde azalma 2. Kalbin pompalama yetersizliği 3. Damarlarda vazodilatasyona bağlı damar yatağının hacminin artması Kan/sıvı kaybı, Kalbin pompa gücünün azalması, Damar yapısı / çalışmasının bozulması Kan hacminde ve Arteriyal Kan Basıncın’da azalmaya neden olur Bu durumda organizmanın tek amacı, visseral organlarda ve periferde doku perfüzyonunu seçici olarak azaltarak, kardiyak atımı yükseltme ve yaşamsal önemi olan kalp, beyin gibi organların gereksinimi olan kan akımını yeterli düzeye getirmektir. ŞOKUN EVRELERİ Erken evre Kompanse evre Dekompanse Evre Irreversible Evre Erken dönem: Şoku başlatan nedene bağlı olarak; Dolaşan kan volümünde azalma ile birlikte kardiyak debi ve Arteryal Kan Basıncı (AKB) azalır. Bu durum karotid sinüs ve aortta bulunan baroreseptörlerin uyarılmasına neden olur. AKB’ndaki azalmasıyla birlikte Sempatik Sinir Sistemi uyarılır ve Katekolaminler (Epinefrin ve Norepinefrin) salgılanır. Norepinefrin; periferik vazokonstrüksiyona ve santral venöz direncin artmasını ve AKB’nın yükselmesini sağlar. Epinefrin: Kalp atım hızını ve kalp kontraksiyonu artırarak kalp debisini yükseltir. Her iki durum sayesinde hücre, doku ve organların perfüzyonu kesintisiz sürdürülür. Şokun Erken Evresinde; Semptomların büyük bir çoğunluğu fark edilmeyebilir. Nabız hızı, yavaş yavaş yükselebilir. Kısa süreli ve küçük bir yaralanma söz konusu ise AKB genellikle normal sınırlardadır. İleri semptomlar görülmez. ANAFLAKTİK ŞOK KOMPANSE (NON-PROGRESİF) EVRE ≈ Bu evrede homeostazisi sürdürecek kompanzasyon mekanizmaları devreye sokulur. ≈ Neden ortadan kaldırılırsa kompanzasyon mekanizmaları ile tam bir iyileşme sağlanabilir. ANAFLAKTİK ŞOK KOMPANSE (NON-PROGRESİF) EVRE ≈ Şoka neden olan faktör ne olursa olsun vasküler volümde mutlak ya da göreceli bir azalma söz konusudur. ≈ Vasküler volüm azaldığında arkus aorta ve karotis arterdeki baroreseptörler uyarılır. Kardiyak ve vazomotor merkeze uyarılar gönderilir. Bu uyarılar sempatik sinir sistemi aktivitesini arttırır. Bunun sonucunda sempatik sinir uçlarından norepinefrin adrenal medulladan ise epinefrin ve norepinefrin salınımını uyarırlar. ANAFLAKTİK ŞOK KOMPANSE (NON-PROGRESİF) EVRE ≈ Epinefrin ve norepinefrin kalpte yer alan beta adrenerjik reseptörleri ve damarlarda yer alan alfa adrenerjik reseptörleri uyararak kalp kontraktilitesini ve atım hızını arttırır, periferik damarlarda vazokonstruksiyona neden olur. ≈ Kardiyak outputun azalması renal kan akımının azalmasına neden olur. Bu durum renin anjiyotensin aldosteron mekanizmasını uyarır. Karaciğer Adrenal Bezler Sodyum-Su tutulumu Böbrek Kalp AKB’da artış Vazokonstriksiyon Arterler ANAFLAKTİK ŞOK KOMPANSE (NON-PROGRESİF) EVRE ≈ Bir diğer kompanzasyon mekanizması olarak arka hipofizden ADH ve ön hipofizden ACTH salınır. ACTH; aldosteron ve kortizol salınımını uyarır, kortizol glikoneogenezis yolu ile hücrelerin enerji ihtiyacını karşılar. ≈ Aldosteron sodyum ve su tutulumunu sağlarken potasyum atılımına neden olur. ADH böbrek tübüllerinden suyun geri emilimini arttırır. ANAFLAKTİK ŞOK KOMPANSE (NON-PROGRESİF) EVRE ≈ Şokun bu evresinde erken klinik bulgular zor fark edilir ve iyi bir değerlendirme yapılmazsa gözden kaçabilir. ANAFLAKTİK ŞOK KOMPANSE (NON-PROGRESİF) EVRE Özetle Kalp atım hızı ve kasılma gücü artarak kardiyak output artar Periferik vazokonstrüksiyonla yaşamsal organlara olan kan akımı artar Sodyum su tutulumu ile intravasküler volüm artışı sağlanır Glikoneogenezis aracılığı ile artan enerji ihtiyacı karşılanmaya çalışır (Kompanse Şok Dönemi): Kan volümünün %25’i (1000 ml) azalabilir. Bu evrede semptomlar Huzursuzluk ve hafif bir baş ağrısı vardır. Cilt turgoru bozulur. Beyin, kalp hızını artırmak için kalbe sinyal gönderir. belirgin değildir. AKB ve kalp debisi normal/ Hafif anksiyete vardır. Kalp hızı artmıştır. Periferik vazokostrüksiyon sonucu uçlarda ve ciltte soğukluk olur. Beyne giden kan akımını artırmak için, böbreklere, kaslara ve abdominal organlara giden kan akımı azalır. AKB yükseltmek için arter ve venlerde vazokonstrüksiyon Ekstremiteler soğur Bu döneme preşok dönemde denir. Kapiller dolum yavaşlar İdrar çıkışı azalır. ANAFLAKTİK ŞOK DEKOMPANSE (PROGRESİF) EVRE ≈ Kompanse edici mekanizmaların yetersiz kalması şokun kompanse evreden daha ileri evreye ilerlemesi ile sonuçlanır. ≈ Hipotansiyon kompanse evreden dekompanse evreye geçildiği ile ilgili önemli bir bulgudur. ≈ Septik şokta hiperdinamik durum (ılık faz)dan hipodinamik duruma (soğuk faz) geçmesi kompanse evreden dekompanse evreye geçildiğine işaret eder. ANAFLAKTİK ŞOK DEKOMPANSE (PROGRESİF) EVRE ≈ Şokun ilerlemesi ile kompansasyon mekanizmaları yetersiz kalır. ≈ Kalp atım hızının aşırı derecede artması, kalbin pompalama gücünün azalmasına yol açar. ≈ Katekolaminlerin aşırı artması sonucu uzun süren vazokonstrüksiyon nedeniyle organ perfüzyonu olumsuz etkilenir ve doku anoksisi oluşur. ANAFLAKTİK ŞOK DEKOMPANSE (PROGRESİF) EVRE ≈ Katekolaminlerin artması, koroner arterlerde dilatasyona neden olarak koroner kan akımını arttırsa da, kalp atım hızını artırarak miyokardın oksijen ihtiyacını da arttırır ve diyastolik dolum zamanını kısaltarak şokun ilerleyen evrelerinde koroner kan akımının azalmasına neden olur. ANAFLAKTİK ŞOK DEKOMPANSE (PROGRESİF) EVRE ≈ Düşük kalp debisi ve vazokonstrüksiyon nedeniyle barsaklara ve karaciğerlere kan akımı azalır. Bağırsaklardaki anoksi sonucunda barsak lümenindeki çeşitli toksik maddeler ve bakteriler genel dolaşıma karışırlar. ≈ Bu evrede bağırsakların iskemisi nedeniyle salındığı düşünülen "Miyokardial Depresan Faktör (MDF)" miyokardı baskılayarak kalp debisini daha fazla düşürür. ANAFLAKTİK ŞOK DEKOMPANSE (PROGRESİF) EVRE ≈ Vazokonstrüksiyon sonucu böbrek perfüzyonunu azalır, glomerular filtrasyon hızı azalır ve atık ürünler atılamaz. ≈ Akut böbrek yetmezliğinin oluşması şok tablosunun daha da kötüleşmesine neden olur. ≈ Şokta doku anoksisi nedeniyle karbonhidratların oksijensiz ortamda yıkılmaları piruvik asit ve laktik asit birikimine yol açarak metabolik asidoz gelişir. ANAFLAKTİK ŞOK DEKOMPANSE (PROGRESİF) EVRE ≈ Bu evrede hücresel fonksiyonu bozulur. düzeyde mitokondri ≈ Hücrenin enerji kaynağı ATP üretimi etkisiz olur. Na-K pompası bozulur ve sonuçta Na ve su hücre içine hareket eder. K hücre dışına çıkar. ≈ Sodyum-potasyum pompasının hücre içi ödeme neden olur fonksiyonunu bozar. bozulması ve hücre ANAFLAKTİK ŞOK DEKOMPANSE (PROGRESİF) EVRE ≈ Ayrıca bu evrede damar içi yaygın pıhtılaşma / dissemine intravasküler koagülasyon (DIC) görülür. DIC sonucu doku perfüzyonu daha fazla bozulur. ≈ Yaygın damar içi pıhtılaşma (DIC), pıhtılaşma faktörlerinin harcanmasına yol açarak kanamalara neden olur. Bu devreden sonra şok tablosu daha da ağırlaşır. Bu evrede doku perfüzyonunun yetersizliğini önlenmede kompanzasyon mekanizmaları yetersiz kalır. Bilinç bozulmuş, nabız hızlı ve zayıftır. Kan basıncı ve vücut sıcaklığı düşüktür. Cilt soğuk, soluk ve nemlidir, oligüri oluşur. Solunum hızı ve derinliği artmıştır. Hasta huzursuzdur. ANAFLAKTİK ŞOK IRREVERSİBLE (REFRAKTER) EVRE ≈ Bu evrede şok o kadar ilerlemiştir ki tedavi yöntemleri, kişi henüz yaşadığı halde etkisiz kalır. ≈ Doku perfüzyonunda azalma metabolik bozukluklara, metabolik bozukluklar ise organ işlevlerinde biraz daha bozulmaya yol açar ve böylece kısır bir döngü gelişir. Bu dönemde hiçbir tedavinin yararı yoktur. Şok tedavisinin dekompanse şok döneminden önce başlaması önemlidir. Ciddi hipotansiyon vardır, kalp sesleri zayıftır. Nabız hızlı, zayıf ve düzensizdir. Hızlı, yüzeysel solunum gelişir. Metabolik asidoz gelişir. Doku anoksisi, hücre ölümü, sistem ve organ yetmezlikleri gelişir. Laterji, koma, kardiyak arrest gelişir. İRREVERSİBLE (REFRAKTER) EVRE Kısaca; Doku anoksisi ve hücre ölümü olur. Çoklu organ yetmezliği gelişir. Kardiyak arrest ve ölüm gelişir. ŞOKTA BELİRTİ VE BULGULAR ERKEN DÖNEM Heyecan, huzursuzluk; kalp debisinin azalmasına bağlı olarak beyin hipoksisi nedeniyle olur. Hiperventilasyon; anksiyete ve stres nedeniyle oluşur. Hızlı nabız; AKB’nın düşmesi sonucu Sempatik SS ve kardiyak merkezin uyarılması nedeniyle gelişir. Ciltte soğukluk, solukluk; Ciltteki kan damarlarında konstrüksiyon gelişmesi sonucu ortaya çıkar. Halsizlik; yorgunluk, üşüme hissi, bulantı, susuzluk hissi vardır. Şokta belirti ve bulgular devam…. GEÇ DÖNEM Hızlı, zayıf, ipliksi nabız; giderek artan AKB düşüklüğünü kompanse edebilmek için kalp hızlı çalışır. Kayıplar nedeniyle nabız hızlı ve filiformdur. Hızlı ve yüzeysel solunum; akciğer şoktan çok etkilenen bir organdır. Metabolik asidoz nedeniyle solunum merkezi aşırı uyarılır ve solunum sayısı ve derinliği artar. Hipotansiyon; AKB düşer ve kan basıncı genellikle 80 mmHg'nin altındadır. Hipotermi; yetersiz dolaşım ve doku metabolizmasının azalması nedeniyle ısı genelde düşüktür. Şokta belirti ve bulgular devam…. GEÇ DÖNEM Cilt soğuk, soluk, nemli; Bu dönemde cilt turgoru zayıftır. Şok ilerledikçe siyanoz gelişir. Terlemeyle birlikte cilt nemli hale gelir. Periferik siyanoz; dolaşım yetmezliği nedeni ile derideki kapillerde oksijensiz kan miktarı artar ve buna bağlı olarak parmaklar, dudaklar, gibi uç noktalarda soğuma ile beraber siyanoz gelişir. Susama hissi, mukozalarda kuruluk; kan hacminin azalması ve susama merkezinin uyarılmasına, beden sıvılarının azalmasına bağlı olarak mukozalarda kuruluk ve susama hissi oluşur. Apati, uyku hali, huzursuzluk, yorgunluk, adele zayıflığı; bu belirtiler beyin perfüzyonun azalmasına bağlıdır. Şokta belirti ve bulgular devam…. GEÇ DÖNEM Oligüri-anüri; şoka bağlı kardiyak outputun azalması nedeniyle böbreklere giden kan akımının da azalması ve böbrek iskemisi nedeniyle idrar oluşumu da azalır. Oligüri şokun en hassas ve en önemli göstergesidir. Metabolik asidoz; şok ilerledikçe organizmanın asit-baz dengesi bozulur. Hemoglobin-hemotokrit; kan kayıplarında hemoglobin değeri ve eritrosit konsantrasyonu düşer. Kanama olmaksızın plazma kaybı varsa hemoglobin ve hemotokrit değerleri yüksek bulunur. Şok Tedavisi ve Hemşirelik Bakımı Şok Tedavisi Solunum Desteği Kan ve Kan Ürünleri İlaç Tedavisi Sıvı Tedavisi 56 Şokta başarılı sonuçların alınabilmesinde erken tanılama ve şok evresinin belirlenmesi ile uygun tedavi/bakımın uygulanması önemlidir. Erken dönemde, uygun girişimlerin başlatılması, yakın izlem, değişikliklere duyarlılık, ekip iletişiminin sağlanarak hastanın ilerleyici/dönüşümsüz döneme geçişi engellenmelidir. Şokun tedavi/bakımının amacı; “doku perfüzyonunu artırmak”tır. Şokta tedavi ve bakım devam… Altta yatan nedenin tedavi edilmesi, yeterli oksijenasyon ve perfüzyonun sağlanması önemlidir. Şokun tipi ve nedenine bağlı olarak; Ventilasyon desteği Sıvı replasmanı Tıbbi tedavisi Beslenme desteği önemlidir. Şokta tedavi ve bakım devam… Şokun tipi ve nedenine bağlı olmakla birlikte tedavinin amacı; Hayati organların ve periferal organların perfüzyonunu artırmak Pulmoner konjesyonu gidermek ve kanın oksijen açığını kapamak Miyokardın oksijen gereksinimini azaltmaktır. Şokta tedavi ve bakım devam… Ventilasyon desteği: Hastanın havayolu açıklığının sağlanması ve sürdürülmesi acil girişimlerden biridir. Şoktaki hastada oksijen desteği oldukça önemlidir. O2 alımını ve dağılımını üst düzeye çıkarmak için; Sıvı infüzyonu ve tıbbi tedavi, Kan transfüzyonu uygulamaları ile Hgb düzeyini ↑, Ek O2 uygulaması ya da mekanik ventilasyonla O2 verme, dolayısı ile arteriyel O2 satürasyonu yükseltme, Her tür hasta gereksinimini karşılama yolu ile O2 tüketimini en azda tutma, sayılabilir. Şokta tedavi ve bakım devam… Sıvı Replasmanı: Tüm şok tiplerinde sıvı replasmanı önemlidir. Sıvı tipi ve veriliş hızı farklı olmakla birlikte doku oksijenasyonu ve kardiyak düzenin sağlanması için sıvı replasmanı gereklidir. Şokta kullanılan sıvılar; - Kristalloidler (intravasküler ve intertisyel alanda serbestçe hareket eden elektrolit solüsyonları), - Kolloidler (büyük moleküllü solüsyonlar) - Kan ürünleri Şokta tedavi ve bakım devam… Sıvı tedavisinde; Hızla damar yolu açıklığı sağlanır. (En az 2 tane) Özellikle kaybın niteliği ve niceliği önemlidir. Sıvı yüklenmesine karşı dikkatli olunmalıdır (pulmoner ödem, kardiyovasküler yüklenme) Sıvı izleminin yeterliliği izlenmelidir; idrar çıkışı, mental durum, deri perfüzyonu, yaşam bulguları Şokta tedavi ve bakım devam… Tıbbi tedavi: Hastanın sıvı tedavisine yanıt vermemesi, uygulanan tedaviye karşın hipotansiyonun ısrarlı olması, tıbbi tedavi gereksinimini ortaya çıkabilir. Tıbbi tedavide de amaç; doku perfüzyonunu düzeltmektir. Vazoaktif ilaçlar (dopamin, dobutamin, norepinefrin) infüzyon pompaları ile çok dikkatle, isteme uygun biçimde, yakın gözlem altında tercihen santral yoldan verilir. Şokta tedavi ve bakım devam… Monitörize edilen hastanın yakın izleminde hemşire; Bilinci açık hastaya uygulamayı açıklaması, Hastanın durumuna göre belirli aralıklarla AKB, OAB, yaşam bulguları , SVB izlemi yapması, İdrar çıkışının izlemesi, İstemdeki ilacı uygun koşullarda hazırlaması, uygulaması ve etkilerini değerlendirmesi, GYA, istirahat ve rahatı sağlaması, önemlidir. Şokta tedavi ve bakım devam… Beslenme desteği: Tıbbi tedavide ayrıca, şoka bağlı gelişen proteinkalori malnütrisyonu düzeltilmelidir. Bilinci açık hastaya uygulama açıklanır. Morbidite ve mortaliteyi en aza indirgemede, beslenmenin yaşamsal önemi vardır. Kilo izlemi, serum protein, nitrojen dengesi, BUN, serum glikoz, elektrolit düzeylerinin sürekli izlemi ve değerlendirilmesi önemlidir. Hemşirenin Sorumlulukları Havayolu açıklığını sağlamak Dolaşımın devamlılığını sağlamak Bilinç düzeyini izlemek Kalp seslerini izlemek Solunum seslerini izlemek Periferal nabızları izlemek Yaşam bulgularını takip etmek Ağrıyı izlemek Kanama kontrolü yapmak Vücut sıcaklığını dengede tutmak Enerji gereksinimini karşılamak Hemşirenin Sorumlulukları Aldığı-çıkardığı takibi yapmak Turgor tonüsü izlemek/Dehidratasyon bulgularını izlemek Ağız dudak kuruluğunu izlemek Yüklenme belirtilerini izlemek (Jugular venlerde dolgunluk, akciğer sesleri, CVP yükselmesi) Protrombin zamanını, trombosit değerlerini takip etmek Ateş, terleme, baş ağrısı, wheezing gibi allerjik reaksiyon belirtilerini izlemek İlaçların ve kan ürünlerinin yan etkilerini izlemek Hastayı istirahate almak, anksiyeteyi önlemek Şoktaki Hasta İçin Olası Hemşirelik Tanıları Doku Perfüzyonunda Bozulma Sıvı-Elektrolit Dengesizliği Gaz değişiminde bozulma Sıvı-Volüm Eksikliği/Fazlalığı Anksiyete Kanama Riski Enfeksiyon Riski …………. SOLUNUM SİSTEMİ HASTALIKLARI VE BAKIMI SUNU PLANI Solunum sistemi anatomi ve fizyolojisi Solunum sisteminin değerlendirilmesi Solunum sistemi hastalıkları Solunum sistemi hastalıklarında hemşirelik bakımı 2 24.10.2020 Solunum Sistemi Temel fonksiyonu dokulara oksijen sağlamak ve dokularda oluşan karbondioksiti alıp dışarı atmaktır. Solunum sistemi alt ve üst solunum yollarından oluşur. Üst solunum yolu • • • • • Burun Ağız Farenks Larenks Trakea Alt solunum yolu • • • • Akciğerler Bronşlar Bronşiyoller Alveoller ANATOMİ FİZYOLOJİ ÜST SOLUNUM YOLLARI *Burun, *Farenks, *Larenks *Trakea 5 24.10.2020 6 24.10.2020 Burun • Havanın ilk giriş yeri • Hava nemlendirilir ve ısıtılır. • Havayı filtre eder. • Olfaktör sinir bulunur. Farenks Farenks 3 bölümden oluşmaktadır. • Nazofarenks • Orafarenks • Larengeal Farenks Larenks • Dil kökü ile trakea arasındadır • Üzerinde vokal kordlar (ses telleri) bulunur • Ses plakalarının arasındaki boşluğa glotis adı verilir • Glotisin üzerinde ve dilin arkasında epiglotis adı verilen yaprak biçiminde bir çıkıntı bulunur Trakea Larenksten sonra gelen havayolunun bir parçasıdır. 4-5. Torasik vertebra hizasında sol ve sağ ana bronşlara ayrılır. ANATOMİ FİZYOLOJİ ALT SOLUNUM YOLLARI Bronşlar Akciğerler 11 24.10.2020 Bronşlar ◼ Trakeanın akciğere giren kısmıdır. ◼ Bronşlar iki ana dala ayrılır. ◼ ◼ Sağ ana bronş daha kısa ve kalındır ve dikeye yakın, Sol ana bronş ise yataya yakın olacak bir eğim ile akciğere girer. Akciğerler • Akciğerler, sağ ve sol olmak üzere göğüs boşluğunda yer alır. • İki akciğer arasındaki boşluğa mediasten denir. • Sağ akciğer üç, sol akciğer iki lobdan oluşmaktadır. • Akciğerlere giren ana bronşlar akciğere girer girmez bir çok dallara ayrılır. Akciğerler 14 24.10.2020 Solunum Sistemi Fonksiyonları ➢ Oksijen değişimi ▪ Havadan kana ▪ Kandan hücrelere ➢ Karbondioksit değişimi ▪ Hücrelerden kana ▪ Kandan havaya ➢ Kan pH’ sının düzenlenmesi ➢ Ses çıkartma 15 24.10.2020 Solunum Fizyolojisi Ventilasyon Ventilasyon Diffüzyon Difüzyon Solunumun Solunumun Düzenlenme Düzenlenmesi si Perfüzyon Perfüzyon SOLUNUM FONKSİYONU-1 VENTİLASYON: Havanın alveol keselerine kadar girip çıkmasıdır. Ventilasyon süreci inspirasyon ve ekspirasyon olmak üzere iki aşamada oluşur. 17 İNSPİRASYON Havanın akciğerlerin içine akması EKSPİRASYON İçeri alınan havanın dışarı 24.10.2020 çıkışı SOLUNUM FONKSİYONU-2 DİFÜZYON; Akciğerde alveollerle kapiller arasında oksijen ve karbondioksitin değişim dönemidir. PO2: 40mmHg PCO2 :46mmHg PO2: 100mmHg PCO2 :40mmHg 18 24.10.2020 Difüzyon 19 24.10.2020 SOLUNUM FONKSİYONU-3 PERFÜZYON: Alveoler havadan pulmoner kana difüzyonla geçen oksijenin hücrelerin kullanımı için doku kapillerine taşınması işlemidir. 20 24.10.2020 Oksijenin taşınması ➢ Oksijen eritrositler içindeki hemoglobine bağlanarak taşınır (Oksihemoglobin). O2 +hemoglobin =oksihemoglobin SATÜRASYON 21 24.10.2020 CO2‘in Taşınması ➢ Karbondioksit eritrositler kısmen hemoglobine bağlanarak, kısmen de kan sıvısında çözünerek taşınır (Karboksihemoglobin). 22 24.10.2020 SOLUNUM FONKSİYONU-4 Solunumun Düzenlenmesi Temel amacı; ▪ Organizmaya O2 sağlamak, ▪ Metabolizma sonucu oluşan CO2 ’i akciğerler aracılığı ile atmak, ▪ Doku ve hücreler ile kanda H+ düzeyini dar sınırlar içinde sabit tutarak homeostazisi korumaktır. 23 24.10.2020 SOLUNUM FONKSİYONU-4 Solunumun Düzenlenmesi Solunum merkezi Medulla Oblangata tarafından düzenlenmektedir. *Merkezi Reseptörler *Periferik Kemoreseptörler *Pulmoner Mekanik Reseptörler 24 24.10.2020 Solunumun Düzenlenmesi 25 24.10.2020 Solunum Sisteminin Değerlendirilmesi ÖYKÜ ALMA Hastanın var olan şikayetlerine ait sorular sorularak şikayetlerinin başlangıcı, tekrarlama sıklığı Pnömoni, allerji, tüberküloz, sinüzit, astım gibi varlığı Özgeçmiş, soygeçmiş, sigara/ alkol alışkanlıkları Yaşadığı yer, ortam, mesleği Dispne Öksürük Balgam Ağrı gibi temel bulguların varlığı araştırılır. Dispne Değerlendirmesi Dispne “zorlu ve sıkıntılı solunum” olarak tanımlanabilir. ▪ Başlangıç hızı ve süresi ▪ Zamanı (Dönemsel olarak) ▪ Pozisyonun etkisi ▪ Ciddiyeti ▪ Klinik yoğunluğu ▪ Sıklığı değerlendirilir. ▪ Akut- kronik durumlar? ▪ Uyarıcı faktörler? 27 24.10.2020 Dispne DeğerlendirmesiModified Medical Research Council (MMRC) Dispne Skalası 28 24.10.2020 Öksürük ▪ Alveoler havanın akciğerden, yüksek basınç altında ve gürültülü ▪ ▪ ▪ ▪ bir şekilde dışarı atılmasıdır. Akciğer hastalıklarında en sık görülen belirti Solunum sisteminin savunma mekanizmalarından biri Hava yollarını yabancı ve zararlı maddelerden koruyan bir doğal koruyucudur. Normal süreçte mukosiliar aksiyon bronşiyal sekresyonları temizlemekte ve birey öksürüğe ihtiyaç duymamaktadır. Kuru ya da prodaktif (balgamlı) olabilir. Prodaktif öksürük; kronik bronşit, pnömoni, akut üst solunum yolu enfeksiyonlarında görülür. Kuru öksürük; alerji, kanser ve konjestif kalp yetmezliğinde görülür. Öksürük Değerlendirmesi ➢ Öksürüğün ne zaman ve ne şekilde (ani, kademeli) başladığı, ➢ Günün hangi saatlerinde arttığı, ➢ İlaçla mı yoksa kendiliğinden mi geçtiği araştırılmalıdır. ▪ Süresi ve şekli ▪ Sigara içme durumu ▪ Balgam (renk, koku, kıvam, miktar) ▪ Göğüs ağrısı ▪ Nefes darlığı ▪ Ateş 30 ▪ ▪ ▪ ▪ ▪ ▪ ▪ Baş ağrısı Gece terlemesi Pozisyon Kilo kaybı Ses kısıklığı Evcil hayvan varlığı Tbc hasta ile teması 24.10.2020 Balgam Yetişkin bir insanda günde yaklaşık 100 ml kadar müköz salgılanır. Bu müköz trakeabronşiyal alanda yer alan müköz hücreler ve goblet hücreleri tarafından salgılanır ve silialar tarafından da yukarı doğru taşınır. Sekresyon daha sonra öksürme vb. gibi hareketlerle dışarı atılır. Balgam fazla olduğunda/ yeterince atılamadığında; • Hava yolu tıkanabilir • Alveoler gaz değişimi engellenebilir • Pnömoni, bronşit gibi enfeksiyonlara neden olabilir. 31 24.10.2020 Balgam Değerlendirmesi Balgamın içeriği ve rengi nedene göre değişebilir. Renk Miktarı Kokusu ➢ Yeşil veya sarı balgam: Enfeksiyonda ➢ Altın sarısı: Stafilakok aureus enfeksiyonları ➢ Pas rengi balgam: Pnömoni ➢ Beyaz mukoid balgam Kronik bronşit ➢ Köpüklü, seröz, sulu Pulmoner ödem, bronkoalveoler karsinom ➢ Kötü kokulu Anaerob akciğer enfeksiyonu 32 24.10.2020 Hemoptizi • Solunum yollarından öksürükle kan gelmesidir. • Daha çok akciğerler ve bronşlardan kaynaklanır. • Öksürük ile birlikte olur, köpüklü ve kırmızı/pıhtılı kan şeklindedir. ▪ Hemoptizi bir çok solunum sistemi hastasında görülen ve bazen ölümcül olabilen bir durumdur. ▪ %60-80 enfeksiyon, benign tablolar ▪ %10-20 malignitedir. ▪ Günde 0,5-1 Litre hemoptizi yaşamı tehdit edicidir. ▪ Sıklıkla tüberküloz, akciğer kanseri ve bronşektazi nedeniyle görülür 33 24.10.2020 Göğüs Ağrısı Göğüs ağrısı yaşam kalitesini düşürüp göğüs haraketlerini yavaşlatarak hipoventilasyon, atelektazi ve sekresyonların temizlenmesinin engellenmesine neden olabilir. Ağrının 3 değişik tipi bulunmaktadır. Plevral ağrı: Genellikle keskin batıcı tarzda ve göğüs duvarının hareketi veya derin nefesle artan tarzdadır. İnterkostal ağrısı: Kostalar arasında ağrı olmasıdır. Yaygın ağrı En karakteristik ağrı; plevral ağrı. 34 24.10.2020 Ağrının Değerlendirilmesi 35 24.10.2020 Solunum Sisteminin DeğerlendirilmesiFizik Muayene 2. FİZİK MUAYENE İNSPEKSİYON 36 PALPASYON PERKÜSYON OSKÜLTASYON 24.10.2020 Solunum Sisteminin DeğerlendirilmesiFizik Muayene İNSPEKSİYON Tırnaklar, Dudaklar, Burun kanatları, Cilt (dudak, burun kanatları cildi), Yardımcı solunum kasları kullanma durumu Solunumun; hızı, tipi, ritmi ve derinliği, İnspirasyon/ekspirasyon oranı, Göğüs hareketleri değerlendirilir. 37 24.10.2020 Solunum Sisteminin DeğerlendirilmesiFizik Muayene İNSPEKSİYON Göğüs ön ve arka duvarı; büyüklük/şişlik/simetri olup olmadığı, sınırları ve cilt muayene edilir. ▪ Ortopne pozisyonu, ▪ Siyanoz ▪ Çomak parmak ▪ Pursed lips solunum ▪ Kötü kokan nefes ▪ Ayak bileği ya da alt ekstremite ödemi ▪ Boyun ven dolgunluğu ▪ Kaşeksi 38 24.10.2020 Solunum Sisteminin DeğerlendirilmesiFizik Muayene PALPASYON Torasik kasları ve iskelet, toraks expansiyonu, trakea'nın pozisyonu, konuşma seslerinin titreşimleri ve lenfadenopati varlığı gibi durumlar değerlendirilir. PERKÜSYON ▪ Göğüs duvarına parmaklarla yapılan darbelerde oluşan sesin dinlenmesi ve hissedilmesi, hava ve doku değişiklikleri hakkında bilgi verir. OSKÜLTASYON ▪ Akciğer sesleri değerlendirilir. ▪ Seslerin kalitesi, yoğunluğu ve seslerin olup olmadığı kontrol edilir. 39 24.10.2020 Solunum Sisteminin DeğerlendirilmesiFizik Muayene- OSKÜLTASYON Patolojik Solunum Sesleri Akciğer sesleri değerlendirilir. Seslerin kalitesi, yoğunluğu ve seslerin olup olmadığı kontrol edilir. 40 24.10.2020 Solunum Tipleri 41 24.10.2020 42 24.10.2020 Solunum Tipleri 43 24.10.2020 Kussmaul Solunum Aralıklı dispne ve hiperventilasyonla seyreden gürültülü solunumdur. 44 24.10.2020 Cheyne Stokes Solunumu Düzenli olarak belirgin hipoventilasyon ya da apne aralıkları ardındanda hiperpne görülür. 45 24.10.2020 Biot Solunumu Taşipne, apne periyodik olarak birbirini izler. 46 24.10.2020 Solunum Sisteminin Değerlendirilmesi-3 TANI YÖNTEMLERİ Solunum fonksiyon testi Akciğer Grafisi Arteryel Kan Gazı Bilgisayarlı Tomografi 47 Değerlendirilmesi Pulse Oksimetre Kültür Alma Balgam İncelemesi Torasentez Manyetik Rezonans Görüntüleme Pulmoner Anjiografi Bronkoskopi-Bronkografi Ventilasyon/Perfüzyon Sintigrafisi 24.10.2020 Bronkoskopi Torasentez Solunum Sistemi Hastalıkları Üst Solunum Yolu Hastalıkları Rinit Alerjik Rinit Sinüzit Farenjit Larenjit Tonsilit 50 Alt Solunum Yolu Hastalıkları Bronşektazi Atelektazi Astım Pnömoni KOAH Tüberküloz Akciğer Absesi Amfizem Pulmoner Hipertansiyon Pulmoner Emboli Pulmoner Ödem Kor Pulmonale 24.10.2020 Akciğer Tümörleri Solunum Sistemi Hastalıklarında Görülebilen Ortak Belirtiler ▪ Öksürük ▪ Balgam ▪ Hemoptizi ▪ Dispne Ortopne Siyanoz Polisitemi Hırıltılı Solunum Çomak Parmak ▪ Göğüs Ağrısı ▪ Patolojik solunum sesleri ▪ ▪ ▪ ▪ ▪ ASTIM Belirli antijenlere karşı aşırı duyarlılık sonucu gelişen; öksürük, balgam çıkarma, nefes darlığı, wheezing ile karakterize bir hastalıktır. Ard arda astım krizlerinin gelmesine status asmatikus denir. 52 24.10.2020 Astım Risk Faktörleri Tetikleyiciler • • • • • • Alerjenler Viral enfeksiyonlar Egzersiz İrritanlar Hava kirliliği Gıda katkı maddeleri • Bazı ilaçlar • Soğuk • Menstruasyon 53 Kişisel Faktörler • Genetik • Atopi • Bronş hiperreaktivitesi Çevresel Faktörler • • • • • • Alerjenler Viral enfeksiyonlar Sigara Hava kirliliği Meslek Sosyoekonomik düzey • Ev ve aile özellikleri • Diyet • Obezite BELİRTİ VE BULGULAR Nefes darlığı Öksürük Hışıltılı / hırıltılı solunum Göğüste sıkışma, baskı hissi 55 TANI TESTLERİ Solunum fonksiyon testi • Geri dönüşümlü havayolu obstrüksiyonunun (reverzibilite) gösterilmesi Bronş provokasyon testi • Tanıda kuşku duyulan hastalarda kullanılır • Negatif olan hastalarda astım olasılığı düşüktür Allerji varlığının değerlendirilmesi • Tanı için gerekli değildir. • Astım fenotipinin belirlenmesi için yapılır Akciğer grafijisi • Genellikle normal olup, tanı için gerekli değildir, • Diğer hastalıkları ekarte etmek için kullanılır ASTIM TEDAVİSİ Hasta eğitimi İlaç tedavisi Çevresel kontrolünün sağlanması ASTIM TEDAVİSİ Hasta Eğitimi Astımla ilgili temel bilgiler, ilaç ve ilaç kullanımı, tedavide araçların kullanımı (diskus, aerolizer vb.), bireysel izlem ve acil durumlar için eylem planlarını mutlaka kapsamalıdır. İlaç tedavisi Akut dönemde parenteral veya inhaler epinefrin, bronkodilatatörler ve kortikosteroidler 58 Çevresel Kontrolün Sağlanması Tetikleyen faktörler (allerjenler, viral enfeksiyonlar, hava kirleticiler ve ilaçlar gibi) saptanıp, ortamdan uzaklaştırılmasıdır. 24.10.2020 İnhaler Steroidlerin Lokal Yan Etkileri Orofaringeal kandidiyazis, Ses kısıklığı (disfoni) Üst solunum yolu iritasyonuna bağlı oluşan öksürük. Sistemik Steroidlerin Yan Etkileri Osteoporoz, Hipertansiyon, Diyabet, Obezite, Katarakt, Glokom, Deride stria oluşumu ve deri incelmesi, Kolay yaralanma ve kas zayıflığıdır. Astımda hastaların başvurduğu tamamlayıcı tedavi (TAT) uygulamaları Akupunktur, Osteopati, Kiropratik manipülasyon, Speleoterapi (mağara tedavisi), Biyorezonans ve ozon tedavisi Homeopati, Yoga, Bitkisel ilaçlar, Diyet, Ayurveda, İyonlaştırıcılar 62 24.10.2020 Astım ve Hemşirelik Yönetimi Hemşirelik Tanıları Aşırı mukus salgılanması ve bronkospazmla ilişkili etkisiz havayolu açıklığı Alerjiler, ilaçlar, stres, enfeksiyon, irritanların inhalasyonu veya kriz esnasında oluşan bronkokonstrüksiyon ile ilişkili etkisiz solunum Yeterli oksijenasyonun sağlanamaması ile ilişkili Gaz değişiminde bozulma Hastalık hakkında yeterli bilgi sahibi olamama/olmama ve öz-bakım yönetimi ile ilişkili Tedavi rejimini etkisiz yönetme riski /bilgi eksikliği 64 24.10.2020 Tedavi rejimini etkisiz yönetme riski /bilgi eksikliği Hastaya gelecekteki krizleri önlemenin önemi açıklanır: Bilinen iritanlardan uzak durulması, Stresli durumlardan kaçınılması, Yeterli nemliliğin sağlanması, Enfeksiyonu olan kişilerden uzak durulması, Sigara içilmemesi, sigara içilen ortamlardan uzak durması Saç spreyi parfüm, temizlik maddeleri, sinek ilacı ve hava kirliliğinden uzak durulmasını içermektedir. Tedavi rejimini etkisiz yönetme riski /bilgi eksikliği Hastaların alerjenlerden korunmasında; Toz tutmayı önlemek amacıyla halıların kaldırılması, Yünlü veya tüylü battaniye kullanılmaması, Odada toz tutacak eşyaların kapalı dolapta tutulması, Ev tozlarını tutarak havaya karışmasını önleyen HEPA filtresi olan elektrik süpürgelerinin tercih edilmesi, Perdelerin sentetik materyalden seçilmesi (kadife olmaması), Toz alırken ıslak bez kullanılması, Evde tüylü evcil hayvan beslenmemesi, Mutfak banyo gibi ortamların sık sık havalandırılması, Tedavi rejimini etkisiz yönetme riski /bilgi eksikliği Astım ataklarının bahar aylarında artış göstermesi nedeniyle; dışarıda geçirilen vakitlerden sonra astımlı kişinin üzerine tutunan polenlerden kurtulması için eve gelir gelmez giysilerini değiştirmesi, duş alması, çıkarılan giysilerin odada tutulmaması gibi konularda bilgi verilir . Solunum egzersizlerinin, egzersiz toleransının önemi hastaya açıklanır. Yorgunluktan kaçınması ve bunun için dinlenme dönemlerinin planlanması sağlanır. Beslenme ve sıvı desteğinin önemi hakkında bilgilendirme yapılır. PNÖMONİ Akciğer parankimasının akut inflamatuar hastalığıdır. Hazırlayıcı faktörler; ▪ Viral solunum enfeksiyonları(grip…) ▪ Sigara ▪ Trakeostomi ▪ Silial hareketlerin azalması 68 24.10.2020 Pnömoni Sınıflandırması Toplum kökenli pnömoniler: İmmün yetersizliği bulunmayan kişilerin hastane dışında oluşan s.pnömokokların etken olduğu pnömonilerdir. Hastane Kökenli Pnömoni: Hastanın hastaneye yatışından 48 saat sonra gelişir. Yoğun bakım ünitelerinde en sık görülür. İmmünosupresif Hastalarda Oluşan Pnömoni Aspirasyon Pnömonisi 69 24.10.2020 Risk Faktörleri-1 Kişisel etmenler Yaş Düşük doğum ağırlığı Beslenme bozukluğu, anne sütü almama Kızamık, grip vb. akut enfeksiyonlar Kronik hastalıklar: KOAH, diyabet vb. • Sigara içme Alkolizm, Gereksiz ve aşırı antibiyotik kullanım Konjenital anomaliler: Aşısız olma Çinko/ vitamin A eksikliği 70 Aneztezi alma, immünite bozukluğu, kortizon alınması 24.10.2020 Risk Faktörleri-2 Çevresel Etmenler • Soğuk ve nemli ortamlar • Kirli hava ve duman • Sigaraya maruziyet • Sosyo-ekonomik düzey düşüklüğü • Kalabalık ortam 71 Enfeksiyöz Etmenler • Bakteriler, • Virüsler, • Mantarlar • Riketsiyalar • Protozoonlar • Parazitler Enfeksiyöz Olmayan Etmenler • Fiziksel • Kimyasal • Yabancı cisimler • Uzun süre hastanede yatanlar 24.10.2020 Pnömoni Pnömonide belirtiler; Birden yükselen ateş Pürülan balgam ile öksürük Göğüs ağrısı Yorgunluk Dispne Siyanoz Baş ağrısı, halsizlik, kas ağrısı, gastrointestinal belirtiler TANI TESTLERİ Kültür incelemesi Serolojik testler Rutin kan tetkikleri Akciğer grafisi • Balgam, alt solunum yolu sekresyonu ve kan kültürü yapılabilir. • Tanıda kuşku duyulan hastalarda kullanılır. • Tam kan sayımı, eritrosit sedimantasyon hızı, CRP, serum elektrolitleri, karaciğer ve böbrek fonksiyon testleri, arteriyel kan gazı Pnömoni Tedavi Etkili olan ampirik tedavi yaklaşımları Klinik durumun gerektirdiği hallerde analjezik ve antipretikler kullanılabilir. Hastanede tedavi edilen ve hipoksemi saptanan olgularda oksijen tedavisi ve gereken durumlarda sıvı replasmanı ve/veya vazopressör aminler kullanılabilir. Ağır hipoksemisi olan ve entübasyon endikasyonu olmayan hastalarda noninvazif mekanik ventilasyon (NIMV) yararlı olabilir. 74 24.10.2020 Pnömoni ve Hemşirelik Yönetimi Pnömonide Hemşirelik Tanıları Solunum yollarında sekresyonların fazla olmasına bağlı hava yolu açıklığında yetersizlik Solunum fonksiyonlarında bozulma sonucu yorgunluk, aktivite intoleransı Beden gereksiniminden az beslenme Ateş ve dispne gibi semptomlara bağlı sıvı volüm yetersizliği riski 76 24.10.2020 Pnömonide korunma Aşılama: Pnömokok ve H. influenza için aşılama Beslenme: Sağlıklı beslenme ve anne sütü Ev İçi Hava Kirliliğinin önlenmesi: Özellikle çocukların bulunduğu ortamda sigara içilmemesi Hijyen: Hastanede tüm cihazların temizliği düzenli yapılmalı. Hastalar aspire edilirken steril teknik kullanılmalıdır. Hastaların ve Temaslıların Kontrolü: Hastanın burun, ağız ve solunum yollarına ait atıkları yok edilmelidir. Altta yatan kronik hastalıkların kontrol altına alınması, Sigara ve alkol alışkanlıklarının kontrolü 77 24.10.2020 Pnömokok Aşısı Yapılması Önerilen Kişiler 65 yaş ve üzeri Kronik hastalıklar Kronik alkolizm Dalak disfonksiyonu veya splenektomi İmmun yetmezlik ve immunsupressif tedavi kullanımı Grip Aşısı Yapılması Gereken Kişiler 65 yaş ve üzeri Kronik akciğer hastalıkları (KOAH, bronşektazi, bronş astması) Kronik kardiyovasküler hastalık Diyabetes mellitus, böbrek fonksiyon bozukluğu ve bağışıklık sistemi baskılanmış kişiler Yüksek riskli hastalarla karşılaşma olasılığı olan hekim, hemşire ve yardımcı sağlık personeli Grip yönünden riskli şahıslarla birlikte yaşayanlar Güvenlik görevlileri, itfaiyeciler gibi toplum hizmeti veren kişiler KOAH Tam olarak geri dönüşlü olmayan, hava akımı kısıtlaması ile karakterize bir hastalık durumudur. Hava akımı kısıtlaması genellikle ilerleyicidir ve akciğerlerin zararlı partikül ve gazlara karşı anormal inflamatuvar yanıtıyla ilişkilidir. 81 24.10.2020 Epidemiyoloji KOAH ülkemizde ve dünyada sık görülen ve her geçen gün 82 morbidite ve mortalitesi artan bir hastalıktır. KOAH nedenli ölümlerin %90’ından fazla düşük ve orta gelirli ülkelerde meydana gelmektedir. Dünya Sağlık Örgütü (DSÖ) verilerine göre dünyada 600 milyon KOAH’lı hasta bulunmaktadır. DSÖ KOAH’ın dünya genelinde ölüme neden olan hastalıklar arasında 4.-5. sırada yer aldığını ve HIV/AIDS ile aynı oranda görüldüğünü bildirmektedir. KOAH’ın 2005 yılında 3 milyondan fazla ölüme neden olduğu ve bütün ölümler içinde %5’lik payı olduğu bildirilmektedir. 24.10.2020 Risk Faktörleri Tütün kullanımı Yaş α1 antitripsin eksikliği Çevresel ve mesleksel olarak maruz kalınan tozlar ve gazlar Biyomas yakıtların neden olduğu iç ortam hava kirliliği Düşük sosyoekonomik düzey 83 24.10.2020 Risk Faktörleri-2 Düşük doğum ağırlığı ve çocuklukta geçirilen akciğer enfeksiyonları Tekrarlayan bronkopulmoner enfeksiyonlar Rutubetli evde yaşamak Balık, meyve ve A, C, E gibi antioksidan vitaminlerden fakir diyet Allerji ve havayolu aşırı duyarlılığı 84 24.10.2020 Fizyopatoloji Risk faktörleri olan bireylerde zaman içerisinde KOAH gelişmektedir. Kronik bronşitte kronik inflamatuvar değişikliklere bağlı olarak havayollarında (bronşlarda) yapısal daralma, Amfizemde alveol duvarlarındaki enzimatik hasar sonucu parankim hasarı ve yapısal değişiklikler ortaya çıkar. 85 24.10.2020 Fizyopatoloji 86 24.10.2020 KOAH’ta Sık Rastlanan Semptomlar Dispne Öksürük Balgam Wheezing Kardiyovasküler semptomlar (Sağ kalp yetmezliği ve korpulmonale nedeniyle periferik ödem) Sistemik semptomlar (yorgunluk, egzersiz kapasitesinde düşme, iştah kaybı, kilo kaybı, kas kaybı, anksiyete, depresyon, uyku problemleri, vs) 87 24.10.2020 Tanı • Spirometri • Bronkodilatasyon testi • Akciğer grafisi • Balgam örneği analizi • Arteryel kan gazı incelemeleri Kan sayımı Serum elektrolitlerinin değerlendirilmesi EKG izlemi 88 24.10.2020 Tanı KOAH düşünülen hastada bronkodilatör sonrası 1. saniyedeki zorlu ekspiratuar hacmin (FEV1 ), zorlu vital kapasiteye (FVC) oranı; FEV1 /FVC<%70 ise hastada hava akımı kısıtlanmasının varlığı doğrulanır ve hasta KOAH olarak değerlendirilir FEV1 /FVC<%70 Öykü Alma Semptomlar; nefes darlığı, öksürük ve/veya balgam 90 çıkarma, sık veya uzamış soğuk algınlığı semptomları sorgulanmalıdır. Alevlenme veya daha önce hastaneye yatış öyküsü kaydedilmelidir. Hastalığın hastanın yaşamına etkileri öğrenilmelidir. Komorbiditeler ve komplikasyonlar sorgulanmalıdır. Risk faktörlerine maruziyet sorgulanmalıdır. İç ve dış ortam hava kirliliği Kronik akciğer hastalıklarına ilişkin aile öyküsü Kullandığı ilaçlar Atopi öyküsü 24.10.2020 Fizik Muayene 91 24.10.2020 Tedavi ve Bakım Amaç; • Hastalığın ilerlemesini önlemek • Semptomları azaltmak ve iyileştirmek • Egzersiz toleransını/kapasitesini arttırmak • Tekrarlayan akut atakları önlemek ve/veya tedavi etmek • Uzun süreli olarak solunum fonksiyonlarını korumak ve fonksiyonlardaki düşüşü engellemek • Komplikasyonları önlemek ve tedavi etmek • Komplikasyonları azaltmak • Yaşam süresini uzatmak ve yaşam kalitesini arttırmak KOAH Tedavi KOAH tedavisinin dört temel yaklaşım şeması Hasta eğitimi Risk faktörlerinin azaltılması Stabil KOAH tedavisi Alevlenmelerin tedavisi 93 24.10.2020 Farmakolojik Tedavi Bronkodilatörler Kortikosteroidler Mukolitikler Oksijen tedavisi Aşılar 94 24.10.2020 Nonfarmakolojik Yaklaşımlar Pulmoner rehabilitasyon (PR), Uzun süreli oksijen tedavisi (USOT), Evde mekanik ventilasyon (EMV), Cerrahi tedavi Pulmoner Rehabilitasyonun Yararları Egzersiz kapasitesinde artma Yaşam kalitesinde iyileşme Hastanın ideal kapasitesini kullanmasını sağlamak Atak sıklığı, hastane başvuruları ve hastanede yatış süresinde azalma KOAH’la ilişkili anksiyete ve depresyonda azalma Üst ekstremite güçlendirme eğitimi ile kol aktivitelerinde artış Kazanımların rehabilitasyon programları sonrasında da devam etmesi 96 24.10.2020 Rehabilitasyon neleri içerir? 1. Sigarayı Bırakma 2. Eğitim/Bireysel Yönetim 3. Fizyoterapi Solunum Egzersizleri: Büzük dudak solunumu, diyafragmatik 97 solunum Balgamın Mobilizasyonu: Vibrasyon, perküsyon, postüral drenaj, öksürme veya zorlu ekspirasyon teknikleri Günlük Yaşam Aktivitelerine Yönelik Girişimler/ Eğitim Enerji Koruma Teknikleri Solunum Kontrolü Gevşeme Teknikleri 24.10.2020 Rehabilitasyon neleri içerir?-2 4. Egzersiz Alt Ekstremite Egzersizleri Üst Ekstremite Egzersizleri Solunum Kasları Egzersizi (İnspirasyon kasları egzersizi) 5. Beslenme 6. Uyku 7. Psikolojik, sosyal ve davranışsal girişimler 98 24.10.2020 Hasta/ Ailesi Eğitimi 99 24.10.2020 KOAH ve Hemşirelik Yönetimi Hemşirelik Tanıları Ventilasyonun azalması ve hava yollarında bol mukus olması nedeniyle gaz değişiminde bozulma Fazla sekresyon ve etkisiz öksürük nedeniyle hava yolu açıklığında yetersizlik Dispne ve yetersiz oksijenlenmeye bağlı aktivite intöleransı solunum güçlüğü ve boğulma korkusuna bağlı anksiyete Beslenmede değişikliğe bağlı beden gereksiniminden daha az beslenme Dispne ve dış uyaranlar nedeniyle uyku düzeninde bozukluk 101 24.10.2020 Sigarayı Bırakmanın Önemi SİGARAYI BIRAKINCA; 20. dakikada, nabız, vücut ısısı, kan basıncı normale döner, 2 haftada - 3 ayda: Öksürük varsa azalır ve 3 ay içinde kaybolur, 2 haftada balgam yarı yarıya azalır, soluk alıp verme düzelir, 1. yılda; kalp krizi riski %50 azalır. Beyin kanaması riski azalır. KOAH riski azalır. KOAH varsa ilerlemesi durur. 5. yılda; ağız, gırtlak, yemek borusu, idrar torbası kanseri riski yarı yarıya azalır. 10. yılda; felç olma riski hiç sigara içmemiş olanlarla aynı düzeye iner. Akciğer kanseri riski azalmaya devam eder. 15. yılda; Kalp ve koroner damar hastalığı ve kalp krizi riski hiç içmeyenlerle aynı olur. ürİner sİstem hastalıkları hemşirelik bakımı ÜRİNER SİSTEM Kanı böbrekler aracılığı ile süzen, oluşan idrarı mesane üreterler ve üretra aracılığıyla vücuttan uzaklaştıran sistemdir. • • • • • • • • • • İdrar oluşumu Artık ürünlerin dışarı atılımı Elektrolit dengesinin sürdürülmesi Asit-baz dengesinin sürdürülmesi Su dengesinin düzenlenmesi Kan basıncının düzenlenmesi Kırmızı kan hücrelerinin yapımı Aktif D vitamininin sentez edilmesi Hormonların salgılanması Böbrek klirensi BÖBREKLER Böbreğin işlevsel olan en küçük birimine nefron denir. Böbrekler, idrar miktarını azaltarak ya da çoğaltarak vücudun su miktarını dengede tutar. İDRAR OLUŞUMU Böbreklerde idrar oluşumu üç aşamada gerçekleşir. Bunlar; ➢ filtrasyon (süzülme), ➢ reabsorpsiyon (geri emilim), ➢ sekresyon (salınım)dır. Üreterlerin görevi; oluşan idrarı her iki böbrek pelvisinden alarak mesaneye götürmektir. Mesane, böbreklerde oluşan idrarın, üreterler aracılığıyla boşaltıldığı ve depolandığı organdır. Üretra , idrarı mesaneden vücut dışına ulaştıran iki ucu açık tüp biçimindeki kanaldır. FİZİK MUAYENE VE TANI YÖNTEMLERİ • Üriner sistem özellikle böbrek hastalıkları bütün bedeni etkilediğinden hastanın tepeden tırnağa değerlendirilmesi yapılır. • Üriner sistem işlevleri ve bulguları hakkında konuşmak bireylerde rahatsızlık ve utanma nedeniyle güç olabileceğinden sağlık öyküsü almada hemşirenin iletişim becerileri önemlidir. Sağlık öyküsü İNSPEKSİYON DERİ: Solukluk, sarı-gri görünüm, üremik kristaller, kaşıntı, turgor, kuruluk, kalınlaşma, morarma AĞIZ: Somatit, ağızda aseton kokusu TIRNAKLAR: Tırnak yatağında birden fazla yatay beyaz çizgi KİLO: Ödeme bağlı kilo artışı YÜZ,KARIN,EKSTREMİTELER: Yaygın yada periferal ödem, mesanede gerginlik, böbrek kitlesinin artışı GENEL SAĞLIK DURUMU: Yorgunluk, laterji, dikkat azalması PALPASYON BÖBREKLER: Böbreklerin büyüklüğü ve hareketliliği değerlendirilir. Sırtüstü yatar pozisyonda iki elle yapılır. Hidronefroz, polikistik böbrek , böbrek tümörleri ve hassasiyetin arttığı alanlar değerlendirilir. MESANE: Göbeğin üst orta çizgisinden başlayıp, aşağıya doğru palpe edilir. İdrar yaptıktan sonra mesane palpasyonu ile rezidü idrar kontrolü yapılır. Miksiyon sonrası palpasyonla herhangi bir şey hissedilmemesi tam boşaldığının göstergesidir. PERKÜSYON BÖBREKLER • Böbrek ve retroperitoneal bölgede ağrı, hassasiyet ve aşırı sıvı birikimi değerlendirilir. OSKÜLTASYON KARIN ÖN DUVARI, RETROPERİTONEL BÖLGE Abdominal aorta ve böbrek arterlerindeki kan akımı hızı değişiklikleri değerlendirilir. KALP VE AKCİĞERLER Artan sıvı hacmi değerlendirilir. Tanı Yöntemleri İdrar İncelemeleri İdrar miktarı İdrarın kokusu İdrarın reaksiyonu İdrarın Makroskopik İncelemesi İdrarın görünümü İdrarın rengi İdrar dansitesi İdrarın Mikroskopik İncelemesi Glikoz Eritrosit Lökosit Protein Silendir Epitel Kristal İdrar Kültürü Etken olan mikroorganizmayı saptamak amacıyla yapılır. Dilüsyon Testi Fazla su alınmasıyla idrar dansitesinin düşmesi esasına dayanır. Kreatinin Klirensi Vücudun kas ve protein yıkım ürünlerinin böbreklerin glomerül filtrasyon hızına bağlı olarak temizlenebilme yeteneğinin değerlendirilmesi amacıyla incelenmesidir. Normal değer, 85-135 ml/dakikadır. Rezidüel İdrar Testi İdrar yaptıktan sonra mesanede kalan idrar miktarının belirlenmesi için yapılır Böbrek Fonksiyon Testleri Böbrek hastalığının ciddiyetini ve hastalığın klinik durumundaki gelişmeleri değerlendirmek için yapılır. ➢ Renal kan akımı ölçülmesi ➢ Glomerül filtrasyon hızı (GFH) tayini ➢ Tubülar fonksiyonların belirlenmesi (reabsorbsiyon ve sekresyon) ➢ Renal plazma akımı ölçülmesidir. Kan İncelemeleri BUN Kan Üre Nitrojen, kandaki kimyasal atık olan üre nitrojen miktarını gösterir.(ND:5-25 mg/dl) KREATİNİN Kas metabolizması atık ürünüdür.(ND:0.6-1.2mg/dl) Ürik asit (Erkekte: 2,1-8,5 mg/dl, kadında: 2,0-6,6 mg/dl) Sodyum (135-145 meq/litre) Potasyum (3,5-5,0 meq/litre) Kalsiyum (9-10,5 mg/dl) Fosfat (1,8-2,6 meq/litre) Bikarbonat (24-30 meq/litre) Klor (100-110 meq/litre) Protein (6-8,5 g/dl) Radyolojik İncelemeler Direkt Radyografik İncelemeler: Böbreklerin lokalizasyonu ve büyüklüğü değerlendirilir. Üriner sistem taşlarının saptanmasında ve değerlendirilmesinde direkt radyografiler önemlidir. DÜS (Direkt Üriner Sistem) Grafisi: Böbrekler ve idrar yollarının özellikle incelendiği bir tetkiktir. İntravenöz Piyelografi (IVP): İntravenöz kontrast madde uygulamasının ardından belirli aralıklarla yatarak direkt karın grafisi çekilerek yapılır. Böbreklerin boyutları, şekli, anomalileri, fonksiyonu, obstrüksiyon, hidronefroz, taş ve kitle konusunda bilgi sağlar. Retrograd Piyelografi : Sistoskopi sırasında kontrast maddenin doğrudan üreterlere enjeksiyonu ile gerçekleştirilir. Bu yöntem özellikle intravenöz piyelografide görüntüye girmeyen böbrekte, üreter ya da renal pelvisteki tıkayıcı lezyonların tanımlanmasında yararlıdır. Retrograd Sistografi: Kontrast maddenin direkt mesaneye verilmesi ve kontrast madde ile doldurulan mesanenin radyografik incelenmesidir. Miksiyon Sistoüretrografi: Mesaneye kateter yolu ile verilen kontrast maddenin gidişini takiben floroskopik gözlem altında mesane, üreterler ve idrar yapılırken üretranın görüntülenmesine yönelik yapılan incelemedir. Renal Anjiyografi : Femoral arterden kateter ile girilerek opak maddenin verilmesi ile böbrek damarlarının görüntülenmesidir. Böbrek Sintigrafisi: IV yolla verilen radyoopak maddenin böbrek damarlarına ulaşması ve böbrek dokusunda tutulumu izlenerek böbrek perfüzyonu ve böbrek işlevlerinin değerlendirilmesi amacıyla yapılır. Endoskopik İncelemeler Sistoskopi Ucunda optik gözü bulunan ışıklı bir sistoskop aracılığıyla üreterden mesaneye girilerek taş, tümör, ülser ve hematüriye neden olan patolojilerin görüntülenmesi, idrar örneği, biyopsi materyali alınması gibi tanı amaçlı olarak ya da taş, tümör ve yabancı maddelerin çıkarılması, radyoizotop yerleştirilmesi, üreterlerin genişletilmesi gibi tedavi amacıyla uygulanır. Ultrasonografi Non-invazif olması ve kontrast riski olmaması nedeni ile daha çok kullanılmaktadır. Böbrek boyutlarının, renal parankimin ve pelvikaliksiyel sistemin değerlendirmesi yapılabilir. Kistik renal hastalıkların tanı ve izleminde yararlıdır. Doppler tekniğiyle de renal akım değerlendirilebilir. Böbrek Biyopsisi Böbrek hastalıklarının kesin tanısı böbrek biyopsisi ve histopatolojik inceleme ile konulabilir. •Ateş, •Halsizlik •Kilo kaybı gibi genel hastalık belirtilerinden başka ürolojik hastalıklarda gözlenen •Ağrı, •Poliüri, •Noktüri, •Dizüri, •Pollaküri , •Hematüri, •Ödem, •Hipertansiyon, •İdrarda renk değişikliği, •Oligüri, •Anüri, •Üremik semptomlar •Batında kitle hissetmesi gibi belirtiler vardır. Üriner Sistem Hastalıklarında Genel Belirtiler •proteinüri, •sıvı-elektrolit, asit-baz metabolizması bozuklukları, •piyüri de görülür. ALT ÜRİNER SİSTEM ENFEKSİYONLARI Sistit ✓Sistit, mesanenin iltihaplanmasıdır. ✓Genellikle bir enfeksiyon ajanının idrarda çoğalıp mesane duvarını enfekte etmesi sonucu görülür. ✓Zamanında tedavi edilmezse enfeksiyon yayılabilir, böbrekleri de etkileyerek pyelonefrite neden olabilir ve böbreklerde kalıcı hasarlar oluşturabilir. ❖Kadın üretrasının daha kısa olması ve üretranın rektuma yakın olması nedeniyle kadınlarda erkeklerden daha sık görülür. Nedenleri Cinsel ilişki, idrar yolundan yapılan müdahaleler, doğum, nörolojik problemler, mesanede taş veya herhangi bir yabancı cisim varlığı, su tüketiminin az olması ve mesanenin enfeksiyon ajanlarına karşı biyolojik savunma bariyerlerinin yetersiz olduğu durumlar. Belirtiler • • • • • • • • • Çok sık idrara çıkma Disüri Sıkışma şeklinde idrar kaçırma Acil idrara çıkma hissi Noktüri Karnın alt kısmında ağrı İdrarda kan Hematüri görülmesi Nadiren yüksek ateş İdrarın bulanık ve kötü kokulu olması Tanı Yöntemleri ▪ Tanı için genellikle idrar ve kan tahlilleri yeterli olur. ▪ İdrar kültürü ile enfeksiyona sebep olan mikroorganizma saptanarak tanı konur. ▪ Kronik olgularda sistoskopik tetkikler uygulanabilir. Tedavi ve Hemşirelik Bakımı • Tıbbi tedavi yapılır. Hastaya antibiyotik verilir. Hastanın bol su içmesi önerilir. • • • • • • • • • • Hemşire, hastanın yaşam bulgularını takip eder. İlaçlarını zamanında ve uygun dozda kullanması gerektiğini açıklar Hastanın hastalığı ile ilgili bilmesi gereken konularda eğitim verir. Sistit geçiren birey idrarı geldiğinde tutmamalı, tuvalete boşaltmalıdır. Perine temizliğini önden arkaya yapmalıdır. Sık sistit geçiren bireyler ayakta duş almalı, küveti doldurarak yıkanmamalıdır. Pamuklu çamaşır ve rahat giysiler kullanılmalıdır. Üriner bölgeye sıcak su torbası/ped uygulanması ya da ılık duş alma hastanın rahatlamasını sağlar. Hemşire, hastaya semptomlar kaybolsa bile ilaçlarını düzenli kullanmasının önemini anlatmalıdır. Mesaneyi irrite edecek besinler tüketilmemelidir. ÜRİNER İNKONTİNANS Kişide sosyal ve hijyenik sorunlara neden olan, objektif olarak saptanabilen, istemsiz idrar kaçırma olayıdır. Kadınlarda daha sık görülmektedir. o o o o o o o o o o Gebelik Menapoz Risk Genitoüriner ameliyatlar Faktörleri Pelvik kas zayıflığı Hareketsizlik DM İnme Üriner sistemde yaşlanmaya bağlı değişimler Aşırı fiziksel aktivite İlaçlar Urge (Sıkışma) Tipi Üriner İnkontinans: En sık görülen üriner inkontinans tipidir. Ani gelen sıkışma hissi ile idrar kaçırmadır. Az miktarda idrar kaçırma olabileceği gibi tüm mesane de boşalabilir. Stres Tipi Üriner İnkontinans: Yaşlı kadınlarda üriner inkontinansın en sık ikinci nedenidir. Sfinkterdeki hafif bir zayıflık durumunda karın içi basınç arttığı zaman (öksürük, egzersiz, efor, hapşırma gibi) idrar kaçırmadır. Östrojen eksikliği, daha önceki pelvik cerrahi veya sık vajinal doğumla ilişkilidir. Miks Tip Üriner İnkontinans: Sıkışma ve stres inkontinans yakınmalarının birlikte görüldüğü durumlardır. İNKONTİNANS TİPLERİ Taşma (Overflow) Tipi Üriner İnkontinans: Boşalamayan mesanenin maksimum kapasitede dolup damlama tarzında idrar kaçırmanın olduğu üriner inkontinans tipidir. Fonksiyonel Tip Üriner İnkontinans: Hastaların kontrolleri dışında zamanında tuvalete ulaşamamasına bağlı olarak ortaya çıkan idrar kaçırmadır. Depresyon, demans, mobilite problemleri, tuvalete uzak odada bulunma gibi birçok durum buna neden olabilir. Genellikle bakımevi ve hastanede kalan hastalarda sık görülen üriner inkontinans tipidir. Üriner inkontinans için temel değerlendirme öykü ile başlar. Anamnez sonrası sırayla fizik muayene, idrar tetkiki, rezidü idrar tayini (PVR) ve mümkünse 2-3 günlük mesane günlüğü tutulmalıdır. Laboratuvar tetkiklerinden ise glikoz, renal fonksiyonlar ve elektrolitler, tam idrar tahlili ve idrar kültürü öncelikle istenmelidir TANI Tedavi üriner inkontinans tipine göre planlanmalıdır. Geçici inkontinans düşünülüyorsa altta yatan nedenler mutlaka tedavi edilmelidir. TEDAVİ ÜRİNER RETANSİYON İşeyememe veya işeme sonunda mesanenin tam olarak boşaltılamamasıdır. 60 yaş üzerinde sık rastlanır. DM, prostat büyümesi, üretra patolojileri, travma, gebelik vb durumlar sonucu gelişebilir. Tedavide amaç belirti bulguların giderilmesi, retansiyon ve aşırı distansiyonun zararlı etkilerinin önlenmesi ve tedavi edilmesidir. o o o o o o o Önerilen miktar ve zamanda sıvı alın Saat 16 sonrası diüretik kullanmayın Mesane iritasyonuna neden olan maddeler almayın Konstipe olmayın Düzenli işeme periyodu oluşturun Pelvik taban egzersizi yapın ÖNERİLER Sigara kullanmayın NÖROJENİK MESANE Nörolojik sistemdeki bir lezyona bağlı olarak mesaneyi inverve eden sinirlerin etkilenmesi sonucu gelişen işlev bozukluğudur. Spastik (refleks) mesane- atonik (gevşek) mesane görülür. Spastik mesane: Üst motor nöron lezyonuna bağlı olarak mesanenin dolması sırasında basınç artışı veya aşırı refleks kontraksiyonlar olur. Mesanede rezidüel idrar kalır. Atonik mesane: Üst motor nöron lezyonuna bağlı mesane dolarken herhangi bir basınç artışı olmaz, hasta işemek istediğinde mesane kasılmaz. Mesanede fazla miktarda rezidüel idrar kalır. Tanı: Ürodinami testleri ile konulur. En yaygın komplikasyonu enfeksiyondur. Cerrahi tedavi gerekebilir. Böbreğin Anatomik Bozuklukları Anatomik bozukluklara, kromozom anomalileri, gebelikte alınan bazı ilaçlar, gebelikte geçirilen enfeksiyon hastalıkları ve kalıtım neden olabilir. Böbreğin anatomik bozukluklarından toplumda en sık görüleni polikistik böbrektir. Polikistik Böbrek • Böbreklerde çok sayıda kist bulunması halidir. • Bu kistler iyi huyludur ve çok fazla olmadığında böbreğe zarar vermez. • Ancak kistlerin çokluğu böbrek dokusunda basınç oluşturur ve böbrek dokusunun yerini alır. • Bunun sonucunda böbrek fonksiyonları bozularak yetmezlik gelişir. Hastalığın kesin nedeni bilinmemekle beraber otozomal geçiş göstermektedir. ▪ Bel ağrısı, ▪ Karında dolgunluk ve İdrar ve kan tetkikleri, basınç, direkt üriner sistem grafisi ▪ Kistlerin yırtılmasıyla BELİRTİLER (DÜS), bilgisayarlı hematüri, ateş, titreme tomografi ve ve enfeksiyon, ultrasonografi ile tanı ▪ Proteinüri, konur. ▪ Poliüri, Gerekirse histopatolojik TANI ▪ Hipertansiyon, inceleme için biyopsi ▪ Yorgunluk, halsizlik, yapılır. anemi görülür. ▪ BUN yükselir ▪ Böbrek yetmezliğine aday olan bu hastalarda tedavinin amacı mümkün olduğunca yetmezliği engellemek, geciktirmektir. ▪ Bunun için hastalara konservatif tedavi uygulanır. ▪ Hastalığın ileri dönemlerinde hasta diyaliz programına alınır ve böbrek transplantasyonu yapılır. TEDAVİ ÜST ÜRİNER SİSTEM ENFEKSİYONLARI Pyelonefrit •Böbrek pelvisi ve parankiminin inflamasyonudur. •İnflamatuvar sürece genellikle bağırsaklarda normal olarak bulunan bakterilerin invazyonu neden olur. •Bunun yanı sıra proteus, klebsiella, stafilokok ve streptokoklar etyolojide rol oynayan diğer patojenlerdir. •Hastaların çoğunluğunu 15-40 yaş grubu kadınlar oluşturmaktadır. Piyelonefrit, sistitten yukarıya doğru ilerlemekle önce renal medullada sonra da kortekste yayılarak gelişebilir. Akut Pyelonefrit Böbrek pelvisini ve parankimini tutan enfeksiyöz ve enflamatuar bir hastalıktır. En sık etkenler E.coli, proteus ve klebsiella türleridir. Böbrek büyük ve ödemlidir. Kronik Pyelonefrit Kronik piyelonefrit tekrarlayan akut piyelonefrit atakları ile gelişir ve kronik böbrek yetmezliğine ilerleyebilir. Genellikle çocuklukta edinilip erişkinliğe taşınan bir hastalıktır. Çocuklukta en sık nedeni reflüdür. Belirtiler • Ateş, titreme, sıkıntı, yan ağrısı, baş ağrısı, kusma, kilo kaybı • Etkilenen tarafta kostovertebral bölgede hassasiyet, kas ağrısı, künt özellikte ağrı, laboratuvar bulgusu olarak kanda lökositoz, idrarda bol lökosit ve bakteri kümeleri saptanır. • İdrar bulanık ve kötü kokuludur. AKUT •Erken tanı ve tedavi ile komplikasyonları nadirdir. •En ciddi komplikasyonu septisemi ve şoktur. •Özellikle çocuklarda tedavi yetersiz kalırsa kronikleşip kalıcı renal hasar oluşturarak kronik böbrek yetmezliği nedeni olabilir. ❑Perinefritik abse ve pyonefroz ❑Bakteriyemi ❑Hipertansiyon ❑Böbrek taşı ❑Kronik böbrek yetmezliği Enfeksiyonun kana karışarak tüm vücuda yayılması KRONİK Komplikasyonlar Glomerülonefrit ✓Böbrek glomerüllerinin inflamatuvar hastalığıdır. ✓Daha çok 3-10 yaşları arası çocuklarda A gurubu beta hemoltik streptekoklara bağlı gelişen tonsilit, farenjit, larenjit vb. üst solunum yolu enfeksiyonlarından 2-3 hafta sonra ortaya çıkan immün kompleks hastalığıdır. ✓Nefronda, ağırlıklı olarak glomerülde iltihap vardır. Akut Glomerulonefrit Akut glomerülonefrit streptekok antijeni ile buna karşı oluşan antikorların böbrek glomerüllerinde birikmesi sonucu glomerüllerin iltihaplanmasıdır. Belirtiler ve Bulgular • Hematüri (idrar çay renginde ya da kahverengidir.) • Proteinüri • Halsizlik, yorgunluk • Ödem (önce göz kapaklarında ve yüzde) • Hipertansiyon • Dizüri • Anemi • Oligüri < 500ml • Baş ağrısı • Kanda ASO, CRP, BUN, sedimantasyon hızı ve kreatinin değerlerinde yükselme • İdrar dansitesinde yükselme • Glomerüler filtrasyon hızında azalma o o o o o Böbrek yetmezliği Nefrotik sendrom Hipertansiyon Konjestif kalp yetmezliği Asidoz Komplikasyonlar ➢İdrar tahlilleri yapılır. Tanı ➢İdrarda hematüri, proteinüri, Yöntemleri ➢eritrosit ve silendirler araştırılır. ➢Kanda ASO, CRP, BUN, kreatinin ve sedimantasyona bakılır. ➢Kesin tanı için böbrek biyopsisi yapılır. ➢Histopatolojik inceleme sonucunda tanı konur. Kronik Glomerulonefrit ➢ Akut glomerülonefritin sık sık tekrarı, hipertansif nefroskleroz ve hiperlipidemi sonrasında gelişebilir, proteinüri, hematüri ve böbrek işlevlerinin azalması sonucu yavaş gelişen üremik sendrom vardır. ➢Sinsi bir şekilde ilerleme gösterir, sonuçta böbrek yetmezliği gelişir. Uzun yıllar hiçbir bulgu olmadan hastalık kronik bulgularıyla ortaya çıkabilir. Hipertansiyon, BUN ve serum kreatinin düzeyinde yükselme, rutin göz incelemesinde göz damarlarında değişiklikler, retinada kanamalar saptanmasıyla ortaya çıkabilir. Kilo kaybı, huzursuzluk ve noktüri, üremi belirtileri, periorbital ve periferal ödem görülür. Kan basıncı normal ya da çok yüksektir. Hiperkalemi, metabolik asidoz , kronik böbrek yetmezliği gelişir. Belirtiler Nefrotik Sendrom o Glomerul lezyonuna bağlı olarak idrarda 24 saatte 3 gramın üzerinde aşırı proteinüri ile seyreden tablodur. o Glomerüler kapiller membranda ciddi hasar gelişir ve glomerüler kapillerde geçirgenlik artarak hastalık oluşur. • Toksik maddeler (böcek zehirleri, alerjen maddeler, inorganik civa gibi), • Enfeksiyon hastalıkları (sıtma, tifüs gibi), • Metabolizma hastalıkları (diabetes mellitüs, multiple myeloma gibi), • Kolajen doku hastalıkları, • Akut glomerülonefrit, Nedenler • Konjestif kalp yetmezliğidir. ❑En belirgin bulgu yumuşak ve basmakla gode bırakan yaygın ödem ❑Halsizlik, yorgunluk ❑ Anemi Belirtiler ❑ Diare ❑ Proteinüri ❑Hipoalbüminemi ❑Hiperlipidemi ❑Aşırı su tutulumuna bağlı olarak 15-20 kilo alımı ✓ Arterioskleroz ✓ Malnütrisyon ✓ Böbrek yetmezliği (akut ve kronik) ✓ Enfeksiyonlar ✓ Tromboembolik olaylar ▪ İdrar tahlilleri, ▪ Kan biyokimya tetkikleri, ▪ Kesin tanı, böbrek biyopsisi ile konur. Komplikasyonlar Tanı Yöntemleri Böbrek Yetmezlikleri Böbreklerin görevlerini yapamaması ve fonksiyonlarını kaybetmesi durumudur. Akut ve kronik böbrek yetmezliği olarak iki ana kategoriye ayrılır. Akut Böbrek Yetmezliği • Böbreklerin fonksiyonlarını ani ve hızla kaybetmesidir. • Erişkin bir insanda günlük idrar miktarının aniden 400 mililitrenin altına düşmesi ve kanda üre düzeyinin devamlı yükselmesi durumuna akut böbrek yetmezliği denir. ▪ ▪ ▪ ▪ ▪ ▪ ▪ ▪ ▪ ▪ ▪ ▪ Ağır kanamalar, Ağır kusma ve ishaller, Yanıklar, Septik ve anafilaktik şok, Yanlış kan transfüzyonu, Gebelik dönemindeki kanamalar, gebelik zehirlenmesi, sağlıksız koşullarda yapılan düşükler, plesentanın erken ayrılması (plesanta dekolman), İdrar yolları tıkanıklıkları, Büyük ameliyat komplikasyonları, Düzensiz kullanılan ilaçlar, Kalp yetmezliği, Akut böbrek ve damar hastalıkları, Nefrotoksik maddeler (civa, arsanik, kurşun vb.) nedeniyle böbrek dokusunun harabiyeti sayılabilir. Nedenleri Oligüri evresi: Bu evrede nefronlar görevini yapamadığından idrar süzülemez. ➢Bu nedenle günlük idrar miktarı 400 mililitreden az olup bazen bu miktar 100 mililitreye kadar azaldığı gibi bazen hiç idrar yapılmayabilir. ➢Bu evre, 1-2 günden birkaç haftaya kadar sürebilir. ➢İdrar miktarının birden azalmasıyla üre ve diğer maddeler kandan süzülemediği için kanda, potasyum sülfat, kreatinin, fosfor, BUN değerlerinde yükselme, proteinüri, hematüri, halsizlik, bulantı ve kusma, ödem, hipertansiyon görülür. Diürez evresi: Bu evrede nefronlardaki bozukluklar düzelir ve hasta bol miktarda idrar çıkarmaya başlar. •Günde 1-2 litre hatta bazen 3-4 litre idrar çıkarır. •İdrar miktarı artınca kanda biriken maddeler dışarı atılır ve kan biyokimyası normale döner. Belirtiler ve Bulgular Komplikasyonlar ▪ Metabolik asidoz Konvülsiyonlar ▪ Koma ▪ İnsülin direnci ▪ Hipertansiyon ▪ Pulmoner ödem ▪ Pulmoner emboli ▪ Perikardit ▪ Pnömoni Tanı Yöntemleri ➢Hastanın anemnezi alınır ve fizik muayenesi yapılır. ➢Hastanın kanında BUN, kreatinin, ürik asit, potasyum fosfor ve kalsiyuma bakılır. ➢Tam idrar muayenesi yapılır. İdrar miktarına bakılır. ➢İdrarda hematüri, proteinüri vardır. ➢Ultrasonografi, direk batın grafisi, manyetik rezonans ile kesin tanı konur. Kronik Böbrek Yetmezliği Glomerüler filtrasyon hızının geri dönüşümsüz bir şekilde azalması ile karakterize, uzun süren, ilerleyici böbrek fonksiyonlarının irreversible olarak bozulmasıyla, üremi tablosunun ortaya çıktığı böbrek hastalığıdır. Hastalık yavaş gelişir ve başlangıçta az belirti gösterir. o o o o o o o o o o Akut böbrek yetmezliği yapan tüm nedenler Orak hücreli anemi Multipl myeloma Hipertansiyon Enfeksiyonlar Nefrit Dehidratasyon Kanamalar Diabetes mellitus Glomerulonefrit, kronik piyelonefrit ve idrar retansiyonu gibi çeşitli böbrek hastalıklarının komplikasyonu Nedenleri ❑ Kanda üre ve kreatininin ölçülmesi ile konulur, yetmezlik durumunda yükselir. ❑ Ayrıca teşhis koymak ve yetmezliğin nedenini anlamak için idrar tetkiki, kreatin klirensi,GFH, radyolojik inceleme, kanın biyokimyasal incelenmesi ve böbrek biyopsisi yapılır. Tanı Yöntemleri Glomerül filtrasyon hızı: her iki böbrekten dakikada yaklaşık 1200 ml kan geçer ve 24 saatlik sürede bu geçen kanın yaklaşık 180 lt si glomerüllerden süzülür, %99 u geri emilime uğrar. Geriye kalan miktar idrar olarak dışarıya atılır. Glomerüllerden belli bir zaman diliminde süzülen miktar GFH olarak tanımlanır. ❖ Erkekte ND: 125 ml/dak, kadında %10 daha azdır. • GHF yeterli kan akımı ve glomerüllerde yeterli basıncın sürdürülmesine bağlıdır. • Hipotansiyon, onkotik basınçta azalma, obstürüksiyonlar GHF nı etkilerler. Tanı Yöntemleri KBY DE EVRELEME Son dönem böbrek yetmezlikli hasta SEMPTOMLAR • Halsizlik, çabuk yorulma • İştahsızlık, kilo kaybı • Kaşıntı • Bulantı-kusma, diyare • Parestezi • Huzursuz ayak • Bilinç değişiklikleri • Kanamalar • Nefes darlığı • Göğüs ağrısı • Öksürük, balgam ⚫ ⚫ ⚫ ⚫ ⚫ ⚫ ⚫ ⚫ ⚫ ⚫ BULGULAR Hipertansiyon Solukluk Kirli sarı cilt rengi Ciltte kaşıntı izleri Ciltte ekimozlar Kalp yetmezliği bulguları Perikardial frotman Aritmi Ödem Nörolojik bulgular • • • • • • • • Hiperkalemi Hiperfosfatemi Perikardit Perikardiyal efüzyon Perikardiyal tamponat Hipertansiyon Anemi Üremik kemik hastalığı ve metatastik kalsifikasyon Komplikasyonlar • Tıbbi tedavi ve diyet düzenlenir. • GFH 15ml/dk nın altında ise diyaliz uygulanır. • Hastalığın ilerleyen dönemlerinde gerekirse böbrek transplantasyonu yapılır. • İdame tedavide diyalize başlanmadan önce konservatif tedavi yapılır. • Komplikasyonların önlenmesi ya da geciktirilmesi için antiasid, antihipertansif, eritropoetin, demir preperatları, fosfat bağlayıcı ajanlar ve kalsiyum bileşikleri ile tedavi uygulanır. TEDAVİ • • • • • • • • • • • Elektrolit dengesizliği Sıvı volüm fazlalığı Sıvı volüm eksikliği Yetersiz solunum Enfeksiyon riski Travma riski Aktivite intoleransı Beslenme sürecinde değişim Deri bütünlüğünde bozulma riski Oral mukoz membranda değişiklik Sağlığın sürdürülmesinde değişim • Bağırsak boşaltımında değişim • Konstipasyon • Bağırsak boşaltımında değişim • Diyare • Beden imajında bozulma • Ağrı • Yorgunluk • Bilgi eksikliği • Düşünce sürecinde değişiklik • Anksiyete • Güçsüzlük/Ümitsizlik • Aile sürecinde değişiklik • Evdeki sorumluluklarını sürdürmede yetersizlik • Cinsel fonksiyon bozukluğu • Sosyal izolasyon • İdrar atımının azalması, diyette fazla sodyum ve su alımına bağlı sıvı volüm fazlalığı, • İştahsızlık, bulantı, kusma, diyette sınırlamalar ve ağız mukozasındaki değişikliğe bağlı beslenmede değişiklik (beden gereksiniminden az beslenme), • Yorgunluk, güçsüzlük, anemiye bağlı aktivite intoleransı • Başkalarına bağımlı olma, rol değişikliklerine bağlı benlik saygısında bozulma, • İnvaziv girişimler, immün yanıtta bozulmaya bağlı enfeksiyon riski, • Hastalık sürecine bağlı anksiyete, • Sağlık durumunda değişikliğe bağlı baş etmede yeterzislik. Hemşirelik Tanıları ▪ Hastanın yaşam bulguları takip edilmelidir. ▪ Hasta her gün tartılmalıdır. ▪ Hastaya TA ölçümü öğretilmeli; ödem, hiperkalemi ve diğer elektrolit dengesizliklerinin bulgu ve belirtileri konusunda eğitim verilmelidir. ▪ Hastaya ilaçlar, dozlar ve sık görülen yan etkiler çok iyi anlatılmalıdır. ▪ Hasta ve ailesine diyaliz ve transplantasyon hakkında gerekli bilgiler verilmelidir. ▪ Hasta ile etkin iletişim kurulmalı ve empati yapılmalıdır. ▪ Hemşire, hasta ve ailesine psikolojik destek vermeli, gerekirse ilgili alanlara yönlendirmelidir. ▪ Hasta günlük yaşam aktivitelerine katılım için cesaretlendirilmelidir. ▪ Hasta ve ailesine diyete kesinlikle uyulması gerektiğinin önemini anlatılmalıdır. Hemşirelik bakımı • Diyetisyen ve hemşire aileyle sık sık bir araya gelerek diyet planlanmasına yardımcı olmalıdır. ▪ Diyette sıvı kısıtlaması yapılır. Bir gün önce çıkardığı sıvı + 500 ml ilavesiyle alacağı sıvı hesaplanır. ▪ Diyet her hasta için özel olarak düzenlenir. Laboratuvar bulgularına göre diyet ayarlaması yapılır. ▪ Protein, sodyum, fosfat, potasyum kısıtlı diyet, sıvı ve enerji ayarlaması yapılır. ▪ Hemodiyalize giren ve diyaliz bekleyen hastaların diyetleri, durumlarına göre düzenlenir. ▪ Kronik böbrek yetmezliği olan hastalarda, hemodiyaliz tedavisi sırasında kanın hemodiyaliz aletinde tutulması sonucu demir eksikliği anemisi gelişebilir. ▪ Hipertansiyon ve ödem varsa diyette sodyum kısıtlanır. Böbrek Taşları • Böbrek taşı oluşumu; kristeloidlerin konsantrasyonunun artması, idrar volümde azalma ve kristeloidlerin çözünürlüğünü azaltan pH değişiklikleri ile meydana gelir. • İdrarla atılamayan ve biriken kristaller nedeniyle oluşur. • Görülme oranı sıktır. Taş oluşumunda genetik, coğrafik özellikler, beslenme alışkanlıkları yer almaktadır. Böbrek taşları; • • • • Kalsiyum oksalat Magnezyum sülfat Ürik asit taşları Sistin taşlarından oluşur. ➢Aralıklı olarak bel ve yan ağrısı en çok görülen belirtidir. ➢Taşın ilerlemesi ile ağrı, karın ve kasıklara kadar ilerler. ➢Hematüri, disüri, bulantı, kusma görülür. ➢Taş, idrar yollarını tıkamış ise anüri görülebilir. Belirtileri Tanı Anamnez, fizik muayenesi, idrar tetkiki, direkt üriner sistem grafisi, ultrasonografi ve tomografi ile konulur. Tedavi •Çoğu böbrek taşı kendiliğinden düşer. •Taşın düşmediği durumlarda; ESWL(extracorporeal shock wave lithotripsy) adı verilen cihaz vücut dışından taşın olduğu bölgeye "sadme dalgaları" göndererek taşlara ulaşır ve bu dalgalar yardımıyla taşları kırar ve küçük parçalara ayrılan taşlar idrar yoluyla vücuttan atılır. • Kendiliğinden düşmesi için sıvı yüklemesi yapılabilir, • Şok dalgası ile taşlar kırılarak düşürülmesi sağlanabilir, • Cerrahi yollarla taş alınabilir . İLAÇLAR Diüretikler Diüretikler nefronun çeşitli bölgelerinden sodyumun geri emilmesini önler. Sodyum ve klor gibi iyonlar idrara geçerken osmotik dengeyi koruyabilmek için suda bu iyonlarla dışarı atılır. Böylelikle diüretikler idrar miktarını artırırken kanın iyon içeriği ile beraber pH’sınıda değiştirir. Tübüler Transportun Nondiüretik İnhibitörleri Bu ilaçlar, organik anyonlar (ürik asit) ve katyonların transportunda etkilidirler. Transport proksimal tübülde gerçekleşir. Organik bileşikler sodyumun difüzyonu ile birlikte hücreye girer. Hücreden lümene organik iyon taşıyıcıları ile atılır. Renin Anjiotensin Sistemini Etkileyen İlaçlar Böbrek korteksi üzerinden renin salınımı yapılır. Renin salınımı, arteriyel basıncın düşmesi, böbrek korteksine ulaşan sodyum miktarı, distal tübülde artmış sodyum miktarı, sempatik aktivasyonun uyarılması gibi durumlar sonucu artar. ACE İnhibitörleri Anjiotensin I’den anjiotensin II üretimini engellerler. Anjiotensin II ve aldesterondan kaynaklanan periferik damar direnç artışı ile sodyum – su retansiyonu üzerine ters etki gösterirler. Vazodilatatör etki gösteren bradikinin inaktivasyonunu önleyerek kan basıncını azaltırlar Anjiotensin II Reseptör Antagonistleri Anjiotensin II reseptörleri, anjiotensin II’nin etkilerini azaltmada etkilidir. Diyalizde Kullanılan İlaçlar Amino Asit (EAS-Oral, Ketosteril, Aminess vb.): Yeterli beslenemeyen hastalarda protein ihtiyacını karşılamak için kullanılır. Vitamin D3 (Rocaltrol, One-Alpha, vb.): Kemik hastalığını önlemek için kronik böbrek yetmezliği olan hastalarda kullanılır. Fosfat Bağlayıcılar (Phos ex, Kalsiyum Karbonat, Alüminyum Hidroksit): Kandaki fosfor-kalsiyum dengesini sağlamak. Heparin: Karın içinde oluşan fibrinlerin kateteri tıkamasını önlemek için ve drenaj problemlerini ortadan kaldırmak için kullanılır. Eritropoetin (Eprex,Recormon): Anemi tedavisinde kullanılır. IV ya da SC olarak haftada üç kez uygulanabilir. Soğuk zincirdir. Demir (Ferrosanol, Venofer, vb.): Demir eksikliğine bağlı kansızlığı önlemede kullanılır. FolikAsit (B6 Vit.): İnsan vücudundaki kırmızı, beyaz kan hücreleri ile pıhtılaşma hücrelerinin yapımında rol oynar. Carnitin:Levo-karnitin insanlarda enerji metabolizması için gerekli olan doğal bir maddedir. Uzun zincirli yağ asidlerinin hücre içinde mitokondriye girişini kolaylaştırır. IM kullanımı daha uygundur. SİNDİRİM SİSTEMİ HASTALIKLARI ve HEMŞİRELİK BAKIMI Dr.Öğr.Üyesi Pınar Zorba Bahçeli 2 Sindirim Sistemi Ağız Farinks Özefagus Mide İnce ve Kalın Bağırsak Karaciğer, pankreas ve safra kesesi yardımcı organlardır. 3 Sindirim sisteminin fizyolojik işlevleri Organizmanın sıvı-elektrolit ve besin gereksinimini karşılamak Motilite Sekresyon Sindirim Absorbsiyon Besinlerin artıklarını atmak (eliminasyon) SİNDİRİM SİSTEMİ YAPILARI 4 5 TÜKÜRÜK BEZLERİ Besinlerin görülmesi ve kokusunun alınmasıyla birlikte tükrük bezleri uyarılır ve sıvı (tükrük) salgılanır. Tükürük içinde su, mukus ve amilaz (+) Tükürüğün görevi; Kayganlığı sağlamak Suda çözünen maddeleri eritmek Karbonhidratları küçük moleküllere dönüştürerek kimyasal sindirimi başlatmak 6 TÜKÜRÜK BEZLERİ 3 çift tükürük bezi (+) 1. Sublingual 2. Submandibular 3. Parotis 2 farklı tip sekresyon içerir: 1.Seröz Sekresyon; içinde nişastanın sindirimi için gerekli bir enzim olan “pityalin” bulunur. 2.Müköz Sekresyon; Kayganlığı sağlar. Gıdaların sindirim kanalı boyunca kolayca kaymalarını sağlar. Mukoza tabakasının yüzeyini örten epitel hücrelerini sıyrılmaya, zedelenmeye ve kimyasal zararlara karşı korur. 7 MİDENİN SALGILARI 8 İNCE BAĞIRSAKLAR Yağların esas emilimi • Pankreatik lipaz • Barsak lipazı • Safra tuzları ile emülsiyon haline getirilerek gerçekleştirilir. Proteinler •Tripsinin etkisi ile aminoasitlere dönüştürülür. Karbonhidratlar •Pankreatik sekresyon ile monosakkaritlere dönüştürülür. 9 İnce bağırsaklardan; Karbonhidrat, yağ ve proteinler Elektrolitler Bazı ilaçlar Yağda eriyen vitaminler (ADEK grubu) B kompleks vitaminler ve C vitamini EMİLİR SİNDİRİM 10 Ağız Pityalin Nişastayı dekstrin, maltoz, glikoza Farenks Lipaz Trigliseridi monogliseride Mide Pepsin Proteini monopeptite HCL Proteini aminoaside Lipaz Trigliseridi monogliseride Bağırsak Amilaz Nişastayı dekstrin, maltoz, izomaltoza Maltaz Maltozu glikoz, glikoza Laktaz Laktozu glikoz, galaktoza Sukraz Sukrozu glikoz, fruktoza Aminopeptidaz Polipeptite aminoaside Dipeptidaz Dipeptiti aminoaside Pankreas Tripsin Proteini aminoaside Lipaz Trigliseridi monogliseride SİNDİRİM SİSTEMİNİ DÜZENLEYEN MADDELER 11 Kolesistokinin Asetilkolin Besinleri koklama, görme ve çiğneme ile salınır Gastrik asit salınımını artırır Norepinefrin Midenin gerilmesi ile salınır Gastrik asit salınımını artırır Gastrin Midenin gerilmesi ile salınımı artar Duodenumda yağ bulunması ile salınır Safranın akıtılmasını ve pankreatik enzim salınımını artırır Sekretin Duodenumda kimusun pH’sı 4-5’in altında olması ile salınır Pankreatik enzim salınımını artırır Histamin Gastrik bezlerinden salınır Gastrik asit üretimini artırır 12 SİNDİRİM SİSTEMİNİN İNERVASYONU (SİNİRSEL KONTROLÜ) Sindirim sisteminin hareket ve salgıları temel olarak 3 yolla gerçekleşmektedir. Bu yollar: Enterik sinir sistemi (İntramural pleksus) Otonom kontrol Afferent sinirlerdir 13 SİNDİRİM SİSTEMİNİN İNERVASYONU (SİNİRSEL KONTROLÜ) 1. İntramural pleksus iki kısımda incelenebilir. a. Miyenterik pleksus (auerbachpleksus): Dışta seyreden longitüdinal ve içte seyreden sirküler kas tabakası arasındadır. Sindirim sisteminin hareketlerinden sorumludur. b. Meissner pleksus: Submukozada bulunur, salgı fonksiyonlarını düzenler. 2. Otonom kontrol; Sempatikler ve parasempatikler ile olur. Sempatik sinirlerin uyarılması ile mide, barsak hareketleri azalırken, sfinkterler inhibe olur. Parasempatik sinirlerin uyarılması ile mide ve barsak hareketleri artar, sfinkterler gevşer. 3. Afferent sinirler; Mukozanın irritasyonu, distansiyon ve barsak içindeki bazı kimyasal maddeler tarafından uyarılır. SİNDİRİM SİSTEMİNİN DEĞERLENDİRİLMESİ 14 Sağlık Öyküsü Sindirim sistemine ait belirtiler Kullandığı ilaçlar Radyolojik İncelemeler (Direkt ve baryumlu) Endoskopik İncelemeler Geçirilmiş hastalıklar ve aile öyküsü Özofagogastroduedenoskopi Mesleği, yaşam tarzı, alışkanlıkları Rektoskopi Fiziksel Değerlendirme Peritonoskopi Tanı Testleri ERCP (Endoskopik Retrograt Kan, İdrar, Feçes incelemeleri Kolanjiopankreatografi) 15 SİNDİRİM SİSTEMİNİN DEĞERLENDİRİLMESİ Ultrasonografi (USG) Gastrik Analiz Bilgisayarlı Tomografi (BT) Magnetik Rezonans Görüntüleme (MRG) Radyonükloid Görüntüleme Visseral Anjiografi Bazal hücre sekresyon testi için hastaya nazogastrik tüp yutturulur ve 15 dakikada bir, bir saat süreyle mide suyu alınır. Gastrik asit stimulasyon testinde, mide Kolesistografi salgısını uyaran bir madde (histamin) Karaciğer Biyopsisi verilir ve 3 saat süreyle mide suyu toplanır ve değerlendirilir. SİNDİRİM SİSTEMİ HASTALIKLARI 16 ÖZEFAGUS HASTALIKLARI 17 3 grupta ele alınmaktadır: 1. Nöromusküler bozukluğa bağlı 2. Peristaltizmin olarak lokmanın bozulmasına 3. Lümeni taşınmasındaki bağlı sorunlar daraltan ya da sorunlar tıkayan organik bir nedene bağlı sorunlar ÖZEFAGUS HASTALIKLARI-SEMPTOMLAR Pirozis (Retrosternal yanma): Mide içeriğinin Hematemez: Kanlı kusma özefagusa reflüsü sonucunda substernal bölgede Siyalore: cisim ve tıkayıcı hastalıklar nedeni ile refleks yolla hissi. tükürük salgısının artmasıdır. Odinofaji: Özefagusun organik bir hastalığına kokusu (halitosis): Ağız ve boğaz kronik özofajit, atrofık gastrit, pilor stenozu ve infeksiyonlarda görülür. özofagusu terk ettikten sonra ağrı kaybolur. Disfaji (yutma güçlüğü): Besinlerin farinksten mideye ulaşıncaya kadar herhangi bir noktada Ağız hastalıkları dışında, özofagus divertikülleri, duyulan ve oral alımı kısıtlayan ağrıdır. Besin, yabancı oluşan ve bazen boğaza kadar yayılan yanma bağlı olarak yutma sırasında substernal bölgede Özefagusta Özefagial kolik: Ciddi reflüye (geriye gelme) bağlı ağrı Regürjitasyon: Regürjitasyon, mide veya yarattığı takılma hissidir. Orofarinks veya özofagus özofagus içeriğinin spontan olarak ağıza kaynaklı olabilir. gelmesidir. Geceleri sırt üstü yatarken, öne Ruminasyon: Ağza gelen içeriğin tekrar yutulması eğilirken ağır kaldırırken meydana gelebilir. 19 GASTROÖZEFAGEAL REFLÜ HASTALIĞI (GÖRH) Asit mide içeriğinin ya da alkalen ince barsak sekresyonunun özefagusa regürjitasyonu nedeniyle gelişen akut ve kronik enflamatuar değişikliklerdir. 20 GASTROÖZEFAGEAL REFLÜ HASTALIĞI (GÖRH) Midenin aşırı yüklenmesi, kardiyanın gevşek olması midenin asidik sıvı içeriğinin özefagusa kaçmasına neden olur. Pirozis tanı koyduran en temel belirti Göğüs kemiği arkasında yanma Regürjitasyon, geğirme, acı- ekşi tat, sternum boyunca hissedilen yanma, disfaji, ağrı, ses kısıklığı, sürekli öksürük, halitosis, boğazda ağrı Öykü alma, endoskopi, baryumlu film ve sintigrafi ile tanı konur. Tedavisi tıbbi tedavi ve yaşam tarzı değişiklikleridir. Tıbbi tedavide antiasit, H2 reseptör blokerleri, proton pompa inhibitörleri (PPI) verilir. GÖRH-YAŞAM TARZI DEĞİŞİKLİKLERİ 21 Azar azar ve sık sık yemek Yatmadan önce yemek yememek Sigara, kahve, alkol kullanmamak Çikolata vb. gıdalar yememek Gazlı ve asitli içeceklerden uzak durmak, Yatmadan 1 saat önce ve yemeklerden 1 saat sonra antiasit kullanmak, Diyetteki yağ miktarını azaltmak Yatağın başını yükseltmek Fazla kilonun verilmesi ÖZEFAGUS HASTALIKLARI 22 Özefagus Varisleri; Portal basıncın artmasına neden olan durumlara bağlı olarak gelişir. İntrahepatik ya da ekstrahepatik blokaja bağlı olarak portal sistem içinde sıkışan kanın özefagus venleri içine yüksek basınç altında dolması sonucu yaşamsal önemi olan kanamalar meydana gelebilir. Skleroterapi, balon tamponadı, cerrahi tedavi gibi yöntemler ile tedavi edilir. ÖZEFAGUS HASTALIKLARINDA HEMŞİRELİK BAKIMI 23 Ağrının lokalizasyonu, süresi ve yayılımı yönünden hasta değerlendirilmeli Hastaların ağrılı dönemlerinde istirahati sağlanmalı Stres yaratan faktörler belirlenmeli ve onlarla baş etmede gerekli destek sağlanmalı İlaçların hekim istemine uygun olarak düzenli alınması sağlanmalı (genellikle antiasitler yemeklerden bir saat sonra, antikolinerjikler yemeklerden 30 dakika önce ) Aspirin, steroid ve antienflamatuar ilaç kullanımından kaçınılması konusunda eğitim verilmeli Diyet düzenlemesinde hastanın ağrıya neden olan tüm yiyeceklerden uzak durması, küçük sık öğünlerle beslenmesi sağlanmalıdır. Kafein, alkol ve sigara alması engellenmelidir. MİDE HASTALIKLARI 24 Midenin asit salgısından kendini koruma mekanizmaları Mukus sekresyonu Bikarbonat salınımı Prostoglandinler (mukus ve bikarbonat sekresyonunu uyarır, kan akımını artırır) Hücresel savunma ve yenilenme Kan dolaşımı Bu faktörleri bozan/etkisiz hale getiren durumlarda GASTRİT ortaya çıkmaktadır. GASTRİTLER 25 Mide mukozasının akut ve kronik inflamasyonu Sınıflandırılması 1. Erozif ya da hemorajik gastrit 2. Erozif olmayan gastrit 3. Özel gastritler Erozif /hemorajik gastrit; Mukozayla sınırlı yüzeysel erozyonlar (ülserler) lokalize ya da diffüz olabilir. Bazı ilaçlar (aspirin, NSAİ), stres ve alkole bağlı olabilir GASTRİTLER 26 Erozif olmayan gastrit; 3 grupta incelenir Tip A: midenin fundus ve gövdesini etkiler, otoimmün olabilir Tip B: midenin antrumunu etkileyen kronik bir gastrittir. Helikobakter pilori neden olur Atrofik gastritler: fundal bezlerin tümüyle kaybı, hafif enflamasyon, gastrik mukozada incelme vardır. Özel gastritler: Mide mukozasında streptokok, stafilakok, E. Coli gibi etkenlere bağlı olarak gelişir. H. PYLORİ 27 Mide asidini nötralize eden üreaz enzimi ile asidik ortamda yaşar, spiral yapısı ile mukus tabakasını inceltir, doku hasarı ve ülser oluşturur GASTRİTLER 28 Ani gelişen (akut) gastritte; Abdominal rahatsızlık, baş ağrısı, bulantı kusma, iştahsızlık, hıçkırık görülebilir. Kronik gelişen gastritte; B12 vitamin eksikliği, iştahsızlık, yemekten sonra yanma hissi, bulantı kusma, geğirme, ağızda ekşimsi tat gibi belirtiler görülür. Tanı: Sindirim sisteminin radyolojik olarak görüntülenmesi, endoskopi, H.pylori infeksiyonuna karşı oluşan antikorları belirlemek için üreaz testi yapılır. GASTRİTLER 29 Tedavi ve bakım Nedene yönelik tedavi yapılmalı Hasta yatak istirahatine alınmalı İlaçlar önerildiği gibi verilmeli Semptomlar değerlendirilmeli Hasta ağızdan alabiliyorsa irrite etmeyen diyet önerilmeli, semptomları arttıran yiyeceklerden ve içeceklerden sakınılmalı Yaşam tarzını düzenlemesine ilişkin eğitim verilmeli Sigara, alkol tüketilmemesi gerektiği söylenmelidir. ÜRE-NEFES TESTİ 30 1. A nasal cannula is placed on the patient and connect to the port on the BreathID device. 3. The patient drinks a solution enriched with 13C-urea, and the operator presses the OK button. 2. The Patient breathes normally and the device automatically samples her baseline. This step normally takes 2-3 minutes. 4. The BreathID continues to sample the patients breath, until enough data is collected. PEPTİK ÜLSER 31 Asid ve pepsinin zararlı etkisi ile mide ve duodenum mukozasında oluşan, Muskülaris mukozayı geçen, Sınırları belirli doku kaybıdır. Geliştiği yere göre adlandırılır: Örn; Özefageal, Gastrik, Duodenal, Zollinger Ellison… Patogenezinde pepsin ve asit sekresyonunun artması ve normal mukoza savunma faktörlerinin azalması temel rol oynamaktadır. H. Pylori, NSAİİ ve aspirin, sigara, stres, genetik yatkınlık riski artıran diğer agresif faktörlerdir. PEPTİK ÜLSER-SEMPTOMLAR 32 Belirtiler kişiden kişiye değişiklik göstermekle birlikte genel olarak; Hazımsızlık, ağrı, bulantı-kusma, regürjitasyon Gastrik ülserde; sol üst epigastriumda, sırtta ve üst abdomende yanma ya da gaz baskısı; yemeklerden 1-2 saat sonra ağrı, gıda alımıyla rahatsızlığın artması Duodenal ülserde, orta epigastrium ve üst abdomende yanma, kramp, baskı tarzı ağrı, yemeklerden 2-4 saat sonra ve gün içinde ağrı, periyodik ve ataklar tarzında ağrı, antiasitler ve gıdalarla ağrıda azalma Tanı: Anamnez, Baryumlu üst GİS radyografisi, Özofagogastroduedenoskopi PEPTİK ÜLSER-TEDAVİ 33 Medikal ve cerrahi tedavi uygulanmaktadır. H. Pylori (+) ise kombine antibiyotik tedavisi+PPI (3lü tedavi) H. pylori (-) ise proton pompa inhibitörleri veya H2 reseptör antagonistleri Antikolinerjik ve antimuskarinikler Laksatifler PEPTİK ÜLSER-KOMPLİKASYONLARI 34 Kanama Perforasyon Penetrasyon Fistül Obstrüksiyon 35 PEPTİK ÜLSER-HEMŞİRELİK BAKIMI Hastaların ağrılı dönemlerinde istirahati sağlanmalı Stres yaratan faktörlerin belirlenmesi ve onlarla baş etmede gerekli destek sağlanmalı İlaçlar hekim istemine uygun olarak düzenli verilmeli Aspirin, steroid ve antienflamatuar ilaçları almaktan kaçınmaları konusunda eğitim verilmeli Diyet düzenlemesinde hastanın ağrıya neden olan tüm yiyeceklerden uzak durması, az ve sık öğünlerle beslenmesi sağlanmalı. Kafein, alkol ve sigara alması engellenmelidir. BAĞIRSAK HASTALIKLARI 36 Enflamatuar Bağırsak Hastalıkları Kolitis Ülseroza (Ülseratif Kolit) Crohn Hastalığı Kolitis Ülseroza (Ülseratif Kolit) 37 Kolonun, nadir olarak da terminal ileumu tutan, barsak mukozası ve submukozanın konjesyon, ödem, ülserasyonu ile seyreden kronik, enflamatuar bir hastalığıdır. Barsak duvarında belirgin distansiyon, ülserler ile duvar incelmesi vardır. Etyolojisi net olmamakla birlikte çevresel ve genetik faktörlerin etkili düşünülmektedir. Bu hastalarda süte karşı alerji olduğu saptanmıştır. Rektal kanama, kanlı-mukuslu diyare ve tenezm Ateş, terleme, halsizlik, bulantı, kusma, anemi görülebilir. Relaps ve remisyonlarla seyreder. Tedavide; Aminosalisilatlar, kortikosteroidler, Antispazmolitikler, Sedatifler kullanılır. olduğu 38 Kolitis Ülseroza (Ülseratif Kolit) Crohn Hastalığı (Rejional Enterit) 39 Başlangıçta ince barsak mukozasının daha sonra tüm tabakaların bilinmeyen bir etkene karşı kronik granülomatoz enflamasyonel yanıtıdır. Diyare Karın ağrısı İştahsızlık Rektal fistül Crohn Hastalığı (Rejional Enterit) 40 Tedavi: Kortikosteroidler İmmünsüpresifler ***Hastalar TPN ile beslenerek bağırsaklar dinlendirilir. Komplikasyonu: Malabsorbsiyon 41 ENFLAMATUAR BAĞIRSAK HASTALIKLARINDA HEMŞİRELİK BAKIMI Hastanın durumu değerlendirilmeli ve kendi bakımına katılımı sağlanmalı Hastaya emosyonel stresten kaçınması gerektiği ve yatak istirahati tavsiye edilmeli Hastanın tedavi ve sınırlamalara uyumu sağlanmalı Perianal absesi olan hastalara özel cilt bakımı yapılmalı Yatak istirahati ve diyet yönetiminin önemi, perianal bakım, ilaçların yan etkileri ve stresle baş etme yöntemleri konularında eğitim verilmelidir. İRRİTABL BARSAK SENDROMU (IBS) SPASTİK KOLON 42 Kolonun fazla kasılması sonucu kronik, nonenfeksiyöz bir irritasyonu Temel sorun uyarılara karşı GİS’in aşırı cevabı Duygusal olarak stresli kişilerde daha çok görülür. Diyare ve konstipasyon periyotları ile seyreder. Ağrı (defekasyon ile geçen), Gaitada değişim (sertleşme/yumuşama) Mukuslu gaita, Karında şişlik hissi ve aşırı gaz, bulantı, kusma ve karın ağrısı görülür. IBS-TEDAVİ ve HEMŞİRELİK BAKIMI 43 Tedavi: Semptomatik Antispazmotikler ve sedatifler Hemşirelik Bakımı: Konstipasyonu var ise lifli besinler verilmeli, kafeinli ve asitli yiyeceklerden uzak durulmalıdır. Hastanın çok yağlı besinler, aşırı baharat ve mayalı yiyeceklerden uzak duracağı bir diyet önerilmelidir. Sık aralıklarla az az beslenmesi sağlanmalıdır. Bol sıvı alımı sağlanmalıdır. Düzenli defekasyon alışkanlığı edinmesi için eğitim verilmelidir. Hastaya egzersiz yapması önerilmelidir. Hastanın stres, alkol ve sigaradan uzak durması önerilmelidir. 44 KARACİĞER, PANKREAS ve SAFRA KESESİ HASTALIKLARI KARACİĞER 45 Sağ üst kadranda yer alır 1200-1500 gr ağırlığındadır Dışı glisson zarı ile kaplıdır. 46 KARACİĞER FONKSİYONLARI 47 Protein Metabolizması Yağ Metabolizması Aminoasitlerin deaminasyonu sonucu NH3 açığa çıkar NH3 ün üreye dönüştürülmesi Plazma proteinlerinin sentezlenmesi Protein depolanması Karbonhidrat Metabolizması Glikojen depolanması Glukoneogenezis, glikogenez ve glikogenoliz Yağ asitlerinin oksidasyonu (asetoasetik asit ve ß hidroksibütirik asit) Lipoprotein, kolesterol ve fosfolipid yapımı Karbonhidrat ve proteinlerin yağa çevrilmesi Lesitin sentezi KARACİĞER FONKSİYONLARI 48 Hemostaz ve Hematopoetik Fonksiyonu Detoksifikasyon ve Filtrasyon Fonksiyonu Fibrinojen, protrombin, faktör V ve VII yapımı İlaç metabolizması K vit. yapımı Kuppfer hücreleri ile fagositoz Eritrosit yıkımı Hormonların yıkım yeri Heparin (+) Depo Fonksiyonu A, D, E, K vit. B12 vit. Cu ve Fe depolama Isı regülasyonu Isı reseptörlerinin uyarılmasıyla k.c.de kimyasal reaksiyonların veya Safra yapımı 49 KARACİĞER HASTALIKLARINDA ORTAK BELİRTİLER SARILIK (İKTERUS) Kanda bilirubin miktarının artmasına bağlı olarak derin doku, deri ve skleranın sarı renkte olmasıdır. Temel olarak 3 nedenle gelişir: 1. Karaciğer hücrelerinin fonksiyon bozukluğu sonucu (hepatik sarılık) 2. Karaciğer hücreleri sağlam olduğu halde aşırı RBC yıkımı nedeni ile fazla bilirubin açığa çıkması (prehepatik sarılık) 3. Karaciğer hücrelerinin ve RBC yıkımının normal olmasına rağmen safra kanallarında bir obstrüksiyon olması (tıkanma sarılığı-posthepatik sarılık) Sarı sklera, sarı-turuncu deri, çay rengi idrar, kaşıntı, halsizlik ve anoreksia belirtileri verir. BİLİRUBİN METABOLİZMASI 50 KARACİĞER HASTALIKLARINDA ORTAK BELİRTİLER 51 Safra salgısının duedonuma yeterince akıtılamaması Bağırsaklarda Yağların yeterince emilememesi sterkobulin oluşmaması Gaitanın renksiz olması Yağların gaita ile atılması AKOLİK GAİTA STEATORE (CAMCI MACUNU) (YAĞLI GAİTA) KARACİĞER HASTALIKLARINDA ORTAK BELİRTİLER 52 Karında Asit ve Ödem Asit, periton boşluğunda sıvı toplanmasıdır. Nedenleri Albümin sentezinde Kolloid ozmotik basınçta K.c.de aldosteronun yeterince yıkılamaması nedeniyle Na ve su retansiyonu Periton zarının reabsorbsiyon yeteneğinin sonucu karında sıvı birikir. Karında toplanan sıvının lenfatik drenaj ve venöz dönüşü engellemesi nedeni ile ÖDEM Sıvının periton boşluğunda toplanması ile dolaşımdaki etkin sıvı hacmi azalır ve kompansatuvar mekanizmalar harekete geçerek ADH ve aldosteron salınımı ile organizmada sodyum ve su tutulur, ödem tablosu ağırlaşır. KARACİĞER HASTALIKLARINDA ORTAK BELİRTİLER 53 Ağrı Karaciğerde oluşan inflamasyon glisson zarının gerilmesine neden olur ve ağrı sağ üst kadranda oluşur Palmar Eritem Nedeni bilinmemektedir. Beyaz Tırnak, Dupuytren Kontraktürü Nedeni bilinmemektedir. Kaput Meduza Umblikal venler ile anastomoz halinde olan portal venin hipertansiyonu nedeni ile Yorgunluk-Halsizlik Enerji metabolizmasının azalmasına bağlı olarak gelişir Çok sık rastlanır. KARACİĞER HASTALIKLARINDA ORTAK BELİRTİLER 54 İştahsızlık, Bulantı-Kusma, Kilo Kaybı NH3 düzeyinin , abdomende asite bağlı Puriritis (Kaşıntı) Kanda bilirubin miktarının ve olarak mide-bağırsak pozisyonun değişmesi ve ciltte safra pigmentlerinin birikmesi viseral refleks ile peristaltizmin azalması nedeni ile Yağ asidi oksidasyonunun Kanamaya Yatkınlık Fetor Hepatikus Nefesin kötü kokması (ıslanmış Pıhtılaşma faktörü üretiminin kedi, köpek kokusu veya ölmüş fare K vit. eksikliği kokusu gibi) Methioninin (esansiyel aminoasit) metabolize edilememesi sonucu KARACİĞER HASTALIKLARINDA ORTAK BELİRTİLER 55 Özefagus Varisleri ve Hemoroidler Portal hipertansiyon nedeni ile Enfeksiyona Yatkınlık / Ateş K.c.deki kuppfer hücrelerinin yetersizliği Antikor ve globülin sentezinde Sekonder Seks Karakterlerinin Belirginleşmesi Seks steroidlerinin metabolizmasının Spider Angioma (Arteriel Örümcek) Siroz hastalarının cildinde oluşan kılcal damarlarda oluşan örümcek şeklindeki yapıdır İnce kılcal damarlar merkezden yayılarak etrafa örümcek gibi yayılır. Ortaya bastırıldığında kollar kaybolur Östrojenin yıkılamamasına bağlanmaktadır 56 Kaput Meduza Palmar Eritem Spider Angioma Sekonder Seks Karakterlerinin Belirginleşmesi (Jinekomasti) KARACİĞER HASTALIKLARI 57 Parankim Hastalıkları Vasküler Hastalıklar Hepatitler Kronik konjesyon Siroz Kardiyak siroz İnfiltrasyonlar Vena hepatika, porta Lezyonlar Yapısal Hastalıklar Hepatobilier Hastalıklar Ekstrahepatik safra yolu taşları, tümörleri Safra yolları enflamasyonu trombozu ve flebit HEPATİTLER 58 Karaciğer parankim dokusunun Viral enflamasyonu Toksik Çeşitli virüs, toksin ya da ilaçlar nedeni ile gelişebilir. HEPATİTLER Kronik ***Karaciğer sirozu ve hepatosellüler karsinomaya neden olabilmektedir. Alkolik 59 VİRAL HEPATİTLER 5 tip virüs neden olmaktadır: A, B, C, D, E virüsleri Altıncı bir ajan olarak hepatit G virüsü de tespit edilmiştir ancak akut viral hepatit ile ilişkisi henüz netleşmemiştir. Hepatit A’dan E’ye kadar belirtiler benzer olmakla birlikte inkübasyon periyodu, bulaşma yolu ve hastalığın ciddiyeti değişiklik göstermektedir. VİRAL HEPATİTLER Terimler 60 Hepatit A HAV: Hepatit A virüsü Anti HAV: Hepatit A virüsüne antikor IgM Anti HAV: Hepatit A Virüsüne IgM antikoru Hepatit B HBV: Hepatit B Virüsü HBsAg: Hepatit B virüs yüzey antijeni Anti HBs: Hepatit B virüs antijenine antikor HBeAg: Hepatit Be antijeni Anti HBe : Hepatit Be antijenine antikor HBcAg: Hepatit B core antijeni Anti HBc: Hepatit B core antijenine antikor IgM Anti HBc: Hepatit B core antijenine IgM antikoru VİRAL HEPATİTLER Terimler 61 Hepatit C HCV: Hepatit C virüsü Hepatit D HDV: Hepatit D Virüsü HDAg: Hepatit D antijeni Anti-HDV: Hepatit D virüsüne antikor Hepatit E HEV : Hepatit E virüsü Hepatit G HGV: Hepatit G virüsü 62 HEPATİT B 63 Hepatit B virüsü ile oluşur Taşıyıcılık, kronikleşme, siroz ve hepatosellüler karsinoma oluşturabilme riskleri nedeniyle dünyanın en önemli sağlık sorunlarından biridir Her yıl yeni 50 milyon hasta izlenmekte ve 350 milyon kişinin taşıyıcı olduğu bilinmektedir Tüm vücut sıvılarında bulunan virüsün kuluçka dönemi 28-180 ortalama 80 gündür Erişkinlerin %10’nunda, yeni doğanın %100’ünde hastalık kronikleşir HEPATİT B 64 Tanı Hepatit B virüsünün saptanabilen antijenleri arasında s (surface) yüzey antijeni, c (core) çekirdek antijeni ve e enfektivite antijeni bulunmaktadır. Virüsle temastan sonra HbsAg yükselir.6 aydan uzun sürerse kronikleşir. HbeAg bir süre sonra görülür. Anti HBs ise bir süre sonra görülür. Hastalık belirtileri virüsle temas eden herkeste görülmeyebilir (%75 asemptomatik). Virüsle temas eden kişilerin onda birinde çoğalmaya devam eder (taşıyıcı) ve bu kişiler hastalık belirtilerini iki-altı ay (kuluçka süresi) sonra gösterirler. 65 66 67 HEPATİT B 68 1. Hepatit B 4 temel yol ile bulaşır; Parenteral Virüsle bulaşmış kan ve ürünleri, alet, iğne, enjektör gibi faktörlerle bulaşır Sıklıkla kan ürünü alan hastalar, sağlık personeli risk grubunu oluşturmaktadır 2. Seksüel Birden fazla partneri olanlar, cinsel yolla bulaşan hastalığı olanlar risk altındadır 3. Perinatal / Vertikal Doğum öncesi plasenta, doğumda vajinal sıvı ve kan yolu ile, doğum sonrası süt ile bulaşır 4. Horizantal Kalabalık yaşanan yerlerde vücut sıvıları ile temas yolu ile bulaşır HEPATİT B 69 Belirti ve Bulgular Aşırı halsizlik, yorgunluk, iştah kaybı, sarılık, bulantı-kusma, idrarın çay rengi olması, karın ağrısı, sağ üst kadranda hassasiyet Tedavi ve Bakım Antiviral ilaçlar ve interferon kullanılabilir Semptomatik tedavi yapılır Bağışıklama Aşı 0,1 ve 5 ayda olmak üzere 3 doz uygulanır Sıklıkla kan ve ürünleri alan bireyler, sağlık personeli, HbsAg + anneden doğan bebekler, toplu yerlerde yaşayan bireylere, homoseksüellere, birden fazla partneri olan kişilere önerilmektedir HEPATİT C 70 Hepatit C virüsü ile oluşmaktadır Parenteral, seksüel, vertikal ve horizantal olmak temelde dört yol ile bulaşan hastalıkta en başta gelen ve en bilinen bulaşma yolu kan transfüzyonudur Hemodiyaliz hastaları, IV ilaç kullanan bireyler, organ ve kan transfüzyonu yapılan bireyler, sağlık personeli risk altındadır Hastalığın kuluçka süresi 15-180 gündür Tanı Anti HCV pozitifliği, hepatit A ve B serolojik test negatifliği ve HCV RNA’sına karşı antikor varlığı tanı koydurur HEPATİT C 71 Belirti ve Bulgular Akut viral hepatitlerde görülen belirti ve bulgular vardır Hastalığın akut dönemi hemen her zaman asemptomatiktir Tedavi ve Bakım İstirahat dışında belirli bir tedavi yoktur Semptomatik tedavi yapılır. Bağışıklama Spesifik immünglobülin ve aşı yoktur Hastalığın kronikleşme oranı oldukça yüksektir (%50) Kronikleşen vakalar siroz ve ardından hepatosellüler karsinom geliştirir HEPATİT D 72 Hepatit D virüsü ile oluşur, HbsAg’nin kılıfını oluşturur Hepatit B virüsü ile enfekte kişilere bulaşır Hepatit B virüs enfeksiyonun seyrini ağırlaştırır (enfeksiyonun üstüne ekenebilir-süperenfeksiyon-,enfeksiyon ile aynı anda olabilirkoenfeksiyon-) En önemli bulaşma yolu parenteral yoldur Kuluçka dönemi 15-80 gündür HEPATİT D 73 Belirti ve Bulgular Akut hepatit B belirtileri izlenir Tanı Önce HBV, sonra HDV yükselir Tedavi ve Bakım Hepatit B enfeksiyonu gibidir Bağışıklama Spesifik bağışıklama yoktur, hepatit B aşısı koruyucudur HEPATİT E 74 Hepatit E virüsü ile oluşur Belirti ve Bulgular 1990 yılında tanımlanmıştır Akut viral hepatit A ye benzer Hepatit A’ya benzer özelliktedir Gebe kadınlarda yüksek oranda mortalite Fekal oral yol ile bulaşır Çok genç ve orta yaş grubunda sık görülür Kuluçka dönemi 15-75 gündür (ortalama 36 gün) nedenidir Tanı Anti-HEV ile konur Tedavi ve Bakım Spesifik bağışıklama yoktur 75 HEPATİTLER-STANDART ÖNLEMLER 76 HER HASTAYA İNFEKTE OLDUĞU KABUL EDİLEREK YAKLAŞILMALI! Kanla, her tür vücut sıvısı ve ter dışında her tür vücut salgısı ile, Hastanın sekresyonlarının etrafa sıçrama ihtimalinin yüksek olduğu durumlarda ek bariyer önlemleri kullanılmalı: Mukoza ile, Maske Bütünlüğü bozulmuş ciltle temas sırasında, Önlük Her uygulamadan önce, Gözlük Eldiven giyilmeli, Eldiven çıkarıldıktan sonra eller yıkanmalıdır. Hepatit veya HIV marker sonuçları bilinen veya bilinmeyen tüm hastalarda bu önlemlere uyulmalıdır. HEPATİTLER-KORUNMA 77 Standart önlemlere uyulması El hijyeni Kesici-delici alet yaralanmalarının önlenmesi Tıbbi atık-evsel atık ayrımının yapılması Kesici-delici alet kutularının kullanılması İğne uçlarının kapatılmaya çalışılmaması Aşı: Sadece Hepatit B için mümkün Tüm sağlık çalışanları aşılanmalı HEPATİTLER-KORUNMA 78 Kesici-delici alet yaralanmalarının takibi İlk müdahale Kayıt tutulması Danışmanlık hizmeti Riskli temas sonrası profilaksi Hepatit B: Hepatit B immünglobulini + hepatit B aşısı Hepatit C: Mümkün değil HIV: Risk grubunun belirlenmesi, gerekli görülürse antiretroviral tedavi, sonuçlar başarılı KARACİĞER SİROZU 79 Karaciğerde hepatosellüler nekroz, fibrozis ve rejenerasyonun bir arada bulunduğu progresif, irreversibl bir kronik hastalıktır. Etyoloji Alkol Kronik viral hepatitler İlaç ve toksinler Safra yolu hastalıkları İdiyopatik (kriptojenik) Wilson hastalığı Safra yolu hastalıkları SİROZUN KLİNİK ŞEKİLLERİ 80 Alkolik siroz Kardiyak siroz Biliyer siroz Wilson sirozu Post Nekrotik Siroz SİROZUN KLİNİK ŞEKİLLERİ 81 Alkolik Siroz Alkolik hepatit nedeniyle gelişir. Karaciğer yağlanması en sık rastlanan değişikliktir. Düşük derecede ve sürekli ateş (+) Kardiyak Siroz Sağ kalp yetmezliğine bağlı olarak v.c.inferiorda artan basınç giderek k.c.de staza neden olur. Stazın devam etmesi ile v.santralislerde basınç Giderek k.c. hücrelerinde harabiyete neden olur KARDİYAK SİROZ SİROZUN KLİNİK ŞEKİLLERİ-BİLİYER SİROZ 82 İntrahepatik safra yollarında harabiyet Safranın koledok kanalı ile duedonuma akıtılamaması Safranın karaciğerdeki safra kapillerinde birikmesi Doku değişikliği BİLİYER SİROZ SİROZUN KLİNİK ŞEKİLLERİ 83 Wilson Sirozu Cu metabolizması bozukluğu sonucunda gelişir. Bakır kanda serbest kalır ve dokularda, karaciğerde, beyinde, gözde birikir. Cu tahriş edici etkisi nedeniyle k.c. Hücrelerinde dejenerasyona ve siroza neden olur. Cu’ın kornea çevresinde birikmesi sonucunda «Kayser halkası» gelişir. Post Nekrotik Siroz Viral hepatitlerde haraplanan hücrelerin yerinde bağ dokunun artması sonucunda gelişir. KARACİĞER SİROZU 84 TANI USG BT Endoskopi (özefagus varislerinin varlığı ve derecesi) Karaciğer biyopsisi SİROZ-BELİRTİ ve BULGULAR 85 Kilo kaybı, iştahsızlık, hazımsızlık, idrar renginde koyulaşma, libidoda azalma, tekrarlayan mukozal ve gastrointestinal kanamalar Fizik muayenede ateş, sarılık, spider angioma, purpura, jinekomasti, uykuya meyil, palmar eritem, ödem, splenomegali, flapping tremor ve fetor hepatikus Laboratuvar bulgularında anemi, lökopeni, trombositopeni, koagülasyon bozukluğu, idrarda ürobilinojen ve bilirübinin artması, albumin düzeyinde azalma, karaciğer fonksiyon testlerinde artma SİROZ-TEDAVİ 86 Tedavide amaç; Presipite edici faktörlerin kontrolü Azotlu bileşik yapımının (protein kısıtlaması) Non-patojen kolon bakterilerinin (oral neomisin veya neomisinli lavman) Barsaklardan NH3 emiliminin (Laktuloz) Parasentez 87 PARASENTEZ UYGULAMASINDA HEMŞİRENİN SORUMLULUKLARI İşlem hastaya açıklanır. Yaşam bulguları işlem öncesi-sırası ve sonrasında kaydedilir. İşlem öncesi ve sonrasında karın çevresi ölçümü ve kilo izlemi yapılır. Drene olan sıvı görünüm ve miktar olarak değerlendirilir ve kaydedilir. Ponksiyon bölgesi kateter çekildikten sonra steril pansuman ile kapatılır. İşlem sonrası kanama, aşırı sıvı sızıntısı ve enfeksiyon belirtileri izlenir SİROZ-KOMPLİKASYONLAR 88 Portal hipertansiyon Hepatorenal sendrom Splenomegali Spontan bakteriyel sendrom Assit Hepatosellüler karsinom Hepatik ensefalopati Kanama Hepatopulmoner sendrom Karaciğer yetmezliği Portal Hipertansiyon 89 Karaciğer parankim hücrelerinde enflamatuar değişiklikler ve nekroz Fibrotik doku oluşumu Fibrotik doku Damar yatağında itilmeler ve şekil bozuklukları Damarların sıkışması Damarların sıkışması V. portadaki kan dolaşımının bozulması PORTAL HİPERTANSİYON 90 HEPATİK ENSEFALOPATİ (HEPATİK KOMA) 91 Kan NH3 düzeyinin , bağırsak bakterileri tarafından oluşturulan NH3, psödonörotransmitterler nedeniyle ya da GABA reseptörlerinin artması nedeniyle oluştuğu düşünülmektedir. Evreleri Değişim Evre 0 Bilinç, kişilik, entelektüel fonksiyon ve davranışta değişiklik yok Evre 1 Ajitasyon, kişilik değişikliği, konsantrasyonda yetersizlik, sık esneme, emosyonel değişiklik Evre 2 Evre 1 değişiklikleri + Flapping tremor Evre 3 Stupor, reflekslerde hiperaktivite Evre 4 Koma, yalnızca ağrılı uyarana yanıt (+), kaslarda rijidite SİROZ-KOMPLİKASYONLAR 92 Hepatopulmoner Sendrom Akciğerde oluşan vasküler dilatasyon nedeniyle arteryel oksinejasyon bozulur ve anemi, dispne gelişir Hepatorenal Sendrom Böbrekte yapısal değişiklik olmaksızın asidoz, diüretik kullanımı nedeniyle oluşan böbrek yetmezliği tablosudur Spontan Bakteriyel Sendrom E.coli nedeniyle asit sıvısının enfekte olmasıdır Hepatosellüler Karsinoma Pek çok nedenle gelişir, en sık virüs nedeniyle olmaktadır Kanamalar Portal hipertansiyonun klinikte en sık rastlanan komplikasyonu varis (özefagus) kanamalarıdır SİROZ-HEMŞİRELİK BAKIMI Sirozun önlenmesi ve tedavisi nedene göre yapılır. Hastanın yorucu aktivitelerden kaçınması ve dinlenmesi sağlanır. Yeterli kalori ve vitamin alması sağlanır. Solunum sıkıntısı varsa semi fowler ya da fowler pozisyonu verilir. Aldığı-çıkardığının takibi, günlük kilo takibi, ekstremitelerin ölçümü ve abdominal bel çevresi ölçümü yapılır. İsteme göre K vitamini verilir. Eğer hastanın özofagus varisi varsa hematemez ve melena gibi varisin kanama belirtileri izlenir. Hastanın benlik saygısı, beden imajı değişikliği, rol performansında bozulma, cinsel sorunları Cilt bakımı verilir. konusunda duygularını ifade etmesine olanak Ödemi çözmek için diüretikler verilir. sağlanır. PANKREAS HASTALIKLARI 94 AKUT PANKREATİT 95 Ödem, otoliz, nekroz ve bazen kanamaların olduğu bir tablodur. Alkolizm ve safra taşları nedeniyle görülür Safra ve pankreas kanalının tıkanması, metabolik faktörler, bazı ilaçlar, hormonal etmenler, toksik etmenler ve ERCP neden olabilir AKUT PANKREATİT-BELİRTİ ve BULGULAR 96 Ağrı (epigastrium ve sol üst kadranda) Sarılık Hipokalsemi Sürekli, şiddetli Konfüzyon Yemek sonrası ve alkol alımı Karaciğer enzimlerinde sonrası olur Bulantı-kusma, dispepsi (ağrı ile birlikte) Ateş (38-39ºC) Karında hassasiyet Tanıda en önemli bulgu serum amilaz düzeyinin artmasıdır AKUT PANKREATİT 97 Direkt batın filmi, USG, BT ile tanı desteklenir Tedavide özgün bir yaklaşım yoktur Ağrının giderilmesi, sıvı-elektrolit dengesinin sağlanması, pankreas sekresyonunun baskılanması, sekonder enfeksiyonların önlenmesi hedeflenir KRONİK PANKREATİT 98 Pankreasın süreklilik gösteren enflamasyon, fibrozis, pankreas kanallarının dilatasyonu ve doku hasarı ile karakterize hastalığıdır Alkole, beslenmeye, travmaya, metabolik hastalıklara, genetik nedenlere ve tıkanmalara bağlı olabilir Ağrı, aşırı zayıflama, steatore, malabsorbsiyon, diabetes mellitus ile belirti verebilir Gaitada yağ incelemesi, sekretin testi, OGTT, kan şeker izlemi, USG, BT, ERCP ile tanı konur Tedavide ağrıyı, endokrin ve ekzokrin yetersizliği kontrol ve tedavi etmek amaçlanır Alkol yasaklanır, yağsız diyet önerilir, vitamin desteklenir Onkoloji Hastalıklarında Hemşirelik Bakımı SUNU PLANI Onkoloji Hemşireliği Kanser Tanımı ve Karsinogenezis Kanser Etyolojisi ve Epidemiyolojisi Kanserde Korunma- Erken Tanı ve Tarama Kanser Tedavi Yöntemleri Kanserde Semptom Yönetimi ve Hemşirelik Bakımı 2 • Onkoloji hemşiresi; kanserli birey ve ailesinin bakımı ve tedavisinde uzmanlaşmış hemşiredir. ONKOLOJİ HEMŞİRELİĞİ • Kanserden korunma, erken tanı, tedavi, rehabilitasyon ve palyatif bakım aşamalarında birey ve ailenin en üst düzeyde işlevlerini sürdürme ve yaşam kalitesini artırmaya yönelik fiziksel, psikolojik, sosyal ve sipritüel boyutlarıyla/ bütüncül yaklaşımla bakımı planlama, uygulama ve değerlendirmeden sorumlu özel dal hemşiresidir. Resmi Gazete, 2011 ONKOLOJİ HEMŞİRELİĞİ Onkoloji Hemşiresinin Görev, Yetki ve Sorumlulukları a) Kanserli birey ve ailesinin yaşam kalitesini geliştirmek için semptom yönetimi ve destek bakımı sağlar. b) Kanser tanısı almış birey ve ailesini sistematik olarak değerlendirir, sağlık sorunlarını ve önceliklerini belirler. c) Çalışma ortamının risklerini değerlendirir ve standartlara uygun önlem alır. ç) Diğer ekip üyelerini çalışma ortamının risklerine karşı bilgilendirir ve rehberlik eder, çalışma ortamının (antineoplastik ajanların) risklerine yönelik ortamı ve ekipmanı standartlara göre düzenler ve temin eder. d) Yapılacak tedavinin türüne göre tedavi öncesi bireyi değerlendirir. Normalden sapma durumlarda doktoruna bilgi verir. Resmi Gazete, 2011 ONKOLOJİ HEMŞİRELİĞİ Onkoloji Hemşiresinin Görev, Yetki ve Sorumlulukları e) Onkoloji hemşireliği ile ilgili bakım ilkeleri, yöntemleri ve ürünler konusundaki gelişmeleri takip ederek bilgisini güncelleştirir ve uygulamaya aktarır. f) Kemoterapi uygulamadan önce ilaç almayı engelleyecek durumlar (enfeksiyon, kilo kaybı, toksisite, ilaçların yan etkisi vb.) yönünden hastayı değerlendirir. Kemoterapi alması planlanan hastanın kemoterapi protokolünün uygunluğunu (doz, ilaç veriliş yolu, tedavi şeması vb.) değerlendirir ve hastaya bilgi verir. g) Antineoplastik ilaç uygulanan hastaların vücut sıvıları ve atıklarına maruz kalınabilecek her türlü işlemde koruyucu önlemleri alır ve alınmasını sağlar. ğ) Hazırlanan ilacın adını, dozunu, hazırlanma saatini yazarak ilacın üzerine etiketler. Resmi Gazete, 2011 ONKOLOJİ HEMŞİRELİĞİ Onkoloji Hemşiresinin Tıbbi Tanı Ve Tedavi Planının Uygulanmasına Katılma ➢ Kemoterapi ve Biyoterapi Sürecinde Hasta Bakımı ➢ Hematopoetik Kök Hücre Transplantasyonu Olan Hastanın Bakımı ➢ Radyoterapi Sürecinde Olan Hasta Bakımı ➢ Palyatif Bakım Süresince Hasta Bakımı Resmi Gazete, 2011 Dünyada Onkoloji Hemşireliğinin Tarihsel Gelişimi ➢ Onkoloji hemşireliğinde özelleşme ilk olarak 1950’li yıllarda başlamıştır. ➢ Amerika’da 1947 yılında onkoloji hemşireliğine özel ilk üniversite kursu Colombia Üniversitesi Nelson Öğretmenler Koleji tarafından verilmeye başlanmıştır. ➢ Onkoloji Hemşireliği Master Programı ilk olarak 1968 yılında Pittsburgh Üniversitesinde başlamıştır. ➢ Amerika da ilk ulusal kanser hemşireliği konferansı 1973 yılında gerçekleştirilmiş ve 1975 yılında Amerikan Onkoloji Hemşireliği Birliği (ONS) kurulmuştur. ➢ Avrupa Onkoloji Hemşireliği Birliği (EONS), özel bir dal olarak kanser hemşireliğinin gelişimini desteklemek ve güçlendirmek amacıyla 1984 yılında kurulmuştur. ➢ Uluslararası Kanser Bakım Hemşireliği Birliği (ISNCC) de 1984 yılında kurulmuştur. https://www.thder.org.tr, https://onkohem.org.tr Ülkemizde Onkoloji Hemşireliğinin Tarihsel Gelişimi ➢ Ülkemizde Onkoloji Hemşireliği Derneği 13 Ekim 1989 tarihinde Leman Birol Başkanlığında tarafından kuruldu ➢ Sağlık Bakanlığı ile oluşturulan protokol çerçevesinde “Kemoterapi Hemşireliği Sertifika Kursu”nu 2005 yılında başlatıldı ➢ İlk olarak Dokuz Eylül Üniversitesi bünyesinde Onkoloji Hemşireliği Yüksek Lisans Programı açıldı (2010) ➢ Ege Üniversitesi bünyesinde de ikinci bir program açıldı (2010) ➢ İlk olarak Sağlık Bilimleri Üniversitesi bünyesinde Onkoloji Hemşireliği Doktora Programı açıldı (2020) https://onkohem.org.tr ONKOLOJİ HEMŞİRELİĞİ https://onkohem.org.tr ONKOLOJİ HEMŞİRELİĞİ https://onkohem.org.tr Onkoloji hemşirelerinin sahip olması gereken onkoloji hemşireliği özellikleri ve klinik uygulamalardaki rol ve sorumlulukları neler olmalıdır? ONKOLOJİ HEMŞİRESİNİN ROLLERİ Bakım verici görevi Danışman Görevi Koordinasyon Görevi Araştırma Görevi Yönetici Görevi Yasal Konular https://onkohem.org.tr Eğitim Görevi Profesyonel Gelişim Kalite Değerlendirmesi Etik Sağlık-Bakım Politikaları 12 ONKOLOJİ HEMŞİRESİNİN ROL TANIMLARI 1.Bakım Verici; Birey merkezli çalışır; kanıta dayalı, güncel ve teori temelli bakım sunar. 2.Koordinasyon Görevi; Birey-aile-sağlık ekibi arasında koordinasyonu etkili iletişim ile sağlar. 3.Rehberlik ve Danışmanlık; Kanserli bireylere ve ailelerine kanser hastalığı ve sağlık bakım sistemleri ile ilgili; tanı, tedavi ve rehabilitasyon sürecinde bakımın sürdürülmesi, hastalık süreci ile baş etme ve yeni yaşama uyum sağlama konusunda danışmanlık sağlar. 4.Eğitici; Hasta ve ailesinin, sağlık profesyonelleri ve/veya toplumun öğrenme gereksinimlerini tanılar, eğitim aktiviteleri planlar, uygular ve değerlendirir. 5. Araştırmacı; Onkoloji hemşireliğindeki güncel araştırılabilir problemleri tanımlar, bu konuda araştırmalar yapar, sonuçları bilimsel platformda paylaşır. Alanı ile ilgili kanıt temelli yapılan çalışmalardan elde ettiği sonuçları kliniğe yansıtır. 6. Yönetici; Hasta ve/veya topluma kaliteli bakım sağlayan ve profesyonel hemşirelik uygulamalarını geliştiren bir çevre yaratmak için yönetim teorilerini kullanır. ONKOLOJİ HEMŞİRESİNİN ROL TANIMLARI 7. Profesyonel Gelişim; Bireysel profesyonel gelişimi ve devamlı eğitimi için sorumluluk duyar. Lisansüstü eğitim programında yer alır. 8. Etik; Uygulamalarının etik karar verme sürecinde etik kodları dikkate alır, etik ikilem durumunda etik davranışa yönlendiren temel değerleri göz önünde bulundurur. 9. Yasal Konular; Onkoloji hemşiresi ilgili ulusal ve uluslararası yasal düzenlemeleri bilir ve uygulamalarına aktarır. 10. Kalite Değerlendirme; Uygulamaların kalitesini artıracak ve hizmeti daha üst seviyeye çıkaracak çalışmalarda bulunur. 11. Sağlık-Bakım Politikaları Geliştirme; Onkoloji hemşireliği, sağlık bakım politikalarını belirlemek ve sağlık bakımını geliştirmek için bir mekanizma olarak politik süreçlerde yer alır. ONKOLOJİ HEMŞİRELİĞİ ALANINDA YAPILAN ARAŞTIRMALAR 16 ONKOLOJİ HEMŞİRELİĞİ ALANINDA YAPILAN BİLİMSEL ETKİNLİKLER 4 ŞUBAT DÜNYA KANSER GÜNÜ Kanser; erken teşhis edilebilir, etkili bir şekilde tedavi edilebilir ve iyileştirilebilir bir hastalıktır. 18 Kanser Tanımı ve Karsinogenezis Kanser; ➢ Vücudu oluşturan hücrelerin kontrolsüz olarak bölünüp çoğalması sonucunda ortaya çıkar ➢ Hücrelerde önce bulunduğu yerde sınırsız bir çoğalma yeteneği ardından da daha uzak yerlerde çoğalma yeteneği (metastaz) gelişir ➢ Vücudumuzun yapı taşı olan hücrelerin kontrolsüz çoğalması ile oluşan kitleye tümör denir ➢ Tümörler, benign ya da malign olabilirler ➢ Yavaş büyüme varsa ve invazyon yoksa benign; hızlı büyüme varsa ve diğer doku-organlara invaziv ise malign olarak tanımlanır Can G. Onkoloji Hemşireliği, 2014; Kapucu S, Kutlutürkan S. Hemşirelik Öğrencilerine Yönelik Onkoloji Hemşireliği, 2020 Bening ve Malign Tümörlerin Özellikleri Can G. Onkoloji Hemşireliği, 2014; Kapucu S, Kutlutürkan S. Hemşirelik Öğrencilerine Yönelik Onkoloji Hemşireliği, 2020 KANSERİN TANIMI KARSİNOM • Epitel dokudan köken alan maligniteler SARKOM • Kas, kemik, kıkırdak, yağ veya bağ dokusundan köken alan maligniteler LÖSEMİ LENFOMA MYELOMA • Beyaz kan hücreleri veya onun öncülerinden köken alan maligniteler • Kemik iliğinden gelişen lenfatik sitemi etkileyen hücrelerden köken alan maligniteler • Antikor yapımından sorumlu ( B lenfositler) beyaz kan hücrelerinden köken alan maligniteler 21 Kapucu S, Kutlutürkan S. Hemşirelik Öğrencilerine Yönelik Onkoloji Hemşireliği, 2020 KANSERİN BİYOLOJİSİ ▪ Tümör Baskılayıcı Genler ▪ DNA Onarım ve Apopitozis Genleri ▪ Protoonkogenler KANSERİN BİYOLOJİSİ KARSİNOGENEZİS BAŞLANGIÇ GELİŞME İLERLEME ➢ Bir hücrenin kanserleşmesi için geçmesi gereken gereken aşamaların tümüne karsinogenezis denir ➢ Karsinogenezis, büyüme ve gelişmede rol oynayan hücre döngüsünü etkileyen genetik değişiklikler ile karakterize çok aşamalı bir süreçtir Kapucu S, Kutlutürkan S. Hemşirelik Öğrencilerine Yönelik Onkoloji Hemşireliği, 2020 KARSİNOGENEZİS BAŞLANGIÇ • DNA’ nın bir karsinojene doğrudan maruz kalmasına bağlı olarak DNA yapısında geri dönüşsüz değişiklikler ve malignleşme yer alır • Gen mutasyonları; proto-onkogenleri etkin hale ve tümör baskılayıcı genleri de etkisiz hale getirebilir GELİŞME • Karsinojenlere tekrarlı/ sürekli maruziyetin devam ettiği evredir • Hücre bölünme sıklığı, hücre mutasyonu ve DNA replikasyon hataları artar • Normal bir hücre başlangıç aşamasında kanser hücresine dönüşürse büyümesinin desteklenmesi ile tümör haline gelir İLERLEME • Kanserin ilk klinik belirtilerinin ortaya çıktığı evredir • Kanser hücreleri, yeni kapiller oluşturmak üzere anjiyogenez ile invazyon ve kan ve lenf yolu ile birincil yerleşim alanından hareket ederek ve uzak bir bölgede ikincil tümör oluşturarak metastaz gelişir Kapucu S, Kutlutürkan S. Hemşirelik Öğrencilerine Yönelik Onkoloji Hemşireliği, 2020 KARSİNOGENEZİS ANJİYOGENEZ • Malign hücrelerin beslenme ve oksijen gereksinimlerini karşılamak için yerleştikleri dokuda yeni kılcal damarlar oluşturma yeteneğidir METASTAZ • Kanser hücrelerinin birincil yerleşim alanından hareket ederek ve uzak bir bölgede ikincil tümör oluşturmasıdır Kanser Etyolojisi DEĞİŞTİRİLEMEYEN NEDENLER ▪ Yaş ▪ Cinsiyet ▪ Irk ▪ Genetik Yatkınlık 28.12.2020 DEĞİŞTİRİLEBİLEN NEDENLER ▪ Çevresel Etkenler oAsbest, radon, hava kirliliği, UV radyasyon, sigaraya maruz kalma ▪ Tütün ve tütün ürünü kullanımı ▪ Alkol kullanımı ▪ Sağlıksız beslenme ▪ Fiziksel inaktivite ▪ Enfeksiyöz Ajanlar 27 KANSER EPİDEMİYOLOJİSİ Kanserden ölümlerinin üçte biri, 5 başlıca davranışsal ve beslenme ile ilgili risk faktörlerinden kaynaklanmaktadır. Yüksek beden kitle indeksi (fazla kilolu ya da şişman/obez olma) Yetersiz fiziksel aktivite Meyve ve sebzeden fakir beslenme Tütün kullanımı Alkol tüketimi 28 Dünyada ve Türkiye’ de Kanser Epidemiyolojisi ➢ Kanser, dünyada ve Türkiye’ de en sık 2. ölüm nedenidir ➢ 2018 yılında 18.1 milyon yeni kanser vakası ve 9.6 milyon ölüme yol açmıştır ➢ Kanser ölümlerinin yaklaşık % 70'i düşük ve orta gelirli ülkelerde görülür ➢ Tütün kullanımı kanser için en önemli risk faktörüdür. ➢ Kanserlerin yaklaşık %40’ı tütün ve tütün ürünü kullanımına bağlıdır ve kanser ölümlerinin yaklaşık %22’ sinden sorumludur ➢ Hepatit, Human Papilloma Virüs (HPV) gibi kansere neden olan enfeksiyonların düşük veya ortagelirli ülkelerde kanser vakalarının %25’ ine neden olmaktadır 29 DÜNYADA KANSER EPİDEMİYOLOJİSİ TÜRKİYE’ DE KANSER EPİDEMİYOLOJİSİ 31 KANSERDEN KORUNMA KANSERDEN KORUNMA Birincil Korunma Risk faktörleri ve nedenlerin kontrol altına alınması. (Sigara ve alkolden uzak durma, Kondom kullanılması, HIV, HBV ve HPV için aşıların yaygınlaştırılması v.b) İkincil Korunma Üçüncül Korunma Tarama ve erken tanı yoluyla kanseri erken teşhis edip iyileşme şansını arttırmak. Hastanın gerekli tedavisini yapmak ve tedavinin yan etkilerinin oluşumunu en aza indirmek. Kanser tanısından sonra morbidite ve mortalitenin azaltılması American Cancer Society, 2020; Kapucu S, Kutlutürkan S. Hemşirelik Öğrencilerine Yönelik Onkoloji Hemşireliği, 2020 Kanser Korunma-Erken Tanı ve Tarama- Birincil Korunma https://hsgm.saglik.gov.tr/ Sık Görülen Kanserler ve Risk Faktörleri Meme Kanseri Akciğer Kanseri İleri yaş Sigara Kadın cinsiyet Radona maruz kalma İlk menstrual siklus 12 yaşından önce ise Yüksek doz betakaroten veya A vitamini takviyeleri sigara içenlerde akciğer kanseri riskini arttırdığını göstermiştir Hiç doğum yapmayan/ ilk doğumunu 30 yaşından sonra yapma Geç menopoz yaşı (>55 yaş) Ailede meme kanseri öyküsü Hormon tedavisi Genç yaşta radyasyona maruziyet Kolorektal Kanserler Ailesinde kolorektal kanser ya da polip öyküsü Daha önce adenomatöz polip veya kolorektal kanser tanısı alanlar Kronik inflamatuvar barsak hastalığı tanısı olanlar Uzun süreli tütün ve alkol tüketimi Obez veya kilolu olmak Prostat Kanseri Yaş Aile öyküsü Erkek cinsiyet hormonları Kanser Korunma- Erken Tanı ve Taramaİkincil Korunma Gaitada Ulusal Kanser Tarama Programı Standartları KANSER KURULUŞLARI Kanser Tedavi Yöntemleri Kemoterapi Radyoterapi Hedef Tedavi Cerrahi Tedavi İmmünoterapi Kanser Tedavi Yöntemleri- Kemoterapi ➢ TEDAVİ KONTROL PALYASYON Kanseri tedavi etmek Tedavi sağlanamazsa yaşam süresini uzatmak Semptomları hafifletmek PROFİLAKSİ Kemoterapi, kanser hücrelerine karşı seçici öldürücü etkisi olan, kimyasal, biyolojik ajanlar ve hormonlarla kanser hücrelerini yok eden sistemik bir tedavidir ➢ ➢ Kanser hücrelerinin yok edilmesinde kullanılan kimyasal maddelere kemoterapötik ajanlar denir 39 KT ilaçlar; sitotoksik etkileri nedeniyle malign hücrelerin çoğalmasını önler ve onların ölümüne yol açar Kemoterapi Kemoterapi tedavisi, oral , subkutan/Intramüsküler, intraarteriyel, intratekal/ intraventriküler, intraperitonial, intraplevral ve intravesiküler gibi çeşitli yollardan uygulanabilmektedir Tek başına uygulanabilmesinin yanı sıra diğer tedavi yöntemleri olan radyoterapi ve cerrahi tedavi ile birlikte kombine olarak da uygulanabilmektedir Tedavinin uygulama yolu ve süresi tümör durumuna ve bireyin yaşına göre değişkenlik göstermektedir Kemoterapik Ajanlar ve Sınıflandırılması Kemoterapik Ajanlar ➢Alkilleyici Ajanlar ➢Antimetabolitler ➢Antitümör antibiyotikler ➢Topoizomeraz inhibitörleri ➢Mitoz İnhibitörleri ➢Kortikosteroidler 41 Kemoterapik Ajanlar ve Sınıflandırılması 42 Kemoterapi Kürleri Kemoterapötik Ajanların Yan Etkileri • • • • • • • • Akut ve acil yan etkiler Orta süreli yan etkiler Kusma Ateş Anafilaksi Ekstravazasyon Hematüri Fotosensitivite Aritmi Flebit • Bulantı- kusma • Diyarekonstipasyon • Miyelosupresyon • Stomatit • Yorgunlukhalsizlik • İştahsızlık • Alopesi • Emosyonel değişiklikler Geç dönem yan etkiler • Nöropati • Nefrotoksisite • Kardiyak toksisite • İnfertilite • Sterilite • Dismenore 44 Kemoterapi Uygulamalarında Damar-içi Erişim: Seçimi, Bakımı ve Takibi Santral venöz kateterler (SVK) damar erişim cihazları olarak bilinir. Bu nedenle: • Aynı anda birden fazla ilaç vermek için • Uzun süreli tedavi için • Sık yapılan tedaviler için • Sürekli kemoterapi infüzyonu için (24 saat boyunca veya daha uzun). • SVK ekstravazasyon riskini azaltarak, damara daha güvenilir erişim sağlar. 45 46 47 Kemoterapi Uygulamaları 28.12.2020 48 28.12.2020 49 Kemoterapötik Ajanların Uygulayıcılar Açısından Riskleri 50 Kemoterapi Daima açık konuşun ve bir şey yanlışsa veya yanlış görünüyorsa sorgulayın Hasta ve yakınlarını bilgilendirin ve bakımlarında aktif rol almaya teşvik edin. Her zaman güvenlik önlemlerini takip edin; kişisel koruyucu ekipman kullanın Gebelik planlarken veya gebelik sırasında sitotoksik ilaçlar ve radyasyon ile doğrudan temastan kaçının. • Kemoterapi ilaçları mutlaka yazılı order edilmeli • Uygulamalarda kişisel koruyucu araçlar (çift kemoterapi eldiveni, gömlek, gerektiğinde koruyucu gözlük kullanılmalı • Uygulama yapılırken daima göz seviyesinin altında çalışılmalı • Deri ya da göze sıçrama durumunda ya da yere dökülmelerde önerilere uyulmalı • İlaç uygulamasından sonra kontamine olan tüm malzeme belirtilen şekilde imha edilmeli Kemoterapi ve Hemşirelik Yönetimi • Hastanın tanılamasının doğru yapılması gerekir. • Bireysel ve aile öyküsü, fizik muayene, psikososyal değerlendirme, laboratuvar verileri, • Hastadaki toksisiste risklerinin bilinmesi ve hastalara bu konuda eğitim verilmesi gerekir. • Kemoterapi ilaçlarının etki mekanizmalarının ve yan etkilerinin bilinmesi gerekir. • Güvenli kemoterapi uygulamalarını yapmak gerekir. Semptom yönetimi hakkında bilgi sahibi olmak ve hastanın da bu konudaki baş etme mekanizmalarını kullanmasını sağlamak gerekir. 28.12.2020 • Kemoterapi ajanlarının kullanımına bağlı bulantı kusma • Bulantı kusma riskine bağlı gereğinden az beslenme • Bulantı kusma ve gereğinden az besin alımı riskine bağlı aktivite intoleransı • Kemoterapi ajanlarının kullanımına bağlı oral mukoz membranda bozulma riski • Oral mukoz mebranda bozulma riskine bağlı enfeksiyon riski • Hastalık algısının yarattığı etkiye bağlı anksiyete 52 RADYOTERAPİ • Radyoterapi; radyasyonun kanser hücrelerini tedavi etmek amacıyla kullanıldığı yöntemdir • Radyoterapide iyonize radyasyon (çoğunlukla X ışınları, gama ışınları ve elektronlar) kullanılır • Radyoterapi kanser tedavisinde tek başına veya diğer tedavi yöntemleri ile birlikte kombine olarak kullanılan bir yöntemdir • Kanser tedavisi alan bireylerin yaklaşık %60- 70’ i tedavilerinin bir parçası olarak radyoterapi almaktadır • Radyoterapide hedef dokuya istenen dozda iyonize radyasyonu verirken normal dokuların daha az miktarda etkilenmesi amaçlanır 53 54 55 Radyoterapi Uygulanması ve İzlem UYGULAMA ▪ Radyoterapide klasik olarak fraksiyone/ bölünmüş dozlar kullanılır. ▪ Radyasyon doz birimi olarak Gray (Gy) kullanılmaktadır. ▪ Radyoterapi çoğunlukla haftanın 5 günü, günde 1.2- 2 Gy olmak üzere 5- 7 haftalık bir süreçte uygulanır. Radyasyon dozlarının bu şekilde günlük olarak bölünmesi, fraksiyonlar arasında sağlıklı dokunun toparlanması ve tamiri içindir. İZLEM ▪ Tedavi sırasında ve sonrasında radyoterapinin erken veya geç komplikasyonlarının yönetimi ▪ Tedavi etkinliğinin değerlendirilmesi ▪ Nükslerin erken saptanmasına olanak sağlar. 56 Dokuların Radyoterapiye Duyarlılıkları EN DUYARLI • Lenfositler • Hematopoetik hücreler • Germinal hücreler • Bağırsak epiteli DUYARLI • Mesane epiteli • Özefagus epiteli • Mide mukozası • Epidermal epitel ORTA DERECE DUYARLI • Büyüyen kemik ve kıkırdak • Akciğer epiteli • Böbrek epiteli • Karaciğer epiteli • Pankreas epiteli • Tiroid epiteli AZ DUYARLI • Olgun kemik ve kıkırdak • Kan hücreleri • Sinir hücreleri 57 RADYOTERAPİYE BAĞLI YAN ETKİLER ▪ Tedavi alanının genişliği ve lokalizasyonu: Alan genişledikçe komplikasyon riski artar. Ayrıca tedavi alanının içinde yer alan kritik organ sayısı ve hacmi arttıkça risk artar. ▪ Uygulanacak toplam ve günlük doz miktarı: Gerek toplam gerekse günlük doz miktarı ne kadar yüksekse, yan etki riski de o kadar yüksek olacaktır. ▪ Hastanın yaşı ve genel durumu: Yaşlı ve direnci düşük hastalarda ve genel durumu bozuk olan hastalarda radyoterapiye bağlı yan etkiler daha çabuk gelişir ve daha problemli seyreder. ▪ Tedavinin kalitesi: Doğru cihaz seçimi, doğru planlama ve tedavi süresince dikkatli bir takiple yan etki olasılığını en aza indirmek mümkündür. 58 Radyoterapi Radyoterapi ve Hemşirelik Yönetimi- I ➢ Cilt bütünlüğünün tanılanması, ➢ Cildi koruma ve travmayı azaltmada hasta/aileye eğitim verilmesi, ➢ Tedavi alanının sıcak değil, sadece ılık suyla temizlenmesi ve daha sonra yumuşak bir havlu ile tampon yapılarak nazikçe, tahriş etmeden kurulanması ➢ Sabun kullanımından kaçınılması, gereksinim duyulduğunda deodorant ve parfüm içermeyen sabunların kullanılması ➢ Cilt üzerine deodorant, parfüm, pudra gibi kozmetiklerin kullanımından kaçınılması ➢ Tedavi bölgesinin eritem, ağrı, kuruluk ya da nemli deri döküntüsü açısından değerlendirilmesi ve aksi belirtilmedikçe tedavi bölgesini gösteren çizgilerin silinmemesi ➢ Tedavi alanındaki tüylerin tıraş bıçağı ya da ağda ile almaktan kaçınılması ➢ Teri emme ve tahriş etmeme özelliğinde olan geniş pamuklu giysiler önerilmesi ➢ Kemer, sütyen gibi dar giysilerin giyilmesinin önlenmesi ➢ Sıcak termofor ve elektrikli battaniye gibi sıcak uygulamaların yapılmaması konusunda hasta bilgilendirilir ➢ Radyoterapi uygulanan bölgelerin direk güneş ışığından korunması gerektiği ➢ Güneş ışığına direk maruz kalındığında yüksek koruyuculu güneş kremlerinin kullanılması Cerrahi Tedavi Cerrahi Tedavi ▪ Yavaş ilerleyen ve lokal olarak sınırlı kanserlerde en uygun tedavidir ▪ Yeterli rezeksiyon için sağlam dokunun da bir kısmı çıkartılır ▪ Hastalığın boyutlarını belirlemek için cerrahiden önce hastalığın evrelendirilmesi gerekir ▪ Tümör yakınındaki lenf nodüllerinin de çıkarılması yalnız tümörün çıkarılmasına göre daha fazla tercih edilir ▪ Cerrahi sırasında kullanılan yöntemler kanserin lokal ve sistemik yayılımını azaltmaktadır ▪ Hasta, cerrahi girişim sonucu oluşabilecek değişiklikler konusunda önceden bilgilendirilmelidir. Hedef Tedaviler 1 Hedef tedaviler, kanserli hücrenin karakteristik özelliklerine saldırarak yapılan tedavidir. 2 Hedef tedavilerde; kanser hücresinin büyüme, çoğalma, metastaz, anjiyogenez ve apoptozun düzenlendiği sinyal yolaklarını hedefleyen ajanlar ile kanser hücrelerinin büyümesi ve yayılmasına müdahale edilmiştir. 3 Özellikle ileri evre kanser hastalarında yan etkilerin az olması ve sağ kalım süresini artırması nedeniyle hedef tedaviler tercih edilir. 4 Hedef tedaviler, konvansiyonel kemoterapi gibi tüm hücreleri hedef almayan, sadece kanserli olan hücreyi hedef alan tedavi yöntemidir. Can G. Onkoloji Hemşireliği, 2014; Kapucu S, Kutlutürkan S. Hemşirelik Öğrencilerine Yönelik Onkoloji Hemşireliği, 2020 Hedef Tedaviler • MONOKLONAL ANTİKORLAR TİROZİN KİNAZ İNHİBİTÖRLERİ • Kanser hücrelerinde yüzey antijenlerine karşı yanıt oluşturarak, büyümeyi (Epidermal büyüme faktörü reseptörü-EGFR) ve yaşamayı sağlayan proteinlere (kanser hücresini besleyen damarların gelişmesiVasküler Endotelyal Büyüme Faktörü-VEGF) bağlanarak inhibe eder. Hücre içindeki diğer enzimleri aktive ederek, fosfat ve kinaz arasındaki iletişimi keserek etki ederler. • Anti- EGFR Monoklonal Antikorlar ▪ Erlotinib Cetuxizumab Trastuzumab Panitumumab Anti-VEGF Monoklonal Antikorlar Bevaxizumab Rituximab Alemtuzumab ▪ Sunitinib ▪ ▪ ▪ • ▪ ▪ ▪ ▪ İmatinib ▪ Gefitinib ▪ Sorafenib Can G. Onkoloji Hemşireliği, 2014; Kapucu S, Kutlutürkan S. Hemşirelik Öğrencilerine Yönelik Onkoloji Hemşireliği, 2020 Hedef Tedaviler ve Yan Etkileri Cilt Reaksiyonları ▪ Akne benzeri döküntüler ▪ El- ayak sendromu ▪ Tırnak değişiklikleri ▪ Aşırı cilt kuruluğu ▪ Fissür ▪ Kaşıntı ▪ Paranoşia Diyare İnfüzyon Reaksiyonları ▪ Ateş, üşüme, bulantı, baş ağrısı, deri döküntüsü, kaşıntı, bronkospazm Oküler Toksisiteler ▪ Blefarit, iridosiklit, korneal hasar Kardiyak Toksisiteler ▪ Hipertansiyon, kalp yetmezliği Saç ve Kıl Değişiklikleri ▪ Alopesi ▪ Hirşutizm Vasküler Toksisiteler ▪ Ekimoz, epistaksis, menoraji, hemoptizi Oral Toksisiteler ▪ Oral mukozit ▪ Stomatit Elektrolit Dengesizlikleri ▪ Hipomagnezemi Can G. Onkoloji Hemşireliği, 2014; Kapucu S, Kutlutürkan S. Hemşirelik Öğrencilerine Yönelik Onkoloji Hemşireliği, 2020 Hedef Tedaviler ve Hemşirelik Yönetimi Onkoloji hemşirelerinin primer sorumluluğu güvenli tedavi uygulamalarını sağlamaktır. Onkoloji hemşirelerinin, tedaviye başlamadan önce ilaca özgün etki, yan etki ve yönetimine ilişkin hasta ve ailesini bilgilendirmesi, tedavi sırasında oluşabilecek toksisiteleri izlemesi güvenli ve etkin bir tedavi uygulanması açısından önemlidir. Tedavi süreci boyunca hastada oluşan toksisiteler izlenmeli, kayıt edilmeli ve etkili hemşirelik girişimleri uygulanarak yönetilmelidir. Hedef tedaviler; kemoterapiye kıyasla yan etki profilleri oldukça iyi olan bu tedaviler neden oldukları cilt reaksiyonları ve diyare hastaların sosyal ortamlardan uzaklaşmalarına neden olabilmektedir. Hedef tedaviler ile ilişkili toksisitelerin başarılı bir şekilde yönetilmesi, tedavi dozu azaltılmadan ya da sonlandırılmadan ve yaşam kalitesi bozulmadan etkili bir tedavi sürecinin gerçekleşmesini sağlamaktadır. Can G. Onkoloji Hemşireliği, 2014; Kapucu S, Kutlutürkan S. Hemşirelik Öğrencilerine Yönelik Onkoloji Hemşireliği, 2020 Hedef Tedaviler İmmunoterapi 1 İmmünoterapi, tıp tarihindeki en önemli tedavi buluşlarından biridir ve güncel kanser tedavileri arasında yer almaktadır. 2 İmmünoterapi, kanserle savaşmak için hastanın kendi bağışıklık sisteminden yararlanarak, tümörün bağışıklık sisteminden kaçış mekanizmalarına karşı koymak üzere tasarlanan bir tedavidir. 3 Konvansiyonel kanser tedavilerinden farklı olarak doğrudan tümör hücrelerini değil, tümör hücrelerini öldürmek üzere aktive edilmiş immun sistem hücrelerini hedef almaktadır. 4 İmmünoterapi; dışarıdan verilen maddelerle immün yanıt geliştirilebildiği gibi, vücudun immün sistem hücreleri de kanser hücrelerine karşı aktive edilebilir. American Cancer Society, 2020; Can G. Onkoloji Hemşireliği, 2014; Kapucu S, Kutlutürkan S. Hemşirelik Öğrencilerine Yönelik Onkoloji Hemşireliği, 2020 İmmunoterapi İMMUNOTERAPİNİN AMACI 1 Bağışıklık sistemi hücrelerinin yok etme gücünü arttırmak 2 Kanser hücrelerin vücudun diğer bölgelerine yayılmasını önlemek 3 Sağlıklı hücreyi kanser hücresine dönüştüren mekanizmayı durdurmak 4 Kanserli hücrelerin tanınmasını kolaylaştırıp, bağışıklık sistemi tarafından daha çabuk yok edilmesini sağlamak 5 Kemoterapi ve radyoterapi ile zarar gören sağlıklı hücrelerin yenilenmesi için, vücut mekanizmasını güçlendirmek Can G. Onkoloji Hemşireliği, 2014 İmmunoterapi İlaçları CTLA-4 PD-1 PD-L1 Kombine • İpilimumab (Yervoy) • Pembrolizumab (Keytruda) • Nivolumab (Opdivo) • Atezolizumab (Tecentriq) • Avelumab (Bavencio) • Durvalumab (İmfinzi) • Nivolumab+İpilimumab Cilt Reaksiyonları ▪ Raş ▪ Pruritus ▪ Vitiligo ▪ Alopesi ▪ Kserozis ▪ Fotosensitivite ▪ Likenoid cilt reaksiyonları ▪ Steven Johnson sendromu Endokrin Sistem Toksisiteleri ▪ Hipofizit ▪ Hipotiroidi ▪ Hipertiroidi ▪ Adrenal yetmezlik ▪ Tip 1 diyabet Pulmoner Toksisiteler ▪ Pnömonit Gastrointestinal Sistem Toksisiteleri ▪ Diyare ▪ Kolit Hepatotoksisite Oküler Toksisiteler ▪ Üveit ▪ Blefarit ▪ Kuru göz NADİR GÖRÜLEN YAN ETKİLER SIK GÖRÜLEN YAN ETKİLER İmmunoterapi Yan Etkileri Kardiyak Toksisiteler ▪ Aritmi ▪ Myokardit ▪ Perikardit ▪ Perikardit ▪ Kalp yetmezliği ▪ Kardiyomyopati ▪ Akut koroner sendrom Kas-İskelet Sistemi Toksisiteleri ▪ Artralji ▪ Miyalji ▪ Artrit ▪ Vaskülit Hematolojik Toksisiteler ▪ Hemolitik anemi ▪ Trombotik trombositopenik purpura Çiçin İ, İmmunoterapilerde Yan Etki Yönetimi, 2019 İmmunoterapi ve Hemşirelik Yönetimi- I İMMUNOTERAPİDE ONKOLOJİ HEMŞİRESİNİN ROLLERİ ▪ Hastanın değerlendirilmesi (Komorbidite durumu, kanama diyatezi, aktif enfeksiyon varlığı, allerji öyküsü, kullandığı ilaçlar, otoimmun hastalık öyküsü, organ disfonksiyonu, emzirme ve gebelik durumu, bitkisel ürün ve reçetesiz ilaç kullanma durumu sorgulanmalıdır). ▪ İmmünoterapi ajanlarının saklanması, hazırlanması ve uygulanması (Biyolojik ajanlar protein içeriğine sahip oldukları için; ısı ve sıcaklıktan korunmalı, 2-8 C’ de buzdolabında saklanmalı, hazırlanması sırasında asla çalkalanmamalıdır.) ▪ İmmünoterapötiklerin uygulama esnasında ve sonrasında hastanın takibi ▪ Olası yan etkilerin belirlenmesi ve minimize edilmesi ▪ Hasta ve ailesinin immünoterapi ile ilgili eğitiminin sağlanmasıdır. Kapucu S, Kutlutürkan S. Hemşirelik Öğrencilerine Yönelik Onkoloji Hemşireliği, 2020 İmmunoterapi ve Hemşirelik Yönetimi- II İMMUNOTERAPİDE ONKOLOJİ HEMŞİRESİNİN ROLLERİ ▪ İnfüzyon öncesinde, sırasında ve sonrasında hastanın vital bulguları takip edilmelidir. ▪ İnfüzyon sırasında hastanın aldığı doz, volüm ve sıklık takip edilmelidir. ▪ İnfüzyon sırasında oluşabilecek reaksiyonlar (baş ağrısı, göğüs ağrısı, terleme, kızarıklık, burun akıntısı ve hipotansiyon) açısından hasta yakından izlenmelidir. ▪ Bu reaksiyonlar genellikle infüzyonu yavaşlatma, durdurma ve antihistaminikler, adrenalin, kortikosteroidlerin kullanımı ile kontrol edilebilmektedir. ▪ Reaksiyonlar genellikle ilk uygulamada gözlenmekle beraber yüksek riskli ajanlarda proflaksi verilebilir. ▪ Uygulama sonrası oluşabilecek geç yan etkiler hususunda hasta ve yakınları bilgilendirilmeli, gerektiğinde hastaneye başvurması konusunda uyarılmalıdır. İmmunoterapi ve Hemşirelik Yönetimi- III HASTA EĞİTİMİ ▪ İmmunoterapi ve hastaya uygulanan tedavi konusunda bilgi verilmelidir. ▪ İmmunoterapi sürecinde ve tedavi sonlandıktan en az 5 ay sonrasına kadar doğum kontrolü önerilmelidir. ▪ İmmunoterapi sürecinde ve tedavi sonlandıktan en az 5 ay sonrasına kadar emzirmenin kontrendike olduğu konusunda uyarılmalıdır. ▪ Hastaya uygulanan tedavinin olası yan etkileri anlatılmalı, İmmunoterapi Uygulama Kartı (onkoloji ekibinin iletişim bilgilerini içeren) verilmeli ve yanında taşıması gerektiği açıklanmalıdır. ▪ Hastaya tedavisi dışında onkoloji uzmanına danışmadan herhangi bir ilaç/ aşı kullanmaması gerektiği bilgisi verilmelidir. ▪ İmmunsupresyon tedavisi alan hastalara yüksek doz kortikosteroidlerin yan etkileri ve yönetimi konusunda bilgi verilmelidir. Kapucu S, Kutlutürkan S. Hemşirelik Öğrencilerine Yönelik Onkoloji Hemşireliği, 2020 İmmunoterapi Kanserde Semptom Yönetimi ve Hemşirelik Bakımı • Kanser hastalarının semptomlarını hafifletmek ve yaşam kalitesini iyileştirmek için uygulanan yöntemlerdir. SEMPTOM YÖNETİMİ Miyelosupresyon (kemik iliği depresyonu) ** Kemik iliğinin baskılaması sonucunda dolaşımdaki kan hücrelerinin sayısının (eritrosit (anemi), lökosit (nötropeni) ve trombosit (trombositopeni) azalmayla karakterize bir durumdur. ** Kemoterapi hastalarında miyelosupresyon, tedavi dozunun azaltılmasına veya tedavinin ertelenmesine neden olurken, radyoterapi sırasında tedavinin ertelenmesine neden olabilir ** Eritrosit:4-6 **Lökosit:5-10bin **Nötrofil:2-5 ** Trombosit:150-450bin Nötropeni ➢ Nötropeni, notrofil sayısının 1500/mm3 veya altında olmasıdır . ➢ Nötrofil sayısının 500/mm3 altına düşmesi ile enfeksiyon gelişme riski daha da fazla artmaktadır • Günlük kişisel hijyenini sürdürmeli, • Cilt bütünlüğünü korumalı, • Yeterli ve dengeli beslenmeli, yeterli miktarda sıvı içmeli, • Bulaşıcı olan kişilerle iletişimde bulunmamalı, enfeksiyon riskini azaltmak için çiçek ve canlı bitkilere, köpek, kedi, kuş ve diğer hayvanlara dokunmamalı • Yeterli ve dengeli beslenmeli, yeterli miktarda sıvı içmeli • Hasta enfeksiyonu gösteren belirti ve bulgular yönünden kendisini izlemeli ve sağlık personeline bildirmeli • Vücut ısısının 38°C üzerine yükselmesini enfeksiyon açısından takip etmeli Trombositopeni ➢ Trombositopeni, trombosit sayısının 50.000/mm3 veya altında olmasıdır. ➢ Kanser hastalarında trombosit sayısının 50.000/mm3 altına düşmesi ile kanama riski, 20.000/mm3 altına düşmesiyle spontan kanama riski, 10.000/mm3 altına düşmesiyle beyin kanaması riski artmaktadır. • Yaralanma riskini arttıran aktiviteler kısıtlanmalı • Trombosit fonksiyonlarını değiştiren ilaçların (asprin gibi) alımı engellenmeli • Diş eti kanamasını önlemek için ağız bakımında yumuşak diş fırçası kullanılmalı • Keskin uçlu tıraş bıçağı kullanımı engellenmeli ve elektrikli tıraş makinesi kullanımı önerilmeli • El ve ayak tırnakları derin kesilmemeli, manikür ve pedikür yaptırması engellenmeli, • Lavman yapılması ve rektal supozituvar uygulanması önlenmeli, konstipasyonu önlemeye yönelik sıvı alımı, diyette lifli gıdaların alımı artırılmalı, • Güçlü hapşırma ve sert sümkürmelerden kaçınılmalıdır • İntramüsküler enjeksiyonlardan kaçınılmalı Oral Mukozit ➢ Stomatit olarak da adlandırılan oral mukozit kanser hastalarının tedavisinde ortaya çıkan ülseratif ve inflamatuar bir süreçtir.! • Mukozitin şiddetini ve ciddiyetini azaltmaya yönelik hasta eğitimini içeren ağız bakım protokolleri kullanılmalıdır. • Ağız bakım protokolü: Diş fırçalama; diş ipi; steril su, serum fizyolojik veya sodyum bikarbonat gibi solüsyonlarla gargara yapmayı içermektedir. • Sıvı tüketimi sağlanmalı/tahriş edici gıdaların yerine sulu ve yumuşak besinler tüketilmeli • Hastanın ağız bakımı sağlanır ve yapılacak olan oral tanılama ile risk grupları belirlenir. • Kriyoterapi ve düşük doz lazer tedavisi gibi farmakolojik olmayan yaklaşımlar uygulanabilir. • Ağız bakımı protokolleri hastaya ve ailesine öğretilir ve oral mukozitleri önlemede ve tedavide etkinlik sağlanır. Oral Mukozit Değerlendirme Ölçeği 8-14 Puan: Mukoz membranda bozulma riski 14- 24 Puan: Mukoz membranda bozulma Bulantı- Kusma Diyare Konstipasyon Tat Alma Değişiklikleri Olası Hemşirelik Tanıları • Enfeksiyon riski • Yutma güçlüğü • Yorgunluk • Beden gereksiniminden az • Hipertermi beslenme • Konstipasyon • Deri bütünlüğünde bozulma riski • Aktivite intoleransı • Oral mukoz membranda bozulma • Fiziksel mobilitede bozulma • Öz bakım gereksinimlerini • Ağrı karşılamada yetersizlik Teşekkür ederim… 89 ACU Sağlık Bil Derg 2019; 10(2):142-147 https://doi.org/10.31067/0.2019.136 DERLEME / REVIEW Tıbbi Onkoloji / Medical Oncology Kanserde İmmünoterapi Yan Etkileri ve Yönetimi Züleyha Çalıkuşu Acıbadem Mehmet Ali Aydınlar Üniversitesi Adana Hastanesi, Tıbbi Onkoloji, Adana, Türkiye Züleyha Çalıkuşu, Doç. Dr. ÖZET İmmün kontrol noktası inhibitörleri olarak bilinen monoklonal antikorların onkoloji alanındaki etkinlikleri hergeçen gün daha iyi anlaşılmaktadır. Bu ilaçlar immün sistem üzerindeki inhibitör mekanizmaların engellenmesi yoluyla etkinlik göstermektedirler ve yan etkileri de aşırı immün yanıt sonucu ortaya çıkan otoimmün olaylar olarak tanımlanabilir. İmmün aracılı yan etkiler çok sık olmamakla beraber ilacın kesilmesi ve streoid kullanımı ile genellikle gerilemektedir. Dirençli vakalarda immünsüpresif tedaviler kullanılmaktadır.Bu ilaçlar ile olan deneyimlerin artması daha etkili tedavi algoritmaları geliştirilebilmesine ve yan etki profilinin daha iyi anlaşılabilmesine olanak sağlayacaktır. Anahtar sözcükler: Kanser, immünoterapi, yan etki SIDE EFFECTS AND MANAGEMENT OF IMMUNOTHERAPY IN CANCER. ABSTRACT In oncology, the activity of monoclonal antibodies which known as immune checkpoint inhibitors is better understood every day. These drugs are efficaciousby inhibiting the inhibitory mechanisms in the immune system and their side effects can be defined as autoimmune events that caused by excessive immune response.. Immunerelated side effects are not very common and can usually be treated with steroids and dose modifications. Immunosuppressive treatments are used in resistant cases. Increasing the experience with these drugs will enable more effective treatment algorithms to be developed and a better understanding of the side effect profile. Keywords: Cancer, immunotherapy, side effect İletişim: Doç. Dr. Züleyha Çalıkuşu Acıbadem Mehmet Ali Aydınlar Üniversitesi Adana Hastanesi, Tıbbi Onkoloji, Adana, Türkiye Tel: +90 533 249 97 11 E-Posta: [email protected] Gönderilme Tarihi : 11 Eylül 2017 Revizyon Tarihi : 11 Eylül 2017 Kabul Tarihi : 04 Ekim 2017 142 İ mmün Kontrol noktası inbitörleri olarak bilinen ilaçların onkoloji alanındaki etkinlikleri giderek daha iyi anlaşılmaktadır. Günümüzde bu ilaçlar metastatikmelanombaşta olmak üzere bazımalignitelerdebelirgin klinik faydaları ile kullanılmakta ve sağkalım üzerine olumlu sonuçlar sağlamaktadırlar. Kontrol noktası inhibisyonunda birincil hedefler arasında Programlanmış hücre ölüm-1 (PD-1), PD-1 ligandı (PD-L1) reseptörleri ve Sitotoksik T-lenfosit-ilişkili antijen 4 (CTLA-4) yer almaktadır. PD-1’e ve PDL1’e karşı antikorlar geliştirilmekte olup birçokmalignitede büyük umutlar vaadetmektedir. PD-1’i hedefleyen Nivolumab ve Pembrolizumab ve PD-L1’i hedef alan atezolizumab, avelumab ve durvalumab çeşitli endikasyonlardakullanım onayı almışlardır. Başlıca kullanıldıkları tümörler arasında MalignMelanom, Küçük Hücreli Dışı Akciğer Kanseri (KHDAK), Baş-Boyun Kanseri (BBK), Renal ÜrotelyalKarsinoma, Hodgkin Lenfoma, Merkel hücre karsinoma gibi solid tümörler yer almaktadır. Bir anti-CTLA-4 Çalıkuşu Z antikoru olan Ipilimumab, genel sağkalımda belirgin artış sağladığı metastatikmalignmelanom hastalarında kullanım için onaylı ve immün kontrol noktası inhibitörleri arasında ilk kullanıma giren ilaçtır. Bir başka anti-CTLA-4 antikoru olan Tremelimumab da geliştirilmektedir (1-2). tedavi edilen ileri evre melanomlu 576 hastanın analizinde, %24’ü, tedaviye bağlı yan etkilerin tedavisi için immünosüpresif tedavi aldı ve immünsüpresif tedavi alanlar ile almayan hastalar arasında (29.8’e karşı %31.8) objektif yanıt oranında anlamlı fark saptanmadı (3). Önemli klinik yararlarına rağmen, kontrol noktası inhibisyonu yapan ilaçlarınimmünite ilişkili yan etkilerimevcuttur. İmmünite ilişkili yan etkiler; dermatolojik, gastrointestinal, hepatik, endokrin ve diğer daha az yaygın inflamatuvar olayları içerir. Uzun süreli immünsüpresyon olağandışı veya fırsatçı enfeksiyonların gelişimi için risk teşkil eder. Bu enfeksiyonlar ağırlıklı olarak kortikosteroidler veya infliksimab ile birlikte görülür. Ciddi enfeksiyon insidansı, ipilimumab ile ipilimumab/nivolumab kombinasyonu ile karşılaştırıldığında, tek ilaç ile tedavi edilenlerde daha düşüktür. Yan etki yönetimine genel yaklaşım Kontrol noktası inhibitörlerinin neden olduğu immünite ilişkili yan etkilerin (İİYE) yönetimiyle ilgili genel kurallar ipilimumab için ABD Gıda ve İlaç İdaresi (FDA) Risk Değerlendirme ve Yönetim Stratejileri›nedahil edilmiştir. Anti-programlanmış hücre ölüm-1 (PD-1) monoklonal antikorların yan etkileri ipilimumab›a kıyasla daha az şiddetli gibi görünse de, benzer bir yaklaşım ile yan etkileri yönetilmektedir. Genel olarak, orta veya şiddetli İİYE‘lerin tedavisi, kontrol noktası inhibitörünün kesilmesini ve kortikosteroidler ile immünosüpresyon sağlanmasını gerektirir. Tedavi, gözlemlenen toksisitenin ciddiyetine dayanır. Grade 2 (orta) immün aracılı toksisiteli hastalar için kontrol noktası inhibitörü ile tedavi durdurulmalı ve semptomlar veya toksisite derecesi 1 veya daha düşük olana kadar sürdürülmelidir. Belirtiler bir hafta içinde çözülmezse kortikosteroidler (prednizon 0,5 mg/kg/gün veya eşdeğeri) başlatılmalıdır. Grade 3 veya 4 (ağır veya hayatı tehdit eden) immün aracılı toksisite yaşayan hastalar için kontrol noktası inhibitörü ile tedavi kesilmelidir. Yüksek dozda kortikosteroidler (prednizon 1-2 mg/kg/gün veya eşdeğeri) verilmelidir. Semptomlar derece 1 veya daha az olduğunda, steroidler en az bir ayda kademeli olarak azaltılabilir. Kortikosteroidlerden fayda sağlayacak hastalar genelde günler içinde fayda görürler. Semptomlar, özellikle de yaklaşık üç gün sonra intravenözsteroidler ile açıkça düzelmezse, uygun olan yaklaşım yüksek doz IV kortikosteroidlerin uzun süreli kullanımı yerine infliximab’ı (5 mg/kg) uygulamaktır. İlk infliximab dozu sonrasında semptomlar devam ederse, ikinci doz infliximab (5 mg/kg), ilk dozdan iki hafta sonra tekrarlanabilir. İİYE‘leri idare etmek için immünsüpresif tedaviye duyulan gereksinim, anti-PD-1 antikorları veya ipilimumab ile kontrol noktası inhibisyonuna verilen yanıtı etkilemediği dört klinik çalışmada gösterilmiştir. Bu çalışmalarda Sistemik yan etkiler 1- Yorgunluk: Yorgunluk, anti-PD1 ve anti-PD-L1 ajanlar (1) için sıklığı %16 ila 24 olan ve en sık görülen yan etkiler arasındadır ve ipilimumab ile tedavi edilenlerde yaklaşık yüzde 40’dır (4). Bununla birlikte yorgunluk genellikle hafif seyreder ve bu ilaçların bir yan etkisi olarak ağır yorgunluk nadirdir. Yorgunluk geliştitğinde, primer adrenal yetmezlik, tiroid, hipofiz ve diğer endokrin bozuklukların dışlanması önemlidir. Ateş, titreme ve infüzyon reaksiyonları da tarif edilmiştir, ancak bunlar da nadirdir. 2- İnfüzyonla ilgili reaksiyonlar: Hafif infüzyonla ilgili yan etkiler, anti-PD-1 veya anti-PD-L1 ajanlar ile tedavi edilen hastaların yüzde 25’inde bildirilmiştir.Şiddetli veya hayatı tehdit eden infüzyonla ilişkili reaksiyonların görülme sıklığı %2’den azdır. Avelumab ile tedavi edilen hastalar için ilk dört periyot sırasında ve daha sonra ihtiyaç duyulduğunda (5), asetaminofen ve bir antihistaminik ajan ile premedikasyonendikedir. 3- Dermatolojik ve mukozal yan etkiler: Dermatolojik toksisite, kontrol noktası inhibitörleri ile ilişkili en yaygın immünite ilişkili yan etkidir. İpilimumab ile tedavi edilen hastaların yaklaşık %50’sinde kızarıklık ve/veya kaşıntı görülmekte ve nivolumab veya pembrolizumab ile tedavi edilenlerin yaklaşık %30-40’ında dermatolojik komplikasyonlar görülmektedir (1). Olguların yaklaşık %1-2’sinde alopesi bildirilmiştir (6). Çoğu hasta için, dermatolojik toksisite, tedavi başlangıcından ortalama 3-6 hafta sonra başlar ve zamanlama olarak diğer yan etkilere göre daha erken görülmektedir (7). Tipik fizik muayene bulguları, gövdede veya ekstremitelerde retiküler, makülopapüler, hafifçe eritemli döküntülerden oluşur (8). Vitiligo da yaygın olarak görülür. Oral mukozit ve/veya ağız kuruluğu şikayetleri, PD-1 reseptör kontrol noktası inhibitörleri ile CTLA-4 blokajına ACU Sağlık Bil Derg 2019; 10(2):142-147 143 Cancer İmmunotherapy göre daha sık görülmektedir. Oral kandidiyaz, ayırıcı tanıda, özellikle de bir hasta diğer yan etkilerin tedavisi için oral kortikosteroid kullanıyorsa, önemli bir husustur. Çoğu lezyon topikal kortikosteroid kremlerle tedavi edilebilir. Kaşıntı belirgin bir semptom ise, oral antiprüritikler (örn., Hidroksijin, difenhidramin) yardımcı olabilir. Şiddetli döküntüler (grade 3/4) oral kortikosteroidlerle tedavi edilmeli. Nadiren Stevens-Johnson sendromu/toksik epidermalnekroliz gibi ağır döküntüler bildirilmiştir. Bu tür reaksiyonlar için hospitalizasyon, intravenözsteroidler, dermatolojik değerlendirme, sıvı ve elektrolit durumundaki anormallikleri tedavi etmek gerekir. 4- Diyare ve Kolit: İshal, kontrol noktası inhibitörleri ile tedavi edilen hastalarda sık görülen bir klinik semptomdur. Diyare/kolit, tedaviye başladıktan yaklaşık altı hafta sonra rastlanır (9). Diyare ortaya çıkışı, PD-1 reseptörünün inhibisyonuna kıyasla, CTLA-4 inhibitörleri ile tedavi edilen hastalarda çok daha yüksektir. Belirtiler üç günden fazla sürer veya artarsa ve bulaşıcı nedenler tespit edilmezse, oral veya intravenöz kortikosteroidlerin derhal değerlendirilmesi ve kullanılması gereklidir. Hafif (grade 1) semptomlar (başlangıçta günde dörtten az dışkılama) semptomatik olarak idare edilebilir. Grade 2 (temelde günde dört ila altı dışkılama) veya daha fazla semptomlar ortaya çıkması halinde veya tanının net olmadığı durumlarda kolonoskopi yararlı olabilir. Kolit görülürse tedaviye başlanmalıdır. Ağır veya hayatı tehdit eden enterokolit (grade3-4, başlangıçta veya diğer komplikasyonlarda günde yedi veya daha fazla dışkılama) olan hastalar için, ipilimumab tedavisinin daimi olarak durdurulması gerekir. Yüksek dozlarda kortikosteroid verilmelidir. Yaklaşık üç gün sonra intravenöz kortikosteroidlerle iyileşme sağlanmazsa iki haftada bir 5 mg/kg dozunda infliksimab önerilir. İnfliksimaba dirençli vakalarda, mikofenolata ihtiyaç duyulabilir. Çok nadiren kolit, bağırsak perforasyonuna neden olabilir ve kolostomi gerekebilir 5- Hepatotoksisite: Aspartataminotransferaz (AST) ve alaninaminotransferaz (ALT) serum seviyelerinde yükselme hem CTLA-4 hem de PD-1 inhibitörleri ile görülebilir. Çoğu hastada asemptomatik laboratuar anormallikleri olarak görülür ancak bazen ateşeşlik edebilir. Nadiren, hiperbilirubinemi de görülür ve genellikle uzun süren AST ve ALT artışıyla birliktedir. Hepatotoksisite için; tedavinin başlangıcından 8-12 hafta sonraki dönem en yaygın başlangıç zamanı olarakbilinmekle birlikte, erken veya gecikmiş olaylar da görülebilir (7). 144 CTLA-4 inhibitörleri ile bildirilen AST ve ALT yükselme oranları, yapılan çalışmalarda farklılık göstermekle beraber yüzde 10’dan daha düşüktür (10-12). Öte yandan, hepatotoksisite, nivolumab/ipilimumab kombinasyonu ile daha sık olarak görülür (35). PD-1 inhibitörleri ile yapılan çalışmalarında hepatit oranı %5’in altında ve grade 3/4 toksisite ise daha nadirdir (13,14). Karaciğer fonksiyon testleri anormal olan hastaların radyografik tipik bulguları yoktur. Bununla birlikte, bilgisayarlı tomografi (BT) taraması hafif hepatomegali, periportal ödem veya periportal lenfadenopati gösterebilir. Hepatotoksisiteye sahip bazı hastaların biyopsilerinde, endotelyal iltihap ile belirgin perivenularinfiltrat bulunan ciddi panlobüler hepatit ortaya çıkmıştır. Başka hiçbir etyoloji belirgin değilse kortikosteroidler ile tedavi başlanmalıdır. Hepatit uzun süre devam edebilir ve uzun süreli veya tekrarlanan kortikosteroid tedavisi (en az üç hafta tedavi önerilir) ve/veya ek immünsüpresyon sağlayan tedavi gerektirebilir. Grade 2 hepatik toksisite varlığında (AST veya ALT normalin üst sınırının 2.5-5 katı arasındaveya toplam bilirubin seviyesinin 1.5-3 katı arasında olması) kontrol noktası inhibitörü ile tedavi durdurulmalıdır. Grade 3 veya daha fazla karaciğer toksisitesi (AST veya ALTULN’nin 5 katından fazla veya toplam bilirubinULN’nin 3 katından fazla artışı) varlığında da tedavi kesilmelidir. Nadiren AST ve ALT’deki yükselmeler kortikosteroid tedavisine dirençlidir ve mikofenolatmofetil (her 12 saatte bir 500 mg), kortikosteroidlerle eşzamanlı olarak uygulanmak üzere ilave edilebilir. Infliximab’ın hepatotoksisite riski nedeni ile kullanımı uygun değildir ve önerilmemektedir. 6- Pnömonitis: Çeşitli pulmoner inflamatuvar komplikasyonlar tanımlanmıştır. Pnömonit kontrol noktası inhibitörlerinin seyrek olarak, ancak ağır veya ölümcül seyredebilen yan etkilerinden biridir (15,16). Tanının netleşmesi için enfeksiyonlar ve maligniteler de dahil olmak üzere alternatif teşhislerin dışlanması gerekir. Optimal tedavi yaklaşımını tanımlayan hiçbir prospektif klinik çalışma yoktur. Bu serideki gözlemlere dayanarak, tedaviye yönelik ampirik yaklaşımlar belirlenmiştir. Asemptomatik grade 1 pnömonide, genellikle 2-4 hafta boyunca yakın takibe devam ederek ilaç kesilmelidir. Belirtiler ortaya çıkarsa veya radyografik progresyon gelişirse kortikosteroidlerin kullanılması gerekmektedir. Grade 2 veya daha yüksek pnömonili olan hastalar ilacı ACU Sağlık Bil Derg 2019; 10(2):142-147 Çalıkuşu Z bırakmalı ve yakın takip ile kortikosteroidler kullanılarak tedavi edilmelidir. Pnömonitin kötüleştiği hastalarda ek immünsupresyon kullanılabilir, ancak bu yaklaşımın faydası belirsizdir. vakalarında kısa süreli yüksek doz steroid (1 mg/kg prednizon veya eşdeğeri) yararlı olabilir, ancak bunun uzun süreli tiroid işlev bozukluğunu önlediğini gösteren çok az kanıt vardır. 7- Endokrinopatiler: Kontrol noktası blokajının bir sonucu olarak hipofiz, tiroid veya adrenal bezlerin immün sistem tarafından etkilenmesi genellikle bulantı, baş ağrısı, yorgunluk ve görme değişiklikleri gibi spesifik olmayan semptomlarla kendini gösterir. Endokrinopatilerin görülme sıklığının, farklı klinik araştırmalarda farklı değerlendirme, teşhis ve izleme yöntemlerinin kullanılması nedeniyle tam olarak anlaşılması güç olmuştur. Klinik olarak anlamlı endokrinopati tipik olarak CTLA-4 blokajıyla tedavi edilen hastaların %10’dan azında ortaya çıktığı düşünülmektedir (17,18). PD-1 reseptör ajanları ile tedavi edilen hastalarda endokrinopati sıklığı henüz bilinmemekle birlikte, CTLA-4 blokajında görülenlerden farklı olabilir. En yaygın endokrinopatiler hipofiz ve hipotiroidizmdir. c- Adrenal yetmezlik: Adrenal yetmezlik en kritik endokrinopatilerden birisi olup dehidrasyon, hipotansiyon ve elektrolit dengesizliklerine (hiperkalemi, hiponatremi) neden olabilir ve acil bir durumdur. Bir adrenal krizden şüphelendiğinde, intravenöz kortikosteroidler başlanmalıdır. Agresif hidrasyon ve sepsis değerlendirmesi de kritik öneme sahiptir. a- Hipofizit: Hipofizit klinik olarak yorgunluk ve baş ağrısı belirtileri ile kendini gösterir.Tanı, hipofiz hormonlarının (adrenokortikotropik hormon (ACTH), tiroid uyarıcı hormon (TSH), follikül uyarıcı hormon (FSH), lüteinizan hormon (LH), büyüme hormonu (GH), prolaktin) düşük seviyelerinin tespit edilmesi ile konur. Hipofizit tanısı radyografik olarak, hipofiz bezinin şişmesi ile de desteklenmektedir (Şekil 1) (19,20). İleri evre melanom tanılı hastalarda yapılan veipilimumab’ın değerlendirildiği faz III çalışmada 9 hastada (yüzde 1.8) şiddetli veya hayatı tehdit eden hipopituitarizm geliştitği gösterildi (23). Pembrolizumab ile yapılan çalışmadan elde edilen veri tabanında 411 hastanın 2’sinde (%0.5) hipofiz saptanmıştır (21). Hipofizit tedavisinde steroidlerin kullanımına ek olarak hormon replasmanıgerekmektedir. Tedavi edilmediği takdirde fatal seyredebilmektedir. b- Otoimmüntiroid hastalığı: Otoimmüntiroid hastalığı, tiroidite bağlıprimerhipotiroidizm veya Graves hastalığına bağlı hipertiroidi ile ortaya çıkabilir (22). Hem CTLA-4 hem de PD-1 blokajı için elde edilen klinik deneyimde primerhipertiroidizm insidansı primerhipotiroidizmden düşük olmuştur. Çoğu zaman, tiroidbozuklukları yorgunluk gibi spesifik olmayan semptomlarla kendini gösterir. Tipik olarak düşük serbest T4’lü ve yüksek TSH seviyeleri primerhipotiroidizmi gösterir ve düşük serbest T4’lü ve düşük TSH seviyeleri ise hipofiziti gösterir. Primerhipotiroidinin yönetimi tipik olarak tiroid hormonu (levotiroksin) replasmanı ile yapılmaktadır. Akut tiroidit d- Tip 1 Diyabetes Mellitus: İmmün kontrol noktası inhibitörleri nadiren tip 1 diyabetesmellitusun akut başlangıcı ile ilişkilendirilmiştir (23,24). Genellikle hastaları haftalık olarak, tedavinin ilk 12 haftası için glikoz içeren kapsamlı bir metabolik profil ile izlemek gerekmektedir. Daha az görülen immünite ilişkili yan etkiler Böbrek ilişkili toksisite: Akut böbrek hasarı, kontrol noktası inhibitörlerinin nadir bir komplikasyonudur. Tedavinin kesilmesi ve kortikosteroidlerle tedavi ciddi böbrek hasarı olan hastalar için endikedir. Altta yatan en sık bildirilen patoloji akut tubulointerstisyel nefrit olupimmün kompleks glomerülonefriti ve trombotik mikroanjiopati de gözlemlenmiştir (25,26). Pankreas ilişkili toksisite: Asemptomatik hastalarda serum amilaz ve lipazı izlemek, klinik olarak pankreatitten şüphelenilmezse önerilmez. Kortikosteroid tedavisi, pankreas iltihabının diğer belirtileri veya semptomları olmadığı sürece serum amilaz ve lipazda mütevazı asemptomatik yükselmeler olan hastalarda endike değildir. CTLA-4 ve PD-1 blokajı yapılan birçok hastada serum amilaz ve lipaz düzeylerinde yükselme bildirilmiştir (yaklaşık %10-15 oranında grade 3/4), ancak bu laboratuvar bulguları akut pankreatit kriterlerini karşılamamaktadır ve bu hastaların çoğu asemptomatiktir. Artmış amilaz/lipazın, pankreatit ilişkili semptomların yokluğunda klinik önemi bilinmemektedir (27,28). Nörolojiktoksisite: Çok çeşitli nörolojik sendromlar, anti-CTLA-4 ve anti-PD-1 ajanlar ile ilişkilendirilmiştir. Olgu serileri, nörotoksisitenin hastaların yaklaşık yüzde 1 ila 3’ünde ortaya çıktığını ileri sürmektedir (29). GuillainBarre sendromu (GBS) vakaları özellikle dikkat çekicidir ve ipilimumab’ın ameliyat sonrası bir adjuvan çalışmasında tedavi ile ilişkili gelişen GBS ölümle sonuçlanmıştır (30). Diğer bildirilen nörolojik komplikasyonlar arasında ACU Sağlık Bil Derg 2019; 10(2):142-147 145 Cancer İmmunotherapy miyastenigravis (1), posterior reversible ensefalopati sendromu (PRES), aseptik menenjit, enterik nöropati, transversmyelit ve otoimmünensefalit bulunmaktadır. Bu yan etkiler kortikosteroidlerle tedavi edilmelidir. Plazmaferez ve intravenöz immünoglobülin gibi ilave tedaviler gerekebilir. Kardiyotoksisite: Başlangıç zamanı değişkendir, ancak nivolumab/ipilimumab kombinasyonu ile tek bir tedaviden sonra ölümcül miyokardit bildirilmiştir (31). Farmakovijilans çalışmalarında mivokardit insidansı, nivolumab/ipilimumab kombinasyonu ile tedavi edilen hastalarda, tek başına nivolumab ile karşılaştırıldığında daha yüksekti (0,26 karşı %0,06). Kalp komplikasyonlarını tedavi etmek için yüksek doz steroidler kullanılır, ancak bazı durumlarda agresif terapiye rağmen semptomlar ilerleyebilir. Artmış troponin seviyeleri veya iletim anormallikleri olan hastalar için derhal bir koroner bakım birimine veya mümkünse kalp nakli birimine geçilmesi düşünülmelidir. Hematolojik toksisite: Kontrol noktası inhibitörleri ile tedavi edilen hastalarda kırmızı hücre aplazisi, nötropeni, trombositopeni, edinilmiş hemofili A ve kriyoglobulinemi tanımlanmıştır (32,33). Diğer immünite ilişkili yan etkilerde olduğu gibi, standart yaklaşım steroid tedavisi olup dirençli durumlarda immünosüpresif tedavilere geçilmelidir. Kaynaklar 1. Naidoo J, Page DB, Li BT, et al. Toxicities of the anti-PD-1 and antiPD-L1 immune checkpoint antibodies. Ann Oncol 2015; 26:2375-91. (CrossRef ) 2. Champiat S, Lambotte O, Barreau E, et al. Management of immune checkpoint blockade dysimmune toxicities: a collaborative position paper. Ann Oncol 2016; 27:559-74. (CrossRef ) Göz ilişkili toksisite: Ipilimumab ile CTLA-4 blokajı, episklerit, konjonktivit, üveit veya orbital enflamasyon ile ilişkilendirilmiştir. İnsidans yüzde 1’in altındadır ve belirtiler arasında fotofobi, ağrı, gözlerin kuruluğu ve bulanık görme sayılabilir. Topikal kortikosteroidler yararlı olabilir. Oral kortikosteroidler şiddetli (grade 3/4) veya refrakter olgularda kullanılabilir. Pembrolizumab veya nivolumab tedavisinden sonra üveit, tedavi edilen hastaların yaklaşık %1’inde görülen nadir ancak klinik olarak önemli bir olaydır. Romatizmal ve kas iskelet sistemi ilişkili yan etkiler: Kontrol noktası inhibisyonu ile romatolojik toksisiteler çok geniş bir yelpazede görülmüştür. Bunlara iltihaplı artrit, tükrük bezi disfonksiyonu (sicca sendromu) ve inflamatuvarmiyozit de dahildir (34,35). Bu yan etkilerin görülme sıklığı belirlenmemiştir. Sonuç İmmün kontrol noktası inhibitörleri ile yapılmakta olan çok sayıdaki çalışmalar ve sonuçları; ilerleyen yıllarda günlük pratiğimizde bu ilaçların önemli yer sahibi olacağını işaret etmektedir. Bu ilaçların yan etki gelişim mekanizmaları ve gelişen yan etkilerin yönetimi de elde olunan deneyimler neticesinde daha iyi anlaşılacaktır. Özellikle adjuvan tedavi alan hasta grupları için bu durum daha da önem arz etmektedir. Fatal seyredebilen yan etkileri de olan bu ilaçların kullanımı arttıkça daha sağlıklı tedavi algoritmaları geliştirilebilecek ve daha etkin kullanımları mümkün olacaktır. 8. Lacouture ME, Wolchok JD, Yosipovitch G, et al. Ipilimumab in patients with cancer and the management of dermatologic adverse events. J Am Acad Dermatol 2014; 71:161-9. (CrossRef ) 9. Weber JS, Dummer R, de Pril V, et al. Patterns of onset and resolution of immune-related adverse events of special interest with ipilimumab: detailed safety analysis from a phase 3 trial in patients with advanced melanoma. Cancer 2013; 119:1675-82. (CrossRef ) 3. Weber JS, Hodi FS, Wolchok JD, et al. Safety Profile of Nivolumab Monotherapy: A Pooled Analysis of Patients With Advanced Melanoma. J Clin Oncol 2016;35:785-92. (CrossRef ) 10. Wolchok JD, Neyns B, Linette G, et al. Ipilimumab monotherapy in patients with pretreated advanced melanoma: a randomised, double-blind, multicentre, phase 2, dose-ranging study. Lancet Oncol 2010;11:155-64. (CrossRef ) 4. Hodi FS, O’Day SJ, McDermott DF, et al. Improved survival with ipilimumab in patients with metastatic melanoma. N Engl J Med 2010; 363:711-23. (CrossRef ) 11. Ribas A, Kefford R, Marshall MA, et al. Phase III randomized clinical trial comparing tremelimumab with standard-of-care chemotherapy in patients with advanced melanoma. J Clin Oncol 2013; 31:616-22. 5. h t t p : / / w w w . a c c e s s d a t a . f d a . g o v / d r u g s a t f d a _ d o c s / label/2017/761049s000lbl.pdf (Accessed on March 26, 2019). 12. Bernardo SG, Moskalenko M, Pan M, et al. Elevated rates of transaminitis during ipilimumab therapy for metastatic melanoma. Melanoma Res 2013; 23:47-54. (CrossRef ) 6. Zarbo A, Belum VR, Sibaud V, et al. Immune-related alopecia (areata and universalis) in cancer patients receiving immune checkpoint inhibitors. Br J Dermatol 2017;176:1649-52. (CrossRef ) 7. Weber JS, Kähler KC, Hauschild A. Management of immune-related adverse events and kinetics of response with ipilimumab. J Clin Oncol 2012; 30:2691-7. (CrossRef ) 146 13. http://packageinserts.bms.com/pi/pi_opdivo.pdf March 26, 2019). (Accessed on 14. Hamid O, Robert C, Daud A, Hodi FS, Hwu WJ, Kefford R, et al. Safety and tumor responses with lambrolizumab (anti-PD-1) in melanoma. N Engl J Med 2013; 369:134-44. (CrossRef ) ACU Sağlık Bil Derg 2019; 10(2):142-147 Çalıkuşu Z 15. Nishino M, Giobbie-Hurder A, Hatabu H, et al. Incidence of Programmed Cell Death 1 Inhibitor-Related Pneumonitis in Patients With Advanced Cancer: A Systematic Review and Meta-analysis. JAMA Oncol 2016; 2:1607-16. (CrossRef ) 16. Nishino M, Ramaiya NH, Awad MM, Sholl LM, Maattala JA, Taibi M, et al. PD-1 Inhibitor-Related Pneumonitis in Advanced Cancer Patients: Radiographic Patterns and Clinical Course. Clin Cancer Res 2016;22:6051-60. (CrossRef ) 17. Corsello SM, Barnabei A, Marchetti P, et al. Endocrine side effects induced by immune checkpoint inhibitors. J Clin Endocrinol Metab 2013; 98:1361-75. (CrossRef ) 18. Ryder M, Callahan M, Postow MA, Wolchok J, Fagin JA. Endocrinerelated adverse events following ipilimumab in patients with advanced melanoma: a comprehensive retrospective review from a single institution. Endocr Relat Cancer 2014; 21:371-81. (CrossRef ) 19. Blansfield JA1, Beck KE, Tran K, Yang JC, Hughes MS, Kammula US, et al. Cytotoxic T-lymphocyte-associated antigen-4 blockage can induce autoimmune hypophysitis in patients with metastatic melanoma and renal cancer. J Immunother 2005; 28:593-8. 20. Dillard T, Yedinak CG, Alumkal J, Fleseriu M. Anti-CTLA-4 antibody therapy associated autoimmune hypophysitis: serious immune related adverse events across a spectrum of cancer subtypes. Pituitary 2010; 13:29-38. (CrossRef ) 21. http://www.merck.com/product/usa/pi_circulars/k/keytruda/ keytruda_pi.pdf (Accessed on March 26, 2019). 22. Chmiel KD, Suan D, Liddle C, et al. Resolution of severe ipilimumabinduced hepatitis after antithymocyte globulin therapy. J Clin Oncol 2011; 29:e237-40. (CrossRef ) 25. Izzedine H, Mateus C, Boutros C, Robert C, Rouvier P, Amoura Z, Mathian A. Renal effects of immune checkpoint inhibitors. Nephrol Dial Transplant 2017;32:936-42. (CrossRef ) 26. Gullo L. Day-to-day variations of serum pancreatic enzymes in benign pancreatic hyperenzymemia. Clin Gastroenterol Hepatol 2007; 5:70-4. (CrossRef ) 27. Banks PA, Bollen TL, Dervenis C, et al. Classification of acute pancreatitis--2012: revision of the Atlanta classification and definitions by international consensus. Gut 2013; 62:102-11. (CrossRef ) 28. DiGiacomo AM, Danielli R, Guidoboni M, et al. Therapeutic efficacy of ipilimumab, an anti-CTLA-4 monoclonal antibody, in patients with metastatic melanoma unresponsive to prior systemic treatments: clinical and immunological evidence from three patient cases. Cancer Immunol Immunother 2009; 58:1297-306. (CrossRef ) 29. Wilgenhof S, Neyns B. Anti-CTLA-4 antibody-induced GuillainBarré syndrome in a melanoma patient. Ann Oncol 2011; 22:991-3. (CrossRef ) 30. Maur M, Tomasello C, Frassoldati A, et al. Posterior reversible encephalopathy syndrome during ipilimumab therapy for malignant melanoma. J Clin Oncol 2012; 30:e76-8. (CrossRef ) 31. Gordon IO, Wade T, Chin K, et al. Immune-mediated red cell aplasia after anti-CTLA-4 immunotherapy for metastatic melanoma. Cancer Immunol Immunother 2009; 58:1351-3. (CrossRef ) 32. Akhtari M, Waller EK, Jaye DL, et al. Neutropenia in a patient treated with ipilimumab (anti-CTLA-4 antibody). J Immunother 2009;32:322-4. (CrossRef ) 33. Delyon J, Mateus C, Lambert T. Hemophilia A induced by ipilimumab. N Engl J Med 2011; 365:1747-8. (CrossRef ) 23. Okamoto M, Okamoto M, Gotoh K, et al. Fulminant type 1 diabetes mellitus with anti-programmed cell death-1 therapy. J Diabetes Investig 2016; 7:915-18. (CrossRef ) 34. Cappelli LC, Gutierrez AK, Bingham CO 3rd, Shah AA. Rheumatic and Musculoskeletal Immune-Related Adverse Events Due to Immune Checkpoint Inhibitors: A Systematic Review of the Literature. Arthritis Care Res (Hoboken) 2016;69:1751-63. (CrossRef ) 24. Cortazar FB, Marrone KA, Troxell ML, et al. Clinicopathological features of acute kidney injury associated with immune checkpoint inhibitors. Kidney Int 2016; 90:638-47. (CrossRef ) 35. Cappelli LC, Naidoo J, Bingham CO 3rd, Shah AA. IInflammatory arthritis due to immune checkpoint inhibitors: challenges in diagnosis and treatment. Immunotherapy 2017; 9:5-8. (CrossRef ) ACU Sağlık Bil Derg 2019; 10(2):142-147 147 16.06.2021 Sağlık Bilimleri Fakültesi Hemşirelik Bölümü KAN ve DİĞER YOLLARLA BULAŞAN ENFEKSİYON HASTALIKLARI VE HEMŞİRELİK BAKIMI • Hepatitler (A,B,C,D,E) Kan ve Diğer Yollarla Bulaşan Enfeksiyon Hastalıklar ve Hemşirelik Bakımı • HIV Enfeksiyonu/AIDS • Sıtma • Zika (Çocukluk Dönemi) Bulaşıcı Hastalıklar Dersi 07.06.2021 2 1 2 Viral Hepatitler • Hepatit: Karaciğerin mekanik, kimyasal ve biyolojik nedenlerle enflamasyonu Hepatitlerde Patogenez Başlıca Viral Hepatit Etkenleri ve Antikorları Virüsler Antijenler Serumdaki Antikorlar Hepatit A virüsü HAV Anti-HAV, Anti-HAV IgM Hepatit B virüsü HBs Ag, HBc Ag, Hbe Ag Anti-HBs Ag, IgM anti- HBs Ag, Anti-HBc Ag, Anti-Hbe Ag Hepatit C virüsü HCV-RNA Anti HCV Hepatit D virüsü HDV Ag Anti-HDV Hepatit E virüsü HEV Anti-HEV, IgM anti HEV Hepatit G virüsü HGV Anti HGV 3 3 Resim Kaynak: GörakG, SavaşerS, & Yıldız S . (2018). Bulaşıcı Hastalıklar Hemşireliği . İstanbul: Nobel Tıp Kitabevleri, s. 258. 4 4 16.06.2021 Tanı Hepatit A (Epidemik Hepatit, Enfeksiyöz Hepatit) • Etkeni: Enterovirüs’e benzer nitelikte hepatit A virüsü • Etkenle karşılaştıktan 2-4 hafta sonrasına kadar hepatit A virüsü gaitada bulunur. • İnkübasyon dönemi:15-50 gün (ort 28-30 gün) • Klinik belirtiler oluştuktan sonra gaitada görülmez. • • Bulaşma: insandan insana en fazla fekal-oral yol olmakla birlikte, etken idrar, gaita ve kanda bulunur. Ani başlayan salgınlarda bulaşma kontamine su ve besinlerle (süt, pişmiş ve dilimlenmiş etler, iyi pişmemiş deniz ürünleri) olur. • Kan serumunda; • Bulaşma süresi: Virüs kanda sarılık oluşmadan önce ve sarılığın ilk günlerinde bulunur. • Epidemiyolojisi: Dünya’da ve Türkiye’de yaygın, her yıl dünyada 1,5 milyon yeni vaka görülmekte, özellikte çocuklarda (1 yaşından itibaren, 5-9 yaş arası en yüksek) ve genç yetişkinlerde görülür. • Anti-HAV IgM antikoru hastalığın başlangıcından itibaren bulunur. • Sarılığın başlangıcından sonraki bir haftada en yüksek seviyededir. • 3-4 hafta sonra kanda saptanamaz. • Tükrükte; Anti-HAV IgG antikorunu ölçebilen EIA testi (Enzyme Immun Assay) • ALT, AST yüksektir. 5 5 6 6 Komplikasyon Klinik Belirtiler •İki döneme ayrılır; sarılık öncesi ve sarılık • SARILIK ÖNCESİ DÖNEM (Preikterik Dönem) • Sıklıkla 5-7 gün sürer • Etkenle karşılaştıktan 8 hafta sonra ortaya çıkar ve 1 hafta sürer • Bulaşmanın en hızlı olduğu dönem • Ateş düşmesiyle birlikte sarılık gelişir • Çocuklar; huzursuz, hasta görünümlü • İdrar koyulaşır, çay rengini alır • Yetişkinler; ani ateş, kırıklık, baş dönmesi, iştahsızlık, • Deri ve skleralar sarı, gaitanın rengi açık bulantı, kusma, sağ üst abdominal kadranda ağrı, ÜSYE • Karaciğer büyük ve ağrılı (palpasyonla ele gelir) benzer tablo • Sarılık en üst düzeye ulaştığında semptomlar geriler • Bilirubin idrarda pozitif, ürobilinojen yüksek • Çocuklarda hafif, yetişkinlerde ağır seyir • Her iki grupta da sarılıksız olabilir Tedavi 7 7 Nadir olarak fulminant seyirli hastalık, ensefslopati ve apilastik anemi görülebilir. SARILIK • Viral hepatilere özgü bir tedavi yoktur. • Fakat fulminant gidişli vakalarda destekleyici kemoterapi kullanılmaktadır. 8 8 16.06.2021 Korunma • Hepatit A aşısı (18. ve 24. ay) • Ayrıca Epidemilerde sağlıklı bireylere Hepatit A aşısı yapılabilir. • Hijyen ve sanitasyon kurallarına uyulur, el yıkama dikkat edilir. • Endemik bölgelere gideceklere standart Ig verilir. • Genel önlemlerin dışında sağlık çalışanlarında; • Kişisel hijyen, el yıkama ve Hastane Enfeksiyon Kontrol Komitesi kurallarına uyma önerilir. Hepatit B (B tipi Hepatit, Serum Hepatiti) • Etkeni: Hepatit B virüsü (DNA yapısında) • İnkübasyon dönemi: Çoğunlukla 45-60 gün (ort 60-90 gün) • Bulaşma: Enfekte kişilerin kan ve kan ürünleri, hemen hemen tüm vücut salgıları ile bulaşır (meni, vajen, tükrük, idrar, anne sütü). • Kontamine iğne ve enjektörlerle yapılan enjeksiyon da bulaşmada etkili rol oynar. • Akur ya da kronik enfeksiyonlu anneden de transplasental yolla yenidoğana etken geçişi vardır. • Ayrıca seksüel yolla da bulaşır. 10 9 9 10 Tanı için; Hepatit B (B tipi Hepatit, Serum Hepatiti) • Epidemiyolojisi: Dünya’da 2 milyardan fazla insan enfekte, Türkiye’de her 3 kişiden 1’i virüs ile temas durumunda, 10 kişiden 1’i taşıyıcı. • Erkeklerde kadınlara gör 6 kat daha fazla kronik enfeksiyon gelişir. Özellikle narkotik kullanan, homoseksüel genç yetişkinler, sağlık çalışanı, hemodiyaliz hastaları ve sık kan transfüzyonu alan hastalarda görülür. • Tanı: B enfeksiyonuna ilişkin antijen ve antikor testleri ile konur. Serum Antikor Testleri • HBs Ag: Sıklıkla virüs ile karşılaşmadan 1-3 ay sonra serumda bulunur. HBs Ag pozitifliği aktif hepatit enfeksiyonunu gösterir. 6 aydan uzun süre serumda bulunması kronik taşıyıcılığı gösterir. • Anti-HBc IgM: sarılığın başlangıcında yükselir ve 5. ayda en yüksek seviyeye ulaşır ve düşer. Akut enfeksiyonun yeni olduğunu gösterir. • Hbe Ag: Kronik hepatit B’yi gösterir. Yüksek düzeyde titrasyonlar yüksek riski gösterir. • Anti-HBs Ag varlığı hastalık tanısında belirleyicidir. 11 11 Serum Antijen Testleri • Karaciğer ile ilgili diğer (ALT, AST vb.) bakılır. 12 12 16.06.2021 Tedavi Klinik Belirtiler •Hastalık sinsi başlar •Deri döküntüleri, sklera ve dilaltı mukozasında ikterik görünüm • Viral hepatilere özgü bir tedavi yoktur. • Fakat 13 yaş üstü, ağır karaciğer hastalığı ve HBV replikasyonu olan kronik hepatit B’lilerde •Belli belirsin karın ağrısı, bulantı, kusma, iştahsızlık interferon kullanılır. •Eklem ağrısı ve tüm vücutta sarılık •Atşe hafif ya da yok •Yaşlı hastalarda ağır seyreder ve mortalite yüksek 13 13 14 14 Korunma Korunma Diğer Riskli gruplar; • Hepatit B aşısı (doğum, 1. ve 6. ay) • Bakım ve huzur evinde yaşayanlar, zeka ve gelişme geriliği olanlar ve onlara bakım verenler • Ayrıca HBV ile enfekte olma olasılığı yüksek risk • Kan, plazma, sperm, doku, organ vericileri grupları profilaktik olarak aşılanır • Tüm gebeler Riskli gruplar; • HBsAg pozitif kişilerle temas halinde olanlar • HBsAg pozitif kişilerle aynı evde yaşayanlar ve 1. dereceden akrabaları • Kan ve kan ürünleri ile yakın ilişkide bulunan sağlık çalışanları • Akıl ve ruh sağlığı hastanesinde çalışanlar • Hemodiyaliz hastaları • Homoseksüel erkekler • Madde bağımlıları • Pıhtılaşma bozukluğu olan hastalar • HBV taşıyıcılarla seksüel ilişkide bulunan eşler Aşılama öncesi risk gruplarına serolojik testler yapılarak bağışıklık ya da portörlük durumlarına bakılır • Anti-HBc her iki durumu, anti-HBs bağışıklığı gösterir • Bu durumda aşı anti-HBc ya da anti-HBs negatif olanlara yapılır 16 15 15 • 16 16.06.2021 Korunma Hepatit C Hepatit B virüsü ile karşılaşanlarda izlenecek yol; HBs Ag pozitif anneden doğan bebeklere: • Doğumu izleyen ilk 12-24 saatte 0.5 mL/IM HBIG (Hepatit B Immünoglobulin) verilir. • Doğumdan sonraki ilk 7 gün içinde de ilk hepatit aşısı yapılır.1. ve 6. ayda tekrarlanır. Akut Hepatit B ile temasta olan ev halkına • İlk 24 saat içinde olanak yoksa ilk 7 gün içinde HBIG verilir ve HBs Ag pozitif kişilere bakan aşısız sağlık çalışanına iğne batması durumunda: • Sonrasında aşı yapılır. • Etkeni: Hepatit C virüsü (RNA yapısında) • İnkübasyon dönemi: 2 hafta ile 6 ay arası • Bulaşma: Perkütan yol ile bulaşma sık, fekal-oral yol ile bulaşmaz, seksüel ve transplasental yolla bulaşma nadir • Epidemiyolojisi: Dünya’da 130-140 milyon kişinin hepatit C virüsü ile enfekte olduğu düşünülmekte, yeni vaka görülmekte, belli risk grupları dışında ciddi ve yaygın bir sorun oluşturmaz. • Risk Grupları; periton diyalizi, hemodiyaliz, transplantasyon hastalıkları Ayrıca sağlık çalışanları için el yıkama, iğne atık yönetimi, kanla kontaminasyonu önleyici önlemler konusunda eğitimler esastır. 17 17 18 18 Hepatit C • Tanı: HCV antijenlerine karşı oluşan antikorlar ya da RNA virüs testi ile • Tedavi: HBV’nin tedavisine benzer. • 18 yaş ve üstü kan ve kan ürünleri kullanılmış ve kronik karaciğer hastalığı olanların tedavisinde interferon verilir. • Hepatit D Etkeni: Hepatit D virüsü (RNA yapısında), 8 genotipi vardır. • İnkübasyon dönemi: 2 hafta ile 6 ay arası • Bulaşma: Kan ürünleri, seksüel ve transplasental yolla bulaşır. • Epidemiyolojisi: İlk defa 1977’de bulunmuştur. Korunma: Aşısı yok, Hepatit B’de sağlık çalışanları için verilen önlemler geçerlidir. 19 19 • 20 20 16.06.2021 Hepatit D Hepatit E • Klinik Belirti: HBV enfeksiyonuna benzer klinik tablo, fakat hastalık tablosu ağır • Etkeni: Hepatit E virüsü • HBV’den daha şiddetli olan Akut Hepatit sık görülse de kronik hepatit gelişme riski düşük • İnkübasyon dönemi: 40 gün • • Bulaşma: Fekal-oral yol ile bulaşır. Seksüel yol ile bulama nadir. Kontamine su ile gelişmekte olan ülkelerde sık görülür. • Epidemiyolojisi: Yağışlı mevsimde epidemi yapar. • Kronik enfeksiyona neden olmaz. Aşısı yoktur. • Korunma: HBV aşısı yarar sağlar 21 21 22 22 Viral Hepatitlerin Karşılaştırılması Virüs tipi ve görülme yaşı Kuluçka dönemi Bulaşma Sarılık (%) Kronik taşıyıcılık Klinik özellik Aşı Profilaksi Hepatit A 4 hafta (15-50gün) Fekal-oral <5 50-75 - Akut başlar, subklinik seyreder Var İmmün serum globulin Hepatit A aşısı 1-6 ay Kan ürünleri, IV ilaç, Transplasental Seksüel aktivite <5 20-60 >90 5-10 Hepatit belirtileri yaygın Var İmmünglobulin Hepatit B aşısı Kan ürünleri, IV ilaç, Seksüel aktivite, Dövmeler 20-30 >60 Sıklıkla belirti vermez Yok Kan ürünleri, IV ilaç, Transplasental Seksüel aktivite Bilinmiyor <5 >80 Fulminant seyirli Yok Hepatit B aşısı Yaklaşık 10 - Gebelikte ağır seyreder fetüs kaybı nedeni Yok Yok 5-9 yaş Yetişkinler Hepatit B 2hafta-6 ay Her yaş grubu HBV taşıyıcılarında Hepatit D HBV enfeksiyonu olanlarda Hepatit E Her yaş grubu 23 • Viral hepatitlerde semptomlara yönelik hemşirelik bakımı uygulanır. •Hepatit A’lı hastalar sarılık başladıktan sonraki ilk bir hafta kreşe, okula, işe gönderilmez. Yenidoğan Yetişkinler Hepatit C Hemşirelik Bakımı 2hafta-6 ay 2-9 hafta (40 Fekal-oral gün) (bulaşıcılık çok yüksek) •Semptomların ortaya çıkışından bir hafta sonrasına kadar, bez değiştirme, inkontinant hastalarla yakın temasta standart önlemler alınır. Yok Karaciğer enfeksiyonun oluşturduğu ağrı durumunda; •Sarılık düzelinceye kadar yatak istirahati •Aşırı yorucu hareketlerden kaçınma önerilir. 23 24 24 16.06.2021 Hemşirelik Bakımı Hemşirelik Bakımı Ateşli durumlarda; Bulantı, kusma iştahsızlık durumunda; •Ateş takibi ve sıvı alımı desteklenir, dehidratasyon önlenir. •Sık aralıklarla az miktarda, protein ve karbonhidrattan zengin, yağdan fakir beslenmesi •Az pişmiş ya da çiğ deniz ürünleri yasaklanması Sarılık nedeniyle konforda değişim ya da deri bütünlüğünde bozulma riskine karşı; •Ağız bakımı verilmesi •Deri değerlendirmesi (renk, ısı, nem, lezyon, kaşıntı) •Ağrılı girişimler yemekten sonraya bırakılması •2-4 saat arayla pozisyon verme, çarşafların temiz ve kırışıksız olması •Günlük tart kontroller, aldığı çıkardığı sıvı takibi yapılması önerilir. •Banyo suyuna kaşıntıyı önleyici emülsiyonlar (karbonat vb) eklenmesi, losyon kullanılması •Reçete edilen antihistaminiklerin verilmesi •Karaciğer fonksiyonlarında yetersizlik nedeniyle alkol ve ilaç alımlarının (hekime danışmadan) toksisiteye neden olacağı öğretilir. •Tırnakların kısa ve temiz olması önerilir. 25 25 26 26 Hemşirelik Bakımı HIV Enfeksiyonu/AİDS •Hepatit B’li hastalarda HBsAg negatif oluncaya kadar kan ve vücut sıvılarına yönelik standart önlemler sürdürülür. • Tanım: AIDS (Acquired Immune Deficiency Syndrome) "Edinsel Bağışıklık Yetmezliği Sendromu" • Etkeni: HIV (Human Immune Deficiency Virus), nononkojenik stopatik retrovirüslerin lentrovirüs ailesinde yer alan RNA virüsü, iki antijenik tipi var • İnkübasyon dönemi: 2 ay-17 yıl arası • Epidemiyolojisi: İlk kez 1970’li yıllarda ortaya çıkmış, 1980 sonrasında ise AİDS tanımlanmıştır. Tüm Dünya’da epidemiler yapar. Vakaların %72’si erkek, %28’i kadın • Bulaşma: Enfekte kişilerin birçok vücut sıvısında bulunur fakat sadece kan, semen, vajinal sekresyon ve anne sütü ile bulaşır •Hepatitli hastalarda yorgunluğa bağlı aktivite yetersizliği belirlenebilir. •Yatak içi pasif aktivitelerde bulunması önerilir (Bulmaca, radyo-TV, kitap okuma gibi) •Sarılık nedeniyle beden imajında bozulma riski için durumun geçici olduğu açıklanır. •Tanı ve tedavi ile ilgili anksiyete durumunda; hastanın kendisini ifade etmesi sağlanır. •Hasta ve yakınlarına koruyucu önlemler anlatılır. 27 27 28 28 16.06.2021 Bulaşma: Cinsel ilişkiyle bulaşma (Bulaşma oranı %80-85) • Her türlü cinsel ilişki ile (homoseksüel, heteroseksüel, vajinal, oral, anal) bulaşır. • Erkekten kadına bulaşması, kadından erkeğe bulaşmasından 10 kat daha fazladır. Riskli Gruplar Bulaş yolları değerlendirildiğinde: •HIV pozitif kişinin partneri olanlar Kan yoluyla bulaşma (Bulaşma oranı %10-15) Perinatal yol ile (Bulaşma oranı %3-5) • Kan, kan ürünleri ve doku nakilleriyle doğrudan bulaşır. • Ayrıca kontamine delici/kesici aletlerden dolaylı bulaşır. • Açık yaralar, dövme, diş tedavisi, manikür-pedikür işlemlerinde kontamine araçlar bulaşmada etkendir. •Korumasız cinsel ilişkiye girenler •Riskli temas öyküsü bulunan kişiler •Damar içi madde bağımlılığı ve ortak enjektör kullanımı olanlar • Enfekte anneden bebeğe virüs geçişi; • Uterus içinde fetüse maternal kan geçişiyle • Travayda anne kanına maruz kalma ya da enfekte kan ve ürünlerinin verilmesi •HIV pozitif gebelerin bebekleri risk altındaki gruplar • Emzirmede enfekte anne sütünün verilmesi Not: HIV taşıyan gebelerde Retrovir, AZT kullanımına erken başlanırsa, bulaşma önemli ölçüde azalmaktadır. 29 29 30 30 Tanı HIV’in Bulaşmadığı Durumlar; •Dokunmak, tokalaşmak ve sarılmak • Dikkatli tıbbi öykü ve serolojik testler, virüs izolasyonu, CD4T Lenfosit ve diğer lenfosit hücre sayımı, antijen sapyanması yöntemleri ile konur. •Gözyaşı, ter ve tükürük • •Aynı yerde oturmak ve aynı havayı solumak • Serolojik testlerden biri olan ELİZA Testi, • Virüs İzolasyonu •Kıyafet, tabak, çatal, kaşık bıçak ve bardak ortak kullanılmak • CD4T –Hücre sayımı •Sivrisinek, böcek sokması ve hayvan ısırması ile HIV bulaşmamaktadır. • Viral yük testleri •Aynı havuzu, tuvaleti saunayı ve duşu paylaşmak 31 31 En sık kullanılanlar; 32 32 16.06.2021 HIV Pozitif ne demektir? Klinik Belirtiler •Enfeksiyon belli evrelerle seyreder. •Kişinin vücudunda İnsan Bağışıklık Yetmezliği Virüsü’nün bulunması demektir. •Virüs vücuda alındıktan 1-6 hafta içerisindeki ilk çoğalma döneminde HIV enfeksiyonuna özgü •HIV’in bağışıklık sisteminin zayıflaması ve fırsatçı enfeksiyonlara açık hale gelmesiyle karakterize bir kronik enfeksiyondur. olmayan ve değişken belirtiler gösteren akut enfeksiyona neden olur. •6-12 hafta içerisinde HIV'e karşı antikorlar gelişir. •Kişi hiç bir hastalık belirtisi olmaksızın uzun yıllar yaşamına devam edebilir. •Antikorlar hastalığın teşhisi açısından önemlidir. •Antikorlar gelişene kadar geçen sürede, kanda virüs mevcuttur ve hasta bulaştırıcıdır. •Kişide hiçbir belirti ve bulgunun olmadığı 6-13 yıl (ortalama 8-10 yıl) süren asemptomatik dönemde bulgu yoktur ancak kişi bulaştırıcıdır. 33 33 34 34 Tedavi Klinik Belirtiler •Belirtiler Erken Semptomatik Dönemde ortaya çıkar. • Spesifik tedavisi bilinmemekte •Bu dönemde HIV enfeksiyonuna özgü testler yapılarak tedaviye başlanır. • Öncelikle mevcut enfeksiyonun tedavisi ve HIV yanıtını engelleyen ilaçların kullanımı esas •HIV enfeksiyonun son basamağı AIDS dönemidir. • Zidovidine (Retrovir, AZT), Didanosine (Videx, ddl) Zalcitanibe (HİVid, ddc) ve Proteaz inhibitörleri (ritonovir, indinavir) içeren antiretroviral ilaçlar çeşitli kombinasyonlarda kullanılır. •Bu dönemde bağışıklık eksikliği iyice belirgin bir hale gelir, fırsatçı enfeksiyonlar veya bazı özel tür • kanserler ortaya çıkabilir. interlökin 2 ve alfa interlökin gibi tedaviler de uygulanır. •Özellikle bu dönemde fırsatçı enfeksiyonların tanısı, tedavisi ve önleyici tedavi önemlidir. 35 35 Bağışıklık sistemini uyarmak için kemik iliği transplantasyonu, lenfosit nakli, gama interferon, 36 36 16.06.2021 Korunma Sıtma (Malarya) • Cinsel yolla bulaştan korunma için; • Güvensiz ve korunmasız cinsel temastan kaçınılması, tek eşlilik, kondom kullanılması önerilir. Kan yolu ile bulaştan korunma için; • Taraması yapılmış HIV(-) kan ve kan ürünlerinin kullanılması • Tek kullanımlık steril enjektör ve cerrahi malzemelerin kullanılması • Ortak enjektör kullanımından kaçınılması önerilir. Tanım: Parazit taşıyan dişi anofel sivrisineklerin beslenmeleri esnasında insana inoküle ederek enfekte etmesiyle gelişen bir enfeksiyon hastalığı • Etkeni: Plasmodium cinsi parazitler, 5 türü vardır. • P. Falciparum (%75), P. vivax, P. malariae ve P. ovale (iki tür). • İnkübasyon dönemi: Min 6. gün HIV (+) gebeden bebeğe bulaşın önlenmesi için, • Uygun tedavi ve takibinin yapılması, doğumun sezaryen şeklinde planlanması • Doğumdan önce anneye ve doğum sonrasında bebeğe ilaç tedavisi başlanması • Annenin bebeğini emzirmemesi önerilir. 37 37 38 38 Tanı Sıtma (Malarya) • Bulaşma: Parazit taşıyan anofel cinsi dişi sivrisinek sokmasıyla bulaşır. • Bunun dışında; kan transfüzyonu, organ transplantasyonu, greftler ve kontamine enjektör veya iğnelerin ortak kullanımı ile de bulaşabilir. • Ayrıca plasenta yoluyla doğum öncesi veya esnasında anneden bebeğe geçebilir. • Bulaşma süresi: Bulaştan sonraki ilk 6 ay içinde hemen hemen tüm hastalarda sıtma semptomları başlar. • • • Epidemiyolojisi: DSÖ, 2016’da 216 milyon vaka, 445.000 ölüm olduğunu bildirdi. Günümüzde yerli sıtma bulaşı sona ermiş, sadece yurtdışı sıtma vakaları bildirilmektedir. Endemik olduğu Sudan, Nijerya, Ekvator Ginesi, Uganda, Gabon gibi Afrika ülkeleri • Parmak ucu ve kulak memesinden alınan kandan yapılan yayma preparatla • veya kemik iliği, karaciğer ve dalak ponksiyonu elde edilen materyalden plazmodiumların saptanması ile konur. 39 39 • Ayrıca anemi bulguları vardır. Nöbet sırasında lökositoz, nöbet aralarında lökopeni vardır. • Hemolize bağlı indirekt bilüribin yükselmiş olabilir. 40 40 16.06.2021 Hemşirelik Bakımı Hemşirelik Bakımı • İnsandan insana doğrudan bulaşmaz. Hastada kan ve sekresyonları ile ilgili önlem alınır. •Oral alınan kinin’e karşı baş ağrısı, bulantı, görmede bozukluk, bronkospazm, hemolitik anemi gibi reaksiyonlar gelişebilir. •Titreme döneminde hasta battaniye ile örtülür, oda ısısı arttırılır. •Yaşam bulguları sık izlenir. •Bulantı yoksa tolere edeceği kadar sıcak içecek verilir. •Bilinç durumu ve davranışları takip edilir. •Terleme döneminde ılık banyo verilir, üşümeyi önlemek için yatak takımları ve kıyafetler sık •Reçete edilen sedatifler verilir. değiştirilir. •Ateşli dönemde ılık uygulama, reçete edilen antipiretikler uygalanır. •Kan transfüzyonu yapılıyorsa komplikasyon açısından takip edilir. •Sıvı alımı desteklenir, aldığı-çıkardığı sıvı ve tartı takibi yapılır. •Protein, kh, vitamin ve demirden zengin diyetle beslenir. 45 45 46 46 Korunma • Zika Virüs • Etkeni: Flavivirus grubundan bir RNA virüsü olan Zika virüs • İnkübasyon dönemi: 3-12 gün • Bulaşma: Aedes cinsi (Aedes aeyptive Aedes albopictus) sivrisineklerin sokmasıyla bulaşır. • Aynı zamanda virüs; semen, vajinal salgılar, kan, idrar, amniyon sıvısı, BOS, anne sütü, tükürük gibi vücut sıvılarında, beyin ve spinal kordda saptanmıştır. • Virüsün gebelik esnasında bebeğe geçebilmesi ve virüsün Guillain-Barre Sendromu ve mikrosefali arasında ilişkili olabileceği yönündeki bulgular tespit edilmesi hastalığa olan ilgiyi arttırmıştır. Aşı çalışmaları sürmekte Sıtmanın görüldüğü bölgelerde koruyucu önlemler; • Bataklık ve durgun sular kurutulmalı • Pencere, kapı tellerle çevrilmeli • Sinek uzaklaştırıcı ilaçlar sürülmeli • Kapalı kıyafetler tercih edilmeli • Endemik bölgeye gideceklere, risk altındaki kişilere, endemik bölgeden gelenlere koruyucu tedavi uygulanmalı 47 47 48 48 16.06.2021 Tanı Zika Virüs • Epidemiyolojisi: Zika virüsü ilk kez 1947’de Uganda’da Zika ormanında rhesus maymunlarında • saptanmıştır. Klinik öykü, yapılan seyahatin tarihi ve yeri, kırsal ve ormanlık alanda yapılan aktivite tanıda yardımcı olur. • • 2013-2014 yıllarında Fransız Polinezyasında yaşanan ZVH salgınında Guillain-Barre Sendromu vakalarında dikkat çekici bir artış gözlenmiştir. • Serum ve plazmada viral nükleik asit (ZIKV RNA) ve virüse özel ig’ler (anti-ZIKV IgG ve IgM) ile nötralizan antikorlar bakılır. Benzer şekilde 2015 yılında Brezilya’daki salgında virüs ile mikrosefali arasında ilişki olabileceğine dair bulgular tespit edilmiştir. • Türkiye’de 2017 yılında, endemik bölge ziyareti öyküsü bulunan 4 yurtdışı kaynaklı vaka tespit edilmiştir. Şu an itibariyle yerli ZVH vakası bildirimi yoktur. 49 49 50 50 Tedavi Klinik Belirtiler •Çoğunlukla asemptomatik olarak seyreder •En yaygın bulguları, hafif ateş, döküntü, konjonktivit, kas ve eklem ağrısı, halsizlik veya baş ağrısı •Bulgular genellikle 2-7 gün sürer •İnsanlar genellikle hastaneye yatacak kadar hasta olmazlar. • İlacı yoktur. • Semptom tedavisinde; dinlenme, analjezik, antipiretik ilaçlar uygulanır. • Dehidratasyonu önlemek için sıvı tedavisi uygulanır. • Hemorajini riskini önlemek için aspirin ve diğer nonsteroid antienflamatuar ilaçlar alınmaz. •ZVH’de ölüm çok nadir görülür. 51 51 52 52 16.06.2021 Korunma Hemşirelik Bakımı • Yaşam bulguları izlenir. • Ateşe yönelik uygulamalar ve reçete edilen ilaçlar uygulanır. • Dehidratasyon bulguları izlenir. • Aldığı-çıkardığı sıvı takip edilir. Sıvı alımı desteklenir. • Aşısı yoktur. Sivrisineklerin yoğun olduğu bölgelerde koruyucu önlemler; • Bataklık ve durgun sular kurutulmalı • Pencere, kapı tellerle çevrilmeli • Sinek uzaklaştırıcı ilaçlar sürülmeli Ziyaretçi kısıtlaması uygulanır. • Kapalı kıyafetler tercih edilmeli • Ebeveynlere/hasta yakınlarına izolasyon teknikleri öğretilir. • Endemik bölgeye gideceklere, risk altındaki kişilere, endemik bölgeden gelenlere koruyucu tedavi • Toplum sivrisinek ısırıklarından korunma konusunda bilinçlendirilir. • uygulanmalı 53 53 54 54