MESLEK
HASTALIKLARINDAN
KORUNMA STRATEJİLERİ VE
GÜNCEL YAKLAŞIMLARI
HAZIRLAYANLAR
B121101022 Melike BURUCU
B121101002 Pelin UYSAL
B121101031 Fadime KAYAARDI
İÇERİK
Meslek Hastalığı Nedir ?
Meslek Hastalıkları Listesi
Kimyasal maddelerle olan meslek hastalıkları (A grubu)
Mesleki deri hastalıkları (B grubu)
Mesleki solunum sistemi hastalıkları (C grubu)
Mesleki bulaşıcı hastalıklar (D grubu)
Fiziksel etmenlerle olan meslek hastalıkları (E grubu)
Sağlık Alanında Kimler Risk Altında ?
Sağlık Çalışanlarının Maruz Kaldığı Tehlikeler
Biyolojik Tehlikeler
Kimyasal Tehlikeler
Ergonomik Tehlikeler
Fiziksel Tehlikeler
İÇERİK
Risklerin Düzeyi
Diğer Riskler
Kırım Kongo Kanamalı Ateşi
SARS
Pandemik İnfluenza
Tüberküloz
Neden sağlık çalışanlarının maruz kaldığı bu
tehlikelerin önüne geçilememektedir ?
Meslek Hastalıklarında Tanı ve Tedavi İlkeleri
İÇERİK
Meslek Hastalıklarının Tedavisinde Başlıca Üç
Yaklaşım
Maruziyetin Kesilmesi
Spesifik Tedavi
Genel ve Destekleyici Tedavi
Meslek Hastalıklarından Korunma
Kaynakta Kontrol Yaklaşımları
Kişisel Korucu Uygulamaları
Tıbbi Yaklaşımlar
İÇERİK
Meslek Hastalıklarından Korunma
Konusunda Tıbbi Yaklaşımlar
İşe Giriş Muayenesi
Aralıklı Kontrol Muayenesi
Sağlık Eğitimi
Sağlık çalışanlarına yönelik aşılama takviminin
uygulanması
Sonuç
Kaynakça
Meslek Hastalığı Nedir?
Meslek hastalığı, bir kişinin çalışması sırasında,
çalışma koşulları nedeniyle yakalandığı sağlık
sorunudur.
Sosyal Sigortalar ve Genel Sağlık Sigortası Kanunu’nda
(madde 14) meslek hastalığı tanımı şu şekilde yer
almaktadır:
„Meslek hastalığı, sigortalının çalıştığı veya yaptığı işin
niteliğinden dolayı tekrarlanan bir sebeple veya işin
yürütüm şartları yüzünden uğradığı geçici veya sürekli
hastalık, bedensel veya ruhsal özürlülük halleridir.‟
Sosyal Sigortalar ve Genel Sağlık Sigortası Kanunu (2006/5510)
Sağlık çalışanları
yüzyıllar boyunca
mesleksel
sorumluluklarını
yerine getirirken
hastalık etkenlerinin
kendilerine bulaşma
riskiyle karşı karşıya
kalmışlardır.
SAĞLIK BĠR HAK ĠSE !
Sağlık çalışanlarının yaşadıkları sağlık
sorunları birey/insan olarak onların
sağlıklı olma hakkını ortadan
kaldırmaktadır.
İnceleme kolaylığı bakımından işyeri ortam
faktörleri türlerine göre meslek hastalıkları
da çeşitli gruplara ayrılmaktadır. İlgili
Yönetmelikte meslek hastalıkları 5 ana
grup halinde sınıflanmıştır. Bunlar;
Meslek Hastalıkları Listesi
Kimyasal maddelerle olan meslek
hastalıkları (A grubu)
Mesleki deri hastalıkları (B grubu)
Mesleki solunum sistemi hastalıkları (C
grubu)
Mesleki bulaşıcı hastalıklar (D grubu)
Fiziksel etmenlerle olan meslek
hastalıkları (E grubu)
A Grubu: Kimyasal Maddelerle
Oluşan Meslek Hastalıkları:
Arsenik
Cıva
Organik fosfor
Krom
Nikel
Kurşun
Solventler (benzen,
C.S.)
Amonyak
Aldehitler
Çalışan Sağlığı ve Güvenliği Eğitimi ve Çalıştayı 02-05 Aralık 2014
B Grubu: Deri Hastalıkları:
Deri kanserleri
Kanserleşmeyen deri hastalıklar
Çalışan Sağlığı ve Güvenliği Eğitimi ve Çalıştayı 02-05 Aralık 2014
C Grubu: Pnömokonyoz ve Diğer
Mesleki Solunum Sistemi
Hastalıkları:
Silikoz
Bissinoz
Asbestoz
Bronşial astım
Silikotüberküloz
K.İ.P. (kömür işçisi
pnömokonyozu)
Sideroz
Çalışan Sağlığı ve Güvenliği Eğitimi ve Çalıştayı 02-05 Aralık 2014
D Grubu: Mesleki Bulaşıcı
Hastalıklar:
Viral hepatit
Salmonella
infeksiyonları
Şarbon
Kuduz
Amibiasis
Malaria
Bruselloz
Çalışan Sağlığı ve Güvenliği Eğitimi ve Çalıştayı 02-05 Aralık 2014
E Grubu: Fizik Etkenlerle Olan
Meslek Hastalıkları:
Gürültü
İyonlayıcı radyasyon
Caison (basınç)
İyonize olmayan radyasyon
Vibrasyon
Termal (soğuk-sıcak)
Çalışan Sağlığı ve Güvenliği Eğitimi ve Çalıştayı 02-05 Aralık 2014
Sağlık Alanında Kimler Risk
Altında?
Bulaşıcı hastalıklar riski ile karşı karşıya
olan çalışan gruplar arasında sağlık
çalışanları,
hayvanlarla teması olan iş kollarında
çalışanlar,
laboratuar çalışanları yer almaktadır .
Sağlık Çalışanlarının Maruz
Kaldığı Tehlikeler
Biyolojik tehlikeler:
Biyolojik tehlikeler tüm sağlık bakım alanlarında
vardır ve hastaların kan veya kanla kontamine
vücut sıvılarıyla teması sonucu
HIV,
Hepatit B Virüsü (HBV),
Hepatit C Virüsü (HCV) gibi önemli patojenlere ,
tüberküloz,
barsak infeksiyonları ve
Brucella, Salmonella gibi diğer infeksiyonlara
sağlık çalışanlarında sıklıkla rastlanmaktadır.
Kimyasal tehlikeler:
Sağlık çalışanları dermatit ve işe bağlı astıma
neden olan kimyasal tehlikelere maruz
kalmaktadır.
Patoloji, biyokimya, hematoloji ve diğer
laboratuarlarda kullanılan asit ve alkaliler,
tuzlar, boyalar, uçucu organik solventler,
başta kanser ilaçları olmak üzere çeşitli
ilaçlar, allerjiden kansere kadar bir dizi
hastalığın oluşumu için önemli risk
faktörleridir.
Sterilizasyon ve dezenfeksiyon için
kullanılan çeşitli deterjanlar, formaldehit,
glutaraldehit, gaz sterilizasyonunda
kullanılan etilen oksit, kullananlar için
zararlı ajanlardır.
Ergonomik tehlikeler:
Sağlık çalışanları hastayı kaldırma ve
elle taşıma, aşırı efor gibi nedenlere
bağlı ergonomik tehlikeler ile gürültü ve
radyasyon gibi fiziksel tehlikelere maruz
kalmaktadır.
Sağlık çalışanlarının hemen tümü kasiskelet sistemi sorunları açısından risk
taşımaktadır. Özellikle hemşirelik, bel
ağrısı için mesleki risk faktörleri içinde
ağır sanayi işçileri ve ağır vasıta
şoförlerinden sonra üçüncü sırada
gelmektedir.
Hemşireler dışında diş hekimleri,
fizyoterapistler ve hastabakıcılar da bel
ağrısı açısından yüksek risk
altındadırlar. Sağlık çalışanlarında kasiskelet sorunlarının en önemli nedeni
hasta ile yakın temas gerektiren
aktivitelerdir.
Başlıca kas-iskelet sistemi sorunları, bel
ağrısı, boyun, omuz ve kol ağrıları ve
karpal tünel sendromudur. Hekim, diş
hekimi, hemşire, fizyoterapist ve
hastabakıcılarda bel ağrısı insidansının
(%50-60) toplum geneline göre oldukça
yüksek olduğu bildirilmektedir .
Fiziksel tehlikeler:
Radyoterapi, nükleer tıp ve radyoloji
çalışanları başta olmak üzere, sağlık
çalışanları, iyonizan ve non iyonizan
radyasyon riskleri ile karşı karşıya
kalmaktadır. Bunların çeşitli kanserojen ve
teratojen, mutajen etkileri söz konusudur.
Ultraviyole, laser, mikrodalga, ultrason,
fotokopi makinaları, bilgisayar ekranları,
gürültü, aydınlatma koşulları,
havalandırma sistemleri, iç ortam hava
kirliliği sorunları da sağlık çalışanlarını
olumsuz etkilemektedir.
Elektromanyetik alana maruz kalan
sağlık çalışanlarında baş ağrısı, bulanık
görme, çarpıntı, gözde batma, kaşıntı,
sulanma, işitme azlığı, halsizlik ve
yorgunluk gibi yakınmaların fazla olduğu
bilinmektedir.
Enjektör/iğne batması
20‟den fazla patojenle karşı karşıya
kalma riski !
Hepatit B, Hepatit C, HIV/AIDS,
malarya, sfiliz, tüberküloz, brusella,
herpes ve difteri
Risklerin düzeyi
Sağlık çalışanları arasında;
Hepatit B sıklığı -Genel topluma göre 5 kat
daha yüksek
TB sıklığı -Genel topluma göre 3 kat daha
yüksek
Hava yolu ile bulaşan hastalıklarda anlamlı
düzeyde yükseklik !
Özellikle gelişmekte olan ve az gelişmiş
ülkelerde !
Bir araştırmadan…
En sık görülen iş kazası “kullanılmış enjektör
ucu batması”
Katılımcılar arasında en fazla algılanan risk:
61 işçi için (%47,7) bulaşıcı hastalıklar ve
enfeksiyon
Araştırmaya katılanların %84‟ü herhangi bir iş
sağlığı ve iş güvenliği eğitimi almamıştır.
İzgi C, Öztürk H. Akdeniz Üniversitesi’nde taşeron sağlık işçilerinin işçi sağlığı ve iş güvenliği
durum tespiti. Türkiye Halk Sağlığı Dergisi 2012;10(3):160-73
Diğer kimi riskler !
Kırım Kongo Kanamalı Ateşi
SARS
Pandemik influenza
Tüberküloz
SARS
Dr. Carlo Urbani,
İtalyan parazitolog
29.3.2003 tarihinde
Talyand‟da kaybettik
!
Kırım Kongo Kanamalı Ateşi
Enfekte kan ve kan ürünleriyle temas
sağlık çalışanlarının %8,7‟sinde ve iğne
batanların %33‟ünde KKKA
gelişmektedir .
Eldiven, uzun önlük, maske ve gözlük
kullanma gibi kişiler koruyucular
mutlaka kullanılmalıdır.
Samsun 19 Mayıs Üniversitesi Tıp Fakültesi Acil Servisi’ne bir
hafta önce kene ısırması şikâyetiyle gelen hastaya serum
bağlarken eline iğne batan 18 yaşındaki sağlık teknisyeni Kübra
Yazım, Kırım Kongo Kanamalı Ateşi (KKKA) hastalığı nedeniyle
dün hayatını kaybetti. 14 HAZİRAN 2009
Söz edilen tüm bu tehlikeler sağlık
çalışanlarının işteki performanslarının
azalmasına, iş kazalarının artmasına neden
olmakta ve hem çalışanların hem de
hastaların güvenliğini olumsuz etkilemekte
hatta ölümüne sebep olabilmektedir.
Her ne kadar sağlık çalışanlarının bu
tehlikelere maruz kalması önlenebilir ya da
azaltılabilirse de, sağlık çalışanları iş
yerlerinde yaralanma ve hastalanma
deneyimi yaşamaya devam etmektedir.
Neden sağlık çalışanlarının
maruz kaldığı bu tehlikelerin
önüne geçilememektedir ?
Hasta ve çalışan güvenliğinin zincirleme
devam eden bir sistem yapısı olduğu dikkate
alındığında, sistem içinde yer alan her
halkanın tek tek incelenmesi gerekir.
Hasta ve çalışan güvenliği sorununu sadece
sağlık çalışanlarının bilgi eksikliği olarak
görmek doğru bir yaklaşım olmadığı gibi,
çözüm yollarının da daha geniş bir çerçevede
ele alınması gerektiği aşikardır.
Meslek Hastalıklarında Tanı ve
Tedavi İlkeleri
Meslek hastalıklarının tanısında iki
aşamalı bir yaklaşım gerekmektedir.Bir
yandan hastalığın klinik tablosu dikkate
alınarak konulan bir klinik tanıdır.Klinik
tanı konmasında herhangi bir hastalık
için kullanılan yöntemler kullanılır.
Öncelikle hastalığa ait belirti ve
bulgular değerlendirilir.Gerekli
laboratuar incelemeleri yapılmak
suretiyle tanıya varılır.Örneğin kurşun
zehirlenmesi,işitme kaybı,akciğer
rahatsızlığı gibi.
Laboratuar incelemeleri olarak en çok
biyokimyasal yöntemlerden ve
radyolojiden yararlanılır.Tanıdaki diğer
boyut ise bu hastalığın meslek hastalığı
olarak adlandırılmasıdır.Bunun için
hastalık ile hastanın mesleği ve çalışma
koşulları arasında bir ilişkinin varlığı
araştırılır.Bu aşama Sosyal Sigortalar
ve Genel Sağlık Sigortası Kanunu‟nda
belirtildiği şekilde Kurum‟un Sağlık
Kurulu‟nun yetkisidir.
Kurul hastanın dosyasını ve gerekli
gördüğü takdirde işyeri ile ilgili bilgileri
incelemek suretiyle hastalığın
işyerindeki bir etken nedeni ile meydana
geldiğine karar verir.Meslek hastalığı
nedeniyle iş göremezlik olmuşsa Kurul
bu konuyu da inceleyip karara bağlar.
Meslek Hastalıklarının
Tedavisinde Başlıca Üç
Yaklaşım
Maruziyetin Kesilmesi
Hastalık iş yerinde bulunan bir etken nedeni
ile meydana geldiği için ,etkenden daha fazla
etkilenmenin önlenmesi bakımından hastanın
işyeri ortamından uzaklaştırılması
esastır.Hastanın ne zaman tekrar işe
döneceği konusunda doktorun kararı
gereklidir.
Spesifik Tedavi
Bazı meslek hastalıklarında hastalık için
spesifik bir tedavi vardır.Örneğin kurşun , civa
gibi ağır metallerle zehirlenme durumunda
şelasyon yapıcı ilaçlarla metalin vücuttan
atılımı hızlandırılabilir.Gürültüye bağlı işitme
kaybı gibi bazı meslek hastalıklarında ise bu
şekilde etkene yönelik bir tedavi söz konusu
değildir.
Genel ve Destekleyici Tedavi
Bütün hastalıklarda olduğu gibi meslek
hastalıklarında da hastayı rahatlatmak
bakımından genel bazı uygulamalar
yapılır.Örneğin mesleksel akciğer
hastalıklarında bronkodilatör ilaçların
kullanılması veya tabloya enfeksiyon
eklenmişse antibiyotik tedavisi yarar sağlar.
Meslek Hastalıklarından
Korunma
Meslek hastalıkları korunulması mümkün olan
hastalıklardır. Hastalığın nedeni işyerinde
olduğuna göre, çalışma alanındaki bu
faktörleri etkili önlemlerle kontrol etmek
suretiyle meslek hastalıklarından korunma
sağlanabilir.
Önlemler arasında etkeni kontrol etmeye
yönelik teknik uygulamalar esas olmakla
birlikle, korunmada bazı tıbbi uygulamalarında
yeri vardır.
Meslek hastalılarındaki
koruyucu yaklaşımlar 3
başlıkta ele alınabilir:
Kaynakta Kontrol Yaklaşımları
İşyerindeki tehlikelerden korunmak
bakımından en etkili yaklaşım riskin kaynakta
kontrolüdür.Bu amaçla çeşitli mühendislik
uygulamaları yapılır.
Örneğin tozlu ortamlarda etkili havalandırma
yöntemleri ile veya ortamın ıslak tutulması
suretiyle tozumanın önüne geçilmesi toza
bağlı hastalıkların önlenmesinde son derece
yararlıdır.
Gürültü çıkaran bir makinenin ayarının
yapılması suretiyle gürültü düzeyinin
düşürülmesi veya cihazın kapalı sistem
içinde çalıştırılması da kaynakta kontrol
örneğidir.
Radyoaktif maddelerin kapalı sistemler
içinde kullanılması başka bir örnektir.
Risklerin kaynağında kontrolü amacıyla
en çok kullanılan yöntemler arasında
havalandırma,kapatma,ayırma veya
kullanılan teknolojiyi değiştirme gibi
yöntemler sayılabilir.
Kişisel Koruyucu Uygulamaları
Risklerin kaynağından kontrolü çalışmaları
korunma bakımından en etkili yaklaşım
olmakla birlikte,her durumda buna olanak
bulunamayabilir.Kaynakta kontrol için bütün
çaba gösterilmekle birlikte riskin tam olarak
kontrol altına alınması mümkün olmayabilir.
Bir dokuma atölyesinde gürültü düzeyini
izin verilen sınır değerin altına indirmek
mümkün değilse,kulak koruyucularından
yararlanılabilir.
Benzeri şekilde tozlu bir işyerinde bütün
çabaya rağmen tozun tam olarak kontrol
altına alınması mümkün olamıyorsa
veya bir kimyasal maddenin kaynakta
tam olarak kontrolü mümkün
değilse,çeşitli maskelerin kullanımı
yoluna gidilebilir.
Kişisel koruyucu uygulamalar her zaman
ilk akla gelen çözüm olmamalıdır.Öncelikle
kaynağa yönelik teknik uygulamalar yerine
getirilmeli,bunlara ek olarak gerektiğinde
kişisel koruyucular da kullanılmalıdır.
Kişisel koruyucu uygulamada malzeme
sürekli kullanılmalıdır.
Tıbbi Yaklaşımlar
Meslek hastalıklarından korunma
bakımından bazı tıbbi yaklaşımlardan da
yararlanılır.Tıbbi uygulamaların amacı başlıca
eğitim ve bazı muayenelerle kişilerin riskle
karşılaşmalarının önüne geçilmesidir.Ancak
bütün çabaya rağmen ortaya çıkabilecek
meslek hastalıkları da muaeyenelerle erken
dönemde yakalanabilir,bu yolla iyileşme
olasılığı artırılabilir.
Meslek Hastalıklarından
Korunma Konusunda Tıbbi
Yaklaşımlar
Ġşe Giriş Muayenesi :Amaç kişinin niteliklerine
uygun olan bir işe yerleştirilmesidir.Bir diğer ifadeyle
kişinin özellikleri bakımından sakınca yaratabilecek
bir işte çalışmasının önüne geçilmektedir.Bunun için
kişi,işe başlamadan önce tıbbi yönden
değerlendirmeden geçirilir ve eğer bu işte çalışması
bakımından sakıncalı olabilecek bir durum söz
konusu ise bu durum önlenir.Bu yaklaşım,meslek
hastalıklarından korunma bakımından birincil
korunma ilkesine uymaktadır.
Alerjik deri hastalığı olan bir kişinin irritan
maddelerle çalışmasının önüne işe giriş
muayenesi ile geçilebilir.
Meslek hastalığı olasılığı yüksek olan
başlıca işlerde işe giriş muayenesinde
hangi noktalara dikkat edilmesi gerektiği
ilgili mevzuata belirtilmiştir.
Aralıklı Kontrol Muayenesi : Risklerin
kontrolü amacıyla teknik koruma
uygulamalarının yapıldığı durumda da
etkilenme olabilir.Bunun sonucunda
ortaya çıkabilecek meslek hastalığını
erken dönemde saptayabilmek için
çalışanların belirli aralıklarla muayene
edilmesi gerekir.
Örneğin gürültülü bir işyerinde çalışan
kişilerin belirli aralıklarla odyolojik
muayene ile değerlendirilmesi,işitme
kaybının erken dönemde saptanmasına
olanak verir.
Sağlık Eğitimi: Bütün hastalıklardan
korunmak bakımından sağlık eğitimi
önemli bir yaklaşımdır.Meslek
hastalıklarından korunmak için de bütün
çalışanlara işyerindeki sağlık
tehlikeleri,bunların yol açacağı
hastalıklar ve belirtileri ile nasıl
korunulacağı konularında eğitim
yapılması çok yararlıdır.
Daha çok çalışanlar için olan bu
eğitimlerin yanı sıra,özellikler işyerinde
alınması gereken önlemler ve bu
konuda işverenlerin sorumluluk ve
yükümlülükleri konusunda da
işverenlere yönelik eğitim yapılması
gerekir.
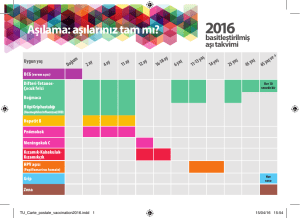
Sağlık çalışanlarına
yönelik aşılama takviminin
uygulanması
Ġnfluenza aşısı
Sağlık çalışanlarının, hastalanmalarını ve
buna bağlı iş gücü kaybını önlemek,
influenzanın çalışandan hastaya, hastadan
çalışana bulaşını azaltmak amacıyla her yıl
sonbahar aylarında influenza aşısı ile
aşılanması önerilmektedir.
Kızamık-Kızamıkçık-Kabakulak
aşısı (KKK / MMR)
Hepatit b aşısı
Suçiçeği
Kadın-doğum ve yeni doğan servisleri ile
immünsüpresif hastaların karşılandığı
bölümler suçiçeği açısından önem taşıyan
birimlerdir.
Tüm personelin yanı sıra özellikle bu
bölümlerde görev yapan sağlık çalışanlarının
suçiçeği virüsüne karşı bağışık olduğundan
emin olunmalıdır.
İki doz suçiçeği aşısı uygulandığına dair
belge, bağışıklığı veya hastalığı geçirdiğini
gösteren laboratuvar sonucu bulunması ile
bağışıklık kanıtlanmaktadır.
Ankara Numune Eğitim ve Araştırma
Hastanesinde yapılan bir araştırmada sağlık
çalışanlarının % 98‟inin suçiçeğine bağışık
olduğu; aşı öncesi test yaparak duyarlı
bulunan sağlık çalışanını aşılamanın, tüm
personele iki doz suçiçeği aşısı uygulamaya
göre maliyet etkin olduğu bildirilmiştir. Aşının
4-8 hafta ara ile iki doz uygulanması
gereklidir.
Boğmaca aşısı
Tdap bir kez uygulanmak üzere
onaylanmıştır. Temas sonrası profilaksi
amacıyla aşı kullanılmamakta, kemoprofilaksi
uygulanmaktadır
Meningokok aşısı
Sağlık çalışanları için infekte hastanın
sekresyonlarıyla doğrudan temas veya
laboratuvar 204 çalışması meningokok bulaşı
açısından risk taşımaktadır.
Damlacık bulaşı önlemleri ve gereğinde
kemoprofilaksi uygulaması korunma için
yeterli bulunmaktadır.
Ancak aspleni ve kompleman eksikliği
bulunan sağlık çalışanlarına iki doz aşı
önerilmektedir.
Bunun dışında meningokok serogrup C
salgınları sırasında salgını kontrol edebilmek
için sağlık çalışanlarına tetravalan polisakkarit
aşı uygulanması da önerilmektedir.
Aşının temas sonrası profilakside yeri yoktur.
Tifo aşısı
Günümüzde halen kullanımda olan ve
koruyuculuğu % 50 ile 80 arasında değişen
iki tip aşı bulunmaktadır.
Bunlardan ilki oral yolla uygulanan canlı
attenüe (Ty21a aşısı) aşı olup, enterik kaplı
kapsül şeklindedir.
Gün aşırı birer kapsül olmak üzere toplam
dört kapsül şeklinde uygulanır
Beş yılda bir rapel uygulanması gereklidir.
Bu aşı HIV pozitif bireyler ve immün sistemi
baskılanmış kişilere uygulanmamalıdır.
İkinci tip aşı ise intramüsküler yolla tek doz
şeklinde uygulanan kapsüler polisakkarit
aşıdır.
Bu aşının da iki yılda bir rapel dozu
uygulanmalıdır
Polio virüs aşıları
Aşısı olmayan sağlık çalışanlarına aşı şeması
üç doz IPV şeklinde uygulanması
önerilmektedir.
Aşı, ilk dozdan 4-8 hafta sonra ikinci doz ve
6-12. ayda üçüncü doz şeklinde
uygulanmalıdır.
Daha önce aşı şeması tam olarak uygulanmış
olan sağlık çalışanlarından polio virüs ile
temas riski yüksek olanlara bir doz IPV aşısı
yapılabilir. Bu rapel ömür boyu koruyuculuk
sağlar.
BCG aşısı
Sağlık çalışanlarının tüberküloz riski
karşısında yapılması gereken, kurum
özelliklerine göre yılda 1-2 kez
tüberkülin deri testi ile izlemdir.
Tetanoz-difteri aşısı
Başlangıç dozlarını tamamlamamış veya son
10 yıl içinde rapel yaptırmamış olan sağlık
çalışanları aşı için teşvik edilmelidir.
SONUÇ
Sağlık hizmetleri üretimi çok farklı meslek
gruplarının ya da uzmanlık alanlarının bir
arada çalışmasını gerektiren emek yoğun
hizmetlerdir ve sağlık çalışanları ;
iğne yaralanmaları,
bulaşıcı hastalıklar,
bel ve sırt sorunları,
lateks alerjisi,
şiddet ve stres gibi geniş bir yelpazede sağlık
sorunu ile karşılaşmaktadır.
Güvenli, nitelikli ve verimli sağlık
hizmetlerinin sunulması, aynı zamanda
sağlık çalışanlarının sağlığına,
kapasitesine ve performansına bağlı
olduğu için, sağlık çalışanlarının sağlığı
ve güvenli üzerinde dikkatle durulması
gereken bir konudur.
Özellikle ülkemizde, hastanelerin teknik
donanım, personel ve hizmet kalitesi olarak
bölgeler arasında farklılığın fazla olması
nedeniyle, ulusal yasa ve prosedürlerle
çerçevesi belirlenen, hem kamu hem de özel
sağlık sektörünü içeren, ülke çapındaki
düzenlemelerin ivedilikle sağlanarak, sağlık
çalışanlarının mesleki risklere maruziyeti
azaltılmalıdır.
KAYNAKÇA
İş Sağlığı ve Güvenliği, N. Bilir,AN Yıldız, Hacettepe Üniversitesi Yayınları,
Ankara, 2004
http://csg.thsk.saglik.gov.tr/dosya/Egitim_Calistayi/Meslek_Hastaliklari.pdf
Akarsu, H. Vd. (2013). Meslek Hastalıkları. Çasgem, Ankara: Özyurt Matbaacılık,
13-40.
file:///C:/Users/marina/Downloads/sc_meslek_riskleri.pdf
Meslek Hastalıkları ve Çevresel Tıp, N Bilir, AN Yıldız, Temel İç Hastalıkları
içinde, Ankara,2008
Akkurt, İbrahim. (2009). Meslek Hastalıklarında Maluliyet Değerlendirmesi,
Klinik Gelişim Dergisi. 84-89
http://www3.csgb.gov.tr/csgbPortal/ShowProperty/WLP%20Repository/isgg
m/dosyalar/Meslek-Hastaliklari-Kitab%C4%B1
http://docplayer.biz.tr/117708-Halk-sagligi-ile-ilgili-guncel-sorunlar-veyaklasimlar.html
İzgi C, Öztürk H. Akdeniz Üniversitesi’nde taşeron sağlık işçilerinin işçi sağlığı ve
iş güvenliği durum tespiti. Türkiye Halk Sağlığı Dergisi 2012;10(3):160-73
file:///C:/Users/marina/Downloads/BSBD-53825-REVIEW-MEYDANLIOGLU.pdf