Ders slaytları, konuyu daha iyi anlamanıza
yardımcı olması için hazırlanmıştır.
Sınavlarda “Guyton, Tıbbi Fizyoloji” kitabındaki
ilgili bölüm konuların tamamından sorumlu
olduğunuzu unutmayınız.
Başarı dileklerimle.
Doç. Dr. Atilla Uslu
Doç.Dr. Atilla Uslu
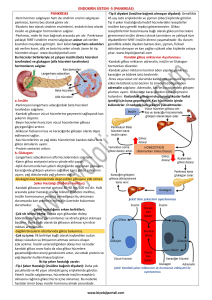
Oddi
Sfinkter
• Pankreasın içinde, bu organı kuyruktan başa kadar, kat eden “duktus pankreatikus”
denen bir kanal bulunmaktadır.
• Duktus pankreatikus, biraz ileride safra kanalı ile birleşerek “hepatopankreatik
ampula”yı oluşturur ve duodenumun inen bölümünün arka duvarına açılır.
• Bu kanal Hepatopankreatik (Oddi) Sfinkter tarfından kontrol edilir
• Enzimler kanalın pankreatik ucundaki asinar hücerlerdeki zimojen granüllerinden salgılanır
• Bikarbonat kanal epitelinden salgılanır
Sindirim fonksiyonu
• Sindirim enzimleri üretim ve sekresyonu
• Asidik kimusun nötralizasyonu
• pH: 8-8.5, enzimler için optimum pH: 7-8’dir
Koruma fonksiyonu
• Asidik kimusun nötralizasyonu ile barsak mukozasını aside karşı hasardan korur.
Pankreasın Dokusal Yapısı
• Pankreas, hem iç salgı (Endokrin) hem de dış salgı (Ekzokrin) işlevini üstlenen
bir bezdir.
• Organın dokusal yapısı incelendiğinde, en büyük bölümün dış salgı işlevini
yürüten hücre ve öğelerden oluştuğu, iç salgı öğelerinin ise dış salgı öğelerinin
içinde dağılmış olarak bulunduğu görülür.
• Pankreas dış salgısı; karbonhidratlar, proteinler, yağlar ve nükleik asit’lerin
sindiriminde görev alan enzimleri etkin şekilde veya ön enzim olarak
bulundurur.
• Duktal hücrelerden günlük 1200-1500 ml pankreas sıvısı salgılanır.
• Enzimlerin salgılanması asiner hücrelerden ve ekzositoz ile gerçekleştirilir.
Sindirim enzimleri:
• Proteazlar
• Pankreatik alfa-amilaz
• Lipaz, Fosfolipaz A2, Kolesterol
Esteraz, Lesitinaz
• Bikarbonat
• Mide asidini nötralize eder.
• Enzimlerin optimal pH’sını sağlar
İç Salgı (Endokrin) Bölümü :
• Pankreasın % 1’ini oluşturan “Langerhans Adacıkları”, insan pankreasında
bir milyondan fazla bulunan 0.1-0.2 mm çapında özel hücrelerdir.
• Yuvarlak şekilli, sıkı, 0.3 mm çapında kapiller damarlanması fazla, bağ
dokusu az olan adacıklar şeklindedir.
• İç salgı bölümü, başlıca insülin hormonu salgılamaktadır.
• Pankreasın bu bölümlerinde üretilen “İnsülin ve Glukagon” hormonlar hızla
kapiller kana ve oradan da vücudun kan dolaşımına katılırlar.
Langerhans adacıklarında :
(A) Alfa hücreleri (% 20)
• Alfa 1
• Alfa 2
(B) Beta hücreleri (% 68)
(D) Delta hücreleri (% 10)
• D1
(F) Pankreatik Polipeptid hücreleri -PP (% 2)
Bunlardan başka endotel hücreleri ve sinir hücreleri bulunmaktadır.
• Alfa 1 hücrelerinin “Serotonin” ve “Pankreatik Gastrin Hormonu” salgıladıkları
düşünülmekle birlikte, görevleri tam olarak bilinmemektedirler.
• Alfa 2 hücreleri, kan glikoz düzeyini artıran “Glukagon” adlı hormonu salgılarlar.
• Beta hücreleri, adacığın ortasında yerleşik “İnsülin ve Amilin” hormonunu salgılarlar.
• İnsülin kan glikoz düzeyini azaltır, glukagon salgılanmasını inhibe eder.
Başlıca karbonhidrat, lipid ve protein metabolizmasını etkiler.
• Amilin beta hücrelerine toksik etki yaparak insülin yapımını azaltır ve Tip 2 diyabet
oluşumunda rol oynar
• Delta hücreleri: insulin ve glukagon salınımını baskılayan “Somatostatin” üretir.
• D1 hücreleri: “Vazoaktif intestinal polipeptid (VIP)” üretir.
Glikojenoliz ve Hiperglisemiyi uyarır, GIS sıvı sekresyonunu artırarak sekretuar
diyareye neden olur.
• F hücrelerinden, : “Pankreatik Polipeptid (PP)” salınır.
• PP gastrik ve intestinal enzim salınımını artırırken intestinal motiliteyi azaltır.
• Vagal stimülasyon, trigliserid, glukoz, proteinler salınımını uyarır.
• Pilor, ileocekal sfinkterin kolon ve safra kesesinin gevşemesini sağlar.
• Cholecystokinin (CCK) ve Sekretine zıt etki gösterir.
İnsülin Enerji Bolluğuna Eşlik eden Bir Hormondur.
• Diyette enerji verici gıdaların bol miktarda bulunması özellikle karbonhidrat
varlığında insülin büyük miktarda salgılanır.
• İnsülin ayrıca aşırı miktardaki enerji
maddelerinin depolanmasında önemli rol
oynar.
• Karbonhidratlar KC ve kaslarda “glikojen”
şeklinde depo edilir.
• Glikojen şeklinde depolanmayan fazla
karbonhidratın tamamı “yağ” şekline
çevirilerek yağ dokusunda depo edilir.
• İnsülin, hücrelere amino asit alımını ve
protein sentezini artırması yanı sıra hücre içi
depo protein yıkımını da baskılar.
• İnsan insülinin molekül ağırlığı 5808’dir ve birbirlerine disülfit köprüleri ile
bağlanmış iki amino asit zincirinden oluşmuştur.
• Bu iki amino asit zinciri birbirinden ayrıldığı zaman insülin molekülünün
işlevsel etkinliği ortadan kalkar.
Glikoz
İnsülin
Hücre
Endoplazmik
Retikulum
Golgi
Aparatus
Plasma
İnsülin pankreasta beta hücrelerinde sentez edilir.
• Sentez nükleusta insulin kodlayan genlerden mRNA transkripsiyonu ile
başlar ve kaba ER’a bağlı polizom ile translasyon ile devam eder.
• Polipeptit sentezi, N-Terminal sinyal polipeptidi oluşumuyla başlatılır ve
kaba ER’ı içine penetre olur.
• Polipeptit zinciri, kaba ER lümeni içine doğru uzar ve “preproinsülin” oluşur.
• Preproinsülin’den sinyal peptidi ayrılır ve sisternada “proinsülin” oluşur.
• Proinsülinin fizyolojik etkinliği hemen hemen hiç yoktur.
• Proinsülin kaba ER’dan golgi kompleksine taşınır ve proteazların etkisiyle
“C-peptit” segmentini kaybederek “insüline” dönüşür.
• İnsülin + C-peptit oluşumu depo veziküllerinde de devam eder.
• İnsülin ekzositoz ile salgılanırken onunla birlikte ekimolar miktarda C- peptit
de salgılanır.
→
• İnsülin hormonu dolaşımda neredeyse tamamı serbest halde bulunur.
• Plazma ortalama yarı ömrü 6 dk’dır ve 10-15 dk’da plazmadan temizlenir.
• Hedef hücrelerde reseptöre bağlı olan bölümü hariç geri kalan bölümünün
tamamı “insülinaz” enzimi ile yıkıma uğratılır.
• Bu yıkım temel olarak, KC’de, daha az oranda böbreklerde, kasta ve çok
daha az olarak diğer dokularda görülür.
• İnsülinin plazmadan hızla uzaklaştırılarak kontrol işlevlerinin sona erdirilmesi
bu işlevlerin başlaması kadar önemlidir.
• İnsülin reseptörü, “enzime-kenetli reseptör”ün bir örneğidir.
• İnsülin reseptörü birbirlerine disülfit köprüleri ile bağlanmış (2 alfa, 2 beta) 4 alt
birimden oluşmuştur.
• İki alfa alt birim (insülin bağlanır) bütünüyle hücre zarı dışında yer alırken, iki beta
alt birimi (tirozin kinaz bağlanır) hücre zarı içine geçerek sitoplazmaya uzanır.
• Beta alt biriminin otofosforilasyonu, lokat “tirozin kinaz”ı aktive eder.
• Aktive olan bu enzim “insülin-reseptör substratı (IRS)” olarak bilinen bir grup
hücre içi enzimin fosforilasyonuna neden olur.
• IRS’nin farklı tipleri (IRS-1, IRS-2, IRS-3) farklı dokularda eksprese edilirken bazı
enzimler aktive edilirken bazıları inaktive edilir.
• Böylece insülin, karbonhidrat, yağ ve protein metabolizmalarına istenilen etkileri
oluşturmak üzere hücre içi metabolik mekanizmayı yönetir.
İnsülin kasta glikozun tutulmasını ve metabolizmasını artırır.
Günün büyük bölümünde kas dokusu enerji ihtiyacını glikoz yerine yağ
asitlerinden karşılar.
Bununla birlikte kaslar iki özel durumda büyük miktarda glikoz tüketirler.
• Orta şiddette egzersiz, glikozun bu tüketimi büyük miktarlarda insülin
gerektirmez.
• Egzersiz yapan kas lifleri anlaşılmayan bir nedenle kasılma sürecine bağlı
olarak insülin yokluğunda bile glikoza geçirgen hal alırlar.
• Beslenme sonrası, birkaç saat içinde kan glikozunun yükselmesine bağlı
olarak fazla miktarda insülin salınımı artar ve buda glikozun kas hücrelerine
hızla taşınmasına neden olur.
• Kas hücresi glikozu yağ asitlerine tercih ederek kullanmasına neden olur.
Kasta Glikojen Depolanması:
• Kaslar yemek sonrası egzersiz yapmayacak olsa bile glikoz kaslarda
(% 2-3) “kas glikojeni” halinde depo edilir.
• Bu depo kaslar için, özellikle
kısa sürede büyük enerji
üretiminde yararlıdır.
• Ayrıca, oksijen yokluğunda
glikojenin glikolitik yol ile
laktik asite yıkılması birkaç
dakikalık süre için
anaerobik enerji
patlamaları bile sağlar.
İnsülinin Kas Hücre Zarından Glikoz Taşınmasını Kolaylaştırıcı Etkisinin
Kantitatif Sonuçları:
Kırmızı: istirahat halindeki kas hücresine insülinin eklendiğinde glikozun hücre içine taşınma
hızını en az 15 kat (400 mg/dl) artırabilir.
Yeşil: İnsülin yokluğunda hücre dışı glikoz : 750 mg/dl , hücre içi serbest glikoz: yaklaşık sıfır.
İnsülin KC’de Glikoz Tutulmasını, Depolanmasını ve Kullanılmasını Artırır:
• İnsülinin en büyük etkisi yemekten sonra emilen glikozun büyük bir
bölümünü hemen KC’de glikojen şeklinde depo ettirmesidir.
• Glikojen KC’de hemen hemen 100 gr “depo glikojen” olacak ve toplam KC
kütlesinin yaklaşık % 5-6’sına ulaşacak şekilde artabilir.
• Bu depo glikojen daha sonra öğünler arasında kişi besin almadığı ve kan
glikoz düzeyi düştüğünde KC glikojeni parçalayarak glikoz elde eder.
• Hipoglisemi sırasında glikojenin depolanması için kullanılan reaksiyonlar
tersine döner:
• İnsülin salınımı azalır, glukogon salınımı artar.
• Glikojenin, glikoz fosfata parçalayan “fosforilaz” enzimi aktive olur.
• İnsülin tarafından baskılanan glikoz “fosfataz” enzimi insülin eksikliğinde aktive olur.
İnsülin KC’de Aşırı miktardaki Glikozun Yağ Asitlerine Dönüşümünü Artırır ve
Glikoneogenezi Baskılar:
• Hepatositlerin veya depo edilebileceğinden fazla glikojen yağ asidine
dönüştürür.
• Bu yağ asitleri çok düşük yoğunlukta lipoproteinler – very low density
lipoproteins (VLDL) içinde trigliseritler halinde paketlenir ve kan yolu ile yağ
dokusun taşınarak depolanır.
• İnsülin, glikoneogenez için gerekli olan KC enzimlerinin miktarını ve
aktivitelerini azaltarak glikoneogenezi baskılar.
• Bununla birlikte, bu etki kısmen insülinin kas ve KC dışı dokularda amino
asitlerin serbestlenmesini azaltıcı etkisine bağlıdır.
Glikozun Beyine Taşınmasında ve Kullanılmasında İnsülinin Belirgin Bir Etkisi Yoktur:
• Beyin hücreleri, normalde enerji kaynağı olarak sadece glikozu kullanmaları ve
yağları zorlukla kullanabilmeleri yönünden diğer hücrelerden farklıdır.
• Beyin hücreleri normalde glikoza geçirgendir ve glikozu insülin aracılığı olmaksızın
glikoz taşıyıcı proteinler ile aktarılır.
• Kan glikoz düzeyleri beyin için kritik olan 20-50 mg/dl üzerinde olmalıdır.
• Bu düzeyin altına düştüğünde “hipoglisemik şok” olarak adlandırılan bayılma,
konvülsiyon ve komaya yol açan ilerleyici sinirsel irritablite semptomları gelişir.
İnsülin, karbonhidrat metabolizması üzerine olan akut etkileri kadar belirgin
olmamakla birlikte, yağ metabolizmasını da etkiler.
• Ancak, bu etkiler uzun dönemde karbonhidrat metabolizmasına etkileri
kadar önemlidir.
• İnsülin eksikliği, uzun dönemde şiddetli ateroskleroz ve buna bağlı kalp
krizleri, serebral inme ve diğer damar bozukluklarına yol açar.
İnsülin, Yağ Sentezi ve Depolanmasını Hızlandırır.
İnsülin öncelikle vücut dokuların karbonhidrat kullanımını artırdığından yağ
tüketimini azaltır KC’de yağ asidi sentezini hızlandırır.
• İnsülin, yağ hücrelerinde depolanmış trigliseritlerin hidrolizine, yağ asitlerin kana
serbestlenmesini sağlayan “hormona duyarlı lipaz” enzimini etkisini baskılar.
• İnsülin, glikozun kas hücrelerine taşınmasının artırılmasında kullanılan tüm yolları
yağ hücrelerine taşınmasında da kullanır
İnsülin Eksikliği, Enerji İçin Yağların Kullanımını Artırır.
• İnsülin yokluğunda yağ yıkımı ve yağlardan enerji sağlanması büyük ölçüde artar.
• Bu durum öğünler arası normal görülsede, insülin salınmasının sıfır olduğu
diyabetus mellitus’ta çok şiddetli bir hal alır.
• İnsülin eksikliği, hormona duyarlı lipaz
enziminin şiddetle aktive olamasına
bağlı olarak depo yağının lipolizine ve
serbest yağ asitlerinin serbestlenmesine
neden olur.
Şekil insülin eksikliğinin plazma serbest
yağ asitleri, glikoz ve asetoasetik asit
konsantrasyonları üzerine etkisi.
İnsülin Eksikliği Plazma Kolesterol ve Fosfolipid Konsantrasyonunu Artırır.
• İnsülin eksikliğine bağlı olarak plazmada aşırı miktarda yağ asitleri bulunması,
yağ asitlerinin KC’de fosfolipid ve kolesterole çevrimini hızlandırır.
• Bu iki madde ile birlikte KC’de oluşan aşırı trigliserit, lipoproteinler içinde
kana verilir.
• Bazan insülin yokluğunda plazma lipoprotein konsantrasyonu üç kat artabilir.
• Bu yüksek lipid ve özellikle kolesterol konsantrasyonu ağır diyabetli olan
kişilerde hızla ateroskleoz gelişmesine neden olur.
İnsülin Eksikliğinde Yağların Aşırı Kullanımı Ketoz ve Asidoza Neden Olur.
• KC hücrelerinde aşırı miktarda yağ asitlerinin bulunup insülinin bulunmadığı
durumlarda KC hücrelerinde aşırı miktarda “asetoasetik asit” üretilir.
• Bu durumda yağ asitlerini mitokondrilere taşınmasından sorumlu “karnitin”
taşıma mekanizması giderek daha fazla aktive olur.
• Yağ asitlerinin mitokondrilerde hızlı beta oksidasyonu sonucunda önce büyük
miktarda asetil-CoA ve ardından asetoasetik asit ve en sonunda “keton
cisimleri” denilen “aseton ve Beta-hidroksibutirik asit” oluşur.
Şiddetli diyabette
keton cisimleri’nin,
vücut sıvılarında
büyük miktarda
bulunmasına “ketoz”
denir ve çoğunlukla
ölüme yol açan ağır
“asidoz ve koma”ya
neden olabilir.
İnsülin, Protein Sentezini ve Depolanmasını Artırır, Yıkımı Önler.
• Bir yemeği izleyen birkaç saat içinde sadece karbonhidratlar ve yağlar değil
proteinler de dokularda depolanır ve bunun için insülin gerekir.
• Ancak depolama mekanizması tam olarak anlaşılamamış olmasına rağmen
saptanan bazı gerçekler şöyledir:
• İnsülin, büyüme hormonu ile amino asitlerin bir çoğunun hücreler
tarafından alınmasını artırır.
• İnsülin, hücrede gen ekspresyonu, transkripsiyonu ve translasyonunu artırır.
• İnsülin, proteinlerin katabolizmasını baskılar, özellikle kas hücrelerinden
amino asit çıkış hızını azaltır.
• İnsülin, KC’de glikoneogenezi artıran enzimlerin aktivite hızlarını baskılar.
İnsülin Eksikliği Protein Tüketimini ve Plazma Amino Asitlerini Artırır.
• İnsülin yokluğunda, protein sentezi ve depolanması durur, katabolizması artar.
• Plazma amino asit konsantrasyonu önemli ölçüde artar ve bunun önemli bir
bölümü doğrudan enerji üretiminde veya glikoneogenez için kullanılır.
• Amino asitlerin yıkımı idrarda üre atılımını artmasına yol açar.
• Şiddetli diyabette artan protein tüketimi ileri derecede kas zayıflığına ve organ
bozukluklarına neden olur.
İnsülin ve Büyüme Hormonunun Büyümeyi Hızlandırıcı Etkisi.
Büyüme için, “büyüme (growth) hormon”u ile birlikte mutlaka “insülin”de gereklidir.
Pankreası ve hipofizi çıkartılmış bir sıçanda büyüme (growth) hormonu ve insülin’in
tek başına ve birlikte verildiğinde büyümeye etkisi.
Bu aşama glikoz
metabolizması için
hız kısıtlayıcısı
mekanizma olarak
düşünülür
Sulfonil ilaçlar ATP’ye
duyarlı K+kanallarına
bağlanır, aktivitelerini
inhibe eder ve insülin
salgısını uyarır.
Somatostatin
ve Norepinefrin
alfa-adrenerjik
reseptörleri
aktive ederek
insülin ekzositozunu
baskılar.
Glukagon,
Gastrik İnhibitör
Peptitve Asetilkolin
hücre içi Ca2+ düzeyini
artırır.
• Beta hücreleri, fizyolojik aralıktaki kan glikoz konsantrasyonuna orantılı olarak
glikoz girişine izin veren çok sayıda glikoz taşıyıcılarına (GLUT-2) sahiptir.
• Hücre içinde glikoz, glikokinaz enzimi ile glikoz-6-fosfata fosforlanır.
• Bu aşama glikoz metabolizması için hız kısıtlayıcısı ve salınan insülin miktarını
ayarlamada temel mekanizma olarak düşünülür.
• Glikoz-6-fosfat, ATP’ye duyarlı K+ kanallarını baskılayan ATP oluşturmak için
okside edilir.
• K+ kanallarının kapanması hücre membranını depolarize eder ve voltaja duyarlı
Ca2+ kanalları açılır hücre içine Ca2+ girişine neden olur.
• İnsülin dolu veziküller ekzositoz ile kan dolaşımına gönderilir.
→
Glikoz Taşıyıcıları: Sekonder aktif taşınma Na-Glikoz birlikte taşınması:
Sodyum bağımlı glikoz taşıyıcısı – sodium glucose linked transporter (SGLT)
• (SGLT1): Glikoz emilimi. İnce barsak, Böbrek tübülleri.
• (SGLT2): Glikoz emilimi. Böbrek tübülleri.
Kolaylaştırılmış Difüzyon:
• GLUT-1: Bazal glikoz alımı. Plasenta, KBB, beyin, eritrosit böbrek, kolon.
• GLUT-2: Beta hücre glikoz sensörü, ince barsak epiteli ve böbrek.
• GLUT-3: Bazal glikoz alımı, Beyin, plasenta, böbrek, ve diğer dokular.
• GLUT-4: İnsülin ile uyarılmış glikoz alımı. Çizgili ve kalp kası, yağ doku, vs.
• GLUT-5: Fruktoz taşınması, Jejenum, sperm.
• GLUT-6: Bilinmiyor.
• GLUT-7: ER’da glikoz 6-fosfataz taşıyıcısı, KC ve diğer dokular.
İnsülin Salgısını Artıranlar
İnsülin Salgısını Azaltanlar
• Artmış kan glikozu
• Azalmış kan glikozu
• Artmış kan amino asitleri
• Açlık
• Artmış kan serbest yağ asitleri
• Somatostatin
• Gastrointestinal (GIS) hormonlar
• α-Adrenerjik aktivite
• Gastrin, Sekretin, Kolesistokinin, Gastrik inhibitör peptit
• Glukagon, Büyüme Hormonu, Kortizol
• Parasempatik uyarı ; Asetilkolin (ACh)
• β-Adrenerjik uyarı
• İnsüline direnç ; şişmanlık
• Sulfonilüre bileşikleri ; gliburid, tolbutamid
• Leptin
1. Evre
2. Evre
Normal “Açlık Kan Şekeri: 80-90 mg/dl, İnsülin salgılama hızı 25 ng/dk/kg”dır.
Kan glikoz düzeyi aniden normalin 2-3 katına çıkarsa, insülin sekresyonu iki
evrede belirgin bir şekilde artar
• Eskiden insülin salgısının tamamen kan glikoz düzeyi tarafından denetlendiğine
inanılmaktaydı.
• Artık günümüzde, insülin salgılanmasının kontrolünde kandaki yağ ve amino
asitlerin de önemli rol oynadığı anlaşılmıştır.
Kan Glikoz Düzeyinin Artması İnsülin Salgılanmasını Uyarır.
Normal “Açlık Kan Şekeri: 80-90 mg/dl, İnsülin salgılama hızı 25 ng/dk/kg”dır.
Kan glikoz düzeyi 2-3 katına çıkarsa, insülin sekresyonu iki evrede belirgin bir
şekilde artar.
1) İlk 3-5 dakika içinde Beta hücrelerinde daha önce depolanmış insülin 10 kat
konsantrasyonda kana verilir ve 5-10 dakika sonra normal düzeyin yarısına iner.
2) Yaklaşık 15 dakika sonra, bir öncekinden daha fazla düzeyde insülin salgısında
artış gözlenir ve bunun nedeni daha önce depolanmış ve yeni üretilen insülinin
eklenmesidir.
Kan glikoz düzeyi 100 mg/dl’in üzerine çıktığında, insülin salgı hızı süratle artar.
Kan glikoz düzeyi 400-600 mg/dl olduğunda, insülin salgı hızı bazal düzeyin
10-15 katı bir tepe noktasına ulaşır.
Kan Glikoz Düzeyi ve İnsülin Salgı Hızı Arasındaki Geribildirim İlişkisi.
• Kan glikoz düzeyi 100 mg/dl’in üzerine çıktığında, insülin salgı hızı süratle artar.
• Kan glikoz düzeyi 400-600 mg/dl olduğunda, insülin salgı hızı bazal düzeyin 1015 katı bir tepe noktasına ulaşır.
• İnsülin salgısının sona ermesi de aynı derecede hızlıdır ve 3-5 dakikada açlık kan
düzeyine iner.
• İnsülin glikozun KC, kas ve diğer hücrelere alınmasını hızlandırır ve kan glikoz
düzeyi hızla normal düzeye döner.
• Bu hızlı yanıt kan glikoz düzeyinin kontrolünde son derece önemli geri bildirim
mekanizmasını oluşturur.
→
İnsülin Salgısını Uyaran Diğer Faktörler.
Amino asitler:
• Arjirin ve Lizin gibi bazı aminoasitle glikozun insülin salınmasının uyarıcı
etkisini şiddetle potansiyalize ederler.
• Kan glikozunda herhangi bir artış yok iken alınan amino asitler insülin
salgısında çok küçük bir artışa neden olurlar.
• Ancak, amino asitler kan glikozu yükseldiğinde verildiğinde insülin salgısını
potansiyalize ederek iki katına çıkartır.
Gastrointestinal Sistem (GIS) Hormonları:
• Birçok önemli GIS (Gastrin, Sekretin, Kolesistokinin, Gastrik İnhibitör Peptit)
hormonların karışımı insülin salınmasında orta şiddette etkiye sahiptir.
• Bu hormonlar beslenme sonrasında GIS’den salgılanarak emilecek glikoz ve
amino asitlere “ön hazırlık” olarak kan insülin düzeyinde artışa neden olurlar.
İnsülin Salgısını Uyaran Diğer Faktörler. Hormonlar:
• Glukagon, Büyüme Hormonu ve Kortizol
hormonları insülin salgısını güçlü bir şekilde
potansiyalize ederken Progesteron ve
Östrojen daha az etkilidir.
• Potansiyalize edici hormonların herhangi
birinin tümör kaynaklı oluşması veya ilaç yolu
ile alınması beta hücrelerinde tükenmeye ve
sonuçta “diyabetes mellitus”a neden olabilir.
• Örneğin Büyüme Hormonu salgılayan tümörü
bulunan Akromegali’lerde veya böbrek üstü
bezleri aşırı glikokortikoid salgılayan kişilerde
diyabetes mellitus sıklıkla görülmektedir.
İnsülin Salgısını Uyaran Diğer Faktörler.
Otonom (Sempatik ve Parasempatik) Sinir Sistemi:
• Sempatik sinir sisteminin (Epinefrin) uyarılmış olduğu stres durumlarında;
• KC’de glikoneogenezi güçlü bir şekilde uyarır ve kan glikoz düzeyini artırır.
• Yağ dokusundaki hormona duyarlı “lipazı” aktive ettiğinden yağ hücreleri
üzerine doğrudan lipolitik etkiye sahiptir ve nicel olarak kan yağ asitleri
düzeyini glikozdan daha fazla artırır.
• Epinefrin özellikle egzersiz, dolaşım şoku ve endişe gibi stres dönemlerinde
yağ kullanımını artırır.
• Parasempatik sinir sisteminin (ACh) uyarılması, bazı koşullarda insülin
salgısını artırabilir.
• Ancak bu etki insülin salgısının düzenlenmesinde fizyolojik bir önemi olduğu
kuşkuludur.
Kan glikozu azaldığı zaman Langerhans adacıklaının “Alfa” hücreleriden
salgılanan “Glukagon Hormonu”, insülinin işlevlerinin tam tesine, kan glikoz
düzeyini artırır.
Glucagon
• Glukagon 3485 molekül ağırlığında,
29 amino asitlik bir zincirden oluşan
ve insülin gibi büyük bir
polipeptittir.
• Deney hayvanına saflaştırılmış
1µg/kg glukagon verilmesi kan
glikoz düzeyini yaklaşık 20 dk içinde
20 mg/dl (%25) kadar yükseltir.
• Bu nedenle glukagon’a
“hiperglisemik hormon” adı verilir.
Glukagon, Glikogenezi ve Kan Glikoz Konsantrasyonunu Artırır:
• Glukagonun en çarpıcı etkisi KC’de glikogenezise neden olması ve birkaç dakika
içinde kan glikoz düzeyini artırmasıdır.
• Glukagon, KC hücresinde etkisini G-protein, Adenilat Siklaz ve cAMP yolağını
kullanarak gösterir.
• Hücre içinde meydana gelen zincirleme reaksiyonda ortaya çıkan ürün
kendisinden bir önce gelen üründen kat-kat daha fazla üretilir.
• Dolayısı ile bu sistem güçlü bir “amplifiye” edici bir sistemi temsil eder.
• Bu yolla sadece birkaç mikrogram glukagon’dan birkaç dakika içinde kan
glikozunda 2 kattan fazla artış sağlanır.
• Eğer glukagon infüzyonu 4 saat devam ederse KC’de o kadar güçlü glikogenolize
yol açar ki, glikojen depolarının tümü boşalır.
Glukagon, Glikoneogenezi Artırır:
• Glukagonun etkisi altında KC glikojeninin tamamen tüketilmesi ve glukagon
hormonun infüzyonuna devam edilmesi “hiperglisemi”nin sürdürülmesine
neden olur.
• Bu olay, glukagonun KC hücrelerinin amino asit tutma hızını artırıcı etkisine
bağlıdır ve bunların daha sonra glikoneogenez ile glikoza çevrilmektedir.
• Bu işlem, amino asitlerin taşınması
ve ve glikoneogenez için özellikle
hız kısıtlayıcı basamak olan
piruvatın, fosfoenol piruvata
çevriminden
sorumlu
enzim
sisteminin aktive edilmesi ile
başlar.
Glikoneogenezis’de
hız kısıtlayıcı enzimler
• Yağ hücreleri : Yağ hücre lipazını aktive ederek vücudun kullanması için
yüksek miktarda yağ asitlerini serbestletir.
• Karaciğer : Glukagon, KC hücresinde trigliseritlerin depolanmasını baskılar ve
kandan yağ asitlerinin uzaklaştırılmasını da engellemiş olur.
Anormal derecede yüksek miktarda glukagon:
• Kalbin kasılma gücünü artırır.
• Bazı dokulara ve özellikle böbreklere kan akımını artırır.
• Safra salgısını artırır.
• Mide asit salgılamasını baskılar.
Bu etkilerin hepsi muhtemelen vücudun normal işlevleri için çok az önemlidir.
Kan Glikozunda Artma Glukagon Salgısını Baskılar:
• Kan glikoz düzeyi üzerine glukagonun etkisi, insülinin etkisinin tersinedir.
• Açlık kan düzeyi 90 mg/dl’nin altına inmesi, glukagon salgısını birkaç kat artırır.
• Hiperglisemide plazma glukagon
düzeyi azalmaktadır,
• Hipoglisemide plazma glukagon
düzeyi artmakta ve KC’den glikoz
çıkışını artırarak hipogliseminin
düzeltilmesinde önemli bir işlev
görmektedir.
Kan Amino Asit Düzeyinde Artma Glukagon Salgısını Uyarır:
• Kanda özellikle “Alanin ve Arjirin” amino asitlerinin yüksek konsantrasyonda
bulunması insülinde olduğu gibi glukagon salgısını da uyarır.
• Bu durumda glukagon ve insülin yanıtları birbirlerinin aksi yönde değildir.
Egzersiz Glukagon Salgısını Uyarır.
• Ağır bir egzersizde kan glukagon düzeyi
nedeni anlaşılmayacak bir şekilde 4-5 kat
artar.
• Egzersizde dolaşımda bulunan amino asitler
ve Langerhans adacıklarının β-adrenerjik
uyarısı da glukagon salgısını artırır.
• Langerhans adacıklarının “delta” hücreleri kanda yarı ömrü 3 dakika olan,
14 amino asitli bir polipeptit olan “somatostatin” adlı bir hormon salgılar.
Besin alımıyla ilgili hemen hemen her
etken somatostatin salgısını uyarır.
• Kan glikoz düzeyinde artış,
• Amino asitlerde artış,
• Yağ asitlerinde artış,
• Üst GIS kanalında salınan hormonların
çoğunun konsantrasyonlarında artış
Somatostatin veya growth hormone-inhibiting hormone (GHIH), hipotalamus’tan
salgılanan ve ön hipofizden, büyüme hormonun salgılanmasını baskılayan aynı
hormonlardır.
Somatostatinin temel rolü, besin maddelerinin kana
emilme süresini uzatırken, insülin ve glukagon
salgılanmasını azaltarak emilen besinlerin dokular
tarafından kullanılmasını azaltmaktır.
Somatostatinin baskıladığı bazı fizyolojik fonksiyonlar:
Langershans adacıklarına lokal etki ile insülin ve
glukagon salgısını baskılar.
Mide, duedonum ve safra kesesinin motilitesini azaltır.
GIS kanalda absorpsiyonu ve sekresyonu azaltır.
Diyabetes mellitus, insülin salgısı yokluğuna
veya dokuların insüline duyarlılığında
azalmaya bağlı karbonhidrat, yağ ve protein
metabolizmalarının bozulmasını kapsayan
bir sendromdur.
Diyabetes mellitus’un 2 tipi vardır:
• Tip I diyabet: insülin salgısı “yokluğuna” bağlıdır ve insüline bağımlı diyabetes
mellitus - insulin-dependent diabetes mellitus (IDDM) adını da alır.
• Tip II diyabet: hedef dokuların insülinin metabolik etkilerine “duyarılıklarının
azalmasına” bağlı olarak gelişir ve insüline bağımlı olmayan diyabetes mellitus
- Non-insulin-dependent diabetes mellitus (NIDDM) adını da alır.
• Bu azalmış duyarlılığa “insülin direnci”de denir.
Her iki tip diyabetin glikoz metabolizmasına başlıca etkisi, beyin hariç glikozun bir
çok hücre tarafından alınması ve kullanılmasının engellenmesidir.
Tip I Diyabet- Pankreasın Beta Hücreleri Tarafından İnsülin Yapılamaması.
Pankreasın beta hücrelerinin hasarı veya insülin yapımını bozan hastalıklar
Tip I diyabete neden olabilir.
• Tip I diyabetli hastaların birçoğunda “viral enfeksiyonlar veya otoimmün
bozukluklar” beta hücrelerinde hasar oluşturabilir.
• Bazı durumlarda viral enfeksiyon
veya otoimmün hastalık olmaksızın
da beta hücrelerinde kalıtımsal
olarak dejenerasyona bir yatkınlı
mevcuttur.
• Ancak kalıtım da bu hücrelerin
hasara karşı yatkınlıklarını belirler.
ABD’de Tip I diyabet sıklıkla 14 yaş civarında ortaya çıkar ve bu nedenle
“juvenil diabetes mellitus” adını alır.
Hastalık birkaç gün veya hafta içinde aniden başlayabilir.
Hastalığın teşhisinde üç önemli bulgu
mevcuttur.
1) Kan glikozunda artma (hiperglisemi)
2) Enerji için ve karaciğerde kolesterol
yapımı için yağların kulanımının
artması
3) Vücut proteinlerinin azalması.
Kan glikoz konsantrasyonu çok yüksek değere (300-1200 mg/dl) ulaşır ve
vücutta bir çok etkilere yol açar.
Hiperglisemi, Glikozun İdrarla Kaybına (Glikozüri) Yol Açar.
• Glikozüri, kan glikoz düzeyi “böbrek eşik değeri 180 mg/dl “ üzerine
çıktığında görülür.
• Tedavi görmemiş ağır diyabet vakalarında kan glikoz düzeyi 300-400 mg/dl
değere yükseldiğinde her gün 100 gr veya daha fazla glikoz idrarla
kaybedilir.
Hiperglisemi, Dehidratasyona Yol Açar.
• Tedavi görmemiş ağır diyabet vakalarında kan glikoz düzeyinin 8-10 katına
çıkması dehidratasyona neden olabilir.
• Hiperglisemi, hücre dışı sıvıda ozmotik basınç artışına ve ozmotik diürez’e
neden olur.
Kronik Hiperglisemi, Doku Hasarına Neden olur.
• Kronik Hiperglisemi sırasında birçok dokuda kan damarın yapısında bozulma
ve iskemi görülür.
• Buna bağlı olarak, hipertansiyon, ateroskleroz, kalp krizi, inme, son dönem
böbrek hastalığı, retinopati, körlük, nöropati, ekstremitelerde iskemi ve
gangren oluşma riski artar.
Diyabetes Mellitus, Yağların Kullanımını Artırır ve Metabolik Asidoza Yol Açar.
Diyabette enerji kaynağı olarak karbonhidratın yerine yağ asitlerinin
kullanılması sonucu keto asitlerin serbestlenmesine neden olur.
Asit fazlalığı ve dehidratasyon sonucu şiddetli
“metabolik asidoz” ortaya çıkar ve derhal insülin ile
tedavi edilmez ise “diyabetik koma ve ölüm” görülür.
Asidoz sonucu hiperventilasyon gelişir.
Diyabet, Vücut Proteinlerinde Azalmaya Neden Olur.
Glikoz yerine yağların yanı sıra proteinlerin de kullanımını
artırır ve depolanmasını azaltır.
Tedavi edilmemiş hastalarda aşırı besin tüketimi (polifaji)
görülmesine rağmen, hızlı kilo kaybı ve enerji azlığı
(asteni) görülür.
Diyabet komasında bir hastanın kan bileşenlerinde görülen değişikliler.
Normal : Mor, Diyabet : Kırmızı
Tip II - Diyabetes Mellitus, İnsülinin Metabolik Etkilerine Direnç.
.Tip II diyabet, Tip I’den daha yaygın olup diyabetes mellitus vakalarının
%90’ını oluşturmaktadır.
• Hastalık 30 yaşından sonra, sıklıkla 50-60 yaşlarında ortaya çıkar, yavaş bir
şekilde ilerler ve bu nedenle “erişkin tipi diyabet” denir.
• Son yıllarda 20 yaşından daha genç, hatta çocuklarda Tip II
diyabet olgularda artış görülmektedir. Bu artışta, en önemli
risk faktörü olan obezitenin artması ile ilişkili görülmektedir.
Obezite, İnsülin Direnci ve “Metabolik Sendrom” Genellikle Tip II Diyabetin
Gelişiminden Önce Görülür.
• Tip I’in aksine, Tip II diyabette plazma insülin düzeyi artmıştır (hiperinsülinoma).
• Bu durum, insülinin hedef doku hücrelerinde azalmış duyarlılığına karşı beta
hücrelerinin kompansatuvar yanıtı olarak görülmektedir ve “insülin direnci”
olarak bilinir.
• İnsülin direnci sıklıkla “metabolik sendrom” olarak bilinen
bozukluğun bir parçasıdır.
• İnsülin direncinde bozulmuş glikoz metabolizması ile
obezite arasında bir ilişki olduğu bilinmekle birlikte
mekanizmaları henüz tam olarak anlaşılamamıştır.
• Yapılan bazı çalışmalarda, şişman kişilerin özellikle iskelet
kası, KC ve yağ dokusunda zayıf kişilere kıyasla daha az
insülin reseptörü bulunmaktadır.
• Ancak insüline direncin büyük bir kısmı, hücresel etkili
reseptörle ilgili sinyal yollarının bozukluğuna bağlı
gözükmektedir.
• Bozulmuş insülin sinyali fazla kilo alınmasına ve iskelet kası
ve KC gibi organların yağlanmasına toksik etkilerin
görülmesine neden olmaktadır.
İnsülin Direncinin Bazı Nedenleri
• Şişmanlık/Normalin Üstünde Kilo (özellikle viseral yağlanma)
• Fazla Glikokortikoidler (Cushing sendromu veya steroid tedavisi)
• Fazla Büyüme Hormonu (Akromegali)
• Gebelik, Gestasyonel Diyabet
• Polikistik Over Hastalığı
• Lipodistrofi (edinsel veya genetik: karaciğerde lipid birikimi ile ilişkili)
• İnsülin Reseptörlerine Karşı Otoantikorlar
• İnsülin Reseptörünün Mutasyonu
• Peroksizom Proliferatör Aktivasyon Reseptör Mutasyonları (PPARγ)
• Genetik Şişmanlığa Neden Olan Mutasyonlar (örn. Melanokortin reseptör mut.)
• Hemokromatozis (dokularda demir birikimine neden olan herediter bir hastalık)
Tip I ve Tip II - Diyabetes Mellitus’lu Hastaların Klinik Özellikleri
Özellik
Tip I
Tip II
Başlama Yaşı
Genellikle <20 Yaş
Genellikle >30 Yaş
Vücut Kitlesi
Normalden Düşük (Zayıflamış)
Şişman
Plazma İnsülini
Düşük veya Yok
Başlangıçta Normal-Yüksek
Plazma Glukagonu
Yüksek, Baskılanabilir
Yüksek, Baskılanmaya Dirençli
Plazma Glikozu
Yükselmiş
Yükselmiş
İnsüline Duyarlılık
Normal
Azalmış
Tedavi
İnsülin
Kilo Azaltılması, İlaçlar
Diyabet tanısı için kullanılan tanı yöntemleri idrar ve kanda yapılan çeşitli
kimyasal testlere dayanır.
• İdrar Glikozu Testi. Sağlıklı kişilerde plazma glikoz düzeyi böbrek eşik değerini
aşmadığı sürece idrarda glikoz görülmez.
• Diyabetli bir kişi hastalığın şiddeti ve karbonhidrat alımına bağlı olarak
glikozüri görülür.
• Açlık Kan Glikozu ve İnsülin Düzey Testleri: Sabah erken saatlerde yapılan
açlık kan testlerinde normal düzey 80-90 mg/dl ve üst sınır 110 mg/dl olarak
kabul edilir.
• Sonuçların bu düzeyin üstünde olması diyabetes mellitusu veya belirgin
olmayan insülin direncini gösterir.
• Tip I diyabet: açlık sırasında ve
yemekten sonra insülin düzeyi
çok düşük.
• Tip II diyabet: plazma insülin
düzeyi çok yüksektir ve genellikle
“glikoz tolerans testi” sırasında
glikoz düzeyinde ileri derecede
artış gözlemlenir.
Glikoz Tolerans Testi.
• Sağlıklı aç bir kişiye 1 gr/kg glikoz verildiğinde, kan glikoz düzeyi iki saat içinde
90 mg/dl’den 120-140 mg/dl’ye yükselir ve sonra tekrar normal düzeye döner.
• Diyabetli bir kişide açlık kan şekeri düzeyleri daima 110 mg/dl ve çoğunlukla
140 mg/dl’nin üzerindedir.
• Aynı şekilde glikoz tolerans test sonuçları da her zaman anormaldir.
• Glikoz verildikten sonra çok daha fazla bir artış gösterir ve normal düzeye
ancak 4-6 saat sonra iner.
• Glikoz tolerans test ile diyabetes mellitus, plazma insülin düzeylerinin ölçülmesi
ile de Tip I veya Tip II tanısı konulabilir.
Erişkin Hemoglobini - Adult Hemoglobin HbA1c nedir?
• HbA1c; kan glukoz oranıyla orantılı olarak Hb’in şekerle birleşmesi
(glikolize veya glikozillenmiş) sonucu oluşur.
• Kandaki Hb’in % 5-10’u glikozillenmiştir ve bunun yarıdan fazlası (toplam
Hb’in % 6 kadarı) HbA1c’dir.
• Kan şekeri ne kadar artarsa HbA1c de o kadar artar.
HbA1c testi nedir?
• Diyabette kan şekerinin takibinde ve kontrolünde en önemli testlerden
biridir ve geriye dönük olarak son 3 aylık dönemdeki kan şekeri düzenini
gösterir.
• Ancak yeni yapılan çalışmalar daha önceden şeker hastalığı olmayan bir
kişide ölçülen HbA1c nin 6'nın üzerinde çıkmasının o kişide gizli şeker
olabileceğini gösterir.
• HbA1c 6'nın üzerinde çıkarsa
mutlaka açlık ve tokluk kan şekeri
yapılmalı veya doktorun önersine
göre Oral Şeker Yükleme Testi –
Oral Glucose Tolerance Test
(OGTT) yapılmalıdır.
• Nefesin Aseton Kokması. Diyabette büyük artış gösteren asetoasetik asidin
kandaki küçük bir bölümü asetona çevirilir.
• Aseton uçucu bir madde olup ekspirasyon havası içinde buharlaşır ve bu
bulgu ile Tip I diyabetes mellitus tanısı konulabilir.
• Ayrıca keto asitelerin idarda tespiti diyabetin şiddetini saptamada kullanılır.
• Tip II diyabetin erken evresinde az miktarda, insülin
direncinin çok fazla olduğu durumlarda ise
keto asit oluşumu artar.