KANSER HASTALARININ ACİL SERVİSE BAŞVURU NEDENLERİ VE
SEMPTOMLARLA BAŞ ETMEDE KULLANDIKLARI YÖNTEMLER
Emine BAYRAK
YÜKSEK LİSANS TEZİ
HEMŞİRELİK ANABİLİM DALI
GAZİ ÜNİVERSİTESİ
SAĞLIK BİLİMLERİ ENSTİTÜSÜ
AĞUSTOS 2014
iv
KANSER HASTALARININ ACİL SERVİSE BAŞVURU NEDENLERİ VE SEMPTOMLARLA
BAŞ ETMEDE KULLANDIKLARI YÖNTEMLER
(Yüksek Lisans Tezi)
Emine BAYRAK
GAZİ ÜNİVERSİTESİ
SAĞLIK BİLİMLERİ ENSTİTÜSÜ
Ağustos 2014
ÖZET
Çağımızın önde gelen sağlık sorunlarından biri de kanserdir. Kanser hastaları, hastalığa, tedaviye
ve bunların dışındaki nedenlere bağlı olarak acil servise başvurabilmektedirler. Bu çalışma Gülhane
Askeri Tıp Akademisi Acil Servisi’ne başvuran kanser hastalarının, acile başvuru nedenleri ve
semptomlarla baş etmede kullandıkları yöntemleri belirlemek amacıyla tanımlayıcı olarak
yapılmıştır. Araştırmaya katılmayı kabul eden 243 hasta çalışmaya alınmıştır. Veri toplama aracı
olarak anket formu kullanılmıştır. Veriler, 1 Ocak 2014-15 Mayıs 2014 tarihleri arasında
toplanmıştır. Verilerin değerlendirilmesinde frekans dağılımları, yüzde değerleri, ortalama ve kikare testi kullanılmıştır. Hastaların yaş ortalaması 61,33±15,33 olup %58’si 61 ve üzeri yaşta,
%56,4’ü erkektir. Hastalarda en sık görülen kanser çeşidi %34,2 oranı ile gastrointestinal sistem
kanserleri, en az görülen kanser %2,1 oranı ile diğer kanserler (cilt kanseri) dir. Hastaların %64,6’sı
acil servise birden fazla başvurmuş, bunların %34,4’ü 0-1 gün içinde tekrar başvurmuştur. Ağrı
hem ilk kez başvuran hastaların hem de tekrarlı başvuru yapan hastaların başvuru nedenleri
arasında ilk sırada yer almaktadır (sırasıyla %24,3 ve %33,8). Hastaların %69,1’i acile
başvurmadan kısa süre önce kemoterapi almıştır. Yarıdan çoğu tedavi sürecinde ortaya çıkabilecek
yan etkiler ve tedavisi konusunda bilgilendirilmediklerini belirtmişlerdir. Hastaların yarıdan fazlası
acil servise gelmeden önce mevcut şikayetle ilgili başka bir kurum ya da kişiye başvurmadığını,
%74,5’i bununla ilgili ilaç kullanmadığını belirtmiştir. Hastaların %13,2’sinin acile gelmeden önce
semptoma yönelik tamamlayıcı alternatif bir yöntem kullandığı, bu yöntemlerin %59,4’ünün de
bitkisel çaylar olduğu saptanmıştır. Hastaların %36,6’sı palyatif yarar sağlamak, kanseri tedavi
etmek ve manevi destek sağlamak için TAT yöntemi kullandığını belirtmiştir. Araştırma bulguları,
hastaların daha çok kemoterapi sonrası yan etkilerle ve ağrı nedeniyle acil servise başvurduğunu
göstermektedir. Tekrarlı başvurular fazladır. Hastalarda ağrı kontrolünün sağlanması, ağrı
merkezlerinin ulaşılabilir olması, ayrıca tedavi yan etkilerinin (bulantı kusma, halsizlik, yüksek
ateş) önlenmesi ve azaltılması için gerekli girişimlerin evde yapılması acil başvurularını azaltabilir.
Ayrıca acil başvurular sırasında kanser hastalarının semptomlarını tam ve zamanında sistematik
olarak değerlendirebilme ve uygun hemşirelik girişimlerini sağlama noktasında acil hemşirelerinin
gerekli bilgi ve beceriyi kazanmasının önemli olduğu sonucuna varılmıştır.
Bilim kodu
:1032.5
Anahtar kelimeler
:Acil Servis, Kanser, TAT
Sayfa Adedi
:74
Danışman
:Doç. Dr. Yeter KİTİŞ
v
THE CAUSES OF EMERGENCY ROOM ADMISSIONS OF CANCER PATIENTS
AND METHODS THAT ARE USED FOR DEALING WITH SYMPTOMS BY THESE
PATIENTS
(M. Sc. Thesis)
Emine BAYRAK
GAZİ UNIVERSITY
INSTITUE OF HEALTH SCIENCES
August 2014
ABSTRACT
Cancer is one of the most common health problems of this era. Cancer patients may admit to
emergency room (ER) related to the disease, the treatment or other causes. This is a descriptive
study that aims to determine ER admission causes of cancer patients and methods that are used for
dealing with symptoms by these patients who were admitted to GATA ER department. 243 patients
who accept to participate in the study were included in the study. A questionnaire form was used
for data collection. The data had been collected between January 1- May 15, 2014. Frequency
distributions, percentage values, mean and chi square test were used for data analysis. The mean
age of the patients was 61,33±15,33 years. Ages of 58% of patients were ≥61 years and 56,4% of
patients were male. The most common cancer type in these patients was gastrointestinal tract
cancers and the least common cancer type was the other cancers (skin cancers). 64,6% of patients
admitted to ER department more than once and 34,4% of these patients has admitted to ER in same
or later day. Pain is the most common causes of admissions in both of first admissions and
repetetive admissions (24,3% and 33,8%, respectively). 69,1% of patiets have received
chemotherapy just before the ER admission. More than half of these patients said that they were
not informed about possible side effects and their treatments during chemotherapy. More than half
of these patients said that they did not apply to another institute or another person and that they did
not use a drug for this reason. 13,2% of patients had used an alternative complementary method for
these symptoms before the ER admission and 59,4% of these methods were herbal teas. 36,6% of
patietns said that that they used alternative method for palliative benefits, cancer treatment and
emotional support. Research findings showed that patients admitted to ER usually because of postchemotherapy side effects and pain. Repetetive admissions are common. Ensuring the pain control
of patients, accessible pain centers and performing appropriate intervetions for avoiding and
reducing the side effects of treatment (nausea-vomiting, weakness, fever) in home may reduce ER
admissions. We also concluded that gaining of proper knowledge and ability by emergency nurses
for ensuring proper nursing interventions and fully and on time evaluation of symptoms of cancer
patients during ER admissions is important.
Science Code
: 1032.5
Key Words
: Emergency Room, Cancer, CAM
Page Number
: 74
Supervisor
: Assoc. Prof. Dr. Yeter KİTİŞ
vi
TEŞEKKÜR
Çalışmalarımın her aşamasında bilgi, deneyim ve desteğini esirgemeyen hocam ve
danışmanım, Sayın Doç. Dr. Yeter KİTİŞ’e,
Yüksek lisans eğitimim sürecinde akademik gelişimime katkı sağlayan kıymetli bölüm
hocalarım Sayın Doç. Dr. Yeter KİTİŞ’e, Sayın Doç. Dr. Naile BİLGİLİ’ye, Sayın Doç.
Dr. Sultan AYAZ’a ve Sayın Doç. Dr. Filiz HİSAR’a,
Tez çalışmam sürecinde yardımlarını esirgemeyen GATA Acil Tıp AD’de görevli
saygıdeğer hocalarıma, hemşire, doktor ve sağlık astsubayı ekip arkadaşlarıma,
Var olduklarını, desteklerini, sevgilerini her an hissettiğim babam Şerif BAYRAK, annem
Lütfiye BAYRAK, kardeşlerim Emel ve Elif’e
Sonsuz teşekkür ederim…….
vii
İÇİNDEKİLER
Sayfa
ÖZET .................................................................................................................................... iv
ABSTRACT ........................................................................................................................... v
TEŞEKKÜR .......................................................................................................................... vi
İÇİNDEKİLER .................................................................................................................... vii
ÇİZELGELERİN LİSTESİ................................................................................................... ix
KISALTMALAR ................................................................................................................... x
1. GİRİŞ............................................................................................................. 1
2. KANSER HASTALARININ ACİL SERVİSE BAŞVURU NEDENLERİ
VE SEMPTOMLARLA BAŞ ETMEDE KULLANDIKLARI
YÖNTEMLER .............................................................................................. 7
2.1. Kanser Epidemiyolojisi .............................................................................................. 7
2.2. Kanserin Tedavisinde Kullanılan Yöntemler ............................................................. 8
2.2.1. Cerrahi tedavi ................................................................................................... 8
2.2.2. Radyoterapi ...................................................................................................... 9
2.2.3. Kemoterapi ....................................................................................................... 9
2.2.4. İmmünoterapi ................................................................................................. 10
2.3. Kanser Hastalarının Yaşadıkları Semptomlar ve Acil Servise Başvuru
Nedenleri .................................................................................................................. 10
2.3.1. Hastalığa bağlı nedenler ................................................................................. 10
2.3.2. Tedaviye bağlı nedenler ................................................................................. 13
2.4. Kanser Hastalarının Semptomlarla Baş Etmede Kullandıkları Yöntemler .............. 18
2.4.1. Doğal ürünler ................................................................................................. 18
2.4.2. Beden-zihin tıbbı ............................................................................................ 19
2.4.3. Manipülatif ve beden temelli tedaviler .......................................................... 19
2.4.5. Diğer TAT uygulamaları ................................................................................ 19
viii
2.5. TAT Uygulamalarında Hemşirenin Rolü................................................................. 19
3. GEREÇ-YÖNTEM ..................................................................................... 21
3.1. Araştırmanın Şekli ................................................................................................... 21
3.2. Araştırmanın Yapıldığı Yer ve Özellikleri ............................................................... 21
3.3. Araştırmanın Evreni ve Örneklemi .......................................................................... 22
3.4. Verilerin Toplanması ............................................................................................... 23
3.4.1. Veri toplama aracı ......................................................................................... 23
3.4.2. Veri toplama aracının uygulanması .............................................................. 23
3.4.3. Verilerin değerlendirilmesi ........................................................................... 24
3.5. Araştırmanın Etik Boyutu ........................................................................................ 24
4. BULGULAR ............................................................................................... 25
5. TARTIŞMA................................................................................................. 39
6. SONUÇ VE ÖNERİLER ............................................................................ 53
KAYNAKLAR .................................................................................................................... 57
EKLER ................................................................................................................................. 65
EK-1. Anket formu .............................................................................................................. 66
EK-2. Etik kurul izni ............................................................................................................ 69
EK-3. Anket kurul izni ......................................................................................................... 71
EK-4. Hasta onam formu ..................................................................................................... 73
ÖZGEÇMİŞ ......................................................................................................................... 74
ix
ÇİZELGELERİN LİSTESİ
Çizelge
Sayfa
Çizelge 4.1. Hastaların sosyo-demografik özellikleri ......................................................... 26
Çizelge 4.2. Hastaların sağlık sorunlarına ilişkin özellikleri .............................................. 27
Çizelge 4.3. Hastaların tedavi özellikleri ............................................................................ 28
Çizelge 4.4. Hastaların acil servise başvuru sıklıkları ve başvuru nedenleri ...................... 29
Çizelge 4.5. Hastaların acil servise başvurmadan önce semptom/semptomlarla baş
etmede kullandıkları yöntemler ...................................................................... 31
Çizelge 4.6. Hastaların mevcut semptom/semptomlarla baş etmede kullandıkları
yöntemler ........................................................................................................ 32
Çizelge 4.7. Hastaların mevcut semptomlara yönelik TAT kullanım amaçları ve TAT
kullanımına ilişkin diğer özellikler ................................................................. 33
Çizelge 4.8. Acile servise başvuru nedeni olan semptoma ilişkin TAT yöntemi
kullanma durumlarının hastaların yaş, cinsiyet ve eğitimdurumuna göre
dağılımı ........................................................................................................... 34
Çizelge 4.9. Acil servise başvuru sayısının en son alınan tedavi, metastaz durumu ve
tanı üzerinden geçen süreye göre dağılımı ..................................................... 36
Çizelge 4.10. Acile servise başvuru nedenlerinin en son alınan tedavi, metastaz
durumu ve tanı üzerinden geçen süreye göre dağılımı .................................. 37
Çizelge 4.11. Mevcut semptomlara yönelik TAT kullanma durumunun en son, alınan
tedavi metastaz durumu ve tanı üzerinden geçen süreye göre dağılımı ........ 38
x
KISALTMALAR
Bu çalışmada kullanılmış bazı kısaltmalar, açıklamaları ile birlikte aşağıda sunulmuştur.
Kısaltmalar
Açıklama
AD
Anabilim Dalı
AABT
Ambulans ve Acil Bakım Teknikeri
GATA
Gülhane Askeri Tıp Akademisi
GLOBOCAN
Global Kanser Projesi
KOAH
Kronik Obstrüktif Akciğer Hastalığı
NCAG
National Chemotherapy Advisory Group
(Ulusal Kemoterapi Danışma Grubu)
NCCAM
National Center for Complementary and
Alternative Medicine
(Ulusal Tamamlayıcı ve Alternatif Tıp Merkezi)
NIH
National Institutes of Health
(Ulusal Sağlık Enstitüsü)
SVO
Serebro Vasküler Olay
TAT
Tamamlayıcı ve Alternatif Tedavi
WHO
World Health Organization
(Dünya Sağlık Örgütü)
1
1. GİRİŞ
Problem Durumu/ Konunun Tanımı
Kanser, Dünya’da ve Türkiye’de en yaygın görülen ve artmaya devam eden önemli bir
sağlık sorunudur [1]. Ülkemizde kardiyovasküler hastalıklardan sonra en fazla ölüme
neden olan hastalıktır [2].
Tanı ve tedavi alanındaki tüm gelişmelere rağmen kanser kronik ağrı, kaybedilen yaşam
yılları ve erken ölümü çağrıştıran bir hastalık olmaya devam etmektedir. Kanser
tedavisinde kullanılan klasik yöntemler radyoterapi, kemoterapi, cerrahi tedavi ve
immünoterapidir. Bazı kanser vakalarında bu tedavi yöntemlerinden ikisi ya da üçü bir
arada kullanılabilmektedir. Tedavi süreci zorlu ve uzundur. Günümüzde kanser
tedavisinden elde edilen başarılar yakın geçmişe göre çok ileri aşamadadır. Hastalar bu
süreçte tedavi ve hastalıkla ilgili bir takım semptomlar yaşamaktadırlar. Semptom kelimesi
tedavi ve hastalıkla ilgili yan etkileri ya da zıt reaksiyonları içeren komplikasyonları
belirtmektedir. Kanser hastalarında görülen başlıca semptomlar ağrı, bulantı-kusma,
solunum sıkıntısı, ateş ve halsizlik/yorgunluktur [1, 3, 4]. Hastaların yaklaşık olarak %33%50’si ağrı yaşamakta ve ağrı yaşayan hastaların %40’ından fazlasında yeterli ağrı
kontrolü sağlanamamaktadır [5-8].
Tedavi sürecinde ve sonrasında semptom kontrolü ve psikososyal gereksinimlerin
karşılanması için hasta ve ailesine, hastane dışında hizmet sunan alternatif hizmet
modelleri yetersizliği nedeniyle kanser hastalarının çoğu ve hastaya bakım veren aile
üyeleri sorunlarına çözüm bulmak için hastane ile acil servis arasında kalmaktadır [3, 4, 9,
10].
Acil servisler, acil ve yaşamı tehdit eden durumlara müdahale etmek üzere, günde 24 saat
ulaşılabilir bakım sağlayan ünitelerdir [3, 11]. Bu servisler kendilerine başvuran, akut
bakım gerektiren acil hasta ve yaralılara tıbbi müdahale ve bakım hizmeti vermek üzere
yapılanmıştır. Hizmetler; uzman hekim sorumluluğunda, acil sağlık hizmetleri konusunda
eğitim görmüş hekim, hemşire, acil tıp teknikeri ve diğer sağlık çalışanlarının katılımı ile
yürütülür [12].
2
Kronik hastalığı olan bireyler, akut ataklar sırasında ya da kronik hastalığından bağımsız
olarak gelişen akut durumlarda acil servise başvurmaktadırlar [9]. Bu grup içerisinde yer
alan kanser hastaları ise ağrı gibi hastalığın yol açtığı doğrudan nedenle, enfeksiyon gibi
dolaylı nedenle, febril nötropeni gibi tedavinin yol açtığı nedenle ya da bakım ve beslenme
yetersizliği gibi nedenlerle acil servise başvurabilmekte ve tüm acil servis başvurularının
%5,6’sını oluşturmaktadırlar [9, 11]. Perikardiyal tamponad, süperior vena kava sendromu,
spinal kord basısı, kafa içi basıncın artması, üriner tıkanma, şiddetli hemoptizi, akut
solunum yolu tıkanıklığı, antidiüretik hormon salınımında bozulma ve hiperkalsemi gibi
kansere bağlı aciller ya da tümör lizis sendromu, kemoterapötik ajanlara karşı anafilaktik
reaksiyon ve hemorajik sistit gibi tedavi yan etkisi olan acil durumlar hayatı tehdit eden
acillerdir [3, 9, 10, 13]. Kanser hastalarının acil servis başvurularının değerlendirildiği bir
sistematik derlemede 7 ülkede yapılan 18 çalışma incelenmiş, acil servis başvurularını
oluşturan semptomların beslenme bozukluğu, konstipasyon, diyare, kanama, bulantıkusma, ateş, solunum sıkıntısı, anksiyete, yorgunluk, ağrı, anüri/dizüri, enfeksiyon vb.
olduğu belirlenmiştir [3]. Kanser hastalarının acil servise başvurmasına neden olan
sorunların önemli bir kısmı tedavi yan etkileridir [4, 12]. Bu belirtilerin hastalık sürecinde
ortaya çıkacağı öngörülebilir ve önemli bir kısmı önlenebilirdir [11]. Yapılan bir çalışma,
kanser hastaları tarafından acil servise yapılan başvuruların %32,5’inin önlenebilir
başvurulardan oluştuğunu göstermektedir [11]. Acil servisler, akut problemlerin
değerlendirilmesi ve yönetilmesi için düzenlenmiş birimler olarak kanserin akut dönemleri
ya da tedavisi sırasında yaşanan problemlerin yönetimi için yeterli olamamaktadır [14].
Triaj uygulamasında bu hastaların kazaya uğramış hastalar, kanamalı hastalar veya
solunum ve kalp problemleri olan hastalardan sonra tıbbi müdahale yapılmak üzere
beklemeleri olasılığı yüksektir. Bu nedenle kanser hastalarının, acil servislerde tedavisi
gecikebileceği gibi, acil kabuller sonucunda ortamın ilave risklerine maruz kalmaları da
söz konusu olabilmektedir. Evde ya da kurumda önceden hazırlıklı bir şekilde planlanmış
palyatif bakım uygulamaları ile kanser hastasının süreci daha az sıkıntıyla geçirmesi,
yaşam süresi ve kalitesinin yükseltilmesi mümkündür [15, 16].
Sürekli bakım ve izlem gerektiren kronik durumlarda hastane bakımı dışında bakım
olanaklarının oluşturulması kaçınılmazdır. Kanser hastalığı bakım gereksiniminin yüksek
olduğu hastalıklardan biridir. Toplumumuzda aile bireyleri, bakım hizmetlerine yüksek
oranda katılmakla birlikte, hastalığın ekonomik boyutunun yanı sıra biyo psiko sosyal
boyutu ile önemli yük altına girmekte, bakım gereksinimi olanlar yeterli bakım
3
alamamaktadır. Ülkemizde 2005 yılında çıkarılan Evde Bakım Yönetmeliği’ne rağmen
evde bakım uygulamalarının sağlık güvencesi kapsamında olmaması [17] ve diğer değişik
nedenlerle evde bakım kurumları henüz yaygın ve işlevsel değildir (daha çok yaşlı ve
özürlülere yönelik), oldukça sınırlı (pansuman, enjeksiyon, kan alma, doktor tarafından
muayene gibi) hizmetleri içermektedir [18]. Kanser hastaları evde bakım hizmetinden
yararlanamamaktadır. Ankara’nın Çankaya ilçesinde 2006 yılında yapılan çalışmada evde
bakım hizmetinden yararlanan 104 kişiden 10’unun kanser hastası olduğu belirtilmektedir
[19]. Yaşam kalitesi bozulmuş hastalar için gereksinime göre kısa süreli ya da uzun süreli
bakım sağlayacak palyatif bakım merkezlerinin kurulması için gösterilen bölgesel çabalar
ve yürütülen projeler kanser hastalarının gereksinim duydukları bakımın sağlanması ve
sıkıntılarının azaltılması adına olumlu gelişmeler olarak değerlendirilebilir [15, 16].
Kanser hastaları tedavinin yol açtığı yan etkilerle baş etmek, hastalığa şifa bulmak, yaşam
kalitesini ve süresini artırmak gibi amaçlarla klasik tedavinin dışında kullanım alanı
giderek genişleyen, palyatif bakım uygulamalarından biri olan tamamlayıcı yöntemlere
başvurmaktadırlar. Tamamlayıcı ve alternatif tedaviler (TAT) klasik tedavi yöntemlerinin
dışındaki diğer yöntemleri ifade eden bir kavramdır. Kanser başta olmak üzere kronik
hastalıklarda TAT kullanımında son yıllarda önemli bir artış olduğu bildirilmektedir [20,
21]. Kanser hastalarında TAT kullanım sıklığı ile ilgili 13 ülkede yapılan 26 çalışmanın
incelendiği sistematik derlemede; TAT kullanım sıklığının %7 ile %64 arasında değiştiği
saptanmıştır [22]. “Türkiye’ de Kanserli Hastalarda Tamamlayıcı ve Alternatif Tedavi
Yöntemlerinin Kullanımı: Literatür Taraması” isimli çalışmada ise TAT kullanım
sıklığının %22,1 ve %84,1 arasında dağılım gösterdiği belirtilmiştir [23]. Kanser
hastalarının semptom kontrolünde kullandıkları TAT lar arasında bitkisel ürünler ilk sırada
yer almaktadır. Bitkisel ürünler dışında, batı toplumlarında daha yaygın olmak üzere
relaksasyon, hipnoz, bio-feedback, akupunktur, meditasyon, masaj ve yoga gibi yöntemlere
başvurulmaktadır [24]. TAT yöntemleri, kanser hastalarında genellikle ağrı, bulantı-kusma,
yorgunluk vb. semptomları azaltmada kullanılmaktadır. TAT yöntemleri içerisinde yer
alan akupunkturun ağrı, bulantı-kusma, uykusuzluk ve yorgunluk gibi semptomlarla, masaj
terapinin ise anksiyete ve bulantı-kusma gibi semptomlarla baş etmede etkili olduğu
çalışmalarla desteklenmiştir [20, 21]. Ancak TAT yöntemlerinin diğer tüm tedavi
yöntemleri gibi olası yan etkileri de söz konusudur. Özellikle bitkisel ürünlerden sarımsak,
ginkgo biloba (japon eriği), ezan çiçeği, ekinezya (koni çiçeği), siyah üzüm çekirdeği ve
sarı kantaron (St John’s Wort) un kanser tedavisinde etkinliğinin bilinmediği
4
kemoterapinin etkisini azaltabileceği ya da kemoterapi ile etkileşim gösterebileceği
belirtilmiştir [24]. TAT yöntemleri ile ilgili araştırmalar yeterli olmadığı için bunların olası
zararlı etkileri önemli endişe konusudur. Hastaların basından, değişik kaynaklardan
duyduğu ve elde ettiği TAT yöntemlerini kullanım amacına ulaşabilmeleri, istismardan
korunabilmeleri ve olası yan etkilerin ve klasik tedaviyle uyumsuzlukların önüne
geçebilmek için sağlık ekibi ile hasta ve yakınları arasında iletişimin açık olması ve
hastaların bu uygulamaları sağlık ekibinin gözetiminde alması ve etkilerinin izlenmesi
önemlidir. Bu amaçla ülkemizde yakın zamanda üniversitelerde TAT kürsüleri
oluşturulmaya başlanmış ve Alternatif Tıp Uygulamaları Yönetmeliği taslağı hazırlanmıştır
[20, 21, 25].
Çoğu zaman kanser hastalarının kullandığı TAT yöntemi bilinmemekte ya da hastalar bunu
doktorlarına söyleyememektedir. Kanser hastalarının acil servise başvurmasına neden olan
semptomların, kanserin klinik seyri ile ilgili veya klasik kanser tedavisinin yan etkileri ile
ilgili olabileceği gibi kullanılan TAT yöntemleriyle de ilgili olabileceği göz önünde
bulundurulmalı ve öykü alınırken kullandığı TAT yöntemleri de sorulmalıdır. Bu konuda
acil servis çalışanlarına önemli sorumluluklar düşmektedir [4, 12, 24]. Acil servis
hemşiresi olarak çalışan araştırmacı, kanser hastalarının acil servise yaygın olarak ağrı,
bulantı-kusma, halsizlik, ateş ve nefes darlığı semptomlarıyla başvurduklarını ve hastaların
yakın zamanda çoğunlukla kemoterapi aldıklarını gözlemlemiştir. Hastaların acil servise
kansere ve tedavi yan etkilerine yönelik olarak tekrarlayan başvurularda bulundukları
dikkat çekmiştir.
Araştırmanın Amacı
Bu araştırma Gülhane Askeri Tıp Akademisi Acil Servisi’ne başvuran kanser hastalarının
acile başvuru nedenleri ve semptomlarla baş etmede kullandıkları yöntemleri belirlemek
amacıyla yapılmıştır.
Araştırmanın Önemi
1-Acil servise başvuran kanser hastalarının sosyo-demografik özellikleri nelerdir?
2-Acil servise başvuran kanser hastaların sağlık sorunlarına ilişkin özellikler ve tedavi
özellikleri nelerdir?
5
3-Kanser hastaların acil servise başvuru sıklıkları ve başvuru nedenleri nelerdir?
4-Kanser hastalarının acil servise başvurmadan önce semptom/semptomlarla baş etmede
kullandıkları yöntemler ve mevcut semptom/semptomlarla baş etmede kullandıkları
yöntemler nelerdir?
5-Kanser hastaların mevcut semptomlara yönelik TAT kullanım amaçları ve TAT
kullanımına ilişkin diğer özellikler nelerdir?
6-Kanser hastaları, acil servise gelmeden önce mevcut şikayeti ile ilgili başka bir sağlık
çalışanına ya da sağlık kurumuna başvurmuş mudur?
Türkiye’de bu sorulara yanıt veren bir çalışmaya ulaşılamamıştır. Bu soruların
yanıtlanmasının onkoloji ve acil servis ekibine ve ekipte yer alan hemşirelere önemli
bilgiler sağlayacağı düşünülmektedir.
Araştırmanın Sınırlılıkları
Araştırmaya terminal dönemde olan, iletişim kurulamayan hastaların alınmaması,
Araştırmanın tek merkezli yürütülmüş olması,
Araştırma süresinin kısa olması,
Araştırma verilerinin hasta bildirimine dayalı olması,
Hasta ile iletişimin kurulamadığı durumlarda verilerin hasta yakınlarından
toplanması,
Araştırmacının bir sağlık çalışanı olması nedeniyle, hasta ya da yakınının kullanılan
ilaç dışı yöntemleri tam olarak ifade etmekten çekinmiş olması olasılığı
araştırmanın sınırlılıkları olarak belirlenmiştir.
6
7
2. KANSER
HASTALARININ
NEDENLERİ
VE
ACİL
SERVİSE
SEMPTOMLARLA
BAŞ
BAŞVURU
ETMEDE
KULLANDIKLARI YÖNTEMLER
2.1. Kanser Epidemiyolojisi
Kanser en korkulan hastalık anlamını ifade etmekte olup hücrelerin kontrolsüz büyümesi
ve anormal şekilde yayılımı ile karakterize olan hastalıklar grubunu tanımlamaktadır.
Günümüzünen önemli sağlık sorunlarından biridir. Sık görülmesi ve öldürücülüğünün
yüksek olması nedeniyle de önemli bir halk sağlığı sorunudur [26-29].
2009 yılı kanser istatistiklerine göre ülkemizde her yıl yaklaşık 98 bin erkek ve 63 bin
kadın kansere yakalanmaktadır. Erkeklerde en sık görülen kanserler akciğer ve prostat
kanserleridir. Kadınlarda ise meme kanseridir [30]. Akciğer kanseri bütün dünyadaki
erkeklerde görülen kanserlerin %18'ini, gelişmiş ülkelerdeki erkeklerde görülen kanserlerin
ise %21'ini oluşturmaktadır. Mide kanseri ise tüm yeni kanserlerin yaklaşık %10'unu
oluşturarak ikinci sırada yerini korumaktadır. Tüm kanserler arasında üçüncü sırada yer
alan meme kanseri, kadınlarda görülen kanserlerin %21’inin oluşturmaktadır. Bu kanser
çeşitlerini gelişmiş ülkelerde kolorektal kanser ve prostat kanseri, gelişmekte olan
ülkelerde ise serviks ve özefagus kanseri takip etmektedir [28].
GLOBOCAN 2012 verilerine göre 2012 yılında Dünya’da toplam 14,1 milyon yeni kanser
vakası gelişmiştir. Kansere bağlı ölümlerin ise aynı yıl içinde 8,2 milyon olduğu
belirtilmektedir. Ölümlerin en çok akciğer, karaciğer ve mide kanserlerinden gerçekleştiği
vurgulanmaktadır [30]. Gelişmiş ülkelerde kanserler tüm ölümlerin %22,3’ünden sorumlu
tutulmaktadır. Ülkemizde kanserden ölümler tüm ölümlerin yüz binde 55,77’sini
oluşturmaktadır. Ancak bildirimi yapılmayan vakalar göz önüne alındığında bu oranın
daha yüksek olduğu tahmin edilmektedir [26].
Amerika’da yaşayan beyazlarda kanser tanısından sonra yaklaşık %70’inin beş yıl ya da
daha uzun süre yaşadıkları belirlenmiştir. Almanya’da Robert Koch-Enstitüsü`nün yapmış
olduğu araştırmaya göre cilt, testis ve prostat kanseri tanısından sonra beş yıllık sağkalım
oranının %90’dan fazla olduğu, akciğer, özofagus ve pankreas kanserlerinde ise bu oranın
8
%20`den daha az olduğu saptanmıştır. Ülkemizde ise kanser hastalarının sağkalım
oranlarıyla ilgili yapılmış araştırmaya rastlanılmamıştır [31].
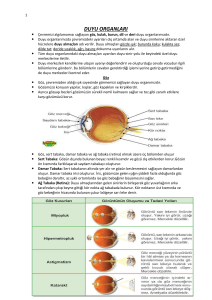
2.2. Kanserin Tedavisinde Kullanılan Yöntemler
Kanserli bir hastada iki amaçlı tedavi olabilir:
1. Küratif
2. Palyatif
Küratif amaçlı tedavi hastalığın tamamen yok edilmesini ve hastanın iyi edilmesini
hedeflemektedir. Palyatif amaçlı tedavi ise hastalığın yok edilmesi mümkün olmadığı
durumlarda hastalığın geriletilmesini, baskı altına alınmasını hayatın uzatılmasını
amaçlamaktadır. Hayatın uzatılmasının olası olmadığı durumlarda ise hastanın yaşam
kalitesinin arttırılmasını hedeflenmektedir [32, 33].
Kanser tedavisinde kullanılan dört ayrı geleneksel yöntem mevcuttur. Bu yöntemler:
2.2.1. Cerrahi tedavi
Kanserde cerrahi yöntem, tanı amacıyla (biyopsi), küratif amaçlı ya da palyatif amaçlı
kullanılabilmektedir [34].
Cerrahi tedavi pek çok kanser türünde ilk uygulanan yöntemdir. Kanser tedavisinde
cerrahinin ilk bilinen kullanımı M.Ö. 1600 dolaylarında Mısır’da gerçekleştirilmiştir.
Ancak Hipokrat (M.Ö. 400) tarafından önerilmemiştir. Kanser yönetiminde Albert
Theodore Billroth tarafından larinks, özofagus ve mide kanserlerinde, William Stewart
Halstead tarafından meme kanserinde, EmilTheodore Kocher tarafından tiroid kanserinde,
Charles Huggins tarafından ise prostat kanserinde birincil tedavi olarak cerrahi yöntemler
geliştirilmiştir. Günümüzde de yeni tedavi yöntemlerinin etkinliğinin giderek artmasıyla
kanser cerrahisinde organ fonksiyonlarını koruyacak daha konservatif yaklaşımlar ortaya
çıkmıştır. Sonuç olarak; cerrahi, geçmişte olduğu gibi bugün de kanser hastalarının
multidisipliner yönetiminde kullanılmaktadır [29, 35].
9
2.2.2. Radyoterapi
Radyoterapi, kanserli hücrelerin tahrip edilmesini amaçlayan lokal bir tedavi şeklidir.
Radyoterapide iyonizen radyasyon kullanılmaktadır. Hastalık seyrinde genel olarak
kanserli hastaların %50-60’ının küratif veya palyatif amaçla, radyoterapiye ihtiyaç
duydukları bilinmektedir [26, 36]. Bu oran kanser çeşidine göre farklılık göstermektedir.
Meme kanseri hastalarının yaklaşık %70-83’üne radyoterapi uygulanırken, kolon kanseri
hastalarının ise yalnızca %1’ine uygulanmaktadır. Toplumdaki kanser profili, radyoterapi
hizmet gereksinimini belirlemektedir [35].
Wilhelm Conrad Röntgen 1895 yılında X ısınlarını meydana getirmenin bir yolunu
keşfetmiştir. Bu tarihten itibaren radyoterapi, klinik açıdan kanserle savaştaki silahların
vazgeçilmezlerinden olmuştur. Radyoterapinin bilimsel temelleri radyobiyoloji ve ilişkili
bilimlerce araştırılmış ve açıklanmıştır. Klinik temelleri ise yüksek kaliteli klinik deneyler
ile genişletilmiştir. Ülkemizde de radyoterapi uygulayan radyasyon tedavi birimleri bu
teknolojik gelişmelere paralel olarak kendilerini yenilemişlerdir [35, 37].
2.2.3. Kemoterapi
Kemoterapi, tümörün sitotoksik ilaçla tedavi edilmesi anlamını taşımaktadır. Kemoterapi
uygulaması primer kemoterapi ve adjuvan kemoterapi olarak uygulanmaktadır. Primer
kemoterapi metastatik kanserlerde palyatif veya küratif amaçlı uygulanmaktadır. Adjuvan
kemoterapi ise primer olarak cerrahi ya da radyoterapi uygulanan hastalarda bu
tedavilerden sonra yayılım olasılığını azaltmak için uygulanmaktadır. Kemoterapi
uygulamasında temel amaç, hastayı tedavi etmek, kür sağlamak, semptomları azaltmak ve
böylece yaşam kalitesini yükseltmektir. Kemoterapi uygulamasının meme, kolorektal,
testis ve yumurtalık kanseri, sarkom ve bir dizi hematolojik habis tümörde sağkalım
oranlarını önemli ölçüde artırdığı görülmüştür [29, 35, 37, 38].
Kemoterapötik ilaçlar, kan dolaşımı aracılığıyla vücuda yayılarak tümör hücrelerinin
kontrolsüz çoğalmasını engellemektedirler. Kanser hücrelerine yönelik savaşta ilk önerilen
ilaçlar olan sülfür ve nitrojen mustard a ilişkin ilk klinik çalışmalar 1940’lı yıllarda
yapılmıştır. Günümüzde malign tümör tedavilerinde sıklıkla kullanılan 20-30 sitotoksik
ilaç mevcuttur. Çoğunlukla küme halinde verilen bu ilaçlar birden fazla etki mekanizmaları
ile kanser hücresinin ölümüne neden olmaktadırlar. [39, 35,37].
10
2.2.4. İmmünoterapi
Biyolojik tedavi olarak da bilinen immünoterapi, kansere karşı vücut savunma
mekanizmalarını harekete geçirmektedir [40]. İmmnünoterapi aktif ve pasif şekillerde
olabilmektedir. Aktif immünoterapi uygulamasında eskiden non-spesifik stimülanlar
kullanılırken günümüzde rekombinan tekniğiyle üretimi sağlanan sitokinler kullanılmakta
ve daha selektif etki sağlanmaktadır. Pasif immünoterapi uygulamasında ise önceden
duyarlı bir canlıda üretilmiş olan antikorlar kanserli hastaya verilmektedir [29].
İmmünoterapi uygulamasında temel amaç hedefe yönelik ve daha az toksik bir tedavi
seçeneği yaratmaktır [41].
Paul Ehrlich tarafından yüzyılın başlarında immün sistemin uyarılarak kanserin tedavi
edilmesi fikri ortaya atılmıştır. Paul tarafından gündeme gelen bu düşünce klinik
gözlemlere dayanmaktadır. İmmün sistem bilimsel temelde incelendiğinde de sistem
açısından kanser hücreleri ve normal hücrelerin aynı olduğu her iki hücre gurubu için de
aynı tolerans gösterildiği görülmektedir. Bu sebeple kanser hücreleri, immün sistem
tarafından yabancı olarak algılanmamakta ve ona karşı cevap oluşturulmamaktadır.
İmmünoterapi uygulaması olarak gerçekleştirilen kanser aşısı ile kanserli hastalara,
inaktive kanser hücreleri veya kanser hücresine spesifik proteinlerin injeksiyonu
uygulanmaktadır. Bu şekilde hastanın immün sistemi aktive edilerek kanser hücrelerini
tanıması ve ona karşı savaş açması amaçlanmaktadır [33, 41].
2.3. Kanser Hastalarının Yaşadıkları Semptomlar ve Acil Servise Başvuru Nedenleri
Kanser hastaları, hastalığa ve tedaviye bağlı bir takım sorunlar yaşamakta ve sonucunda
acil servislere başvurabilmektedirler. Bu nedenlerin başlıcaları aşağıda verilmiştir [3, 4, 9,
11, 31, 36, 42-57].
2.3.1. Hastalığa bağlı nedenler
Perikard Efüzyonu /Tamponad
Perikardiyal efüzyon, perikard boşluğunda kan veya sıvı varlığı olarak tanımlanmaktadır.
Kalp ve perikardın malign tutulumu en sık (%35) akciğer kanserinde, takibinde ise meme
11
kanseri, lösemi, lenfoma, ve melanomada görülmektedir. Perikardial efüzyonda yaygın
olarak görülen semptomlar, göğüs ağrısı, öksürük, dispne ve taşikardidir [42, 43].
Vena Kava Süperior Sendromu
Vena kava süperior sendromu, süperior mediastinal yapıları veya lenfatikleri sıkıştıran
herhangi bir benign ya da malign patolojilerin vena cava süperiora baskı yaparak kalbe
venöz dönüşün engellenmesi olarak tanımlanır. Daha önceki yıllarda yapılan çalışmalarda
benign etyolojiler (guatr, idiyopatik mediastinal fibrozis, histoplazmozis, tüberküloz,
santral venöz kateter, “le ween” peritonovenöz şant, “pacemaker” kateter trombozları) ön
plandayken, son çalışmalarda %78-97 oranları ile malign neoplazmlar etyolojide ön planda
gösterilmektedir. Vena kava süperior sendromu, en sık akciğer kanserinde (%52-81),
takibinde ise lenfomalarda (%2-20) görülmektedir. Meme kanser ise bu duruma neden olan
en sık metastatik neoplazmdır. Vena kava süperior sendromunda yaygın olarak görülen
semptomlar, öksürük, dispne, yüz ve boyunda şişlik ve kollarda ödemdir [42-44].
Plevral Efüzyon
Plevral efüzyon, plevral boşlukta sıvı birikmesi olarak tanımlanmaktadır. Pelvral
efüzyonun en sık nedeni, plevra veya mediastinal lenf nodlarının metastatik hastalığıdır.
Bu durumun yaklaşık olarak %75’inden akciğer kanseri, meme kanseri ve lenfoma
sorumludur. Plevral efüzyonda yaygın olarak görülen semptomlar, kuru öksürük,
anoreksiya, dispne, kilo kaybı ve göğüs ağrısıdır [42, 45].
Spinal Kord Basısı
Spinal kord basısı, kanser hastalarında önemli bir morbidite nedeni olup beyin
metastazlarından sonra en sık görülen nörolojik komplikasyondur. Spinal segmentlerden en
sık torakal (%59-78), sonrasında sırayla lomber (%16-33), servikal (%4-15) ve sakral (%510) tutulum gözlenir. Hastalarda %26-49 oranlarında birden fazla tutulum saptanabilir.
Spinal kord basısı daha çok kemik metastazlarının en sık görüldüğü, akciğer, prostat ve
meme kanserlerinde görülmektedir. Hastalarda en sık görülen semptom, tutulan vertebra
bölgesindeki ağrıdır. Ağrıyı ileriki dönemlerde parmaklarda uyuşluk, bacaklarda
12
güçsüzlük, yürüme bozukluğu, idrar ve gaita sorunları gibi nörolojik semptomlar
izlemektedir [42-44].
Hiperkalsemi
Hiperkalsemi, kanser hastalarında en sık görülen, yaşamı tehdit eden metabolik acildir.
Hiperkalsemiye sıklıkla multipl miyeloma ve meme kanseri takibinde ise prostat kanseri,
böbrek kanseri, akciğer kanseri ve lenfoma neden olmaktadır. Hiperkalsemide yaygın
olarak görülen semptomlar, anoreksiya, atriyal ve ventriküler aritmiler, bradikardi,
konfüzyon, letarji, kabızlık, bulantı, poliüri, yorgunluk, kilo kaybı, kaşıntı, polidipsi, kas
güçsüzlüğü, konfüzyon, psikoz, nöbet, koma ve ileustur [42-44].
Uygunsuz Antidiüretik Hormon Salınımı
Uygunsuz antidiüretik hormon salınımı, intrakranial olaylarda ve intratorasik kitlelerde
sıklıkla ortaya çıkabilmekte, ilerlemiş malignitesi olan hastaların yaklaşık %1-2’sinde
görülmektedir. Özellikle küçük hücreli akciğer kanseri başta olmak üzere malign
tümörlerde (prostat karsinomu, adrenokortikal tümörler, özefagus karsinomu, pankreas
karsinomu, kolon karsinomu, timoma, lenfoma, mezotelyoma ve karsinoid tümörler),
intraserebral lezyonlarda, santral sinir sistemi enfeksiyonlarında, kafa travmasında,
subaraknoid hemorajide, tüberkülozda, pnömoni ve absede görülebilmektedir. Uygunsuz
antidiüretik hormon salınımında yaygın olarak görülen semptomlar, yorgunluk, iştahsızlık,
bulantı, miyalji ve baş ağrısıdır. Hastalarda bu semptomlara ek olarak, mental durum
değişikliği, konfüzyon, psikotik durum, nöbet ve koma durumları da gözlenebilmektedir
[42, 43].
Hipoglisemi
Hipoglisemi, kanser hastalarında insülin benzeri maddelerin tümör tarafından yapılması,
karaciğerdeki yapımından daha fazla glikozun tümör tarafından kullanılması ve
hipoglisemiyi önleyen mekanizmaların yetersizliği gibi durumlarda ortaya çıkabilmektedir.
Hipoglisemi, hepatoma, böbrek kanseri, pankreas adacık hücreli tümörleri gibi insülin
salgılayan tümörlerde görülmektedir. Hipoglisemide yaygın olarak görülen semptomlar,
terleme, sinirlilik, taşikardi, bulantı- kusma, pupil değişiklikleri ve konfüzyondur [42, 43].
13
Tümör Lizis Sendromu
Tümör lizis sendromu, hücre içi içeriğinin kana hızlı bir şekilde salınması sonucu oluşan
durumdur. Sıklıkla lösemi, lenfoma ve germ hücreli tümörlerde görülmektedir. Bu
sendromda, hiperürisemi, hiperkalemi, hiperfosfatemi, hipokalsemi ve böbrek yetmezliği
tablosu ortaya çıkmaktadır [42, 43].
2.3.2. Tedaviye bağlı nedenler
Ağrı
Ağrı semptomu üç aydan daha kısa sürüyor ise akut, üç aydan daha fazla süre devam
ediyorsa kronik olarak sınıflandırılmaktadır [46]. Ağrı, kanser hastalarında sıkça karşımıza
çıkan önemli bir semptomdur. Kanser hastalarında ağrının görülme sıklığı metastazlı
hastalarda %30, ileri dönemdeki hastalarda ise %80 olarak belirtilmektedir [47]. WHO’ya
göre kanser hastalarının %25’inin dinmeyen acı nedeniyle öldüğü tahmin edilmektedir [48].
Kanser hastalarında ağrı, hastalığa, hastalığın tedavisine ve hastalık dışı nedenlere bağlı
olarak oluşabilmektedir. Hastalığa bağlı olarak gelişen ağrı tümörün tipine, büyüklüğüne
ve metastaz durumuna göre değişebilmektedir. Hastalığın tedavisine bağlı gelişen ağrı ise
uygulan tedaviye göre farklılık göstermektedir. Kemoterapötik ajan alımı sonrası ortaya
çıkan periferal nöropati, mukozit gibi durumlar, radyoterapi sonrası gelişen sinir hasarları,
pelvik ağrı sendromları ve cerrahi işlemler (ampütasyon, torakotomi, mastektomi vb.)
ağrıya sebep olmaktadır. Hastalık dışı nedenlere bağlı ağrı iskelet sistemi hastalıkları,
diyabete bağlı gelişen periferal nöropati sonucu ortaya çıkabilmektedir. Kanser
hastalarında ağrı, ağrı kontrolü ile %90 oranında kontrol altına alınabilmektedir [36, 48,
49]. Ancak Taiwan’da ve Türkiye’de yapılan çalışmalarda kanser hastalarının sırasıyla
%27,8 ve %24 oranlarında ağrı sebebiyle acil servise başvurdukları belirlenmiştir [4, 11].
Solunum sıkıntısı
Solunum sıkıntısı (dispne), nefes almanın rahatsız edici bir farkındalığı olarak
tanımlanmıştır. Terminal dönem hastalarının %75’inden fazlasında solunum sıkıntısı
14
ortaya çıkmaktadır [50]. Ancak bu hastalarda görülen solunum sıkıntısı çoğunlukla genel
durum bozukluğuna, düşük performansa, kaşeksiye bağlı olup daha az oranda plevra,
akciğer tutulumu, kalp veya pulmoner hastalıklara bağlıdır [51]. Kanser hastalarında genel
olarak solunum sıkıntısı, %19 oranında plevral efüzyon, %18 oranında akciğer tutulumu,
%11 oranında pnömoni, %9 oranında KOAH, %7 oranında kalp yetmezliği, %5 oranında
astım, %3 oranında üst solunum yolu infeksiyonu, pnömotoraks, assit, %2 oranında anemi
ve %20 oranında diğer sebeplerden dolayı görülmektedir [51]. Terminal dönem hastalarda
solunum sıkıntısının kontrol altına alınması daha az sıklıkta başarı sağlamaktadır [50]. Bir
çalışmada acil servise birincil sebep olarak solunum sıkıntısı şikayeti ile başvuran 122
kanser hastasının %60’ı hastaneye yatırılmıştır [46]. Ülkemizde kanser hastalarının acil
servise başvurularının değerlendirildiği iki çalışmadan birinde solunum sıkıntısı %30 oran
ile birinci başvuru nedeni iken, diğer çalışmada ise %17 oran ile ikinci en yüksek başvuru
nedeni olduğu saptanmıştır [4, 9].
Bulantı-kusma
Bulantı-kusma kanser hastalarında yaşam kalitesini etkileyen en önemli semptomlardan
biridir. Sıklıkla kemoterapiye bağlı olarak karşımıza çıkmaktadır. Ancak beyin metastazı,
bağırsak tıkanıklığı, hiperkalsemi gibi elektrolit dengesindeki bozukluklar, kullanılan
antibiyotik, narkotik analjezik gibi ilaçlar nedeniyle de bulantı-kusma görülebilmektedir
[52, 53, 36, 54]. Kemoterapide kullanılan ilaçlar emetojenik etkilerine göre beş gruba
ayrılmaktadırlar. Tedavide kullanılan birinci grup ilaçlar %10’un altında bulantı-kusmaya
sebep olurken diğerleri de artış göstererek sırasıyla %10-30, %30-60, %60-90, %90 ve
üzeri oranda bulantı-kusmaya sebep olmaktadır. En çok bulantı-kusmaya sebep olan ilaçlar
beşinci grup ilaçlardır. Bulantının (emesis) akut, subakut ve gecikmiş olarak adlandırılan
üç tipi mevcuttur. Akut emesis, tedaviden 1-2 saat sonra başlar ve 24 saat içinde sonaerer.
Subakut emesis ise tedaviden 9-18 saat sonra başlamaktadır. Gecikmiş emesis de tedaviden
48-72 saat belirginleşir ve sonraki 1-3 günde hafiflemeye başlar [52].
Kanser hastalarında bulantı-kusma riski yüksektir. Bulantı-kusma, hastalarda metabolik
bozukluklara, gecikmiş gastrik boşalmalara ve kranial basıncın artmasına neden
olabilmektedir [46]. Araştırmacının gözlemlerine göre tedavi sürecinde bu dönemleri
kontrol altına almada başarısız olmaları hastaların sıklıkla acil servise başvurmaları ile
sonuçlanmaktadır.
Ülkemizde
kanser
hastalarının
acil
servise
başvurularının
15
değerlendirildiği bir çalışmada bulantı başvuru nedenleri içinde %14 oranı ile üçüncü
sırada gelmektedir [4].
Ateş
Ateş enfeksiyonda daima en önemli bulgudur. Klinik uygulamada ateşi olan kanserli bir
hasta için enfeksiyon ilk düşünülmesi gereken bir durumdur. Ancak kullanılan ilaçlara
bağlı olarak ortaya çıkabilen febril reaksiyonlarda unutulmamalıdır. Kemoterapi alan
hastalar immün sistemin baskılanması nedeniyle enfeksiyonlara yakalanmaya daha
yatkındırlar. Bir çok enfeksiyon deri, ağız, bağırsak ve genital bölgede normalde bulunan
bakterilerden kaynaklanmaktadır. Bu hastalar için enfeksiyon en önemli morbidite
nedenidir [32, 53, 55].
Kanser hastaları genellikle aldıkları kemoterapi tedavisi sonrası yüksek ateşle acil
servislere başvurabilmektedirler. 7 ülkede yapılan 18 çalışmayı içeren sistematik
derlemede 14 çalışmada ateşin kanser hastalarının acil servise başvuru nedenleri içinde en
yaygın semptom olduğu gözlenmiştir [3]. Ülkemizde kanser hastalarının acil servise
başvurularının değerlendirildiği bir çalışmada ateş, bu hastaların acil servise başvuru
nedenleri içinde %13 oranı ile dördüncü sırada bulunmuştur [4].
Beslenme bozukluğu
Kanser hastalarında görülen en tipik sorunlardan biri de beslenme bozukluğudur.
Hastalarda beslenmenin bozulmasına tümörün yeri ve hastalığa eşlik eden iştahsızlık,
bulantı, ishal gibi bir çok semptom neden olabilmektedir [52, 36, 46, 56]. Özellikle başboyun kanserli hastalar tedavi sürecinde ve sonrasındaki takip aşamasında beslenme
desteğine gereksinim duyabilmektedirler. Bu sorunun çözümü için enteral beslenme
solüsyonları kullanılmaktadır [52, 36, 56].
Beslenme bozukluğu, kanser hastalarında sıklıkla güçsüzlük, yorgunluk ve düşük yaşam
kalitesi ile ilişkilendirilmektedir. Beslenme bozukluğunun yol açtığı sorunlar, hastaların
tedaviye yanıtlarını, ortaya çıkan yan etkilere toleranslarını olumsuz etkilemektedir [52,
56].
16
Yorgunluk
Yorgunluk kanser hastalarında en sık görülen semptomlardan birisidir. Hastalar ve
hekimler bu durumu farklı tanımlamaktadırlar. Hastalar yorgunluğu, ağırlık hissi, çabuk
yorulma ve halsizlik gibi terimlerle tanımlarken, hekimler ise yorgunluğu kuvvet kaybı,
enerji kaybı olarak tanımlamaktadır [32, 50]. Kanser hastaları arasında yorgunluk
semptomunun görülme sıklığının %60 ile %96 arasında olduğu tahmin edilmektedir [46].
Özellikle kemoterapi alan hastaların %90’ından fazlasında yorgunluk ortaya çıkmaktadır
[32, 50]. Yorgunluk, hastalığa, hastalığın tedavisine, eşlik eden hastalıklara ve yaşanılan
ağrı, stres, uykusuz kalma gibi birçok faktöre bağlı olarak görülebilmektedir. Çok boyutlu
bir fenomen olan yorgunluk, hastalığın her aşamasında ortaya çıkabilmektedir. Hastaların
kişiler arası ilişkilerini, günlük aktivitelerini, cinsel yaşamlarını ve tedaviye olan
dayanıklılıklarını son derece olumsuz etkilemektedir. Yapılan bir çalışmada hastaların
%28’inin yorgunluk nedeniyle işlerini tamamen bırakmak zorunda kaldıkları saptanmıştır
[31, 36, 46, 53, 55]. Yorgunluk, kanser hastalarının acil servislere başvurularında da önde
gelen semptomlardan birisidir. Ülkemizde yapılan bir çalışmada yorgunluk kanser
hastalarının acil servise başvurularında beşinci neden olarak karşımıza çıkmaktır [4].
Anksiyete
Kanser, psikososyal sorunların sık görüldüğü hastalıklardan biridir. Hastalığın ve
tedavilerin neden olduğu olumsuz faktörler, hastaların işlevselliklerini sınırlamakta ve
bireysel baş etme güdülerini engellemektedir [31]. Kanser hastalarında kemoterapinin
kaygı, korku, depresyon, anksiyete gibi istenmeyen yan etkileri mevcuttur [38]. 2009
yılında Avustralya’da yapılan bir çalışmada kemoterapi alan hastalarda anksiyete görülme
sıklığı %45 olarak belirlenmiştir [57].
Konstipasyon
Konstipasyon (kabızlık) kanser hastalarında görülen diğer bir semptomdur. Genellikle
birden fazla nedene bağlı olarak ortaya çıkabilmektedir. Kanser hastalarında kabızlık,
hareketsizlik, beslenme bozukluğu, sıvı alımının azlığı gibi genel nedenlere, hiperkalsemi,
dehidratasyon, üremi gibi metabolik nedenlere, opioid ve diğer analjeziklere, antikanser
17
ilaçlara, ağrılı anal bölge sorunlarına, tıkanma gibi kolorektal nedenlere ve spinal kord
basısı gibi nörolojik nedenlere bağlı olarak ortaya çıkabilmektedir [52, 55].
Diyare
Diyare (ishal) osmotik, sekretuvar, eksüdatif veya motilite bozukluğu gibi önemli faktörler
sonucunda ortaya çıkmaktadır. Pankreas kanserlerinde, osmotik diyare yetersiz sindirim
enzimleri sonucu meydana gelmektedir. Kanser hastalarının genelinde %4-10 oranında
ishal semptomu görülmektedir. Hastalarda ishal beslenme şekline, alınan laksatiflere,
antibiyotiklere veya magnezyumlu antiasit ilaçlara bağlı olarak gelişebilmektedir. Ancak
kansere bağlı fistüllere, vagotomi gibi cerrahi girişimlere, infeksiyonlara, malabsorbsiyona,
radyoterapiye, rektum kanserine, inkontinansa yada anksiyeteye bağlı olarak da
gelişebildiği unutulmamalıdır. Karsinoid tümörler ve medüller tipte tiroid kanseri
hormonal nedenlerle ishale yol açabilmektedir. Bazı kemoterapötik ajanların da ciddi
ishallere yol açabildiği belirtilerek kemoterapiye bağlı oluşan ishallerin hayati tehlike
oluşturduklarına dikkat çekilmektedir [52, 46, 55].
Gastrointestinal kanama
Kanser hastalarında gastrointestinal sistem kanamaları %80 oranında özefagus kaynaklı
nedenlere, mide ve duodenum kaynaklı nedenlere, kolorektal kaynaklı nedenlere ve
sistemik nedenlere bağlı olarakortaya çıkmaktadır. Özefagus kaynaklı nedenle rmalign
infiltrasyonlar, karaciğer tümörü ve metastaza bağlı varisleşmedir. Mide ve bağırsak
kaynaklı nedenler arasında mide duodenum ülserleri, gastrik erozyonlar, rektum kanseri ve
hemoroid gibi nedenler yer almaktadır. Bunların dışında hastaların bazı kullandığı ilaçlar
özellikle aspirin ve non-steroid antienflamatuar analjezikler üst gastrointestinal kanalda
ülser ve kanamaya neden olabilir. Bu ilaçlar steroidlerle kombine kullanıldığında kanama
riski daha da artmaktadır [52].
Ülkemizde yapılan bir çalışmada kanser hastalarının acil servise başvuru sebepleri arasında
gaitada kan olması şikayetinin %2 oranında olduğunu saptamıştır [4].
18
Hematüri
Hematüri, üriner sistem kanserlerinin çoğunda karşımıza ilk çıkan semptomlardan biridir.
Özellikle mesane kanserlerinde sık görülmekle birlikte üriner sistem dışındaki kanserlerde
de görülebilmektedir. Kanser tedavilerinde kullanılan kemoterapötik ajanlarda hemorajik
sistit gibi tablolara yol açabilmektedir [53]. Özellikle genitoüriner sistem kanseri olan
hastaların bu şikayetle acil servise başvurdukları araştırmacı tarafından gözlemlenmiştir.
2.4. Kanser Hastalarının Semptomlarla Baş Etmede Kullandıkları Yöntemler
Kanser hastalarının çoğu spiritüel destek sağlamak, tanı aşamasından sonra yaşam süresini
ve kalitesini arttırmak, hastalık ve tedavi sonucu ortaya çıkan semptomlarla baş etmek için
Tamamlayıcı ve Alternatif Terapiler (TAT) kullanmaktadırlar [20]. Birleşik Devletlerde
Ulusal Sağlık Enstitüsü (NIH) ne bağlı TAT Merkezi (NCCAM) 1991 yılında kurulmuştur.
Bu merkezi amacı, konvansiyonel tedaviler dışında kalan TAT uygulamalarının
güvenilirlik ve etkinliğini incelemek, etkinliği bilimsel olarak kanıtlanmış uygulamaların
da konvansiyonel tedavilerekatılımını sağlamaktır. Kronik hastalıkla yaşayan birey
sayısının artmasına paralel olarak TAT uygulamaları Dünya’da giderek artmıştır. NCCAM
TAT uygulamalarını dört ayrı kategoride sınıflandırmıştır [22, 58-62].
2.4.1. Doğal ürünler
Doğal ürünler, kanser hastalarında immün fonksiyonları güçlendirmede ve tedaviye ilişkin
yan etkileri azaltmada kullanılmaktadır. Bitkiler, vitaminler ve diyetler bu uygulamalar
arasında yer almaktadır. Doğal ürünlerin biyolojik olarak aktif bileşenler olduğu
unutulmamalıdır. Bileşenler tedaviyle negatif etkileşime yol açabilirler [20, 22, 58-60, 62].
Özellikle sarımsak, ginkgo biloba (japon eriği), ezan çiçeği, ekinezya (koni çiçeği), siyah
üzüm çekirdeği ve sarı kantaron (St John’s Wort) gibi doğal ürünlerin kanser tedavisinde
etkinliğinin bilinmediği kemoterapinin etkisini azaltabileceği ya da kemoterapi ile
etkileşim gösterebileceği belirtilmektedir [24].
19
2.4.2. Beden-zihin tıbbı
Beden-zihin tıbbı, zihinsel yöntemlerle vücut sağlığını etkilemeyi amaçlamıştır.
Meditasyon, hasta destek grupları, yoga, müzik vb.uygulamalar beden-zihin tıbbı
uygulamalarına örnek olarak verilmektedir [20, 22, 58-60, 62, 63].
Kanser hastalarında semptom kontrolüne yönelik yapılan yoga, meditasyon ve müzik
uygulamalarının anksiyete, stres, bulantı, yorgunluk, depresyon ve kan basıncını azalttığı
iyilik halini ve yaşam kalitesini arttırdığı çalışmalar sonucunda saptanmıştır [20, 24].
2.4.3. Manipülatif ve beden temelli tedaviler
Manüplatif tedaviler kas iskelet sistemine yönelik uygulanan yöntemlerdir. Akupressür,
refleksoloji ve masaj uygulamaları manüplatif ve beden temelli tedavilere örnek olarak
verilebilen uygulamalardır [20, 22, 58-60, 62].
Kanser hastalarında semptom kontrolüne yönelik yapılan akupressür uygulamasının
bulantı-kusma şiddetini azaltmada, refleksoloji uygulamasının ise ağrı ve anksiyeteyi
azaltmada, yaşam kalitesini arttırmada etkili olduğunu gösteren çalışmalar mevcuttur [20,
24].
2.4.4. Diğer TAT uygulamaları
Diğer TAT uygulamaları hareket terapileri (pilates, Alexander Tekniği…vb.) ve enerji
terapilerini (reiki, terapötik dokunma…vb.) içermektedir. Bu uygulamalar, genel sağlık ve
iyilik hali, releksasyonun sağlanması ve birçok kronik hastalığın semptomlarının
giderilmesi amacıyla kullanılmaktadır [59, 60, 62]. Ağrının hafifletilmesi, anksiyete,
depresyon ve yorgunluğun azaltılması, kan basıncı ve nabzın düzenlenmesi, yaşam
kalitesinin arttırılması reikinin terapötik etkilerine örnek verilmektedir [62].
2.5. TAT Uygulamalarında Hemşirenin Rolü
Kanser başta olmak üzere kronik hastalıklarda iyilik halini geliştirmek, değişik sağlık
yararları
elde
etmek
için
kullanım
alanı
giderek
genişleyen
palyatif
bakım
20
uygulamalarından biri tamamlayıcı yöntemlerdir. Günümüzde kronik hastalıkla yaşamını
sürdüren birey sayısının ve tamamlayıcı terapilere yönelişin artması sağlık çalışanlarının da
konuya ilgi duymasına yol açmıştır [20, 21].
Ülkemizde kurumsallaşmış bir TAT uygulaması henüz olmadığı için hastalar sağlık
personelinin bilgisi dışında bu yöntemlere başvurmaktadırlar. Bu yöntemlerin yan
etkilerinin neler olduğu konusunda yapılmış çalışma bulunmamaktadır. Bu açıdan
hemşirelerin TAT uygulamalarını bilmesi ve hastaların bu gereksinimlerini karşılamak için
daha güvenilir eller olarak, bazı yöntemleri uygulayabilmesi gerekir [25]. Hemşirelik
uygulamaları ve TAT yöntemleri, bireye holistik yönden yaklaşmaları, tedavi sırasında
destekleyici rolde olmaları, sağlığın yükseltilmesine ve hastanın aktif rol almasına
odaklanmaları açısından aynı temele dayanmaktadır [65]. Literatüre bakıldığında TAT
uygulamalarının bilgiye ve bilimsel sorun çözme becerisine sahip profesyonel hemşireler
tarafından hemşirelik girişimi olarak uygulandığı görülmektedir [64]. Hemşireler, masaj,
aromaterapi ve terapötik dokunma gibi yöntemleri doğrudan, beslenme terapileri,
hipnoterapi gibi uygulamaları kısmi boyutta, akupunktur ve chiropractice gibi yöntemleri
ise öneri boyutunda uygulamalara dahil edebilmektedirler. Hemşirelerin, bu yöntemlerden
en sık masaj yöntemini, takibinde ise aromaterapi, refleksoloji ve terapötik dokunmayı
kullandıkları belirtilmektedir [64, 65]. Günümüzde hemşirelerin TAT uygulamalarını
özellikle ağrı semptomunu gidermede kullandıkları görülmektedir [65].
21
3. GEREÇ-YÖNTEM
3.1. Araştırmanın Şekli
Bu araştırma 1 Ocak-15 Mayıs 2014 tarihleri arasında Gülhane Askeri Tıp Akademisi Acil
Servisi’ne başvuran kanser hastalarının acile başvurma nedenleri ve semptomlarla baş
etmede kullandıkları yöntemleri belirlemek amacıyla tanımlayıcı olarak yapılmıştır.
3.2. Araştırmanın Yapıldığı Yer ve Özellikleri
Araştırma Ankara ilinde bulunan Gülhane Askeri Tıp Akademisi Acil Tıp Anabilim Dalı
(GATA Acil Tıp AD)’nda gerçekleştirilmiştir. GATA Acil Tıp AD 1986 yılında İlk ve
Acil Yardım Eğitim Merkezi Başkanlığı adı altında hizmet vermeye başlamıştır. 2000
yılında ise Acil Tıp Anabilim Dalı Başkanlığı adı ile yeniden teşkilatlanmıştır. Günümüzde
halen hizmet vermekte olan GATA Acil Tıp AD’de 4 öğretim üyesi-hekim, 13 uzmanhekim, 12 uzmanlık öğrencisi-hekim, 18 hemşire ve 6 Ambulans ve Acil Bakım Teknikeri
(AABT) görev yapmaktadır.
GATA Acil Tıp AD, erişkin ve çocuk acil olmak üzere iki bölümde hizmet vermektedir.
Erişkin acil hizmet alanı; triaj, hızlı bakı bölümü, canlandırma/travma odaları, gözlem
odası, erişkin hasta kabinleri, ortopedi muayene ve alçı odası, radyoloji ve laboratuar
birimleri, danışma ve güvenlik alanlarından oluşmaktadır.
Triaj, bu konuda eğitim almış triaj hemşireleri veya AABT’ler tarafından yapılmaktadır.
Bu bölümde acil servise başvuran tüm hastalar için 5 seviyeli Acil Ciddiyet İndeksi
(Emergency Severity Index) kullanılmaktadır. Bunun sonucunda hastalar aciliyet
derecelerine
göre
öncelikleri
belirlenerek
acil
servisin
uygun
bölümüne
yönlendirilmektedirler. Hızlı bakı bölümü daha az acil olan hastaların muayene ve
tedavilerinin yapıldığı bölümdür. Bu bölüm, 3 doktor muayene odası ve 1 hemşire çalışma
alanından oluşmaktadır. Canlandırma/travma odaları, çok acil hastaların hayata
döndürülmesi amacıyla kullanılan her türlü donanıma sahip izole bölümlerdir. Acil serviste
toplam 3 adet canlandırma/travma odası bulunmaktır. Gözlem odası, monitörize edilerek
takip edilmesi gereken kritik durumdaki hastaların acil serviste geçici takiplerinin yapıldığı
22
bölümdür. Birbirlerinden perde ile ayrılmış 3 hasta yatağına sahiptir. Hasta kabinleri, arena
tarzında doktor ve hemşire çalışma alanları etrafına yerleştirilmiş olan ön kısımlar şeffaf
camdan yapılmış kabinlerdir. Acil serviste, gerekli ekipmanlarla donatılmış, birbirinden
duvarlarla ayrılmış, izole toplam 13 hasta kabini bulunmaktadır. Ortopedi muayene ve alçı
odası, acil serviste hızlı bakı kısmına yakın olarak yerleştirilmiş alçı ve atel
uygulamalarının yapıldığı bölümdür. Acil radyoloji birimi, direkt grafilerin dijital röntgen
cihazı ile çekildiği birimdir. Acil laboratuar birimi ise, acil servise başvuran hastalar için
gereken laboratuar testlerinin yapıldığı 24 saat kesintisiz hizmet veren bir birimdir.
Acil serviste her nöbet ekibinde, triaj ve hızlı bakıda 2 acil tıp asistanı, 2 intern doktor, 1
hemşire ve 1 AABT; gözlem, canlandırma/travma ve erişkin kabinlerinin bulunduğu
bölümde ise 3 acil tıp asistanı, 4 hemşire, 1 acil tıp uzmanı, 3 hasta bakım personeli olmak
üzere toplam 17 kişi görev almaktadır.
Kanserli hastalar, acil servise başvuru nedenleri sonucu acil ciddiyet indeksine göre
sıklıkla 3 kodunu almakta ve acil serviste sıklıkla gözlem odasında ya da izole hasta
kabinlerinde gözlem altına alınmaktadırlar.
3.3. Araştırmanın Evreni ve Örneklemi
Araştırmanın evrenini, 1 Ocak 2013- 31 Aralık 2013 tarihleri arasında Gülhane Askeri Tıp
Akademisi Acil Servisi’ne başvuran kanser hastaları oluşturmaktadır. Kayıtların
yetersizliği nedeniyle bir yılda başvuran kanser hastası sayısı belirlenememiştir. Bu
nedenle araştırmanın örneklemi, evreni bilinmeyen örnekleme formülü kullanılarak
[n=t 2 pq/d 2 ] belirlenen 384 hastadan oluşmuştur. Araştırmada veri toplama için planlanan
dört aylık süre (1 Ocak- 30 Nisan 2014) içinde belirlenen örneklem sayısına ulaşılamadığı
için süre 15 gün daha uzatılmış, bu sürede tekrarlı başvuruların artması nedeniyle araştırma
dört buçuk ayda, 243 hasta ile sonlandırılmıştır. Araştırma süreci boyunca 26 hasta
araştırmayı kabul etmediği, 28 hasta (11 hasta ağrı, 9 hasta nefes darlığı, 4 hasta bulantıkusma ve 4 hasta idrar yapamama nedeniyle) tekrarlı başvuru yaptığı için araştırmaya dahil
edilememiştir. Solunum sıkıntısı, halsizlik ve beslenme bozukluğu gibi şikayetlerle
başvuran 14 hasta ise acil gözlem sırasında hayatını kaybettiği için araştırmaya dahil
edilememiştir.
23
3.4. Verilerin Toplanması
Uygulama 1 Ocak-15 Mayıs 2014 tarihleri arasında Gülhane Askeri Tıp Akademisi Acil
Servisi’nde yapılmıştır. Acil servise başvuran kanser hastalarından örnekleme alınma
ölçütlerini karşılayan hastalara veri toplama aracı uygulanmıştır.
3.4.1. Veri toplama aracı
Veriler araştırmacı tarafından ilgili kaynaklardan yararlanılarak oluşturulan anket formu
(EK.1) ile toplanmıştır.
Anket formu toplam 30 sorudan oluşmaktadır. Altı soru kişisel bilgiler, dokuz soru
hastaların hastalık ve tedavi özellikleri, beş soru acil servise başvuru sıklığı ve başvuru
nedenleri, yedi soru semptomlarla baş etmede kullanılan yöntemler ve kullanım sıklıkları,
bir soru kullanılan yöntemlerin maliyeti, bir soru bu yöntemlere kimlerin önerisi ile
başvurdukları, bir soru evde sağlık bakımı alıp almadıklarıyla ilgilidir.
3.4.2.Veri toplama aracının uygulanması
Araştırmanın verileri araştırmacının gözlemlerine dayanarak kanser hastalarının en çok
başvurduğu saatler (08.00-22.00) arasında, araştırmacı tarafından yüz yüze görüşme
tekniği ile acil serviste toplanmıştır. Görüşme süresi TAT uygulayan hastalar için soru
sayısının fazla olması nedeniyle yaklaşık olarak 15 dk, TAT uygulamayan hastalar için
yaklaşık olarak 10 dk sürmüştür. Görüşmeler acil serviste hasta odalarının karşısında
bulunan desklerde gerçekleşmiştir.
Anket formunu doldurmak için hastaların sıkıntılarının giderilmesi beklenmiş, hastada
rahatlama sağlandıktan sonra form doldurulmuştur.
Veriler hastanın yanıt verebilmesi durumunda kendisinden, diğer durumlarda (yakınının
yanıt vermek istemesi, hastanın halsizlik vb nedenle yanıt vermek istememesi) hasta
yakınından toplanmıştır. Hastalardan 196 ‘sı için yakını ile 47 hastanın kendisi ile
görüşülmüştür.
24
3.4.3.Verilerin değerlendirilmesi
Araştırmada elde edilen verilerin değerlendirilmesinde SPSS 16.0 istatistik paket programı
kullanılmıştır. Verilerin analizinde tanımlayıcı istatistiklerden yararlanılmıştır. Tanımlar
için sayı, ve yüzdelik değerleri, karşılaştırmalar için ki-kare testi kullanılmıştır.
3.5. Araştırmanın Etik Boyutu
Araştırmanın etik açıdan uygunluğunun değerlendirilmesi amacıyla; GATA Etik Kurulu’na
başvurulmuş ve 16 Aralık 2013 tarihli 29’uncu oturumda, araştırmanın yapılması etik
açıdan uygun bulunmuştur (EK.2).
Anket formunun değerlendirilmesi amacıyla da GATA Araştırma Amaçlı Anketleri
Değerlendirme Kurulu’na başvurulmuş ve kurul anket formunun uygun olduğuna karar
vermiştir (EK.3).
Hastalara çalışma hakkında ayrıntılı açıklama yapılarak, hastalardan çalışmayı katılmayı
kabul ettiklerini gösteren yazılı onam belgesi alınmıştır (EK.4).
25
4. BULGULAR
Gülhane Askeri Tıp Akademisi Acil Servisi’ne başvuran kanser hastalarının acile
başvurma nedenleri ve semptomlarla baş etmede kullandıkları yöntemleri belirlemek
amacıyla yapılan bu çalışmadan elde edilen bulgular, aşağıda belirtilen başlıklar altında
sunulmuştur.
Hastaların Tanımlayıcı Özelliklerine İlişkin Bulgular
Hastaların Acil Servise Başvurularına İlişkin Bulgular
Hastaların Semptom/Semptomlarla Baş Etmede Kullandıkları Yöntemlere İlişkin Bulgular
Hastaların Evde Sağlık Bakımı Alma Durumlarına İlişkin Bulgular
Kanser Hastalarının Semptomlarla Baş Etmede Kullandıkları Yöntemlerin Bireysel
Özelliklere ve Yaşadıkları Semptomlara Göre Dağılımı
26
Hastaların Tanımlayıcı Özelliklerine İlişkin Bulgular
Bu bölümde hastaların sosyo-demografik özellikleri, sağlık sorunlarına ilişkin özellikleri
ile tedavi özelliklerine ilişkin bilgilerin dağılımını içeren frekans çizelgeleri sunulmuştur.
Çizelge 4.1. Hastaların sosyo-demografik özellikleri (n=243)
Özellikler
Yaş
Ort=61,33±15,33
Cinsiyet
Eğitim
Medeni hal
Meslek
Ailede kişi başına
düşen aylık gelir
19-40
41-60
61 ve üzeri
Kadın
Erkek
Okur-yazar değil
İlkokul-ortaokul mezunu
Lise mezunu
Üniversite ve üstü mezun
Evli
Bekar
Boşanmış
Eşi ölmüş
Emekli
Ev hanımı
Devlet memuru
Serbest meslek
Özel sektör çalışanı
Diğer (işsiz, öğrenci)
1000 TL altı
1001-2000 TL
2001-3000 TL
3001-4000 TL
4000 TL üzeri
Sayı
30
72
141
106
137
23
126
54
40
194
14
5
30
106
81
25
16
12
3
93
110
26
7
7
%
12,3
29,7
58,0
43,6
56,4
9,5
51,8
22,2
16,5
79,8
5,8
2,1
12,3
43,6
33,3
10,3
6,6
5,0
1,2
38,2
45,3
10,7
2,9
2,9
Çizelge 4.1’de hastaların sosyo-demografik özelliklerinin dağılımı verilmiştir. Hastaların
yaş ortalaması 61,33±15,33 olup, %58’i 61 ve üzeri yaşta, %56,4’ü erkektir. Hastaların
%51,8’u ilkokul ya da ortaokul mezunu, %79,8’i evlidir. Ev hanımı olanlar örneklem
grubunun %33,3’ünü, emekli olanlar %43,6’sını oluşturmaktadır. Aile gelirinin kişi başına
1001-2000 TL arası olduğunu bildiren hastaların oranı %45,3’tür.
27
Çizelge 4.2. Hastaların sağlık sorunlarına ilişkin özellikleri
Özellikler
Kansere eşlik eden kronik
hastalık
Mevcut kronik hastalıklar*
(n=132)
Mevcut olan kanser tipi**
(n=243)
Kanser tanısının tarihi
Metastaz durumu
Var
Sayı
132
%
54,3
Yok
111
45,7
Hipertansiyon
87
65,9
Diyabetes mellitüs
47
35,6
Koroner arter hastalığı
28
21,2
Kalp Yetmezliği
24
18,2
KOAH
20
15,2
Kronik böbrek yetmezliği
8
6,1
SVO
6
4,5
Gastrointestinal sistem kanserleri
83
34,2
Solunum sistemi kanserleri
50
20,6
Ürogenital sistem kanserleri
35
14,5
Endokrin sistem kansreleri
35
14,5
Hematopoetik sistem kanserleri
25
10,3
Kas-iskelet sistemi kanserleri
13
5,3
Sinir sistemi kanserleri
9
3,7
Diğer (cilt kanseri)
5
2,1
0-3 ay
75
30,9
4-11 ay
57
23,4
1 yıl ve üzeri
111
45,7
Var
123
50,6
Yok
120
49,4
*Birden fazla kronik hastalığı olan hastalar olduğu için n sayısı katlanmıştır.
**Birden fazla kanser çeşidi olan hastalar olduğu için n sayısı katlanmıştır.
Çizelge 4.2’de hastaların sağlık sorunlarına ilişkin özelliklerinin dağılımı verilmiştir.
Hastaların %54,3’ü herhangi bir kronik hastalığa sahiptir. Hastalarda görülen kronik
hastalıklar arasında % 65,9 oranı ile hipertansiyon birinci sırada yer alırken, %35,6 oranı
ile diyabetes mellitüs ikinci sırada yer almıştır. Hastalarda en sık görülen kanser çeşidi
%34,2 oranı ile gastrointestinal sistem kanserleri olurken en az görülen kanser çeşidi %2,1
oranı ile diğer kanserler (cilt kanseri) olmuştur. Hastaların %30,9’u kanser tanısını 0-3 ay
önce, %45,7’si ise 1 yıl ya da daha uzun süre önce almıştır. Hastaların %50,6’sının
metastazı bulunmaktadır.
28
Çizelge 4.3. Hastaların tedavi özellikleri
Özellikler
Tedavi şekilleri*
(n=243)
En son alınan tedavi
En son tedavi aldığı tarihi
Hastaların tedavi sürecinde acil
durumlara ilişkin bilgilendirilme
durumları
Bilgilendirildikleri durumlar**
(n=99)
Sayı
%
Kemoterapi
204
84,0
Cerrahi tedavi
122
50,2
Radyoterapi
105
43,2
İmmünoterapi
13
5,3
Kemoterapi
168
69,1
Kemoterapi dışındaki tedaviler
75
30,9
1 gün önce
34
14
2-7 gün önce
54
22,2
8 gün-1 ay önce
75
30,9
2 ay-1 yıl önce
43
17,7
1 yıl üzeri
37
15,2
Bilgilendirilen
99
40,7
Bilgilendirilmeyen
144
59,3
Ateş
60
60,6
Bulantı-kusma
51
51,5
Ağrı
23
23,2
Bayılma
8
8,1
İshal
7
7,1
Nefes darlığı
6
6,1
Denge kaybı
5
5,1
Diğer durumlar
10
10,1
*Birden fazla yanıt nedeniyle n sayısı katlanmıştır.
**Diğer durumlar: çarpıntı, idrara çıkamama, idrardan kan gelmesi, kabızlık, ağızdan kan gelmesi. Birden
fazla yanıt nedeniyle n sayısı katlanmıştır.
Çizelge 4.3’te hastaların tedavi özelliklerinin dağılımı verilmiştir. Hastaların %84’ü
kemoterapi, %50,2’si cerrahi tedavi, %43,2’si radyoterapi almıştır. Hastaların çoğu
(%69,1) acil servise başvurmadan önce en son kemoterapi almıştır. Acile başvurmadan 2-7
gün önce tedavi almış olanlar %22,2, 8 gün-1 ay önce tedavi almış olanlar %30,9 dur.
Hastaların %59,3’ü tedavi sürecinde acil durumlar hakkında bilgilendirilmemiştir.
Bilgilendirilen hastaların %60,6’sı ateş hakkında, %51,5’i bulantı-kusma hakkında
bilgilendirilmiştir.
29
Hastaların Acil Servise Başvurularına İlişkin Bulgular
Bu bölümde hastaların acil servise başvuru sıklıkları ve başvuru nedenlerine ilişkin
bilgilerin dağılımını içeren frekans çizelge sunulmuştur.
Çizelge 4.4. Hastaların acil servise başvuru sıklıkları ve başvuru nedenleri
Acil servise başvuru özellikleri
Son bir yıl içinde acil servise
başvuru durumu
Tekrarlı başvurularda son başvuru
ile önceki arasında geçen süre
(n=157)
Şu anki başvuru nedeni*
(n=243)
Önceki başvuru nedeni**
(n=157)
Mevcut semptom ile ilgili acile
başvurmadan önce başka kurum ya
da kişiye başvurma durumu
Sayı
%
İlk başvuru
86
35,4
2 başvuru
23
9,5
3 başvuru
42
17,2
4 başvuru
23
9,5
5 ve daha fazla başvuru
69
28,4
0-1 gün
54
34,4
2 gün -1 hafta
36
22,9
1 haftadan fazla
67
42,7
Ağrı
59
24,3
Bulantı-kusma
40
16,5
Nefes darlığı
38
15,6
Ateş
29
11,9
Halsizlik
22
9,1
Diğer şikayetler
55
22,6
Ağrı
53
33,8
Bulantı-kusma
25
15,9
Nefes darlığı
22
14,0
Ateş
15
9,6
Halsizlik
14
8,9
Diğer şikayetler
28
17,8
Başvurmamış
141
58
Onkoloji doktoruna başvurmuş
39
16
Aile hekimi ya da polikliniğe
başvurmuş
38
15,7
Telefonla danışmanlık almış
25
10,3
*Diğer şikayetler: iştahsızlık, halisinasyon görme, nöbet geçirme, hemoptizi, çarpıntı, karında şişlik, makatta
kanama, hipoglisemi, denge kaybı, idrara çıkamama, kabızlık, vücutta kızarıklık, kasılma, konuşmada
güçlük, hematüri, ishal.
**Diğer şikayetler: hematüri, ishal, iştahsızlık, nöbet geçirme, hemoptizi, çarpıntı, konuşmada güçlük,
makatta kanama, hipoglisemi, öksürük, denge kaybı, idrara çıkamama, kabızlık, vücutta kızarıklık.
30
Çizelge 4.4’de hastaların acil servise başvuru sıklıkları ve başvuru nedenlerine ilişkin
özelliklerin dağılımı verilmiştir. Hastaların %35,4’ü son bir yıl içinde acil servise ilk kez
başvururken, %28,4’ü 5 ve daha fazla kez acil servise başvurmuştur. Daha önce acile
başvurmuş olanların son başvurusu ile bir önceki başvurusu arasında geçen süre 0-1 gün
olanlar %34,4, 1 haftadan daha uzun süre olanlar %42,7 olarak bulunmuştur. Hastaların
önceki acil servis başvuru nedenleri içinde ağrı %33,8 oranı ile ilk sırada yer almıştır.
Hastaların şu anki acil servis başvuru nedenleri içinde de ağrı %24,3 oranı ile yine ilk
sırada yer almıştır. Hastaların %58’i mevcut semptom ile ilgili olarak acile başvurmadan
önce başka kurum ya da kişiye başvurmamıştır. Bu gün acil servise gelmeden önce 25
hasta, şikayetlerine ilişkin olarak telefonla doktorlarına danışmıştır. Bunlardan 17’si
onkoloji doktoru, diğerleri farklı branş doktorlarıdır.
31
Hastaların Semptom/Semptomlarla Baş Etmede Kullandıkları Yöntemlere İlişkin Bulgular
Bu bölümde hastaların semptom/semptomlarla baş etmede kullandıkları yöntemler ve
kullanım amaçlarına ilişkin bilgilerin dağılımını içeren frekans çizelgeler sunulmuştur.
Çizelge 4.5. Hastaların acile başvurmadan önce semptom/semptomlarla baş etmede
kullandıkları yöntemler
Sayı
%
Acile başvurmadan önce
Evet
62
25,5
semptoma yönelik ilaç kullanma
Hayır
181
74,5
Antipiretik
21
33,8
Antiemetik
12
19,4
Narkotik analjezik
9
14,5
Bronkodilatör
8
12,9
Diğer ilaçlar
12
19,4
Acile başvurmadan semptoma
Evet
32
13,2
yönelik TAT kullanma
Hayır
211
86,8
Bitkisel çaylar
19
59,4
Kullanılan TAT yöntemleri
Masaj, ovma
7
21,9
(n=32)
Sıcak soğuk uygulama
6
18,7
Diğer
3
9,4
Kullanılan ilaçlar*
(n=62)
*Diğer ilaçlar: antiepileptik, antidiabetik, spazmolitik, lavman, antidiareyik, antialerjik.
**Diğer uygulamalar: kesme şekeri, karbonat ile ağız gargarası, yoğurt-çay karışmı. Birden fazla yanıt
nedeniyle n sayısı katlanmıştır.
Çizelge 4.5’te hastaların acile başvurmadan önce semptom/semptomlarla baş etmede
kullandıkları yöntemlere ilişkin özelliklerin dağılımı verilmiştir. Hastaların %74,5’i acile
başvurmadan önce semptoma yönelik ilaç kullanmamıştır. İlaç kullanan hastaların %33,8’i
antipiretik kullanmıştır. Hastaların %86,8’i acile başvurmadan önce semptoma yönelik
TAT yöntemi kullanmamıştır. TAT yöntemleri arasında en sık %59,4 oranı ile bitkisel
çaylar kullanılmıştır.
32
Çizelge 4.6. Hastaların semptom/semptomlarla baş etmede kullandıkları yöntemler
Hastaların mevcut semptomları*
(n=243)
Kanser tedavisi için TAT yöntemi
kullanma**
(n=243)
Kullanılan TAT yöntemi sayısı
(n=89)
Sayı
%
Halsizlik-yorgunluk
125
51,4
Ağrı
107
44,0
Bulantı-kusma
101
41,6
İştahsızlık
72
29,6
Nefes darlığı
39
16,0
Anksiyete
28
11,5
Ateş
28
11,5
Kilo kaybı
20
8,2
Diğer semptomlar
97
39,9
Kullanmıyor
154
63,4
Bitkisel tedavi ve çaylar
81
33,3
Bitkisel olmayan ürün
17
7,0
Vitamin, mineral
8
3,3
Masaj, ovma
7
2,9
Diğer yöntemler
7
2,9
Bir
63
70,8
Birden fazla
26
29,2
*Diğer semptomlar: denge kaybı, kasılmalar, kabızlık, konuşmada güçlük, hematüri, uykusuzluk, ishal, uyku
hali, öksürük, nöbet geçirme, saç dökülmesi, karında şişlik, hipoglisemi, idrara çıkamama, makattan kan
gelmesi, unutkanlık, ağız yarası, burun kanaması, kilo alımı, çift görme. Birden fazla yanıt nedeniyle n sayısı
katlanmış.
**Diğer yöntemler: dini terapi, meditasyon, biyoenerji, reiki, plates, yoga. Birden fazla yanıt nedeniyle n
sayısı katlanmış.
Çizelge 4.6’te hastaların semptom/semptomlarla baş etmede kullandıkları yöntemlere
ilişkin özelliklerin dağılımı verilmiştir. Hastaların kanserle ilgili yaşadıkları semptomlar
arasında halsizlik-yorgunluğun (%51,4) ilk sırada yer aldığı, halsizlik-yorgunluğu takiben
en sık yaşanan semptomların ağrı (%44,0) ve bulantı-kusma (%41,6) olduğu saptanmıştır.
Hastaların %63,4’ü kanser tedavisi için TAT yöntemi kullanmamıştır. TAT yöntemi
kullananlar en sık (%33,3) bitkisel tedavi ve çayları kullanmıştır. TAT yöntemi kullanan
hastalardan çoğu (%70,8) bir çeşit TAT yöntemi kullanmıştır.
Araştırmaya katılan bireylerin, altmış farklı bitkisel ürün, on sekiz farklı bitkisel olmayan
ürün kullandıkları saptanmıştır.
33
Çizelge 4.7. Hastaların mevcut semptomlara yönelik TAT kullanma amaçları
ve TAT kullanımına ilişkin diğer özellikleri
Kullanım amacı*
(n=89)
Yöntemleri ne zaman
kullandığı (n=89)
Yöntemlerin
maliyetine ilişkin
görüşleri (n=89)
TAT yöntemlerine
başvuruya
yönlendiriciler**
(n=89)
Vücut direncini arttırmak/Bağışıklık sistemini
güçlendirmek
Rahatlamak için
Kitleyi küçültmek
Bulantı-kusmayı önlemek/azaltmak
Ağrıyı gidermek
Umut için
Nefes darlığını gidermek
Kan yapımını artırmak
Kemoterapinin zehirli etkisinden korunma
Ağız yaralarını gidermek
Vücuttaki şişlikleri gidermek
Öksürüğü gidermek
İshali gidermek
Ateşi düşürmek
Kabızlığı gidermek
Uyku problemini gidermek
Tedavi süreci içinde
Hastalığın başlangıç aşamasında
Tedaviden sonuç alınamayacağı anlaşıldığında
Uygun
Çok ucuz
Bütçeyi sarsacak kadar pahalı
Kendi ya da aile bireylerinin tercihi
Akraba, arkadaş, komşu ve kanser hastalarının
önerileri
Yayın organları
Sağlık personeli
Sayı
%
97
109,0
31
30
18
8
6
6
5
4
3
3
2
1
1
1
1
57
22
10
39
36
14
46
34,8
33,7
20,2
9,0
6,7
6,7
5,6
4,5
3,4
3,4
2,2
1,1
1,1
1,1
1,1
64,1
24,7
11,2
43,8
40,4
15,7
51,7
38
42,7
34
17
38,2
19,1
*Birden fazla yanıt ve birden fazla kullanılan yöntem nedeniyle n sayısı katlanmıştır.
**Sağlık personeli: doktor, eczacı, diyetisyen. Birden fazla yanıt nedeniyle n sayısı katlanmıştır.
Çizelge 4.7’de hastaların TAT kullanma amaçları ve TAT kullanımına ilişkin diğer
özelliklerinin dağılımı verilmiştir. Hastaların önemli bir kısmı (%64,1) TAT yöntemlerine
tedavi sürecinde başvurmuştur. Hastaların %24,7’si hastalıklarının başlangıç aşamasında
başvurmuşlardır. Hastaların %43,8’i kullandıkları yöntemlerin maliyetini uygun bulurken,
%40,4’ü çok ucuz bulmuştur. Hastalar daha çok kendisinin ve aile bireylerinin bilgisi
doğrultusunda (%51,7) ya da yakın çevrelerinde akraba, arkadaş, komşu ve diğer kanser
hastalarının önerileriyle (%42,7) TAT yöntemlerini uyguladıklarını bildirmiştir.
34
Hastaların Evde Sağlık Bakımı Alma Durumlarına İlişkin Bulgular
Hastaların %95,9’u evde sağlık bakımı almamaktadır. Evde sağlık bakımı alan 10 hastadan
8’i Aile Sağlık Merkezlerinden, 2’si kamu kurumu hastanelerinden evde sağlık bakımı
almıştır.
Kanser Hastalarının Semptomlarla Baş Etmede Kullandıkları Yöntemlerin Bireysel
Özelliklere ve Yaşadıkları Semptomlara Göre Dağılımı
Bu bölümde kanser hastalarının semptomlarla baş etmede kullandıkları yöntemlerin
bireysel özelliklere ve yaşadıkları semptomlara göre dağılımını içeren frekans çizelgeler
sunulmuştur.
Çizelge 4.8. Acile başvuru nedeni olan semptoma ilişkin TAT yöntemi kullanma
durumlarının hastaların yaş, cinsiyet ve eğitim durumuna göre
dağılımı (n:32)
Acile başvuru nedeni olan semptoma ilişkin
TAT yöntemi kullanma
(n=32)
Tanımlayıcı
özellikler
Yaş grubu
19-40 yaş
41-60 yaş
61 yaş ve üzeri
Hayır
Evet
Sayı
%
Sayı
%
3
12
17
10
16,7
12,1
27
60
124
90
83,3
87,9
; p değeri
Cinsiyet
Kadın
Erkek
1,186; p=0,553
14
18
13,2
13,1
; p değeri
Eğitim
Okur-yazar değil
İlkokul-ortaokul
Lise
Üniversite ve üstü
; p değeri
92
119
86,8
86,9
0,000; p=0,987
0
18
7
7
0
14,3
13,0
17,5
23
108
47
33
4,284; p=0,232
100
85,7
87,0
82,5
35
Çizelge 4.8’de acile başvuru nedeni olan semptoma ilişkin TAT yöntemi kullanma
durumlarının yaş, cinsiyet ve eğitim durumuna göre dağılımı bulguları sunulmuştur.
Hastaların yaş gruplarına göre yapılan karşılaştırmada yaş ile acile başvuru nedeni olan
semptoma ilişkin TAT kullanma arasında anlamlı fark bulunmamıştır (p>0,05).
Cinsiyetler arasında acile başvuruya neden olan semptoma ilişkin TAT kullanma açısından
anlamlı fark bulunmamıştır (p>0,05).
Hastaların eğitim durumları arasında acile başvuruya neden olan semptoma ilişkin TAT
kullanma açısından anlamlı fark bulunmamıştır (p>0,05).
36
Çizelge 4.9. Acile başvuru sayısının en son alınan tedavi, metastaz durumu
ve tanı üzerinden geçen süreye göre dağılımı (n:243)
Başvuru sayısı
Özellikler
En son alınan tedavi
Kemoterapi
Kemoterapi dışındaki tedaviler
; p değeri
Metastaz durumu
Var
Yok
; p değeri
Tanı üzerinden geçen süre
0-3 ay
4-11 ay
1 yıl ve üzeri
; p değeri
1 başvuru
(n=86)
2 başvuru
(n=23)
3 ve daha
fazla başvuru
(n=134)
Sayı
%
Sayı
%
Sayı
63
23
37,5
30,7
18
5
10,7
87
6,6
47
; p=0,260
51,8
62,7
42
44
34,1
36,7
7
16
5,7
74
13,3
60
p=0,082
60,2
50,0
32
20
34
42,7
35,1
30,6
13
17,3
30
4
7,0
33
6
5,4
71
13,797; p=0,008
40,0
57,9
64,0
%
Çizelge 4.9’da acile başvuru sayısının en son alınan tedavi, metastaz durumu ve tanı
üzerinden geçen süreye göre dağılımı bulguları sunulmuştur.
En son kemoterapi alan hastaların %51,8’i, en son kemoterapi dışındaki tedavileri alan
hastaların ise %62,7’si acil servise 3 ve daha fazla sayıda başvuru gerçekleştirmiştir.
Hastaların en son aldıkları tedaviye göre yapılan karşılaştırmada kemoterapi ve kemoterapi
dışındaki tedavileri alanlar arasında acile başvurusu sayısı açısından istatistiksel olarak
anlamlı fark bulunmamıştır (p>0,05).
Metastazı olan hastaların %60,2’si, metastazı olmayan hastaların ise %50’si acil servise 3
ve daha fazla sayıda başvuru gerçekleştirmiştir. Metastazı olanlar ve olmayanlar arasında
acile başvurusu sayısı açısından istatistiksel olarak anlamlı fark bulunmamıştır (p>0,05).
Kanser tanısı üzerinden 0-3 ay geçenlerin %40’ı, 4-11 ay geçenlerin %57,9’u, 1 yıl ve
üzeri süre geçenlerin ise %64’ü acil servise 3 ve daha fazla sayıda başvuru
gerçekleştirmiştir. Kanser tanısı üzerinden geçen süre ile acile başvurusu sayısı arasındaki
fark istatistiksel olarak anlamlıdır (p < 0,05).
37
Çizelge 4.10. Başvuru nedenlerinin en son alınan tedavi, metastaz durumu
ve tanı üzerinden geçen süreye göre dağılımı (n:243)
Başvuru nedenleri
Özellikler
En son alınan
tedavi
Kemoterapi
Diğer tedaviler
Metastaz
durumu
Var
Yok
Tanı süresi
0-3 ay
4-11 ay
1 yıl ve üzeri
Ateş
(n=29)
Nefes
darlığı
(n=38)
Bulantıkusma
(n=40)
Halsizlik
(n=22)
Diğer
şikayetler*
(n=55)
Sayı (%)
Sayı (%)
Sayı (%)
Sayı (%)
Sayı (%)
Sayı (%)
38 (22,6)
21 (28,0)
19 (11,3)
10 (13,3)
30 (17,9)
8 (10,7)
31 (18,5)
9 (12,0)
16 (9,5)
6 (8,0)
34 (20,2)
21 (28,0)
30 (24,4)
29 (24,2)
12 (9,8)
17 (14,2)
15 (12,2)
23 (19,2)
16 (13,0)
24 (20,0)
13 (10,6)
9 (7,5)
37(30,1)
18 (15,0)
24 (32,0)
14 (24,6)
21 (18,9)
8(10,7)
11 (19,3)
10 (9,0)
7(9,3)
8 (14,0)
23(20,7)
20(26,7)
4(7,0)
16 (14,4)
2 (2,7)
7 (12,3)
13(11,7)
14 (18,7)
13 (22,8)
28(25,2)
Ağrı
(n=59)
*Diğer şikayetler: iştahsızlık, halisinasyon görme, nöbet geçirme, hemoptizi, çarpıntı, karında şişlik, makatta
kanama, hipoglisemi, denge kaybı, idrara çıkamama, kabızlık, vücutta kızarıklık, kasılma, konuşmada
güçlük, hematüri, ishal.
Çizelge 4.10’dabaşvuru nedenlerinin en son alınan tedavi, metastaz durumu ve tanı
üzerinden geçen süreye ilişkin özelliklerin dağılımı verilmiştir.
Kemoterapi ve kemoterapi dışındaki tedavileri alan hastalar en sık ağrı (sırasıyla %22,6;
%28) semptomu ile acile başvurmuşlardır.
Metastazı olan ve olmayan hastalar en sık ağrı (sırasıyla %24,4; %24,2) semptomu ile acile
başvurmuşlardır. Metastazı olan hastalarda sık görülen şikayetlerin çeşitlendiği
görülmektedir.
Kanser tanısı 0-3 ay ve 4-11 ay olan hastalar en sık ağrı (sırasıyla %32; %24,6), 1 yıl ve
üzeri olan hastalar ise en sık nefes darlığı (%20,7) semptomları ile acile başvurmuşlardır.
Kanser hastalarında tanı süresi arttıkça sık görülen şikayetlerin çeşitlendiği görülmektedir.
38
Çizelge 4.11. Kanserin tedavisi için TAT kullanma durumunun en son alınan tedavi,
metastaz durumu ve tanı üzerindengeçen süreye göre dağılımı (n:243)
Kanser nedeniyle TAT yöntemi kullanma durumu
Hayır
Evet
;
Sayı
%
Sayı
%
Kemoterapi
66
39,3
102
60,7
Diğer tedaviler
23
30,7
52
69,3
Var
44
35,8
79
64,2
Yok
45
37,5
75
62,5
0-3 ay
25
33,3
50
66,7
4-11 ay
26
45,6
31
54,4
1 yıl ve üzeri
38
34,2
73
65,8
En son alınan tedavi
p değeri
1,660
p=0,198
Metastaz durumu
0,078
p=0,780
Tanısüresi
2,608
p=0,271
Çizelge 4.11’de kanserin tedavisi için TAT kullanma durumunun en son alınan tedavi,
metastaz durumu ve tanı üzerinden geçen süreye göre dağılımı bulguları sunulmuştur.
Kemoterapi alan hastaların %60,7’si, kemoterapi dışındaki tedavileri alanların ise %69,3’ü
kanser nedeniyle TAT yöntemi kullanmamıştır. Hastaların en son aldıkları tedaviye göre
yapılan karşılaştırmada kemoterapi ve kemoterapi dışındaki tedavileri alan hastalar
arasında kanserin tedavisi amacıyla TAT kullanma durumu açısından istatistiksel olarak
anlamlı fark bulunmamıştır (p>0,05).
Metastazı olan hastaların %64,2’si, metastazı olmayan hastaların ise %62,5’i kanser
nedeniyle TAT yöntemi kullanmamıştır. Metastazı olanlar ve olmayanlar arasında kanserin
tedavisi amacıyla TAT kullanma durumu açısından istatistiksel olarak anlamlı fark
bulunmamıştır (p>0,05).
Kanser tanısı üzerinden 0-3 ay geçenlerin %66,7’si, 4-11 ay geçenlerin %54,4’ü, 1 yıl ve
üzeri süre geçenlerin ise %65,8’i kanser nedeniyle TAT yöntemi kullanmamıştır. Kanser
tanısı üzerinden geçen süre periyotları arasında kanserin tedavisi amacıyla TAT kullanma
durumu açısından istatistiksel olarak anlamlı fark bulunmamıştır (p>0,05).
39
5. TARTIŞMA
Ülkemizde acil servis başvurularının önemli bir kısmının önlenebilir nedenlerle olduğu
bilinmektedir. Akdeniz üniversitesinde yapılan bir çalışmada acil servise başvuran
hastaların %47’sinin başvuru nedeninin acil olmadığı belirlenmiştir [66]. Yaylacı ve
arkadaşlarının (2009) çalışmasında, kanser hastalarının %81’inin yalnızca onkoloji ile ilgili
nedenlerden, %12,7’sinin onkoloji ile ilgili ve onkoloji dışındaki nedenlerden, %6,3’ünün
yalnızca onkoloji dışındaki nedenlerden dolayı acil servise başvurdukları belirtilmiştir [10].
Kanser hastaları ve aileleri için yıpratıcı bir durum olan acil başvuruları, özellikle terminal
dönemdeki kanser hastaları için kötü bakım kalitesinin göstergesi olarak kabul
edilmektedir [67]. GATA Acil Tıp AD erişkin bölümüne başvuran kanser hastalarının
başvurma nedenleri ve semptomlarla baş etmede kullandıkları yöntemleri belirlemek
amacıyla 1 Ocak-15 Mayıs 2014 tarihleri arasında yapılan bu çalışmada, 243 katılımcının
yaş ortalaması 61,33±15,33, %58’i 61 ve üzeri yaşta, %56,4’ü erkektir. Bozdemir ve
arkadaşlarının (2009) çalışmasında olduğu gibi bizim çalışmamızda da acile başvuran
kanser hastaları arasında gastrointestinal sistem kanseri tanısı olanlar ilk sırada (%34,2) yer
almaktadır [4]. Gastrointestinal kanserlerini, solunum sistemi kanserleri (%20,6) takip
etmektedir. 2014 yılı kanser istatistiklerine göre ülkemizde trakea, bronş ve akciğer kanseri
erkeklerde, meme kanseri ise kadınlarda en sık görülen kanserdir [68]. Gastrointestinal
sistem kanserlerinin görülme sıklığı ilk sırada yer almadığı halde acil servise başvuranlar
arasında gastrointestinal kanseri olan hastaların ilk sırada olması [4], daha fazla semptom
yaşadıklarını ve daha fazla acil servise başvurduklarını düşündürmektedir.
Mayer ve arkadaşları (2011), hastaların acil servise başvuru nedenlerini, kanserin de
arasında olduğu 13 kategoride sınıflandırmıştır [14]. Kanser hastalarının, genellikle
hastalık ve tedaviye bağlı semptomlarla baş etmek için acil servise başvurdukları, tüm acil
servis başvurularının %5,6’sını oluşturdukları ve başvuruların daha çok bir yıl içinde tanı
alan hastalar ve metastazı olan hastalarca yapıldığı bildirilmiştir [11]. Chen ve Chang
(2004) Taiwan’da yaptıkları çalışmada, kanser hastalarının tıp merkezine başvuru
nedenlerinin kemoterapi, semptom kontrolü, takip ya da cerrahi olduğu, bunların %31’inin
6 ay önce tanı aldığı, %56’sının bir yıldan daha uzun süre önce tanı aldığı belirtilmiştir
[69]. Çalışmamızda hastaların %45,7’si bir yıl veya daha uzun süre önce tanı aldığı,
40
%50,6’sında metastaz olduğu saptanmıştır. Gastrointestinal ve akciğer kanseri olan
hastaların acil servis yoluyla yaptıkları hastane başvurularının uzak metastazın klinik
olarak önemli bir işareti olabileceği belirtilmektedir [4]. Çalışmamıza katılanlar arasında
gastrointestinal sistem ve solunum sistemi kanseri olanların daha fazla olması ve önemli
bir kısmında metastaz olması literatür bilgisini desteklemektedir.
Kanser tanısından sonra hastaya iyi bir izlem bakımı sağlanabilmesi; alanın uzmanları,
birinci basamak sağlık hizmeti sunucuları ve aile arasında işbirliği ile mümkündür. İyi bir
izlem bakımı kanser hastalarının acil bakım gereksinimlerini azaltabilir [67]. Bozdemir ve
arkadaşlarının (2009) çalışmasında, kanser hastalarının %50’si bizim çalışmamızda da
%58’inin başka hiçbir sağlık hizmetine (aile hekimi ya da poliklinik, onkoloji doktoru,
telefonla danışma) başvurmadan doğrudan acil servise başvurdukları saptanmıştır [4]. Bu
bulgu kanser hastalarının tanı sonrası süreçte destekleyici bakım ve izleminin yetersiz
olduğunu düşündürmektedir. Acil servisler akut problemlerin değerlendirilmesi ve
yönetilmesi için düzenlenmiş birimler olarak kanserin akut dönemleri ya da tedavisi
sırasında yaşanan problemlerin yönetimi için yeterli olamamaktadır [14]. Jain ve
arkadaşları (2013) bir kanser hastanesinin acil servisinde yaptıkları gözlemsel çalışmada,
kanser hastalarının %65’inin ağrı nedeniyle başvurduğu, hastaların %35’inin ağrıyı
yeterince azaltmadığı inancıyla ya da bilgi sahibi olmadıkları için kendisine reçete edilen
ağrı kesici ilaca uyum göstermediğini saptamışlardır. Araştırmacıların diğer bir gözlemi de
hastaların çoğuna WHO rehberine uygun olarak güçlü opioidler reçete edilmediği
(opiofobi olarak adlandırılan durum) ve acilde bulundukları sürede de hastalara ağrı kesici
uygulamasının geciktiği, ağrı skalasının uygulanmadığı ya da acele uygulandığı ve acil
doktorlarının opioid kullanımından kaçındıkları yönündedir [70].
Literatürde kanser hastalarının acil servise tekrarlayan başvurular yaptığı ve en az
%10’unun acil servise ikinci kez veya daha fazla sayıda başvurduğu görülmüştür [11, 7174]. Minami ve arkadaşlarının (2013) akciğer kanseri olan 245 hastanın katılımı ile
gerçekleştirdikleri çalışmada hastaların %56,7’sinin ilk başvurudan sonra yedi gün içinde
acil servise tekrar başvurmadığı, diğerlerinin (106 kişi/%43,3) ise yedi gün içinde tekrarlı
başvurularla acil servise toplam 151 başvuru gerçekleştirdiği belirtilmiştir. Bu hastaların %
75’i ikinci kez başvururken, %25’inin ikiden fazla başvuru yapmıştır [71]. Çalışmamızda
hastaların %35,4’ü acil servise ilk kez başvururken, %9,5’i bir yıl içinde ikinci kez,
%17,2’ü üçüncü kez, %37,9’u ise acil servise 4 ya da daha fazla sayıda başvurmuştur.
41
Kanser hastalarının acil servise tekrar başvurularının çoğunlukla önceki başvurudan bir
gün sonra olduğu belirtilmektedir [4]. Swenson ve arkadaşlarının (1995) çalışmasında
kanser hastalarının acil servise tekrar başvurularının daha çok aynı gün gerçekleştiği
belirlenmiştir [75]. Çalışmamızda da literatüre uyumlu olarak hastaların önemli bir
kısmının (%34,4) tekrarlı başvurusunun aynı gün ya da 1 gün sonra gerçekleştiği
görülmüştür. Tekrarlayan başvurular ve başvuru süreleri açısından çalışmamız bulgularının
literatürle uyumlu olduğu görülmektedir.
Kanser hastalarının temel şikâyetleri kanserin türüne göre değişir. Akciğer kanseri
hastalarında solunumla ilgili problemler en yaygın şikâyet iken diğer hastalarda ağrı,
solunum ve gastrointestinal problemler en yaygın şikâyetlerdir [71]. Koçak ve
arkadaşlarının (2012) üç aylık bir sürede acile başvuran kanser hastalarının başvuru
nedenleri ile ilgili çalışmasında, acile başvuran kanser hastalarının önemli bir kısmını
akciğer kanseri vakalarının oluşturduğu ve en sık solunum sıkıntısı nedeniyle
başvurdukları belirlenmiştir [9]. Başer ve arkadaşlarının (2008) akciğer kanseri hastalarıyla
yaptığı çalışmada da hastaların %62’sinin nefes darlığı, %29’unun öksürük, %13’ünün ateş
şikayetleri ile acil servise başvurdukları belirtilmiştir [76]. Vandyk ve arkadaşlarının
(2012) yapmış oldukları sistematik derlemede, 18 çalışmada kanser hastalarının acil
servise başvurularında en yaygın semptomların, febril nötropeni, infeksiyon, ağrı, ateş ve
bulantı-kusma olduğu saptanmıştır [3]. Çalışmamızda da hastaların acil servise önceki
başvuru nedenleri içinde ağrı %33,8 oranı ile ilk sırada yer almıştır. Araştırmanın yapıldığı
süredeki başvuru nedenleri içinde de ağrı %24,3 oranı ile yine ilk sırada yer almıştır.
Barbera ve arkadaşlarının (2013) çalışmasında olduğu gibi, Yaylacı ve arkadaşlarının
(2009) çalışmalarında da ağrının acil servis başvurusu için en yaygın semptom olduğu
belirlenmiştir [10, 74]. Literatürde kanser hastalarına uygulanan diğer çalışmalarda da ağrı,
acil servise başvuru nedenleri içinde ilk sıralarda yer almaktadır [4, 10, 11, 77]. Vallerand
ve arkadaşlarının (2007) çalışmasında metastaz durumu ve ağrının pozitif yönde ilişkide
olduğu belirtilmiştir [5]. Çalışmamızda da metastazı olan hastaların en sık ağrı (%24,4)
semptomu ile acil servise başvurdukları saptanmıştır. Bu nedenle ağrı ile başvuran kanser
hastalarının metastaz açısından dikkatli izlenmesi için acil çalışanları tarafından hastalıkla
ilgili uzmanlık alanına yönlendirilmesi yararlı olabilir.
Kanser hastalarında ağrı yaşam kalitesini bozan önemli bir faktördür [21, 78]. Ülkemizde
sayıları 72 olan ağrı merkezleri daha çok üniversite hastanelerinde ve büyük şehirlerde yer
42
almaktadır [79]. Ağrı merkezleri ağrılı hastaya ağrı kontrolü yöntemlerinin multidispliner
bir şekilde uygulandığı merkezlerdir. Bu merkezlerde farmakolojik yöntemlerin yanı sıra
invaziv yöntemler de uygulanmaktadır. Ağrı merkezine başvuran hastaların özelliklerinin
geriye doğru incelendiği bir çalışmada kanser nedeni ile başvuran hastalar içinde
gastrointestinal ve solunum yolu kanserlerinin ilk sırada yer aldığı saptanmıştır [80].
Acile başvuran hastalarda ağrının en sık görülen neden olması, evde etkin ağrı yönetimi
için girişimlere gereksinim olduğunu göstermektedir. Kanserli hastalarında ağrı
yönetiminde
non
farmakolojik
yöntemlerin
tıbbi
tedaviye
destek
sağlayacağı
düşünülmektedir [21]. Hasta ile daha uzun süre birlikte olmaları ve hastaların yaşadıkları
deneyimlere daha sık şahit olmaları açısından hemşireler, ağrının giderilmesinde TAT
yöntemlerini kullanabilmektedirler. Hemşirelerin, masaj, refleksoloji, aromaterapi ve
terapötik dokunma gibi yöntemleri doğrudan, bitkisel tedaviler, beslenme terapileri ve
hipnoterapi gibi yöntemleri kısmi boyutta, akupunkturu ise öneri şeklinde uygulamaya
dahil edebilecekleri bildirilmektedir [65]. Çalışmalar sonucunda da kanser ağrısının
azaltılmasında refleksoloji, reiki, akupunktur ve masaj gibi TAT uygulamalarının etkili
olduğu belirlenmiştir [20, 21, 24, 62]. Acil hemşireleri kanser hastaları ile sık
karşılaşmaktadırlar.
Acil
ortamında
kanser
hastalarının
gereksinimlerinini
hızla
belirlenmesi ve karşılanması için acil hemşirelerinin kanser hastalarının özellikleri ve
kanser tedavisinin oluşturduğu yan etkiler konusunda bilgi sahibi olmaları gerekmektedir.
Acilde kanser hastasınının güvenliğinin sağlanması, rahatlatılması hemşireden beklenen
temel uygulamalardır. Hastadan iyi anamnez alınması aynı zamanda hemşirenin acile
başvuruya neden olan durumların tekrarlanmaması için yapacağı eğitim ve yönlendirmeler
için de iyi bir fırsattır.
Çalışma grubumuzda bulantı-kusma, nefes darlığı, ateş ve halsizlik semptomları hem ilk
kez başvuran hastalarda, hem de tekrarlı başvuranlarda ağrıdan sonra en sık başvuru
nedenleridir. Kanser hastalarında görülen halsizlik semptomu hastalarda hastalığa ve
tedaviye karşı oluşan fizyolojik bir yanıttır [81]. Bozdemir ve arkadaşlarının (2009)
çalışmasında çalışmamıza benzer şekilde hastaların ağrıdan sonra sırasıyla nefes darlığı,
bulantı-kusma, ateş ve yorgunluk semptomları nedeniyle acil servislere başvurdukları
görülmektedir [4]. Bu semptomlar yaygın olarak kemoterapi sürecinde ortaya çıkmaktadır.
Bu açıdan kemoterapi hemşirelerinin kemoterapi süreci boyunca hastalara rehberlik edecek
eğitim ve desteği sağlama sorumluluğu vardır. Kanser ve tedavisine bağlı yakınmaların
43
azaltılması için kanser hastalarına ve yakınlarına evde ağrı yönetimi, halsizlik, bulantı
kusma ve ateş durumunda yapılacak uygulamalar konusunda gerekli bilgi ve desteğin
sağlanması acil başvurularının önemli bir kısmını önleyebilir. Acil hemşirelerinin de
kanser hastalarının gereksinimlerine yanıt vermek üzere semptom kontrolü ve onkolojik
aciller konusunda uygun girişimlerde bulunmak üzere bilgi ve beceri kazanmaları
önemlidir [70].
Kanser tedavisinde en yaygın kullanılan yöntem kemoterapidir. National Chemotherapy
Advisory Group (NCAG) kemoterapi kullanımının 2005-2009 yılları arasında %60
oranında arttığını belirtmiştir [42]. Çalışmamızda da hastaların diğer tedavi şekillerine göre
daha yüksek oranda (%84) kemoterapi aldıkları görülmüştür. Ahn ve arkadaşlarının (2012)
Kore’de yaptıkları çalışmada, acil serviste kurulan 18 yataklı kanser acil odası bölümüne,
2010 yılında 5,502 başvuru gerçekleştiği ve hastaların % 90,8’inin aktif kemoterapi
aldıkları açıklanmıştır [13]. Kemoterapinin en genel fiziksel etkileri yorgunluk, güçsüzlük,
bulantı-kusma, iştah kaybı, ishal, kabızlık, saç dökülmesi, kilo kaybı, ağız yaraları,
uykusuzluk, ve kas ağrılarıdır [27, 74, 82, 83]. Kemoterapiden dolayı artan
komplikasyonlar nedeniyle hastalar akut bakım için ilk olarak hastanelerin acil servislerine
başvurmaktadırlar [74]. Livingston ve arkadaşlarının (2011) çalışmasında, acile başvuran
kemoterapi hastalarının birincil taburculuk tanıları arasında en sık görülenlerin febril
nötropeni (%15), bulantı-kusma ve dehidratasyon (%8,2), abdominal ağrı (%7,7), ve ateş
(%5,4) olduğu belirtilmiştir [72]. Courtney ve arkadaşlarının (2007) nötropenik ateş
nedeniyle acil servise başvuran kanser hastalarına uyguladıkları çalışmada hastaların
%75’inin kemoterapi aldığı belirtilmiştir [84]. Çalışma grubumuzda kemoterapi alan
hastaların ilk sırada ağrı (%22,6), takibinde bulantı-kusma, nefes darlığı, ateş ve halsizlik
semptomlarıyla acil servise başvurdukları saptanmıştır. Barbera ve arkadaşlarının (2013)
çalışmasında en son kemoterapi alan hastaların daha yüksek oranda acil servise
başvurdukları belirtilmiştir [74]. Çalışmamızda son bir yıl içinde acil servise başvuru
durumu açısından kemoterapi alanlar ve kemoterapi dışındaki tedavileri alanlar arasında
istatistiksel olarak anlamlı fark olmadığı bulunmuştur (p>0.05). Kanser hastalarının acil
servise başvurularının çoğunlukla tedavi sürecinde, tekrarlayan başvurularının da
kemoterapi sürecinde gerçekleştiği belirtilmektedir [11, 71]. Tsai ve arkadaşlarının (2010)
çalışmasında, kanser hastalarının başvurularının üçte ikisinin acil servise gelmeden önce
kemoterapi alan hastalar tarafından gerçekleştiği belirtilmiştir [11]. Çalışmamızdan elde
edilen bulgular da literatüre benzer şekilde, hastaların %69,1’inin acil servise gelmeden
44
kısa süre önce kemoterapi aldığını göstermektedir. Kemoterapi kürler halinde 2-3 haftalık
aralıklarla 4-6 kez uygulanmaktadır. Kemoterapinin yan etkileri yukarıda belirtildiği gibi
hastaların önemli bir kısmının acil servise başvuru nedeni ile örtüşmektedir.
Kemoterapinin hayatı tehdit eden bir komplikasyonu olan febril nötropeni, sepsis, septik
şok ve ölümle sonuçlanabilmektedir. Ayaktan kemoterapi ünitelerinin yaygınlaşması ile
beraber febril nötropeni acil servislerde tedavi edilen bir komplikasyon olmuştur.
Nötropeni sonucu oluşan enfeksiyonların acil servislerde tedavisi gecikebileceği gibi acil
kabuller nötropenisi olan hasta için ilave risk oluşturabilir [84]. Triaj uygulamasında bu
hastaların kazaya uğramış hastalar, kanamalı hastalar veya solunum ve kalp problemleri
olan hastalardan sonra tıbbi müdahale yapılmak üzere beklemeleri olasılığı yüksektir.
Ayrıca özellikle tedavi sürecinde ve ilerlemiş durumlarda kanser hastalarının evde
bakımının yapılmaması acil hizmet kullanımını ve tedavi maliyetini arttırırken hasta
sonuçlarını olumsuz şekilde etkileyebilir.
Kronik hastalıklar, toplumda günden güne artmakta, dünya genelinde ve ülkemizde önde
gelen ölüm nedenlerini oluşturmaktadırlar. Dünya Sağlık Örgütü (DSÖ)’ne göre, 2008
yılında meydana gelen 57 milyon ölümün %63’ünü kronik hastalıklar (kardiyovasküler
hastalıklar, kanserler, kronik solunum hastalıkları ve diyabet) oluşturmaktadır [85, 86].
Ülkemizde de 2004 yılında yayınlanan Ulusal Hastalık Yükü raporunda tüm ölümlerin
%71’ini kronik hastalıkların (özellikle iskemik kalp hastalığı, serebrovasküler hastalık ve
hipertansif kalp hastalığı) oluşturduğu belirtilmektedir [15, 87]. Çalışmamızda hastaların
%54,3’ünün kronik hastalığı olduğu, bu hastalıklar arasında ilk sırada hipertansiyon, ikinci
sırada diyabetes mellitus geldiği görülmektedir. Yaş ortalaması 61 olan araştırma grubunda
belirtilen kronik hastalıkların kansere eşlik etmesi beklenen bir durumdur. Tsai ve
arkadaşlarının (2010), Usta Yeşilbakan ve arkadaşlarının (2005) kanser hastaları ile
yaptıkları çalışmalarda da hastaların sırasıyla %42,9 ve %20,4 oranlarında kronik hastalığa
sahip oldukları, çalışmamıza benzer olarak ilk sırada hipertansiyonun, ikinci sırada ise
diyabetes mellitusun geldiği görülmektedir [11, 27]. Eşlik eden hastalıklar, kanser tanısının
gecikmesine neden olabileceği gibi, düzenli tıbbi takip sırasında kanserin daha erken
tanılanmasını da sağlayabilir. Komorbiditesi olan kanser hastalarının cerrahi, radyoterapi,
kemoterapi gibi standart kanser tedavilerine karşı toleranslarının azaldığı, komorbiditesi
olmayanlara göre postoperatif komplikasyonlar ve ölüm oranlarının yükseldiği
bildirilmektedir [88]. Kanser hastalığına eşlik eden hastalıkların hastaların yaşam
kalitelerini daha fazla etkileyeceği, semptom kontrolünü de bozabileceği düşünülmektedir.
45
Barbera ve arkadaşlarının (2013) çalışmasında eşlik eden hastalığı olan kanser hastalarının,
eşlik eden hastalığı olmayan kanser hastalarına göre acil servise daha yüksek oranda
başvurdukları belirtilmektedir [74]. Acil çalışanlarının kansere bağlı bir nedenle başvuran
hastalarda eşlik eden durumların hastanın durumunu komplike hale getirebileceğini göz
ardı etmemeleri önemlidir.
Günümüzde yaygın olarak görülen kanseri de içeren kronik hastalıkların çoğunda küratif
tedavi sağlanamamaktadır. Ancak mevcut tıbbi ve teknolojik gelişmelerle kronik hastalığı
olan bireylerde yaşam süreleri uzatılabilmektedir. Son yıllarda eşlik eden hastalığı olmayan
kanser hastalarının, olanlara göre beş yıllık sağkalım sürelerinin arttığı belirtilmektedir.
Kronik hastalığı olan kişilerde yaşam süresinin uzatılması kadar yaşam kalitesinin
yükselmesi de önem kazanmaktadır. Yaşam kalitesinin arttırılmasında palyatif bakım
uygulamaları yarar sağlamaktadır [88]. Ülkemizde palyatif bakım kavramı henüz
yerleşmemiştir. Bu nedenle palyatif bakım gereksinimlerini bir bütün olarak karşılayan
hizmet kurumları oluşmamıştır. Evde bakım hizmetleri Hollanda, Belçika, Lüksemburg,
Portekiz, Danimarka, Suudi Arabistan, İrlanda, İtalya, Yunanistan, İspanya, Endonezya ve
Tayvan gibi çok sayıda ülkede yürütülmektedir [17, 89]. 2003 yılında İspanya’da kanser
hastalarıyla, farklı evde bakım modelleri ve yaşam kalitesi arasındaki ilişkiyi inceleyen bir
çalışma yapılmıştır. Çalışmada evde bakım ekibi tarafından takip edilen hastaların
bedensel ve ruhsal durumlarının daha iyi olduğu belirlenmiştir [89].
Evde bakım hizmetleri ülkemizde değişik nedenlerle henüz kurumsallaşamamıştır.
Çalışmamızda kanser hastalarının %95,9’unun evde sağlık bakımı almadığı saptanmıştır.
Evde bakım hizmetlerinin yetersizliği kanser hastaları açısından acil başvurularını arttıran
bir durumdur. Yapılan çalışmalar kanser hastalarına yönelik evde bakım uygulamalarının
oldukça sınırlı olduğunu göstermektedir [19, 18, 90]. Oysa kanser hastaları tedavi
sürecinde öz bakım gücünün azalması, semptomlarla baş etmede zorlanma ve enfeksiyon
riski nedeniyle evde bakıma gereksinim duyan grupların başında gelmektedir [91].
Kanser hastalarının, hastalık ve tedaviye bağlı olarak, yoğun şekilde yaşadıkları fiziksel ve
emosyonel semptomlar, hastaların yaşam kalitelerini olumsuz yönde etkilenmektedir. Bu
nedenle hastalara uygulanan palyatif bakımda, semptomların oluşumunu engellemek veya
kontrol altına almak önem taşımaktadır [5, 91]. Semptom kontrolü kanser hastalarının
bakımlarının temel amaçlarından biridir. Ancak semptom değerlendirilmesinin önemli
46
olduğu ve bir semptomun birden fazla nedene bağlı olabileceği, semptomların
algılanmasını da birçok faktörün etkileyebileceği unutulmamalıdır [5]. Akciğer kanseri
hastalarında nefes darlığı (%15-65), öksürük (%70) ve hemoptizi (%40) semptomlarının
hastalığın başlangıcından itibaren yaşandığı ve hastalarda ileri dönemlerde %75’inin
ağrıdan yakındığı belirtilmektedir [92]. Hintistan ve arkadaşlarının (2012) çalışmalarında
hemotolojik kanserli hastaların tedaviye bağlı yorgunluk (%97,5), ağız içinde yara/kanama
(%84,1), bulantı kusma (79,2), alopesi (%62,1), kilo kaybı (%60,9), ağrı (%53,6), ateş
(%39,8) ve konstipasyon (%19,5) semptomlarını yaşadıkları görülmektedir [93]. Afşar ve
Pınar’ın (2003) çalışmalarında da kanser hastalarında ağrıya uykusuzluk (%53,6),
iştahsızlık (%45,5) ve bulantı-kusma (%25)
gibi diğer semptomların eşlik ettiği
belirtilmiştir [94]. Whitmer ve arkadaşlarının (2006) kanser hastalarına ve onkologlara
uyguladıkları çalışmada hastaların %50 ağrı, %40 yorgunluk, %30 bulantı-kusma, %30
uyku bozuklukları sebebiyle yardım talep ettikleri belirtilmiştir. Aynı çalışmada
onkologların düşüncesine göre de hastaların %81 ağrı, %75 beslenme bozuklukları, %69
depresyon ve %59 yorgunluk nedenleriyle semptom kontrolü için yardım alabilecekleri
belirtilmiştir [95].
Çalışma grubumuzda hastalarının ilk sırada halsizlik-yorgunluk, sonrasında da sırasıyla
ağrı, bulantı-kusma ve iştahsızlık semptomlarını yaşadıkları saptanmıştır. Kanser
hastalarına uygulanan diğer çalışmalarda da benzer sonuçlar görülmektedir [26, 27, 96].
Vallerand ve arkadaşlarının (2007) çalışmasında kanser hastalarının sıklıkla ve yaygın
olarak ağrı, bulantı, iştahsızlık, yorgunluk, kabızlık, öksürük, uykusuzluk, dispne ve ruhsal
problemler yaşadıkları belirlenmiştir [5]. Literatürde de kanser hastalarında genellikle
hastalığa ve tedaviye bağlı olarak ağrı, nefes darlığı, öksürük, hemoptizi, halsizlik,
yorgunluk, uykusuzluk, diyare, konstipasyon, bulantı-kusma, iştahsızlık, kilo kaybı, idrar
yapma alışkanlığında değişiklik, saç dökülmesi, enfeksiyon, anksiyete ve beslenme
problemleri gibi birtakım semptomlar yaşandığı görülmektedir [36, 38, 91, 93, 94, 97, 98].
Çalışmamız bulgularının literatürle uyum gösterdiği görülmektedir. Kanser hastalarında
semptomlara yönelik ağrı yönetimi ve antiemetik kullanımı gibi terapötik yaklaşımlarla
semptomların giderilmesinin ve hastaların rahatlamalarının acil servis başvurularının
azalması açısından önem taşıdığı bilinmektedir [4, 97]. Onkoloji hastalarında kendi
kendine semptom kontrolünü sağlamak için sistematik ve davranışsal müdahalelerin
etkisinin test edildiği bir çok çalışmada müdahale grubu hastalarında acil servise
başvurularının önemli ölçüde azaldığı bulunmuştur [99]. Bu bulgular kanser hastalarında
47
semptomkontrolü için ekip işbirliğinin ve düzenli izlemin önemini göstermektedir.
Çalışmamızda hastaların %74,5’i acil servise gelmeden önce semptomlara yönelik olarak
herhangi bir ilaç kullanmadığını, %86,8’i semptomu kontrol etmek için klasik tedavi
yöntemi dışında başka bir yönteme de başvurmadığını ifade etmiştir. Acil servise gelmeden
önce semptom kontrolü için tamamlayıcı, alternatif bir yöntem kullananlar, öncelikli olarak
bitkisel çayları ve masaj yöntemini kullandıklarını belirtmişlerdir.
Tamamlayıcı alternatif terapiler (TAT) uygulamaları insanoğlunun var oluşundan itibaren
kullanılmasına rağmen medya, bazı tıp doktorları ve alternatif tedavi uygulayıcılar
aracılığıyla 1990’lı yıllarda artış göstermiştir [55, 90]. Günümüzde TAT ler tedavi
edilemeyen hastanın bedensel, ruhsal, spiritüel iyilik halini artırmak, semptomlarını
azaltmak amacıyla yaygın olarak kullanılmaktadır.
Sağkal ve arkadaşlarının (2013) kanser hastası olmayan yaşlı bireylere uyguladıkları
çalışmada, yaşlıların %70,7 oranında bitkisel yöntemleri, %69,3 oranında dini
uygulamaları uyguladıkları, yoga, biofeedback ve hipnozu hiç uygulamadıkları
belirtilmektedir [100]. Ülkemizde kanser hastaları dışındaki grupların da TAT yöntemlerini
kullandıkları görülmektedir. Ancak özellikle kanser hastalarının daha çok TAT yöntemi
kullandıkları
çalışmalarda
belirtilmektedir.
Richardson
ve
arkadaşlarının
(2000)
çalışmasında, kanser hastalarının %83,3’ünün en azından bir TAT yöntemi kullandığı
açıklanmıştır [101]. Çeşitli ülkelerde yapılan çalışmalardan oluşturulan bir sistematik
derlemede, kanser hastaları arasında TAT kullanım sıklığının %7 ile %64 arasında
değiştiği belirtilmektedir [23]. Amerika’da yapılan bir çalışmada kanser hastalarının
%40’ının, Kanada’da yapılan bir çalışmada kanser hastalarının %43’ünün, Yeni
Zellanda’da yapılan bir çalışmada %49’unun, Japonya’da yapılan bir çalışmada
%44,6’sının TAT yöntemi kullandığı belirtilmektedir [26]. Molassiotis ve arkadaşlarının
(2005) Türkiye’nin de arasında bulunduğu 14 Avrupa ülkesinde kanser hastaları ile
yaptıkları çalışmada hastaların %35,9’unun geçmişte ve bugün TAT yöntemi kullandığı
gösterilmiştir. Çalışmada İsviçre, Çek Cumhuriyeti ve İtalya’da TAT kullanım sıklığının
yüksek, Yunanistan da ise çok düşük olduğu bulunmuştur [60]. Ülkemizde de Tuna Malak
ve ark. (2009), Uğurluer ve ark. (2007), Yavuz ve ark. (2005), Taş ve ark. (2007)
tarafından yapılan çalışmalarda kanser hastaları arasında TAT kullanım sıklığının %44 ile
48
%87 arasında değiştiği görülmektedir [59, 61, 102, 103]. Çalışmamızda ise hastaların
%36,6’sının herhangi bir TAT yöntemi kullandığı saptanmıştır.
Kanser hastalarında TAT kullanımının tanı ile birlikte en az %30 oranında arttığı
belirtilmektedir [60]. Uğurluer ve arkadaşlarının (2007) çalışmasında hastaların kanser
hastalığından önce %5,6 oranında hekim dışı kişi ve TAT uygulamalarına başvurdukları,
kanser tanısı ile bu oranın %44’e çıktığı saptanmıştır [61]. Karacan ve arkadaşlarının
(2012) çalışmasında hastaların %88’inin TAT yöntemlerini tedavi sürecinde ilik nakli
sonrasında kullandıkları belirtilmiştir [104]. Çalışmamızda da benzer olarak hastaların
%64,1’inin TAT yöntemlerini tedavi sürecinde kullandıkları görülmüştür. Ayrıca kanser
hastalarında, tanının ileri evrede konulması durumunda ve kanserin son aşamasında TAT
kullanım sıklığını arttırdığı belirtilmektedir [103, 105, 106]. Yavuz ve arkadaşlarının
(2007) çalışmasında meme kanser hastalarının %77’sinin uzak metastazı olduğu ve
%80’inin TAT yöntemlerini kullandığı açıklanmıştır [102]. Ancak çalışma grubumuzda
TAT kullanma durumları açısından kanser süresi ve metastaz durumu arasında istatistiksel
olarak anlamlı bir fark bulunmamıştır (p>0.05). Literatürde daha genç yaşta olan hastaların
daha yüksek oranda TAT yöntemi kullandıkları bulgusu ile bağdaştırılabilir [20, 101, 103,
106, 107]. TAT kullanma sıklığının literatürdeki diğer çalışmalara göre düşük
bulunmasının, çalışmamızda bireylerin yaş ortalamasının yüksek olması (Ort=61,3±15,3)
ile ilişkili olabileceği düşünülmüştür. Hastalar genel olarak kullandıkları yöntemlerin
maliyetlerinin çok ucuz ve uygun olarak belirtmişlerdir.
Kanser tanısı bireylerde geleceğe yönelik belirsizlikleri ve tedaviye yönelik korkuları
beraberinde getirmektedir [20]. Kanser tedavisine bağlı oluşan yan etkiler hastaların yaşam
kalitesinde,
günlük
aktivitelerinde
ve
tedaviye
uyumlarında
bozulmalara
yol
açabilmektedir [20, 24]. Özellikle kemoterapi, yan etkileri nedeniyle hastalarda daha çok
strese neden olmaktadır. Kanser hastaları bu süreçte spritüel destek sağlama, tedavi olma,
tedaviye destek olma, yaşam süresini ve kalitesini arttırma, kanserin tekrarlamasını
önleme, tedavi yan etkilerine ve semptomlara karşı TAT yöntemlerini daha sık
kullanmaktadırlar [20, 24, 32]. Shumay ve arkadaşlarının (2001) 14 kanser hastası ile
yaptıkları çalışmada hastaların konvansiyonel tedavi ile ilgili algıları (normal hücrelere
zarar verdiği, iyileşmeyi engellediği, immün sistemi zayıflattığı) ve yaşadıkları negatif
deneyimleri nedeniyle daha çok TAT uygulamalarını tercih ettikleri belirtilmiştir [108].
49
Literatürde de kanser hastalarının genel olarak, hastalığa karşı her şeyi yapmak, kanseri
tedavi etmek, nontoksik olduklarını düşündükleri bu yaklaşımların faydasına inanmak,
hastalıkla savaşabilmek, fiziksel iyiliği sağlamak, duygusal iyilik/rahatlama sağlayabilmek,
immün sistemi güçlendirmek/vücut direncini arttırmak, ağrıyı ve bulantıyı azaltmak, kan
değerlerini yükseltmek, tümörün büyümesini önlemek, kemoterapinin yan etkilerini
azaltmak, ümitli hissetmek ve tıbbi bakım hakkındaki kararları daha fazla kontrol altına
almak için TAT uygulamalarını kullandıkları belirtilmiştir [59-61, 96, 101, 104].
Richardson
ve
arkadaşlarının
(2000)
çalışmasında,
hastaların
%37,5’inin
TAT
yöntemlerinin hastalıklarını tedavi edeceğine ilişkin umutlu olduğu belirtilmektedir [101].
Çalışmamızda da literatürle uyumlu olarak hastaların semptom kontrolünü sağlamak
(öksürüğü gidermek, nefes darlığını gidermek, ateşi düşürmek, ağrıyı gidermek, ishali
gidermek, ağız yaralarını gidermek, kabızlığı gidermek, vücuttaki şişlikleri gidermek,
bulantı-kusmayı önlemek/azaltmak, uyku problemini gidermek, kemoterapinin zehirli
etkisinden korunmak), kanseri tedavi etmek (kan yapımını artırmak, kitleyi küçültmek,
vücut direncini arttırmak/bağışıklık sistemini güçlendirmek) ve manevi destek sağlamak
(umut sağlamak, rahatlamak) için bu yöntemleri kullandıkları saptanmıştır (çizelge 4.7).
Kanserin
türü
ve
tedavi
edilebilirliği
hakkındaki
inançların
TAT
kullanımını
etkileyebileceği düşünülebilir. Ancak Molassiotis ve arkadaşlarının (2005) çalışmasında en
yüksek TAT kullanım sıklığının pankreas, karaciğer, kemik ve beyin kanseri hastalarında,
en düşük TAT kullanım sıklığının ise akciğer ve baş-boyun kanseri hastalarında olduğu
belirtilirken [60], Turhal ve arkadaşlarının (2012) çalışmasında baş-boyun ve akciğer
kanseri olan hastaların TAT kullanım sıklığı açısından ikinci ve üçüncü sırada yer aldıkları
saptanmıştır [109]. Bu bulgular TAT kullanımının kanser türü dışında kültürel faktörlerle
de ilişkili olabileceğini göstermektedir. TAT yöntemlerinin kullanım sıklığının, daha genç
[20, 101, 103, 106, 107], kadın [20, 23, 101, 103, 107, 110], daha eğitimli [20, 106, 107,
110], cerrahi ile ya da kemoterapi ile tedavi olan [20, 101], tanı evresi ileri olan [103, 105,
106] ve daha yüksek gelirli [20, 103, 107, 110] hastalarda daha yüksek olduğu
belirtilmiştir. Ancak çalışma grubumuzda acile başvuru nedeni olan şikayete yönelik TAT
kullanımı ve kanser tedavisine yönelik TAT kullanımı açısından yaş grupları, cinsiyet ve
eğitim durumları arasında istatistiksel olarak anlamlı fark olmadığı bulunmuştur (p>0.05).
Çalışmamızda yalnızca bir hastaneye başvuran kanser hastaları alındığı için katılan bireyler
arasında TAT kullanma açısından fark olmamasının bireylerin aynı kentte yaşayan benzer
kültüre sahip bireyler olmalarından kaynaklanmış olabileceği düşünülebilir.
50
Kanser ve diğer kronik hastalıklarda TAT kullanımında dikkat edilmesi gereken noktalar
kullanılan yöntemin sağlık üzerine olası yan etkileri, bireye ve sağlık durumuna uygunluğu
ve klasik tedavi ile etkileşimidir. TAT yöntemleri medya, internet, halk arasında
bilinmeyen kişiler gibi kontrol edilemeyen birçok yolla hastalara ulaşmaktadır. Yavuz ve
arkadaşlarının (2007) meme kanseri olan hastalarla yaptığı çalışmada, hastaların ilk sırada
medyadan (%46,8) sonra sırasıyla akraba, komşu, arkadaş (%25,8) ve başka meme kanseri
olan hastalar (13,7) aracılığı ile yöntemlerden haberdar olduğu ve kullandığı belirtilmiştir
[102]. Benzer çalışmalarda hastaların çoğunlukla akraba ve arkadaşları aracılığıyla TAT
yöntemlerine başvurdukları görülmektedir [59-61, 111]. Çalışmamızda ise kanser
hastalarının öncelikli olarak aile bireyleri ve kendi bilgileri doğrultusunda TAT
yöntemlerini kullandıkları görülmüştür (Çizelge 4.7). Tuna Malak ve arkadaşlarının (2009)
çalışmasında kendi insiyatifleri ve arkadaş önerilerinin hastaların TAT kullanımında
benzer oranda etkili olduğu bildirilmiştir [59]. Hastaların yöntemi başkalarının önerisi ile
kullanmaları yöntemin güvenirliği konusunda endişe yaratmaktadır.
Toplumun yaşama biçimi olarak tanımlanan kültür, bireylerin sağlık ve hastalıkla ilgili
olarak tutum ve davranışlarını etkilemektedir. Kanser hastalığına karşı tutum ve inanışlar,
tedavi davranışları da kültürün bir ürünü olarak toplumdan topluma değişmektedir [112].
Yeni Zellanda’da kanser hastalarına uygulanan çalışmada vitaminler (%68) ve
antioksidanlar (%54), Japonya’da uygulanan çalışmada çin şifalı otları, mantar, köpek
balığı kıkırdağı ve vitaminler, İngiltere’de uygulanan çalışmada aromaterapi ve
relaksasyon, Avusturya’da ise akupunktur önde gelen TAT yöntemleri olarak belirtilmiştir
[73, 110]. Lee ve arkadaşları (2000) dört etnik gruptan meme kanseri hastalarına
uyguladıkları çalışmada, siyah ırkın en sık spiritüel uygulamaları, Çinlilerin en sık bitkisel
uygulamaları, Latinlerin ve beyaz ırkın ise diyet tedavi ve spiritüel uygulamaları en sık
uyguladığı
bildirilmektedir
[106].
Bu
doğrultuda
hastaların
kullandıkları
TAT
uygulamalarının ülkeden ülkeye etnik gruptan etnik gruba farklılık gösterdiği
görülmektedir. Ancak Molassiotis ve arkadaşlarının (2005) ülkemizin de arasında olduğu
14 ülkede yaptıkları çalışmada en yaygın TAT yöntemlerinin başında ot/bitkilerin olduğu
ve 14 ülkeden 13’ünde kullanıldığı açıklanmaktadır [60]. Ülkemizde kanser hastalarına
uygulanan çalışmalarda da TAT yöntemi olarak bitkisel tedavi ve karışımların kullanımı
%15 ile %48 oranları arasında değiştiği, ısırgan otunun en yaygın kullanılan bitki olduğu
görülmektedir [23, 59, 102, 104]. Çalışmamızda da benzer olarak en sık kullanılan TAT
yöntemlerinin bitkisel tedavi ve karışımlar olduğu görülmektedir. Bitkisel tedaviler klasik
51
kanser tedavisi ile etkileşime girebileceği, karaciğer ve böbreklere ek yük getireceği ya da
toksik olabileceği için hastaların bu konuda hemşireler ve diğer ekip üyeleri tarafından
bilgilendirilmesi gerekir. Güven ilişkisi oluşturarak hastanın hangi yöntemi, ne zaman ve
ne miktarda kullanabileceği konusunda rehberlik edilmesi önemlidir.
Palyatif bakımın başarısı, hastalar ve aileleri için en iyi yaşam kalitesine ulaşmaktır.
Yaşam kalitesi artışı hemşirelik bakımının çıktılarından biridir. Özellikle onkoloji ve
palyatif bakım hemşireleri yaşam kalitesinin gelişmesine aktif olarak katkıda bulunurlar.
Hemşireler bu süreçte, her hasta ve ailenin kendine özgü özellikleri olduğunu dikkate
alarak, hastalık ve tedavinin yaşam kalitesi üzerindeki etkinliği ile ilgili bulguları arttırmak
için diğer disiplinlerle iş birliği içinde çalışmaktadırlar [15, 113]. Kanser hastalarında,
yaşanılan semptomların yaşam kalitesi üzerine en çok etkiye sahip olduğu söylenebilir. Bu
açıdan hastalarının yaşadıkları semptomlar hemşireler için önemli bir anlama sahiptir.
Çünkü hemşireler semptomların değerlendirilmesi ve yönetilmesinde anahtar rolündedirler
[114]. Tedavi sürecinde hemşirelerin onkoloji semptom değerlendirme ve yönetim bilgisi
semptom yükünü azaltabilir. Semptom kontrolü, hasta, aile ve sağlık personeli ortaklığını
gerektirmektedir [99]. Hemşireler hastalara semptomların hastalıkla olan bağlantısını
açıklamalı ve hastaları semptom kontrolü için desteklemelidirler [91]. Hasta ve ailelerinin
semptom kontrolü konusunda eğitimlerini gerçekleştirmelidirler [114]. Hemşireler bu
görevlerini yerine getirirken TAT yöntemlerini hesaba katarak da hastalara yardımcı
olmalıdırlar [114-116]. TAT kullanımı hakkındaki düzensiz iletişim, hastaların bekledikleri
yararın açığa çıkmasında eksikliğe ve sağlık çalışanlarının eksik değerlendirmelerine sebep
olabilir [115]. Bu nedenle sağlık çalışanları ve hastalar arasında güvenin sağlanması ve
holistik bakımın gerçekleştirilmesi için TAT yöntemleri konusundaki iletişim açık olması
önemlidir [116]. Hastaların son zamanlarda ne kullandıklarının farkına varılmalı ve
böylece potansiyel etkileşim veya kontraendikasyonlar değerlendirilebilmelidir. Ancak
hemşireler öncesinde TAT yöntemlerinin çeşitleri hakkında bilgili olmalı ve bu bilgiler
doğrultusunda hastalara güvenli TAT yöntemleri konusunda yardım edebilmelidirler [114].
Bu konuda hastalarla bugünkü deneysel kanıtların TAT yöntemlerinin kanser ile ilgili
semptomlara yardımcı olabileceği, fakat kanser tedavisine ya da hastalığın yavaşlamasına
etkili olmadığını gösteren kanıtlar paylaşılmalıdır [116]. Hann ve arkadaşlarının (2004)
yaptıkları çalışmada sosyal çalışmacıların hekimlere ve hemşirelere göre tamamlayıcı,
alternatif tedavilerin kullanımına daha sıcak baktıkları belirlenmiştir. Özellikle hekimlerin
ve hekimlere göre daha az olmak üzere hemşirelerin, kanser hastalarının TAT
52
kullanmasının olumlu etkileri konusunda inançlarının sosyal çalışmacılara göre daha
düşük, TAT’ın olumsuz etkileri konusunda endişelerinin daha yüksek olduğu saptanmıştır
[117]. Hekim ve hemşirelerin tamamlayıcı alternatif tedaviler konusunda hastaları ile
konuşmaları, onları konuşmaya cesaretlendirmeleri TAT kullanımının güvenliğini
artıracaktır. Ayrıca kanıt temelli çalışmalar doğrultusunda, semptom kontrolünde ve
hastanın yaşam kalitesinin arttırılmasında güvenli TAT yöntemlerinin kanser bakımına
entegrasyonuda sağlık ekibinin görevleri arasındadır.
Acil serviste çalışan hemşireler kanser hastalarının acile başvuru nedenlerini iyi anamnez
etmeli ve başvuruların tekrarlamaması için hasta ve aile eğitimi fırsatlarını kullanmalıdır.
Hastaların acil birimlerde karşılanamayacak olan bakım gereksinimlerinin karşılanması
için hastaları ilgili birimlere yönlendirerek çözüm bulunmasına katkıda bulunmalıdırlar.
Acil birimlerde kanser hastalarının daha nitelikli bakım almaları ve acil servis çevresinden
kaynaklanabilecek hasta güvenliği sorunlarının önlenmesi için, doğru ve zamanında triyaj
uygulamaları ve kanser hastalarının güvenlikli çevrede bakımı için gerekli düzenlemelerin
yapılmasında hasta savunucusu rollerini yerine getirmelidirler.
53
6. SONUÇ VE ÖNERİLER
6.1. Sonuç
Gülhane Askeri Tıp Akademisi Acil Servisi’ne başvuran kanser hastalarının acile başvuru
nedenleri ve semptomlarla baş etmede kullandıkları yöntemleri belirlemek amacıyla
yapılan bu araştırmada aşağıdaki sonuçlar elde edilmiştir.
Çalışmaya katılan hastaların tanımlayıcı özelliklerine bakıldığında; yaş ortalaması
61,33±15,33; %58’si 61 ve üzeri yaşta, %56,4’ü erkektir. Hastaların %51,8’i ilkokul ya da
ortaokul mezunudur. Hastaların %79,8’u evli, %33,3’ü ev hanımı, %43,6’sı emeklidir.
Hastaların ailelerinde kişi başına düşen aylık gelir %45,3 oranında 1001-2000 TL
arasındadır (Çizelge 4.1).
Hastaların sağlık sorunlarına ilişkin özelliklerine yönelik bilgilere bakıldığında; %54,3’ü
herhangi bir kronik hastalığa sahiptir. Hastalarda kansere eşlik eden kronik hastalıklar
arasında ilk sıralarda hipertansiyon ve diyabet gelmektedir. Hastalar arasında %34,2 oranı
ile gastrointestinal sistem kanseri olanlar en fazla, diğer kanserlerin (cilt kanseri) oranı en
düşüktür (%2,1) olmuştur. Hastaların %30,9’unun kanser tanısı 0-3 ay önce, %45,7’sinin
ise 1 yıl ve daha uzun süre önce konulmuştur. Hastaların %50,6’sında metastaz mevcuttur
(Çizelge 4.2).
Hastaların %84’ü kemoterapi tedavisi almaktadır. Bunu takiben sırasıyla %50,2 ve %43,2
oranlarıyla cerrahi tedavi ve radyoterapi gelmektedir. Hastaların %69,1’i hasta acil servise
başvurmadan önce en son kemoterapi tedavisi almıştır. Hastaların %22,2’ si 2-7 gün,
%30,9’u 8 gün-1 ay önce kemoterapi almıştır. Tedavi sürecinde acil durumlar hakkında
%59,3’ü bilgilendirilmemiştir. (Çizelge 4.3).
Hastaların % 64,6’sı acil servise birden fazla başvuru yapmış, bunların %34,4’ü 0-1 gün
önce başvurmuştur. Hem ilk kez başvuranların hem tekrarlı başvuru yapanların başvuru
nedenlerinin başında ağrı gelmektedir. Hastaların yarıdan fazlası acil servise gelmeden
önce mevcut şikayetle başka bir kişi ya da kuruma başvurmamıştır (Çizelge 4.4).
54
Hastaların%74,5’i acile başvurmadan önce semptoma yönelik ilaç kullanmamış, ilaç
kullananların %33,8’i antipiretik kullanmıştır. Hastaların %86,8’i acile başvurmadan önce
semptomayönelik TAT yöntemi kullanmamıştır. TAT yöntemi kullananlar da en sık %59,4
oranla bitkisel çayları kullanmıştır (Çizelge 4.5).
.
Hastaların en sık yaşadıkları semptomlar halsizlik-yorgunluk (%51,4), ağrı (%44), bulantıkusma (%41,6) dır. Hastaların %36,6’i kanser tedavisi için TAT yöntemi kullanmış, bu
kişilerin en sık kullandıkları yöntem (%33,3) bitkisel tedavi ve çaylar olmuştur. TAT
yöntem kullanan hastalardan %70,8’si bir çeşit TAT yöntemi kullanmıştır (Çizelge 4.6).
Hastaların %64,1’i TAT yöntemlerine hastalıklarının tedavi sürecinde başvurmuşlar. Aile
bireyleri ve kendi bilgileri, akraba, arkadaş, komşu ve diğer kanser hastaları tavsiyeleri ile
bu yöntemleri kullanmıştır (Çizelge 4.7).
Hastaların %95,9’u evde sağlık bakımı almamıştır.
Acile başvuru nedeni olan semptoma ilişkin TAT yöntemi kullanma durumu ile yaş,
cinsiyet, öğrenim durumu arasında istatistiksel açıdan anlamlı fark bulunmamıştır (Çizelge
4.8).
Acile başvuru sayısı ile en son alınan tedavi ve metastaz durumu arasında istatistiksel
açıdan anlamlı fark bulunmamıştır. Kanser tanısı üzerinden geçen süre ile acile başvurusu
sayısı arasındaki fark istatistiksel olarak anlamlıdır (Çizelge 4.9).
Kemoterapi ve kemoterapi dışındaki tedavileri alan hastalar en sık ağrı (sırasıyla %22,6;
%28) semptomu ile acile başvurmuşlardır. Metastazı olan ve olmayan hastalar en sık ağrı
(sırasıyla %24,4; %24,2) semptomu ile acile başvurmuşlardır. Metastazı olan hastalarda sık
görülen şikayetlerin çeşitlendiği görülmektedir. Kanser tanısı 0-3 ay ve 4-11 ay olan
hastalar en sık ağrı (sırasıyla %32; %24,6), 1 yıl ve üzeri olan hastalar ise en sık nefes
darlığı (%20,7) semptomları ile acile başvurmuşlardır Kanser hastalarında tanı süresi
arttıkça sık görülen şikayetlerin çeşitlendiği görülmektedir. (Çizelge 4.10).
55
Kanserin tedavisi için TAT kullanma durumu ile en son alınan tedavi, metastaz durumu ve
tanı üzerinden geçen sürearasında istatistiksel açıdan anlamlı fark bulunmamıştır (Çizelge
4.11).
Sonuç olarak, acile başvuran kanser hastalarının önemli bir bölümünde metastaz
bulunmakta ve önemli bir kısmı da yakın zamanda kemoterapi almıştır. En sık başvuru
nedeni ağrı, ateş ve bulantı-kusmadır. Elde edilen bulgular, hastaların tedavi sürecinde
yakın izlem ve bakıma gereksinimleri olduğunu göstermektedir.
Kanser hastalarında
semptomlara yönelik ağrı yönetimi ve tedavi sürecinde enfeksiyonlardan koruma
uygulamaları ve antiemetik kullanımı gibi terapötik yaklaşımlar hastaların acil servise
başvurularını azaltabilir. Ancak acil hemşireleri de tedavisi devam eden kanser
hastalarında, kemoterapi yan etkisi olan semptomları tam ve zamanında sistematik olarak
değerlendirmeli, uygun tedavinin hızla başlamasını ve hemşirelik girişimlerinin
uygulanmasını sağlamalıdır. Hastaların ilaç uyumunun değerlendirilmesi, semptomları
gidermek için klasik kanser tedavisi dışında bir tedavi alıp almadığının sorgulanması TAT
güvenliği açısından hasta eğitimi için bir fırsat sağlayabilir aynı zamanda tedavi için yol
gösterici olabilir.
6.2. Öneriler
Araştırma sonuçları doğrultusunda aşağıdaki önerilerde bulunulmuştur:
1. Onkoloji hastasına tedavi uygulayan ekibin, hasta ve yakınlarını tedavinin yan
etkileri hakkında ayrıntılı olarak bilgilendirmesi
2. Acil hemşirelerinin, kanser hastalarının özellikleri ve acil bakım gereksinimleri
konularında bilgilenmeleri
3. Acile başvuran hastalar ve yakınlarına, tedavi yan etkileri ve semptomlarla baş
etme konusunda eğitim ve destek sağlanması
4. Tekrarlı başvuruların önlenmesi için risk grubu hastalara primer tedavi ekibi ile
işbirliği içinde uygun taburculuk planlamasının yapılması
5. Triaj görevlilerinin kanser hastalarının özellikleri ve gereksinimleri konusunda
bilgilenmeleri
6. Kanser hastalarının acil bakım gereksinimlerinin daha güvenli bir ortamda
karşılanması için bu hastalara uygun acil birimlerinin oluşturulması
56
57
KAYNAKLAR
1.
2.
3.
4.
5.
6.
7.
8.
9.
10.
11.
12.
13.
14.
15.
16.
Dedeli, Ö., Fadıloğlu, Ç., ve Uslu, R. (2008). Kanserli bireylerin fonksiyonel
durumları ve algıladıkları sosyal desteğin incelenmesi. Türk Onkoloji Dergisi, 23(3),
132-139.
İnternet: Türkiye İstatistik Kurumu, Ölüm Nedeni İstatistikleri, 2010, 2011 ve 2012.
Web: http://www.tuik.gov.tr/PreHaberBultenleri.do?id=15847 adresinden 22
Temmuz 2013’te alınmıştır.
Vandyk, A. D., Harrison, B. M., Macartney, G., Ross-White, A., andStacey, D.
(2012). Emergency department visits for symptoms experienced by oncology
patients: a systematic review. Support Care Cancer, 20, 1589-1599.
Bozdemir, N., Eray, O., Eken, C., Şenol, Y., Artaç, M., ve Samur, M. (2009).
Demographics, clinical presentations and outcomes of cancer patients admitted to the
emergency department.Turkish Journal of Medical Sciences, 39(2), 235-240.
Vallerand, A. H., Templin, T., Hasenau, S. M., and Riley-Doucet, C. (2007). Factors
that affect functional status in patients with cancer-related pain. Pain, 132, 82-30
Wells, N., Murphy, B., Wujcik, D., and Johnson, R. (2003). Pain-related distress and
ınterference with daily life of ambulatory patients with cancer with pain. Oncology
Nursing Forum, 30(6), 977-986.
Beck, S. L., Dudley, W. N., and Barsevick, A. (2005). Pain, sleep disturbance and
fatigue in patients with cancer: using a mediation model to test a symptom cluster.
Oncology Nursing Forum,32(3), E48-E55.
Koller, A., Miaskowski, C., Geest, S. D., Opitz, O., and Spichiger, E. (2013).
Supporting self-management of pain ın cancer patients: methods and lessons learned
from a randomized controlled pilot study. European Journal Of Oncology Nursing,
17, 1-8.
Koçak, S., Ertekin, B., Polat, M., Girişgin, S., ve Kara, H. (2012). Onkolojik
hastaların acil servise başvuru nedenleri. Sakarya Medical Journal, 2(1), 16-20.
Yaylacı, S., Topuzoğlu, A., ve Karcıoğlu, O. (2009). Acil servise başvuran kanser
hastalarının klinik karakteristikleri ve bir yıllık sağkalımları. Uluslararası
Hematoloji-Onkoloji Dergisi, 4(19), 213-222.
Tsai, S., Liu, L., Tang, S., Chen, J., and Chen M. (2010). Cancer pain as the
presenting problem ın emmergency departments: ıncidence and related factors.
Support Care Cancer, 18, 57-65.
İnternet: Sağlık Bakanlığı, Acil Sağlık Hizmetleri Yönetmeliği. Web:
http://www.saglik.gov.tr/TR/belge/1-510/acil-saglik-hizmetleri-yonetmeligi.html
adresinden 22 Temmuz 2013’te alınmıştır.
Ahn, S., Lee, Y-S., Lim, K. S., and Lee, J-L. (2012). Emergency department cancer
unit and management of oncologic emergencies: experience in Asan medical center.
Support Care Cancer, 20, 2205-2210.
Mayer, D. K., Travers, D., Wyss, A., Leak, A., and Waller, A. (2011). Why do
patients with cancer visit emergency departments? results of a 2008 population study
in north carolina. American Society of Clinical Oncology, May 23, 1-8.
Jocham, H. R., Dassen, T., Widdershoven, G., and Halfens, R. (2006). Quality of life
in palliative care cancer patients: a literature review. Journal of Clinical Nursing, 15,
1188-1195.
Cancer Control Knowledge into Action WHO Guide for Effective Programmes
Palliative Care.
58
17.
18.
19.
20.
21.
22.
23.
24.
25.
26.
27.
28.
29.
30.
31.
32.
33.
34.
35.
Özer Ö., ve Şantaş, F. (2012): Kamunun sunduğu evde bakım hizmetleri ve
finansmanı. Acıbadem Üniversitesi Sağlık Bilimler Dergisi, 3(2), 96-103.
İnternet: Koç, O. (2011). Türkiye’de Evde Sağlık Hizmetleri. Web:
www.sgb.saglik.gov.tr/.../3_dr_orhan_koc_hastane_rolleri_evde_bakim_hizmetler
adresinden 15 Haziran 2014’te alınmıştır.
Subaşı, N., ve Öztek, Z. (2006). Türkiye’de karşılanamayan bir gereksinim: evde
bakım hizmeti. TSK Koruyucu Hekimlik Bülteni, 5 (1), 19-31.
Duran Taşçı, E. (2011). Kanser tedavisinin yan etkilerine yönelik alternatif
uygulamalar. Süleyman Demirel Üniversitesi Tıp Fakültesi Dergisi, 18(2), 72-77.
Uçan, Ö., ve Ovayolu, N. (2007). Kanser ağrısının kontrolünde kullanılan
nonfarmakolojik yöntemler. Fırat Sağlık Hizmetleri Dergisi, 2(4), 123-133.
Özçelik, H., ve Fadıloğlu, Ç. (2009). Kanser hastalarının tamamlayıcı ve alternatif
tedavi kullanım nedenleri. Türk Onkoloji Dergisi, 24(1), 48-52.
Kav, S., Hanoğlu, Z., ve Algıer, L. (2008). Türkiyede kanserli hastalarda
tamamlayıcı ve alternatif tedavi yöntemlerinin kullanımı: literatür taraması.
Uluslararası Hematoloji-Onkoloji Dergisi, 1(18), 32-38.
Ovayolu, Ö., ve Ovayolu, N. (2013). Semptom yönetiminde kanıt temelli
tamamlayıcı yöntemler. Erciyes Üniversitesi Sağlık Bilimleri Fakültesi Dergisi, 1(1),
83-98.
İnternet: Sağlık Bakanlığı. Geleneksel, tamamlayıcı ve alternatif tıp uygulamaları
yönetmeliği. Web: http://www.saglik.gov.tr/TR/dosya/1-88395/h/gtat-yonetmeliktaslagi.pdf adresinden 23 Temmuz 2014 tarihinde alınmıştır.
Ertem, G., Kalkım, A., Bulut, S., ve Sevil, Ü. (2009). Radyoterapi alan hastaların
evde bakım gereksinimleri ve yaşam kaliteleri. Maltepe Üniversitesi Hemşirelik
Bilim ve Sanatı Dergisi, 2(2), 3-12.
Usta Yeşilbakan, Ö., Durmaz Akyol, A., Çetinkaya, Y., Altın, T., ve Ünlü, D.
(2005). Kemoterapi tedavisi alan hastaların tedaviye bağlı yaşadıkları semptomlar ve
yaşam kalitesine olan etkisinin incelenmesi. Ege Üniversitesi Hemşirelik Yüksek
Okulu Dergisi, 21(1), 13-31.
İnternet: Türk Kanser Araştırma ve Savaş Kurumu Derneği, Kanser İstatistikleri.
Web: http://www.turkcancer.org/newsfiles/61dunya_kanser_istatistikleri.pdf
adresinden 20 Ocak 2014’te alınmıştır.
İnternet: Türkiye Halk Sağlığı Kurumu Kanser Daire Başkanlığı, 2009 Kanser
İnsidansları. Web: http://www.kanser.gov.tr/daire-faaliyetleri/kanser-istatistikleri.
html adresinden 20 Ocak 2014’te alınmıştır.
İçli, F., ve Akbulut, H. (Editörler). (1997). Tıbbi onkoloji, Ankara: Antıp Anonim
Şirketi Tıp Kitapları ve Bilimsel Yayınlar, 1-15, 97-104.
Bag, B. (2013). Kanser hastalarında uzun dönemde görülen psikososyal sorunlar.
Psikiyatride Güncel Yaklaşımlar, 5(1), 109-126.
Onat, H. Kanser Tanısından Tedaviye Geçiş Süresi, içinde Onat, H., ve Molinas
Mandel, N. (Editörler).(2002). Kanser hastasına yaklaşım, İstanbul: Nobel Tıp
Kitabevleri, 87-93.
Onat, H. Kanser Hastasına Yaklaşım, içinde Erol, Ç., ve Onat, H. (Editörler). (2008).
Onkoloji, Ankara: MN Medikal & Nobel Tıp Kitap Sarayı, 1-6.
İnternet: Türkiye Halk Sağlığı Kurumu Kanser Daire Başkanlığı, Kanser Tedavisi.
Web: http://www.kanser.gov.tr/kanser/kanser-tedavisi/32-cerrahi-tedavi.
html adresinden 20 Ocak 2014’te alınmıştır.
İnternet: Dünya Sağlık Örgütü Uluslararası Kanser Araştırmaları Kurumu, Dünya
Kanser Raporu 2008. Web: http://whqlibdoc.who.int/publications/
2009/9789283204237_tur_p1-104.pdf adresinden 20 Ocak 2014’te alınmıştır.
59
36.
37.
38.
39.
40.
41.
42.
43.
44.
45.
46.
47.
48.
49.
50.
51.
52.
53.
54.
Çayır, Y., ve Işık, M. (2012). Terminal dönem kanser hastalarında evde sağlık
hizmetleri. Smyrna Tıp Dergisi, 87-89.
İnternet: Türkiye Halk Sağlığı Kurumu Kanser Daire Başkanlığı, Kanser Tedavisinde
Radyasyon. Web: http://www.kanser.gov.tr/kanser/kanser-tedavisi
/36-radyasyon.html adresinden 20 Ocak 2014’te alınmıştır.
Karabulutlu, Ö. (2009). Kemoterapi alan hastalarda semptom yönetimi ve yaşam
kalitesinin sürdürülmesi. İstanbul Üniversitesi Florance Nightingale Hemşirelik
Dergisi, 17(3), 218-225.
Üstüner, Z., ve Taş, F. Kanser Tedavi Prensipleri, içinde Erol, Ç., ve Onat, H.
(Editörler). (2008). Onkoloji, Ankara: MN Medikal & Nobel Tıp Kitap Sarayı, 4367.
İnternet: Türkiye Halk Sağlığı Kurumu Kanser Daire Başkanlığı, Biyolojik Tedavi.
Web: http://www.kanser.gov.tr/kanser/kanser-tedavisi
/31-biyolojik-tedavi.html adresinden 20 Ocak 2014’te alınmıştır.
Omay, S. B. (2006). Nöro-onkolojide immunoterapi. Türk Nöroşirürji Dergisi, 16(1),
23-24.
Gabriel, J. (2012). Acute oncological emergencies. Nursing Standard, 27(4), 35-42.
İnternet: Demirkazık, A. ve Altun, R. (2003). Onkolojik Aciller. Web:
http://www.yogunbakimdergisi.org/managete/fu_folder/2004-04/html/2004-4-4-232243.html adresinden 23 Temmuz 2014’te alınmıştır.
Keskin, S. ve Eralp, Y. (2011). Onkolojik aciller. Klinik Gelişim, 24, 10-13.
Atalay, F., Ernam, D. ve Atikcan, Ş. (2001). Akciğer kanseri ve plevral efüzyon.
Solunum Hastalıkları, 12, 274-278.
Grant, M., and Kravits, K. (2000). Symptoms and their ımpact on nutrition. Seminars
In Oncology Nursing, 16(2), 113-121.
Erdine, S. Kanser Ağrısı, içinde Onat, H., ve Molinas Mandel, N. (Editörler).(2002).
Kanser hastasına yaklaşım, İstanbul: Nobel Tıp Kitabevleri, 261-274.
Weinstein, S. M., Anderson, P. R., Yasko, A. W., and Driver, L. Pain Management,
in Pazdur, R., Coi, L. R., Hoskins, W. J., and Wagman, L. D. (Edited by). (2007).
Cancer management a multidisciplinary approach, United States: CMP Media LLC,
859-872.
Kutlutürkan, S. (2011). Kanser ve ağrı kontrolü. Turkish Armed Forces Preventive
Medicine Bulletin, 10(6), 751-758.
Yennurajalingam, S., and Bruera, E., Fatigue and Dyspnea, in Pazdur, R., Coi, L. R.,
Hoskins, W. J., and Wagman, L. D. (Edited by). (2007). Cancer management a
multidisciplinary approach, United States: CMP Media LLC, 917-928.
Turna, H. Kanser Hastasında Pulmoner Sorunlar, içinde Onat, H., ve Molinas
Mandel, N. (Editörler).(2002). Kanser hastasına yaklaşım, İstanbul: Nobel Tıp
Kitabevleri, 175-176.
Molinas Mandel, N. Kanser Hastasında Gastrointestinal Sorunlar, içinde Onat, H., ve
Molinas Mandel, N. (Editörler).(2002). Kanser hastasına yaklaşım, İstanbul: Nobel
Tıp Kitabevleri, 133-142.
Saip, P., ve Yazar, A. Kanser ve Tedavisine Bağlı Geç Etkiler, içinde Erol, Ç., ve
Onat, H. (Editörler). (2008). Onkoloji, Ankara: MN Medikal & Nobel Tıp Kitap
Sarayı, 231-236.
Grunberg, S. M., and Siebel, M., Management of Nausea and Vomiting, in Pazdur,
R., Coi, L. R., Hoskins, W. J., and Wagman, L. D. (Edited by). (2007). Cancer
management a multidisciplinary approach, United States: CMP Media LLC, 873884.
60
55.
56.
57.
58.
59.
60.
61.
62.
63.
64.
65.
66.
67.
68.
69.
70.
71.
Özet, A., Arpacı, F., Kömürcü, Ş., Öztürk, B., Ataergin, S., Işıkhan, H., ve Erdoğdu,
E. (2001). Kemoterapi süresinde hasta ve yakınlarının sıklıkla karşılaştıkları
sorunlar ve çözümleri, Ankara: GATA Basımevi, 9-24.
Loprinzi, C., and Jatoi, A., Anorexia and Cachexia, in Pazdur, R., Coi, L. R.,
Hoskins, W. J., and Wagman, L. D. (Edited by). (2007). Cancer management a
multidisciplinary approach, United States: CMP Media LLC, 929-934.
Breen, S. J., Baravelli, C. M., Schofield, P. E., Jefford, M., Yates, P. M., and Aranda,
S. K. (2009). Is symptom burden a predictor of anxiety and depression in patients
with cancer about to commence chemotherapy?.Medical Journal of Avustralia,
190(7), 99-104.
Altun, R., ve Özden, A. (2004). Tamamlayıcı ve alternatif tıp. Güncel
Gastroenteroloji, 8(3), 231-235.
Tuna Malak, A., Karayurt, Ö., Demir, E., and Sami Yümer, A. (2009).
Complementary and alternative medicine in cancer patients - analysis of ınfluencing
factors in turkey. Asian Pacific Journal of Cancer Prevention, 10, 1083-1088.
Malossiotis, A., Fernadez-Ortega, P., Dud, D., Ozden, G., Scott, J. A., Panteli, V.,
Margulies, A., Browall, M., Magri, M., Selvekerova, S., Madsen, E., Milovics, L.,
Bruyns, I., Gudmundsdottir, G., Hummerston, S., Ahmad, A. M-A., Platin, N.,
Kearney, N., and Patiraki, E. (2005). Use of complementary and alternative medicine
ın cancer patients: a european survey. Annals of Oncology, 16, 655–663.
Uğurluer, G., Karahan, A., Edirne, T., ve Şahin, H. A. (2007). Ayaktan kemoterapi
ünitesinde tedavi alan hastaların tamamlayıcı ve alternatif tıp uygulamalarına
başvuru sıklığı ve nedenleri. Van Tıp Dergisi, 14(3), 68-73.
Erdoğan, Z., ve Çınar, S. (2011). Reiki: eski bir iyileştirme sanatı-modern hemşirelik
uygulaması. Kafkas Tıp Bilimleri Dergisi, 1(2), 86-91.
Akgül, E. (2009). Türkiye’nin farklı illerindeki kanser hastalarında tamamlayıcı ve
alternatif tedavi kullanımı, Yayınlanmamış Yüksek Lisans Tezi, Afyon Kocatepe
Üniversitesi Sağlık Bilimleri Enstitüsü, Afyon.
Turan, N., Öztürk, A., ve Kaya, N. (2010). Hemşirelikte yeni bir sorumluluk
alanı:tamamlayıcı terapi. Maltepe Üniversitesi Hemşirelik Bilim ve Sanatı Dergisi,
3(1), 93-98.
Kılıç, M. ve Öztunç, G. (2012). Ağrı kontrolünde kullanılan yöntemler ve hemşirenin
rolü. Fırat Sağlık Hizmetleri Dergisi, 7(21), 35-51.
Kılıçaslan, C. Bozan, H. Oktay, C. ve Göksu, E. (2005). Türkiye’de acil servise
başvuran hastaların demografik özellikleri. Türkiye Acil Tıp Dergisi, 5(1), 5-13.
Setoguchi, S., Earle, C. C., Glynn, R., Stedman, M., Polinski, J., Corcoran, C. P. and
Haas, J. S. (2010). Testing cancer quality measures for end-of-life care. Effective
Health Care Research Report Number 21, 1-45.
Gültekin, M., ve Boztaş, G. (Editörler). (2014). Türkiye kanser istatistikleri, Türkiye
Halk Sağlığı Kurumu, 41-43.
Chen, M-L., and Chang, H-K. (2004). Physical symptom profiles of depressed and
nondepressed patients with cancer. Journal of Palliative Medicine, 18, 712-718.
Jain, P. N. Parab, S. Y. and Thota, R. S. (2013). A prospective, non-interventional
study of assessment and treatment adequacy of pain in the emergency department of
a tertiary care cancer hospital. Indian Journal of Palliative Care, 19(3), 152-157.
Minami, S., Yamamoto, S., Ogata, Y., Takeuchi, Y., Hamaguchi, M., Koba, T.,
Futami, S., Nishjima, Y., and Komuta, K. (2013). Emergency department visits after
hours by lung cancer patients in japan. Support Care Cancer, 21, 2443-2451.
61
72.
73.
74.
75.
76.
77.
78.
79.
80.
81.
82.
83.
84.
85.
86.
87.
Livingston, P. M., Craike, M., and Considine, J.(2011). Unplanned presentations to
emergency departments due to chemotherapy ınduced complication: opportunities
for ımproving service delivery. Australasian Emergency Nursing Journal, 14, 62-68.
Ernst, E. (2000). Prevalence of use of complementary/alternative medicine: a
systematic review. Bulletin of the World Health Organization, 78(2), 252-257.
Barbera, L., Atzema, C., Sutradhar, R., Seow, H., Howell, D., Husain, A., Sussman,
J., Earle, C., Liu, Y., and Dudgeon, D. (2013). Do patient-reported symptoms predict
emergency department visits in cancer patients? a population-based analysis. Annals
of Emergency Medicine, 61(4). 427-437.
Swenson, K. K., Rose, M. A., Ritz, L., Murray, C. L., and Adlis, S. A. (1995).
Recognition and evaluation of oncology-related symptoms ın the emergency
department. Annals of Emergency Medicine, 26(1), 12-17.
Başer, S., Erdur, B., Türkçüer, İ., Dursunoğlu, N., Uğurlu, E., Bukıran, A., ve
Evyapan, E. (2008). Akciğer kanserli olguların acil servis başvuruları. Akademik Acil
Tıp Dergisi, 7(2), 21-24.
Considine, J., Livingston, P., Bucknall, T., and Botti, M. (2009). A review of the role
of emergency nurses in management of chemotheraphy-related complications.
Journal of Clinical Nursing, 18, 2649-2655.
Kuzeyli Yıldırım, Y. Uyar, M. Fadıllıoğlu, Ç. (2005). Kanser ağrısı ve yaşam
kalitesine etkisi. Ağrı, 17(4), 17-21.
Gültekin, M. ve ark. (2010). Türkiye’de Palyatif Bakım Hizmetlerinin Mevcut
Durumu. Türk Jinekolojik Onkoloji Dergisi, 1, 1-6.
Shahnazi, H., Saryazdi, H., Sharifirad, G., Hasanzadeh, A., Charkazi, A. and Moodi,
M. (2012). The survey of nurse’s knowledge and attitude toward cancer pain
management: application of health belief model. Journal of Education and Health
Promotion, 1, 1-4.
Yavuzşen, T. ve Kömürcü, Ş. (2008). Kanser hastalarında halsizlik semptomunun
değerlendirilmesi ve birlikte görülen klinik problemler. Gülhane Tıp Dergisi, 50,
141-146.
Akçay, D., ve Gözüm, S. (2012). Kemoterapi alan meme kanserli hastalarda,
kemoterapinin yan etkilerine ilişkin verilen eğitim ve evde izlemin yaşam kalitesine
etkisinin değerlendirilmesi. Meme Sağlığı Dergisi, 8(4), 191-199.
Yamagishi, A., Morita, T., Miyashita, M., and Kimura, F. (2009). symptom
prevalence and longitudinal follow-up in cancer outpatients receiving
chemotheraphy. Journal of Pain and Symptom Management, 37(5), 823-830.
Courtney, D. M., Aldeen, A. Z., Gorman, S. M., Handler, J. A., Trifilio, S. M.,
Parada, J. P., Yarnold, P.R., and Bennett, C. L. (2007). Cancer-associated
neutropenic fever: clinical outcome and economic costs of emergency department
care. The Oncologist, 12, 1019-1026.
Özdemir, Ü. ve Taşcı, S. (2013). Kronik hastalıklarda psikososyal sorunlar ve bakım.
Erciyes Üniversitesi Sağlık Bilimleri Fakültesi Dergisi, 1(1), 57-72.
İnternet: World Health Organization, Noncommunicable Diseases Country Profiles
2011, Web: http://whqlibdoc.who.int/publications/2011/9789241502283_
eng.pdf adresinden 14 Temmuz 2014’te alınmıştır.
İnternet: TÜSİAD, Sürdürülebilir sağlık sistemi için kronik hastalık yönetiminde
elektronik sağlık kayıtlarının rolü, Web: http://www.tusiad.org.tr/__rsc/shared/file/
SurdurulebilirSaglikRaporu-Haziran2012.pdf adresinden 14 Temmuz 2014’te
alınmıştır.
62
88.
89.
90.
91.
92.
93.
94.
95.
96.
97.
98.
99.
100.
101.
102.
103.
104.
Sogaard, M., Thomsen, R. W., Bossen, K. S., Sorensen, H. T., and Norgaard, M.
(2013). The ımpact of comorbidity on cancer survival: a review. Clinical
Epidemiology, 5(1), 3-29.
Agra Varela, Y. Sacristan Rodea, A. Pelayo Alvarez, M. and Fernandez J. (2003).
Relationship between quality of life and various models of home care in terminal
oncology patients from a health area of madrid. Rev Esp Salud Publica, 77, 567-579.
Çataka, B., Kılınç, A. S., Badıllıoğlu, O., Sütlü, S., Erkan Sofuoğlu, A., ve Aslan, D.
(2012). Burdur’da evde sağlık hizmeti alan yaşlı hastaların profili ve evde verilen
sağlık hizmetleri. Türkiye Halk Sağlığı Dergisi, 10(1), 13-21.
Ünsar, S., Yıldız Fındık, Ü., Kurt, S., ve Özcan, H. (2007). Kanserli hastalarda evde
bakım ve semptom kontrolü. Fırat Sağlık Hizmetleri Dergisi, 2(5), 89-106.
Aydın, G. (2005). Akciğer kanserinde sık görülen semptomlar ve tedavi yaklaşımları.
Solunum, 7(2), 85-94.
Hintistan, S., Çilingir, D., Nural, N., ve Akkaş Gürsoy, A. (2012). Hematolojik
kanserli hastaların kemoterapiye bağlı yaşadıkları semptomlara yönelik
uygulamaları. Gümüşhane Üniversitesi Sağlık Bilimleri Dergisi, 1(3), 153-164.
Afşar, F., ve Pınar, R. (2003). Kanser hastalarında ağrı ve ağrı ile başetme
yöntemlerinin değerlendirilmesi. Atatürk Üniversitesi Hemşirelik Yüksekokulu
Dergisi, 6(3), 19-28.
Whitner, K. M., Pruemer, J. M., Nahleh, Z. A., and Jazieh, A. R. (2006). Symptom
management needs of oncology outpatients. Journal of Palliative Medicine, 9(3),
628-630.
Kurt, M. E., Given, B., Kurtz, J. C., and Given, C. W. (1994). The ınteraction of age
symptoms and survival status on physical and mental health of patients with cancer
and their families. Cancer Supplement, 74(7), 2071-2078.
Aydın Bektaş, H. (2009). Kanserli bireylerde fonksiyonel durumun önemi. Atatürk
Üniversitesi Hemşirelik Yüksekokulu Dergisi, 12(3), 54-60.
Kurt Sadırlı, S., ve Ünsar, S. (2009). Kanserli hastalarda Edmonton Semptom
Tanılama Ölçeği (ESTÖ): türkçe geçerlilik ve güvenirlik çalışması. Fırat Sağlık
Hizmetleri Dergisi, 4(11), 79-95.
Skrutkowski, M., Saucier, A., Eades, M., Swidzinski, M., Ritchie, J., Marchionni, C.,
and Ladouceur, M. (2008). Impact of pivot nurse in oncology on patients with lung
or breast cancer: symptom distress, fatigue, quality of life, and use of healthcare
resources. Oncology Nursing Forum, 34(6), 948-954.
Sağkal, T., Demiral, S., Odabaş, H., ve Altunok, E. (2013). Kırsal kesimde yaşayan
yaşlı bireylerin tamamlayıcı ve alternatif tedavi yöntemlerini kullanma durumları.
Fırat Üniversitesi Sağlık Bilimleri Tıp Dergisi, 27(1), 19-26.
Richardson, M. A., Sanders, T., Palmer, J. L., Greisinger, A., and Singletary, E.
(2000). Complementary/alternative medicine use in a compreh8ensive cancer center
and the ımplications for oncology. Journal of Clinical Oncology, 18(13), 2505-2514.
Yavuz, M., İlçe, A. Ö., Kaymakçı, Ş., Bildik, G., ve Dıramalı, A. (2007). Meme
kanserli hastaların tamamlayıcı ve alternatif tedavi yöntemlerini kullanma
durumlarının incelenmesi. Türkiye Klinikleri, 27, 680-686.
Tas, F., Ustuner, Z., Can, G., Eralp, Y., Camlıca, H., Basaran, M., Karagol, H.,
Sakar, B., Dıscı, R., and Topuz, E. (2005). The prevalence and determinants of the
use of complementary and alternative medicine ın adult turkish cancer patients. Acta
Oncologica, 44, 161-167.
Karacan, Y., Akkuş, Y., Akdemir, N., Göker, H., Aksu, S., Sucak, G. A., Özet, G.,
Tekinalp, A., Özkocaman, V., Ali, R., Özkalemkaş, F., ve İlhan, O. (2012). Kök
63
105.
106.
107.
108.
109.
110.
111.
112.
113.
114.
115.
116.
117.
hücre nakli hastalarında tamamlayıcı ve alternatif tedavi kullanımı. Uludağ
Üniversitesi Tıp Fakültesi Dergisi, 38(1), 1-6.
Turhal, N. S., Sevinc, A., Yalçın, S., Sezgin, C., Yamac, D., Doğan, M., Ozyilkan,
O., Kilickap, S., Ozdemir, F., and Cabuk, D. (2012). The association between sociodemographic parameters and the use of complementary interventions in cancer
patients in Turkey: a Turkish oncology group study. Journal of Cancer Therapeutics
& Research, 1-5.
Lee, M. M., Lin, S. S., Wrensch, M. R., Adler, S. R., and Eisenberg. (2000).
Alternative therapies used by women with breast cancer ın four ethnic populations.
Journal of The National Cancer Institute, 92(1), 42-47.
Cassileth, B. R., and Deng, G. (2004). Complementary and alternative therapies for
cancer. The Oncologist, 9, 80-89.
Shumay, DM., Maskarinec, G., Kakai, H., and Gotay, CC. (2001). Why some cancer
patients choose complementary and alternative medicine instead of conventional
treatment. Journal Fam Pract, 50(12), 1067.
Rojas-Cooley, M. T., and Grant, M. (2009). Complementary and alternative
medicine: oncology nurses’ knowledge and attitudes. Oncology Nursing Forum,
36(2), 217-224.
Adam, M., and Jewell, A. P. (2007). The use of complementary and alternative
medicine by cancer patients. International Seminars in Surgical Oncology, 4(10), 17.
Erbaycu, A. E., Gülpek, Tuksavul F., Uslu, Ö., ve Güçlü, S. Z. (2010). Akciğer
kanserinde çeşitli bitkisel ve diğer karışımların kullanımına sosyo-demografik ve
tümöte bağlı faktörlerin etkisi (akciğer kanserinde tamamlayıcı tedavi kullanımı).
Türkiye Toraks Dergisi, 11: 117-120.
Pehlivan, S., Yıldırım, Y., ve Fadıloğlu, Ç. (2013). Kanser, kültür ve hemşirelik.
Acıbadem Üniversitesi Sağlık Bilimleri Dergisi, 4(4), 168-174.
Elçigil, A. (2012). Palyatif bakım hemşireliği. Gülhane Tıp Dergisi, 54, 329-334.
Jonas, J., Horgas, A., and Yoon, S-J. (2011). Use of complementary and alternative
therapies to manage cancer-related symptoms in hospitalized patients. University of
Florida Journal of Undergraduate Research, 12(3), 1-7.
Rojas-Cooley, M. T., and Grant, M. (2009). Complementary and alternative
medicine: oncology nurses’ knowledge and attitudes. Oncology Nursing Forum,
36(2), 217-224.
Wanchai, A., Armer, J. M., and Stewart, B. R. (2010). Complementary and
alternative medicine use among women with breast cancer: a systematic review.
Clinical Journal of Oncology Nursing, 14(4), E45-E55.
Hann, D. M., Baker, F., Denniston, M. M., and Winter, K. (2004). Oncology
professionals’ views of complementary therapies: a survey of physicians, nurses, and
social workers. Cancer Control, 11(6), 404-410.
64
65
EKLER
66
EK 1. Kanser hastalarının acil servise başvuru nedenleri ve semptomlarla baş etmede
kullandıkları yöntemler anket formu
Başvuru Tarihi ve Saati:
1-Hastalarla
İlgili Kişisel
Bilgiler
2-Hastalık
ve Tedavi
Özellikleri
1-YAŞ
………………..
2-CİNSİYET
a)Kadın
b)Erkek
3- EĞİTİM DURUMU
a)Okur-yazar değil
d)Lise Mezunu
b)İlkokul mezunu
e)Üniversite mezunu
c)Ortaokul mezunu
f)Üniversite ve üstü mezun
4-MEDENİ HALİ
a)Evli
c)Boşanmış
b)Bekar
d)Eşi ölmüş
5-MESLEĞİ
a)Ev hanımı
f)İşçi
b)Serbest meslek
g)İşsiz
c)Devlet memuru
h)Öğrenci
d)Özel sektör çalışanı
ı)Diğer………………….
e)Emekli
6- AİLENİZDE KİŞİ BAŞINA DÜŞEN AYLIK GELİR NEDİR?
a) 1000 TL altı
d)3001-4000 TL
b)1000-2000 TL
e)4000 TL üzeri
c)2001-3000TL
1-MEVCUT OLAN KRONİK HASTALIKLAR
a)DM
e)KOAH
b)KBY
f)SVO
c)Hipertansiyon
h)Kalp Yetmezliği
d)Koroner Arter Hastalığı
ı) Diğer………………….
2-MEVCUT OLAN KANSER TİPİ
a)Mide
d)Kolon
g)Mesane
j)Over
b)Meme
e)Lösemi
h)Karaciğer
k)Diğer………
c)Akciğer
f)Rektum
ı)Prostat
3-KANSER TANISININ TARİHİ
……..Yıl ………Ay
4-METASTAZ DURUMU
a)Var
Nereye?…………………………………………………………...
b)Yok
5-ALINAN STANDART TEDAVİ YÖNTEMİ
a)Kemoterapi
c)Cerrahi Tedavi
b)Radyoterapi
d)İmmünoterapi
6-EN SON ALINAN TEDAVİ
a)Kemoterapi
c)Cerrahi Tedavi
b)Radyoterapi
d)İmmünoterapi
7- SON TEDAVİNİN ALINDIĞI GÜN
…………………………………………
67
EK 1. (devam) Kanser hastalarının acil servise başvuru nedenleri ve semptomlarla baş
etmede kullandıkları yöntemler anket formu
2-Hastalık ve
Tedavi
Özellikleri
3-Acil Servise
Başvuru
Sıklığı ve
Başvuru
Nedenleri
4Semptomlarla
Baş Etmede
Kullanılan
Yöntemler
ve Kullanım
Sıklıkları
8-TEDAVİ SÜRECİNDE VE SONRASINDA ONKOLOJİ
DOKTORUNUZ YA DA HEMŞİRENİZ ACİL SERVİSE
BAŞVURULMASI GEREKEN DURUMLARA İLİŞKİN OLARAK
SİZİ BİLGİLENDİRDİLER Mİ?
a)Evet
Hangi durumlar?...........................................................................
b)Hayır
9- KEMOTERAPİDEN SONRA ATEŞ ÖLÇMENİZ GEREKTİĞİ
SÖYLENDİ Mİ/ÖĞRETİLDİ Mİ?
a) Evet
b) Hayır
1- MEVCUT HASTALIĞINIZDAN DOLAYI SON 1 YIL İÇİNDE
ACİL SERVİSE KAÇ KEZ BAŞVURDUNUZ?
a)Daha önce başvurmadım
d)3 kez başvurdum
b)1 kez başvurdum
e)4 ve daha fazla kez
başvurdum
c)2 kez başvurdum
2-MEVCUT HASTALIĞINIZ İLE İLGİLİ OLARAK EN SON ACİL
SERVİSE NE ZAMAN BAŞVURDUNUZ?
a)…………saat önce
c)…………hafta önce
b)………… gün önce
d)…………ay önce
3-DAHA ÖNCE ACİL SEVİSE HANGİ ŞİKAYETLE
BAŞVURDUNUZ?
…………………………………………………………………………
4- BUGÜN ACİL SERVİSE HANGİ ŞİKAYETLE
BAŞVURDUNUZ?
…………………………………………………………………………
5-BU ŞİKAYETİNİZLE İLGİLİ OLARAK BAŞKA BİR SAĞLIK
HİZMETİ BİRİMİNE BAŞVURDUNUZ MU?
a)Aile hekimi
d)Telefonla danışma (kime?)
b)Poliklinik
e)Hayır
c)Onkoloji doktoru
1-BU ŞİKAYETİNİZ İÇİN HERHANGİ BİR İLAÇ UYGULADINIZ
MI? NE UYGULADINIZ BELİRTİNİZ.
a)Evet
…………………………………………………………………
b)Hayır
2- BU ŞİKAYETİNİZ İÇİN ACİL SERVİSE BAŞVURMADAN
ÖNCE İLAÇ DIŞI BİR YÖNTEM KULLANDINIZ MI?
a) Evet
b) Hayır
3-KULLANDIĞINIZ İLAÇ DIŞI YÖNTEM NEDİR?
…………………………………………………………………………
4- MEVCUT HASTALIĞINIZLA İLGİLİ OLARAK YAŞADIĞINIZ
DİĞER ŞİKAYETLER NELERDİR?
…………………………………………………………………………
68
EK 1. (devam) Kanser hastalarının acil servise başvuru nedenleri ve semptomlarla baş
etmede kullandıkları yöntemler anket formu
5-MEVCUT HASTALIĞINIZLA İLGİLİ OLARAK YAŞADIĞINIZ
BU ŞİKAYETLER İÇİN İLAÇ DIŞI HERHANGİ BİR YÖNTEM
KULLANDINIZ MI?
a) Evet
b) Hayır
6-KULLANDIĞINIZ İLAÇ DIŞI YÖNTEMLER NEDİR?
Uygulanan
Ne amaçla
Ne sıklıkla
Beklenilen sonuca
yöntem
uygulandı
uygulandı
ulaşıldı mı?
……………
……………… ……………… ……………………
4Semptomlarla
Baş Etmede
Kullanılan
Yöntemler
ve Kullanım
Sıklıkları
……………
………………
………………
……………………
……………
………………
………………
……………………
……………
………………
………………
……………………
…………......
………………
………………
……………………
......................
………………
………………
……………………
......................
………………
………………
……………………
......................
………………
………………
……………………
......................
..
7-BU YÖNTEMLERE HASTALIĞIN HANGİ AŞAMASINDA
BAŞVURDUNUZ?
a)Hastalığın başlangıç aşamasında
b)Tedavi süreci içinde
c)Tedavi bittiğinde sonuç alamayacağımı anladığımda
5- Bu
Kullandığınız
Yöntemlerin
Maliyeti
Nedir?
6-Bu
Yöntemlere
Kimlerin
Tavsiyesi İle
Başvurdunuz
?
7- Mevcut
Hastalığınızla
İlgili Olarak
Evde Sağlık
Bakımı
Aldınız Mı?
a)Çok ucuz
b)Uygun
c)Bütçemi sarsacak kadar pahalı
a)Aile bireyleri
b)Kendi bilgilerim
c)Akrabalar
d)Arkadaşlar
e)Komşular
f)Gazete, dergi, internet vb. yayın organları
g)Doktor, hemşire vb. sağlık personeli
h)Diğer………………………………….
a) Evet
Kaç kez?…………..
Hangi amaçla?…………………
Ne tür bir hizmet aldınız?.............................
Ziyareti kim gerçekleştirdi?………………..
b)Hayır
69
EK 2. Etik kurul izni
70
EK 2. (devam) Etik kurul izni
71
EK-3. Anket kurul izni
72
EK-3. (devam) Anket kurul izni
73
EK 4. Hasta onam formu
‘Kanser Hastalarının Acil Servise Başvuru Nedenleri Ve Semptomlarla Baş Etmede
Kullandıkları Yöntemler’ isimli bir çalışmada yer almak üzere davet edilmiş
bulunmaktasınız. Bu çalışmaya davet edilmenizin nedeni sizde kanser hastalığının
görülmüş olmasıdır. Bu çalışma, araştırma amaçlı olarak yapılmaktadır ve katılım
gönüllülük esasına dayalıdır. Bu araştırma kapsamında size herhangi bir girişim
yapılmayacaktır ancak; size ait bazı bilgiler elde etmek istediğimiz için izninizi almak
amacı ile bu form hazırlanmıştır. Çalışmaya katılmayı kabul ettiğiniz takdir de parasal yük
altına girmeyeceksiniz ve size de herhangi bir ödeme yapılmayacaktır. Size ait bilgilerin,
kimliğiniz açıklanmamak kaydı ile bilimsel amaçla kullanımını onaylar iseniz bu formu
imzalamanız istenecektir. Bu araştırma, GATA Acil Anabilim Dalında, Hem. Emine
BAYRAK’ın sorumluluğu altındadır.
Katılımcı
Adı, soyadı:
Adres:
Tel:
İmza:
Tarih:
74
ÖZGEÇMİŞ
Kişisel bilgiler
Soyadı, adı
: BAYRAK, Emine
Uyruğu
: T.C.
Doğum tarihi ve yeri
: 08/06/1986 Tekirdağ
Medeni hali
: Bekar
Telefon
: 0 (312) 304 30 47
e-posta
: [email protected]
Eğitim Derecesi
Okul/Program
Mezuniyet Yılı
Yüksek lisans
Gazi Üniversitesi/HemşirelikProgramı
Devam Ediyor
Lisans
GATA Hemşirelik Yüksekokulu
2008
Lise
Tekirdağ Namık Kemal Lisesi (Y.D.A) 2004
İş Deneyimi, Yıl
Çalıştığı Yer
Görev
02/2009- devam ediyor
GATA Acil Tıp AD
Hemşire
07/2008-02/2009
GATA Genel Cerrahi (Y.B.Ü)
Stajyer Hemşire
Yabancı Dili
İngilizce
Yayınlar
-
Hobiler
Kitap okuma, Müzik dinlemek
GAZİ GELECEKTİR...