M. Coşan Terek
Ege Üniversitesi Tıp Fakültesi
Kadın Hastalıkları ve Doğum Anabilim dalı
Sunum akışı
¢
Tek başına yüksek riskli HPV saptanmasında ne yapılmalı?
¢
Tek başına kolposkopi servikal biopsi alınmadan yeterli mi?
¢
Hangi hastalarda endoservikal küretaj yapılmalı?
¢
Sitolojik anormalliklerde yaklaşım nasıl olmalı?
l HSIL sitoloji ve biopsi sonucu CIN-1
l AGC endometrial örnekleme yapılmalı mı?
¢
CIN-1, 2 ve 3 için uygun tedaviler neler?
l Hangi durumlarda cerrahi yapılmalı?
l Cerrahi sınır pozitifliği
l Yapılan cerrahinin çocuk isteyen hastaya etkileri neler?
¢
CIN sonrası hasta izlemi nasıl olmalı?
¢
Gebelikte ve adolesan hastalardaki yaklaşımların farkları neler?
CIN-1
Gerileme %60
CIN-2
Gerileme %40
Serviks
Kanseri
Sitolojik
LSIL’da
%28
8.1-12.6 yıl
CIN-3
AIS
Gerçek kanser öncü lezyonları
Cox Am J Obstet Gynecol 2003
Kanserin atlanması
Fertilite korunması
Kolposkopik Bakı
¢
Tanı ve izlem
¢
Kolposkopik izlenim ve biopsi arası
ilişki iyi değil
¢
2+ biopsi alındığında kolposkopi
duyarlılığı artar
Solomon J Natl Cancer Inst 2001
Cox Am J Obstet Gynecol 2003
Gage Obstet Gynecol 2006
Yüksek riskli HPV
¢
Yaşam boyu kümülatif riski %80
l
l
¢
Uzun süreli HPV enfeksiyonu ve ileri yaş CIN riskini arttırır.
l
¢
Genç yaşlarda geçici enfeksiyon sık
Çoğu kadında virüs kendiliğinden temizlenir.
Sigara içimi bu durumu ikiye katlar
Sitoloji negatif, HPV pozitif
l %15 beş yıl içinde sitolojik anormallik ortaya çıkar.
Herrero Cancer Surv 1999, Castle Cancer 2002, Wright NEJM 2003
>30 yaş, Sitoloji negatif
HPV negatif
3 yıl ara ile tarama
HPV pozitif
1 yıl ara ile tarama
CIN2+ risk 1/1000
10 yıl için CIN3 risk %2
İkisi de negatif
3 yıl ara ile tarama
HPV pozitif
Kolposkopik bakı
%60 izlemde
HPV negatif olur.
CIN 2+ risk
%2.4-%5.1
Sitoloji pozitif
Kjaer Cancer Res 2006, Clavel C Br J cancer 2003,Ronco J Natl Cancer Inst 2006, ACOG Practice bulletin 66 2008
Endoservikal Örnekleme
¢
Keskin küret ve sitobrush
benzer etkinlikte
l Sitobrush sonucu ASC
gelebilir.
¢
Gebelikte yapılmaz.
¢
Anormal sitolojide CIN 2,3 için:
l Biopsiye katkısı %5-9
l Özellikle 40 yaş üstü
¢
Yeterli olmayan kolposkopik bakı
¢
Ablatif tedavi öncesi
¢
Konizasyon sonrası endoservikal
sınır pozitifliği
¢
Glandüler sitolojik anormallik
¢
CIN tedavisi sonrası izlemde
Massad JRM 2003, Pretorius AJOG 2004, Klam Obstet Gynecol 2000
Servikal Sitoloji
¢
Konvansiyonel sitoloji duyarlılık
l %30-87
l Toplum taramasında %58
¢
Sıvı bazlı sitolojinin üstünlüğü yok
Abulafia Gynecol Oncol 2003, Arbyn Obstet Gynecol 2008
ASCUS
%4.4
6 ve 12. ayda
sitoloji tekrarı
HPV testi
HPV+
≥ASC
Kolposkopik bakı
CIN 2,3+
-%6-12
-%50 ilk başvuru nedeni
Kolposkopik bakı
CIN yok
HPV- 12 ay sonra sitoloji
HPV+ 6 ve 12. ay sitoloji
ACOG Practice bulletin 66 2008
ASC-H
LSIL >21 yaş
HPV+ ASCUS >21 yaş
HSIL
‘Gör ve tedavi et’
Tanısal Eksizyonel İşlem
-Çocuk isteği
-Lezyon büyüklüğü
-Transformasyon bölgesi sınırları
Kolposkopik bakı
Servikal biopsi
Endoservikal küretaj
CIN2+
ASC-H
%20-50
Sherman Cancer 2006
LSIL
%27
Cox AJOG 2003
HPV+ ASCUS
%26
Cox AJOG 2003
HSIL
%53-66
Alvarez Gynecol Oncol 2007
ASC-H
LSIL >21 yaş
HPV+ ASCUS >21 yaş
HSIL
Kolposkopik bakı
sonucu CIN 2,3 yok
İzlemde CIN2+ %10-13
12 ay sonra HPV
6 ve 12. ay sitoloji
Histoloji, kolposkopi ve sitoloji
bulguları tekrar değerlendirilir.
İzlemde CIN %22-44
Lugol solüsyonu ile vajinal lezyon aranır
Kolposkopi ve sitoloji
İle 6. ve 12. ay izlem:
-kanal negatif
-kolposkopi yeterli
-çocuk isteği
Tanısal eksizyonel
işlem:
-Yetersiz kolposkopi
-izlemde HSIL sitoloji
Guido ALTS Group AJOG 2003, Milne BJOG 1999, Hellberg Gynecol Oncol 1990
AGC
Reaktif değişiklikler,
polipler ile ilişkili olabilir
CIN 2,3, AIS, kanser %9-38
<35 yaş
Kolposkopik bakı
Servikal biopsi
Endoservikal küretaj
≥35 yaş
Düzensiz vajinal kanama
Kronik anovulasyon
Atipik endometrial hücreler
Kolposkopik bakı
Servikal biopsi
Endoservikal küretaj
Endometrium örneklemesi
Tam Gynecol Oncol 2003, ACOG Practice bulletin 66 2008
CIN-1 tedavi
¢
İlk sitoloji sonucuna göre yönetim
¢
Yeterli kolposkopi çok önemli
l Gizli CIN 2,3
¢
Kendiliğinden düzelme oranı yüksek
l İki yıl izlem
¢
İki yıl sonra düzelmez ise
l İzlem
l Tedavi
Wright AJOG 2006
ACOG Practice bulletin 66 2008
CIN-1
İlk sitoloji
ASCUS, ASC-H, LSIL
6 ve 12. ay sitoloji
>=ASCUS Kolposkopi
İlk sitoloji
HSIL, AGC-NOS
Yeterli kolposkopi ve kanal negatif
6. ve 12. ay sitoloji
HSIL, AGC-NOS
gelirse eksizyon
İki yıl sebat ederse
izlem ya da eksizyon/ablasyon
Wright AJOG 2006
CIN 2,3 tedavi
¢
Kansere ilerleme riski
l
l
¢
Ablasyon/eksizyon yapılabilir.
l
¢
CIN2 %5
CIN3 >%12
Kolposkopi yeterliliği
Histerektomide %8 kanser
bulunur.
l Primer tedavide histerektomi
uygun değildir.
Trimble Clin Cancer Res 2005, Kesic J Low Genit Tract Dis 2003
CIN-2,3
Yeterli kolposkopi
Yetersiz kolposkopi
CIN 2,3 yinelemesi
Ablasyon/Eksizyon
Eksizyon
6, 12, 24. ay
sitoloji ve kolposkopi
Wright AJOG 2006
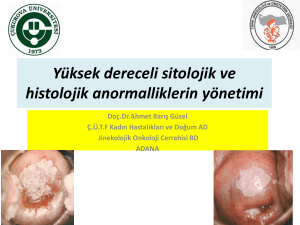
Glandüler hastalık
¢
Kolposkopik bakısı güç
l Çok odaklı hastalık
l Kanala uzanım
l Biopsi ile gland tabanı örneklenemeyebilir.
¢
Cerrahi sınırların negatif olması güvenilir değil.
¢
Çocuk isteği yoksa histerektomi
¢
Çocuk isteği varsa:
l Soğuk konizasyon ve endoservikal küretaj
l Cerrahi sınırda lezyon varsa tekrar eksizyon
l Cerrahi sınırda hastalık yoksa 6 ay sonra izlem
ACOG Practice bulletin 66 2008
Tedavi amacı
¢
Transformasyon bölgesinin ortadan
kaldırılması
l Eksizyon
• Dokunun patolojik incelenmesi
• Cerrahi sınırlar hakkında bilgi
• Ekzoserviksten 7 mm’den fazla
doku çıkarılmalı
• CIN 5.2 mm derine ilerler.
l
Ablazyon
• 4 mm derinlik
Shafi Obstet Gynecol Reprod Med 2007, Anderson Obstet Gynecol 1980, Boonstra Obstet Gynecol 1990
Ablatif tedavi
¢
Transformasyon bölgesi tam olarak görülmelidir.
¢
Transformasyon bölgesi içinde en fazla displazik görülen
alandan biopsi alınmış olmalıdır.
¢
İnvasiv hastalık
¢
Glandüler hastalık
¢
Sitolojik-histolojik uyumsuzluğu
¢
Önceden tedavi edilmiş hasta
Prendiville Cytopathology 2009
Ablatif tedavi
¢
Kryoterapi
l
l
l
l
¢
Lezyon büyüklüğü
4 mm derinlikte hasar oluşur
Çabuk iyileşme
Endoservikal kanal salim kalır
Önerilmeyen lezyonlar:
l
l
l
Ektoserviksin %75’inden fazlasını
içeren,
vajene uzanan,
probun 2 mm dışında kalanlardır.
Jordan Cytpahology 2009, Anderson Obstet Gynecol 1980, Boonstra Obstet Gynecol 1990
Transformasyon bölgesi eksizyonu
¢
Endoservikal hastalık varlığı
¢
Yeterli olmayan kolposkopik bakı
l Transformasyon bölgesi sınırları
l Lezyon sınırları
¢
Kolposkopi ve sitolojide kanser şüphesi
¢
İkinci kez tedavi gereksinimi
Prendiville Cytopathology 2009
Transformasyon bölgesi eksizyonu
¢
Soğuk konizasyon
¢
LEEP
l LEEP-cone (kanal çıkartılması)
l Tip 3 TZ eksizyonu
LEEP
¢
Çok ince paslanmaz çelik tel
¢
Lezyon genişliğine göre
teknik-loop çapı
¢
Vazokonstriktör
¢
Kesici modun dokuya
değmeden aktivasyonu
Kesme
¢
Tabanın topuz uçla
koagulasyonu
Koagulasyon
15 x 10 mm
30 W
3 mm uç
30 W
10 x 10 mm
35 W
5 mm uç
50 W
20 x 8 mm
40 W
20 x 12
50 W
Yaş
>35
22-34
> 21
Cerrahi
öncesi
endikasyon
CIN 2,3
Sitoloji-biopsi uyumsuzluğu
LEEP
var
Yetersiz kolposkopik bakı
Endoservikal kanal pozitifliği
LEEP-cone
Tillmanns Gynecol Oncol 2006
Çocuk
isteği
yok
Soğuk konizasyon
¢
Lezyon büyüklüğüne göre
cerrahi teknik
¢
11 numara ince bistüri ve eğri
bistüri sapı
¢
Vazokonstriktör
¢
Hemostaz sütürleri
¢
Sturmdorf sütür
¢
¢
Hastalıklı dokuyu gömülmesi
yeni skuamokolumar bileşkenin
inversiyonu
Komplikasyonlar
¢
Kanama
¢
Çevre doku hasarı
¢
Enfeksiyon
¢
Servikal yetmezlik
¢
Tüm eksizyonel yöntemlerde
fertilite etkilenebilir.
Kyrgiou Lancet 2006
Tedavi etkinliği-başarısızlığı
¢
¢
¢
LEEP ve konizasyon etkinlik farkı yok.
l CIN 2,3’de kryoterapi etkinliği düşük
Yineleme
Bir yıl içinde kalıntı hastalık %3-8
l Mikroinvasiv hastalık %1
Kalıntı hastalık riski:
l > 50 yaş
l Pozitif cerrahi sınır
l Tam yapılmayan eksizyon
l Geniş tip 2 ve 3 transformasyon
bölgesi
LSIL/HSIL
HSIL
Tam
eksizyon
%4
%3
Tam
olmayan
eksizyon
%20
%18
Ghaem-Maghami Lancet Oncol 2007, Prendiville Cytopathology 2009
Martin-Hirsch Cochrane Database Syst Rev 2002, Dobbs Obstet Gynecol 2000, Flannely BJOG 2001
Cerrahi sınırda hastalık
¢
Endoservikal cerrahi sınır pozitif
ise 4-6 ay sonra sitoloji ve
endoservikal küretaj ile izlem
¢
50 yaş üstü endoservikal cerrahi
sınırda CIN3 varsa ve kolposkopi
yetersiz ise eksizyon tekrarı
¢
Histerektomi uygun değil.
Endoservikal glandüler tutulum
ACOG Practice bulletin 66 2008
Fertilite sonuçları
¢
Servikal dokunun büyük
bir kısmının çıkartılması
gebelikteki işlevini
etkilemektedir.
¢
Soğuk konizasyon ile
artmış perinatal mortalite
¢
LEEP ile 32-34 hafta ve
28 hafta altı doğum
riskinde artış yok.
Arbyn BMJ 2008
CIN tedavisi sonrası izlem
40 yaş
üstü
Yüksek
dereceli
Yaş
Lezyon
tipi
Glandüler
lezyon
Lezyon
derecesi
Cerrahi
sınır
Cerrahi
sınır pozitif
CIN tedavisi sonrası izlem
¢
Yineleme ya da sebat etme ilk 1-5 yılda
l En çok ilk 24 ay
l CIN-invasiv hastalık normal epitel altına gömülebilir.
¢
Hastalık invazyon öncesi saptanırsa sonuçlar
etkilenmez.
¢
6. ve 12. ve 24. ay sitoloji negatif ise yıllık izlem
l 20 yıl
Shafi Obstet Gynecol Reprod Med 2007 Soutter BJOG 2006
CIN 2,3 histerektomi
¢
Yineleme sonrası çok az servikal doku kalması
l mesane ve vajen hasarı
¢
Histerektomi gerektirecek başka durum
(leiomyom, adneksial kitle, prolapsus)
¢
Çocuk isteğini tamamlamış olguda ;
l Mikroinvazyon
l Yeterli konizasyon (2 cm) apikal kısmında CIN varlığı
l İzlemi zor olan hastalar
Burghardt E. Conization (Cone Biopsy). In Burghardt E (ed);
Surgical Gynecologic Oncology, 1993
Gebelik
¢
Yönetimi tek değiştirecek bulgu invasiv kanserdir.
¢
Kolposkopi ve biopsinin temel amacı kanseri dışlamaktır.
l
l
l
l
CIN 2,3 ve kanser şüphesinde biopsi yapılmalıdır.
Biopsi fetal kayıp ve erken doğuma neden olmaz.
Endoservikal küretaj yapılmamalıdır.
Kanser şüphesi varsa eksizyonel işlem yapılabilir.
¢
İnvasiv kanser dışında tedavi uygulanmaz.
¢
CIN 2,3 tanısında
l
l
Gebelik boyunca 12 hafta ara ile sitoloji ve kolposkopi
CIN 2,3 doğumdan 6 hafta sonra tekrar değerlendirilir.
Wright AJOG 2006
Boardman JRM 2005
Adolesan (13-20 yaş)
¢
Kanser riski düşüktür.
¢
CIN kendiliğinden iyileşme oranı yüksektir.
¢
ASCUS-LSIL 12 ay sonra sitoloji tekrarı
¢
HSIL sitoloji biopside CIN1 varsa 6 ay ara ile iki yıl izlem
¢
CIN 2,3 tanıda tedavi ya da 24 ay izlem
l
Yeterli kolposkopi
Wright AJOG 2006
ASCUS-LSIL
20 yaş altı
12 ay sonra sitoloji tekrarı
≥HSIL
<HSIL
12 ay sonra sitoloji tekrarı
Kolposkopik bakı
≥ASC
Kanser nadir
HPV yüksek
ACOG Practice bulletin 66 2008
HSIL
20 yaş altı
Kolposkopik bakı
CIN 2,3 yok
6 ay ara ile kolposkopi ve
sitoloji ile izlem (24 ay)
HSIL 24 ay sebat ederse
tanısal eksizyonel işlem
CIN 2,3 var
CIN 2’de izlem
CIN3’de cerrahi sınır
pozitifliğinde ikinci işlem önerilmez.
ACOG Practice bulletin 66 2008
Sonuçlar
¢
Tek başına yüksek riskli HPV saptanmasında sitolojik izlem
yapılmalıdır.
¢
Servikal biopsi alınması kolposkopi duyarlılığını arttırır.
¢
Endoservikal küretaj gebelik dışında kanalda hastalık
durumunu gösterir.
¢
Sitolojik anormalliklerde yaklaşım yaş dikkate alınarak planlanır.
¢
CIN-1 için uzun süreli izlem güvenlidir.
Sonuçlar
¢
CIN 2,3’de transformasyon bölgesi çıkarılmalıdır.
l Cerrahi sınır pozitifliğinde 4-6 ay sonra izlem ya da işlem
tekrarı
l Cerrahide çok fazla servikal doku çıkarılması kötü obstetrik
sonuçlar doğurabilir.
¢
CIN sonrası hastanın uzun süreli izlemi gereklidir.
¢
Gebelikte anormal sitoloji ile gelen hastada kolposkopi ve
biopsi ile invasiv kanser dışlanmalıdır.
¢
Adolesanda CIN-2 izleme alınabilir, CIN3 olgularında cerrahi
işlem yapılır.
Kaynaklar
¢
Jordan J. European guidelines for clinical management of
abnormal cervical cytology, Part 2 Cytopahology 2009;20:5-16
¢
Wright TC 2006 consensus guidelines for the management of
women with cervical intraepithelial neoplasia or
adenocarcinoma in istu AJOG 2007
¢
Shafi M Colposcopy and cervical neoplasia Obstt Gynaecol
Reprod Med 2007;17:6
¢
Prendiville W. The treatment of CIN: what are the risks
Cytopathology 2009;20:145-153
¢
ACOG Practice Bulletin No:99 Management of abnormal
cervical cytology and histology 2008;112:1419-1444