II) “Kalp Dışı Cerrahi” uygulanacak hasta konsültasyonları
a) “Akut Koroner Sendrom veya Stabil KAH” hastası :
Editör: Prof. Dr. Sinan AYDOĞDU
1) Acil servise Fournier gangreni kliniği ile başvuran 65 yaşında diyabetik,
hipertansif, sigara içicisi erkek hastanın başvurusundan kısa bir süre sonra
göğüs ağrısı nedeniyle çekilen EKG’si akut inferior ME ile uyumlu saptandı.
Hastanın muhtemel cerrahi müdahalesinden önce akut inferior ME tablosuna
yönelik önerileriniz nelerdir?
Soru: Uz.Dr.Nijat Bakshaliyev
Cevap: Uz.Dr.Serkan ÜNLÜ
Yardımcı Editör: Uz.Dr.Nijat Bakshaliyev
A) Hastaya özgü öneriler ;
Fournier gangreni abdominoperineal bölgede, aerob ve anaerob bakterilerin neden olduğu
nekrotizan fasiyit durumudur. Tedavisi yoğun antibiyotik tedavisi ile acil debridmandır. Acil
abdominopelvik cerrahi gereksinimi bulunan hasta, göğüs ağrısı bulunması ve EKG bulguları
ile STEMI tanısı almıştır. Hastanın cerrahi ihtiyacı ve acil koroner revaskülarizasyon ihtiyacı
göz önünde bulundurulmalıdır. Genel anestezi öncesi kalp riski, operasyon riski
değerlendirmesi, ME için kullanılacak medikasyonun cerrahi üzerindeki etkileri hastanın klinik
yönetiminde önem arzetmektedir. Hastanın tam kan sayımı, böbrek ve karaciğer fonksiyon
testleri, koagülasyon paramereleri için kan örnekleri alınmalıdır. Yatakbaşı transtorasik
ekokardiyografi ile sol ventrikül fonksiyonlarının değerlendirilmesi hastanın yönetiminde
kolaylık sağlayacaktır. Ancak non-invaziv tetkiklerin hasta için koroner anjiyografi açısından
vakit kaybı oluşturmayacak şekilde yönetilmesi gerekmektedir. Hasta STEMI geçirmekte
olduğundan kalp açısından yüksek risklidir.
Acil abdomino-pelvik cerrahi ihtiyacı bulunan, akut inferiyor ME geçirmekte olan hasta primer
PKG amaçlı acil koroner anjiyografi için kateter laboratuvarına alınmalıdır. Operasyonu
yapacak cerrah ile hastanın durumu hakkında hızlı bir şekilde değerlendirme yapılmalı;
STEMI nedeniyle hastaya acil primer PKG amaçlı koroner anjiyografi işlemi yapılması ve
işlem sonrası hastanın en az 1 ay süreyle ikili platelet (İATT) ve akut dönemde antikoagülan
ajan kullanması gerekliliği bildirilmeli ve hastanın İATT altında cerrahiye alınması gerektiği
vurgulanmalıdır.
Hastanın takip eden zamanlarda tekrar cerrahi ihtiyacı, yapılacak debridman işleminin
kanama açısından ne kadar risk taşıdığı öğrenilmelidir. Bu bilgiler hastanın medikasyonu,
PKG tipi ve yerleştirilecek stent tipinin belirlenmesinde etkili olacaktır.
Hasta primer PKG amacıyla hemodinami laboratuvarına alınıp koroner anjiyografisi
gerçekleştirilmeli, sorumlu lezyon tanımlanmalıdır. Sorumlu lezyonun PKG’ye uygunluğu,
hastanın PKG sonrası acil cerrahi gereksinimi nedeniyle seçilecek PKG yönteminde dikkate
alınmalıdır. Abdominoperineal bölgenin enfekte olması sebebiyle anjiyografi için mutlaka
radiyal yol seçilmelidir.
Hastanın yüksek inflamatuvar bir durumda bulunması sebebiyle, koroner vazospazm akılda
bulundurulmalıdır. Hastanın sorumlu lezyon veya lezyonları tanımlandıktan sonra PKG ile
revaskülarizasyon planlanmalıdır. PKG seçimi olarak stent yerleştirilmesi ilk tercih olmalıdır.
Stent tipi olarak ise yeni nesil DES’ler BMS’lere tercih edilmelidir. Hastaya PKG sırasında 70100 U/kg ile unfraksiyone standart heparin verilmelidir. Revaskülarizasyon sonrası
kesilmelidir.
Koroner anjiyografi de sorumlu lezyon tanımlanıncaya kadar DAT verilmesi ertelenmelidir.
Ancak asetilsalisilik asit derhal verilmelidir. Sorumlu lezyon tanımlandıktan sonra ikinci
antiagregan ajan seçimi yapılmalıdır, ancak bu ajan hastanın klinik durumu açısından
dikkatlice irdelenmelidir. Potensi daha düşük olan klopidogrel 300mg yükleme dozu ile verilip,
75mg oral doz ile devam edilmesi uygun olacaktır. Cerrahın operasyonu ise İATT altında
yapması gereklidir.
Hasta gögüs ağrısı ile başvurduğu andan itibaren, monitörize edilerek izlenmesi,
defibrilatörün hazır durumda bekletilmesi gereklidir. Non-invaziv veya invaziv şekilde sürekli
TA takibi gerçekleştirilmelidir.
Yüksek dereceli AV blok gelişimi açısından dikkatli olunmalı, geçici pil gereksinimi duyulması
ihtimaline karşın, yedek kılıf ve pil seti hazırda tutulmalıdır.
Hastanın antiagregan ve antikoagülan tedavisine ek olarak statin grubu ajan başlanmalıdır.
Cerrahi öncesinde Betabloker, ACE inhibitörü/ARB gibi hipotansif etkisi olabilecek ajanların
verilmesi ertelenebilir.
B) Genel öneriler;
Akut STEMI tanısı alan hastalar hemen monitorize edilip, revakülarizasyonun nasıl
gerçekleştirileceği planlanmalıdır. Primer PKG, trombolitik tedaviye üstündür. İskemi bulgusu
devam etmeyen ve semptom başlangıcından itibaren 24 saatten fazla süre geçmiş, klinik
olarak stabil, total oklüde arterleri olan hastalar haricinde revaskülarizasyon tedavisi
düşünülmelidir. Semptom başlangıcından itibaren 120 dakika içerisinde primer PKG
yapılması öncelikli tedavi yöntemidir, eğer bu durum sağlanamıyorsa trombolitik ajanlar
kullanılabilir. Primer PKG sırasında stent yerleştirilmesi, balon anjiyoplastiye üstündür.
Kardiyojenik şok ve iskeminin devam ettiği durumlar haricinde primer PKG sorumlu lezyona
müdahale ile sınırlı tutulmalıdır. DES ler BMS lere göre öncelikli tercih edilmelidir. Rutin
trombüs aspirasyonu yapılması tartışmalı bir konudur ancak son çalışmalar rutin olarak
trombüs aspirasyonu yapılmamasını, belirli hastalar için kullanımına operatör tarafından
karar verilmesini önermektedir. Distal koruma cihazlarının ve intra-aortik balon pompasının
rutin kullanımı önerilmemektedir. Primer PKG yapılan hastalarda asetilsalisilik asit ve ek
olarak bir ADP-reseptör blokerleri başlanmalıdır. Tikagrelor ve prasugrel klopidogrele tercih
edilmelidir. Gp IIa/IIIb inhibitörlerinin rutin kullanımı önerilmemektedir. Antikoagülan ajan
olarak enoksaparin, standart heparin veya bivaluridin kullanılabilir. Ağrının hafifletilmesi için
i.v. opioid ajanlar kullanılabilir. SaO2 <%95 ise nazal oksijen verilmelidir.
Non-kardiyak cerrahi işlemler STEMI sonrası en az 30 gün sonrasına ertelenmelidir. Acil
durumlarda ise yüksek risk ile hastalar sıkı denetim altında cerrahiye alınmalıdır. Antiplatelet
tedavinin kesilmesi uygun değildir.
Kanama riski çok yüksek olan ve cerrahinin İATT altında gerçekleştirilemeyeceği hastalarda
DAT kullanımı sorun yaratmaktadır. Böyle bir durumla karşılaşıldığında, kanıta dayalı
olmamakla birlikte ADP-reseptör inhibitörleri grubundan i.v. olarak kullanılabilen bir ajan olan
kangrelor temini de mümkün ise köprü tedavi olarak kullanılabilir. Gp IIb/IIIa inhibitörleri aynı
amaçla tercih edilebilir. PKG sırasında asetil salisilik asit ve i.v. cangrelor verilip, cerrahiye
kadar cangrelor infüzyonuna devam edilmesi, cerrahi sırasında i.v. kangrelorun kesilip,
kanama kontrolü sağlandığı anda i.v. infüzyona tekrar başlanması yöntemi uygulanabilir.
Sonrasında ise oral ADP-reseptör inhibitörüne geçiş sağlanabilir.
ME tedavisinde stent yerleştirilmesi balon anjiyoplastiye üstündür ancak, yakın zamanda
tekrarlayacak cerrahi işlemlere gereksinim varsa; koroner anatomi ve lezyon da uygun ise
PKG yöntemi olarak sadece balon anjiyoplasti yapılması düşünülebilir. Lezyon özellikleri
nedeniyle stent yerleştirilmesi zorunlu veya klinik olarak stent yerleştirilmesine karar
verildiğinde ise DES yerine BMS seçimi yapılabilir. Her ne kadar akut koroner sendrom
sebebi ile 12 ay ikili antiagregan ajan kullanılması gerekse de, hastanın olası kanama riski
nedeniyle antiagregan ilaç kesilmesi gerekliliğinde, daha önce BMS yerleştirilmiş olması
kolaylık sağlayacaktır. Antiagregan ajan kesmeyi gerektiren klinik durumlarda kangrelorla
veya Gp IIb/IIIa inhibitörleri ile köprüleme tedavisi uygulanabilir.
Yardımcı Editör Notu:
Mevcut vakada başka bir yaklaşım da; GpIIb/IIIa eşliğinde öncelikle trombüs aspirasyonu
veya balon anjiyoplasti denenip akımın iyi olduğu durumlarda stent implantasyonundan
kaçınmak da olabilir.
Bölüm editörü notu;
Bu hastada acil cerrahi gerektiren durum nedeniyle balon anjiyoplastinin önemli bir seçenek
olduğu mutlaka detaylı vurgulanmalı hatta stente tercih edilebileceği belirtilmelidir. Özellikle
hastanın tekrarlayan debridmanlara ihtiyaç duyabileceği göz önünde tutularak balon
anjiyoplastinin önemi vurgulanabilir. Sorumlu lezyon tanımlanana kadar İATT’nin STEMI
kliniğinde ertelenmesi ile ilgili öneriyi destekleyecek yeterince kanıt olmaması nedeniyle
‘’ertelenmelidir’’ yerine ertelenmesi düşünülebilir şeklinde değiştirilip ‘bunun nedeni de
koroner vasospazm gibi hastada STEMI kliniğini açıklayacak başka nedenlerin ihtimal
dahilinde olması savına dayandırılması uygun olacaktır.
Kaynak:
1)
ESC ST-segment Yükselmeli Akut Miyokart Enfarktüsü ile Başvuran Hastaların Tedavisine İlişkin ESC
Kılavuzu 2012
2) Akciğer kanseri tanısıyla operasyon planlanan 68 yaşındaki erkek hasta ara ara
olan efor anjinası yakınmaları nedeniyle preoperatif değerlendirme için
tarafınıza yönlendirilmiştir. Önerileriniz nedir?
Soru: Uz.Dr.Nijat Bakshaliyev
Cevap: Uz.Dr. Fatma Özpamuk Karadeniz
Yardımcı Editör: Uz.Dr.Ümit Yaşar Sinan
A) Hastaya özgün öneriler;
Kalp dışı cerrahide perioperatif komplikasyon riski, hastanın cerrahi öncesi durumuna,
komorbiditeleri ile cerrahi işlemin aciliyetine, tipine, ağırlığına ve süresine bağlıdır. Hastada
risk faktörü olarak ileri yaş ve erkek cinsiyette olması mevcuttur. Operasyon tipi ise kalp
açısından yüksek riskli olup, %5’in üzerinde 30 günlük kardiyovasküler mortalite ve ME riski
taşır.
Kalp dışı cerrahiye gidecek hastalardaki non-invaziv tetkik önerileri aşağıdaki gibi
sıralanabilir ;
Orta-yüksek riskli cerrahiye gidecek olup risk faktörü olan hastalara preoperatif EKG
çekilmelidir.
Yüksek riskli cerrahiye gidecek hastalara TTE düşünülebilir.
Stres görüntüleme testleri orta-yüksek riskli cerrahiye gidecek hastalarda ikiden fazla risk
faktörü varsa ve düşük fonksiyonel kapasiteye (<4 METs) sahipse yapılmalıdır.
Kalp dışı cerrahi öncesi koroner anjiyografi endikasyonu cerrahinin yapılmadığı durumlarla
aynıdır.
Mevcut hasta örneğimize EKG çekilmeli, TTE yapılmalı, iki adet risk faktörü olduğundan
fonksiyonel kapasitesi değerlendirilmeli ve <4 METs ise stres görüntüleme testleri
planlanmalıdır.
B) Genel öneriler;
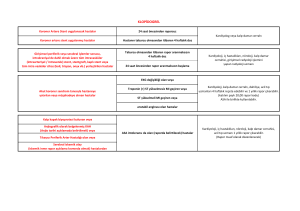
Cerrahinin veya girişimin tipine göre cerrahi risk tahmini
Düşük risk<%1
Orta risk %1-5
Yüksek risk> %5
Yüzeyel cerrahi
İntraperitoneal: splenektomi,
Aortik ve majör vasküler
hiatal herni onarımı,
cerrahi
Meme
kolesistektomi
Diş
Açık alt ekstremite
Karotis semptomatik (CEA veya
revaskülarizasyonu,
Endokrin: Troid
CAS)
ampütasyonu veya
Göz
Periferik arter anjioplastisi
Rekonstriksiyon
Baş ve boyun cerrahisi
Karotis asemptomatik (CEA
Nörolojik veya ortopedik: majör
veya CAS)
(kalça veya omurga cerrahisi)
Jinekolojik: minör
Ürolojik veya jinekolojik majör
Ortopedik: minör (menisektomi)
Renal transplantasyon
Ürolojik minör (transüretral
İntratorasik: majör olmayan
tromboembolektomi
Duedeno-pankreatik cerrahi
Karaciğer rezeksiyonu, safra
kesesi cerrahisi
Özefagektomi
Perfore barsak onarımı
Adrenal rezeksiyon
Total sistektomi
prostat rezeksiyonu)
Pnömonektomi
Akciğer veya karaciğer
transplantasyonu
Stabil koroner arter hastalığı olanlarda perioperatif sonuçlarını iyileştirmek için kalp dışı
cerrahi öncesi profilaktik miyokardiyal revaskülarizasyonun faydası gösterilmemiştir. Kalp dışı
cerrahi
öncesi
revaskülarizasyon
zamanlaması,
işlemin
rölatif
yararları
ve
revaskülarizasyonu ertelemenin riskleri değerlendirilerek yapılır. Örneğin, kritik sol ana
koroner arter hastalığı olanlar gibi bazı hastalarda, uzun süreli sağkalım oranını yükseltmek
için revaskülarizasyonun kalp dışı cerrahi öncesi yapılması daha uygun olur. Tersine anjina
ataklarının sıklığını ve yaygınlığını azaltarak yaşam kalitesini artırmak hedefleniyorsa
revaskülarizasyon non-kardiyak cerrahi sonrasına ertelenmelidir.
Non-invaziv testlerde yüksek risk özellikleri (örn, reversible geniş anterior duvar defekti,
multiple reversible defektler, düşük kalp hızında meydana gelen iskemi, stresle indüklenen
yaygın duvar anomalileri ve geçici iskemik dilatasyon) taşıyan hastalarda kalp dışı cerrahi
öncesi hasta ve cerrah ile konuşularak kalp dışı cerrahinin aylarca ertelenmesi kabul
edilebilirse koroner anjiyografi kalp dışı cerrahi öncesi yapılabilir.
Preop kardiyovasküler risk değerlendirilmesi için Lee risk indeksi (revize kalp riski) veya
NSQIP modeli önerilmektedir.
Lee indeksi veya “revize kalp indeksi” postoperatif miyokard infarktüs, pulmoner ödem,
ventriküler fibrilasyon veya kardiyak arrest ve tam kalp bloğunu tahmin etmek için
tasarlanmış ve altı değişkeni kapsamaktadır: Cerrahi tipi, iskemik kalp hastalığı, kalp
yetersizliği, serebrovasküler hastalık öyküsü, insülin ile preoperatif tedavi, preoperatif kreatin
değerinin 2mg/dL olması.
Hastanın Lee indeksine göre risk faktörü olmayıp kalp ölüm, ölümcül olmayan ME veya
ölümcül olmayan kalp durması riski % 0.4’ dür.
(NSQIP) veritabanında ise postoperatif 30 günlük miyokard infarktüsü ve kalp durması
belirlenmesinde 5 belirteç kullanılmaktadır: Cerrahi tipi, fonksiyonel sınıf, artmış kreatinin (1.5
mg/dL), Amerikan Anestezi Cemiyeti (ASA) Sınıfı (Sınıf I: Sağlıklı hastalar, Sınıf II: Hafif
sistemik hastalığı olanlar, Sınıf III: Ciddi sistemik hastalığı olan ancak tolere edebilenler, Sınıf
IV: Yaşamı tehdit eden tolere edilemeyen hastalığı olanlar ve Sınıf V: Cerrahi olsun veya
olmasın 24 saatlik yaşam beklentisi olmayan hastalar) ve yaş.
Hastanın (NSQIP) veritabanında ise postoperatif 30 günlük ME ve kardiyak arrest riski
% 0.34’ dür.
Fonksiyonel kapasitenin belirlenmesi, preoperatif kalp riskinin değerlendirilmesinde çok
önemli bir aşamadır. Fonksiyonel kapasite, metabolik eşdeğerlerle (MET) ölçülür. Bir MET,
bazal metabolik hıza eşittir. İki kat merdiven çıkamamak veya kısa mesafe koşamamak (<4
MET), fonksiyonel kapasitenin kötü olduğunu gösterir ve artmış postoperatif kalp olay
insidansı ile ilişkilidir.
Kalp-dışı cerrahiye gidecek hastalarda preoperatif değerlendirmede 7 basamaklı bir
algoritma kullanılır;
1. basamakta; planlanan operasyonun acil mi elektif mi olduğuna bakılır ve acil
cerrahi gerektiren durumlar kalp açısından daha ileri değerlendirme yapılmasına
olanak vermez. Hastanın perioperatif dönemde kronik kardiyovasküler tedavisine
devam etmesi önerilir.
Operasyon elektif ise 2. basamakta hastanın kalp açıdan stabil olup olmadığı
değerlendirilir. Stabil olmayan kalp durumları; USAP, akut kalp yetersizliği, ciddi kalp
aritmisi varlığı, semptomatik kalp kapak hastalığı, yakın zamanda (son 30 gün
içerisinde) geçirilmiş MI veya rezidüel miyokart iskemisi varlığıdır.
Hasta stabilse 3. basamakta planlanacak operasyonun riski belirlenir (düşük, orta ve
yüksek riskli cerrahi tipleri tabloda yer almaktadır). Planlanan operasyon düşük riskli
ise ve hastada bir veya daha fazla kalp risk faktörü varsa perioperatif EKG
monitorizasyonu önerilir. Bilinen iskemik kalp hastalığı olanlarda düşük dozda betabloker tedavisinin operasyondan 2-30 gün önce başlanıp, kalp hızı 60-70/dk ve SKB
>100 mmHg olacak şekilde doz titrasyonu önerilir. Kalp yetersizliği veya sistolik
disfonksiyonu olan hastalarda cerrahi öncesi ACE inhibitörü, vasküler cerrahiye
gidecek hastalarda ise statin önerilir.
Orta-yüksek riskli cerrahiye gidecek hastalarda, 4. basamakta hastanın fonksiyonel
kapasitesi değerlendirilir. Fonksiyonel kapasitesi >4 METs olan hastalarda yukarıdaki
medikal tedavi önerileri doğrultusunda planlana cerrahi yapılabilir.
5. basamakta fonkisyonel kapasitesi ≤ 4 METs olan ve orta riskli cerrahiye giden
hastalarda 1 veya daha fazla kalp risk faktörü varsa non-invaziv stres testi önerilir.
Yüksek riskli cerrahiye gidecek hastalarda ise; 6. basamakta kalp risk faktörlerine
bakılır. ≤2 risk faktörü olanlarda yukarıdaki önerilere ilaveten LV fonksiyonlarını
değerlendirmek için istirahat ekokardiyografisi ve biyobelirteç incelemesi önerilir.
≥ 3 risk faktörü olanlarda ; 7. basamakta invaziv olmayan görüntüleme testi önerilir.
İnvaziv olmayan görüntüleme testinde iskemi saptanmayan veya hafif-orta iskemi
saptanan hastalarda anti-iskemik tedavi ile planlanan operasyon yapılabilir. Geniş
iskemi saptanan hastalarda ise revaskülarizasyon (balon anjiyoplasti, BMS/DES ile
PKG veya CABG) önerilir.
Yardımcı Editör Notu:
Hastamızda elektif yüksek riskli bir cerrahi operasyon planlanmakta ve 2 tane kalp risk
faktörü var. Böyle bir hastada perioperatif değerlendirmede yapılacak bir sonraki basamak
fonksiyonel kapasitenin belirlenmesi olmalıdır. Fonskiyonel kapasite >4 METs ise hastanın
mevcut risk faktörlerine göre yaşam tarzı ve medikal tedavisi düzenlenmeli ve EKG
monitorizasyonu altında planlana operasyon gerçekleştirilmelidir. Eğer fonksiyonel kapasite ≤
4 METs ise invaziv olmayan stres görüntülemesi ve LV fonksiyonlarını değerlendirmek için
ekokardiyografi önerilebilir. Çıkan sonuca göre ise revaskülarizasyon veya medikal tedavi ile
planlanan operasyonun gerçekleştirilmesine karar verilebilir.
Bölüm Editörü notu:
Bu vakada hastanın akciğer CA olması nedeniyle fonksiyonel kapasitenin doğru
tanımlandığından emin olunmalıdır. Fonksiyonel kapasitenin akciğer CA nedeniyle düşük
olma
ihtimalinin
maksimum
oksijen
tüketiminin
değerlendirilebileceği
değerlendirilebileceği unutulmamalıdır.
Kaynak:
1)
ESC 2014 nonkardiyak cerrahide perioperatif kardiyak değerlendirme
testlerle
3) 73 yaşında ve 4 ay önce AKS nedeniyle koroner arterine stent takılan hastaya
katarakt operasyonu yapılması planlanıyor. Preoperatif önerileriniz nedir?
Soru : Uzm. Dr. Nijad Bakhshaliyev
Cevap: Uz.Dr.Hüseyin Altuğ Çakmak
Yardımcı Editör: Uz.Dr.Ümit Yaşar Sinan
A) Hastaya özgün öneriler;
Kalp dışı cerrahi işlemlerin ardından gelişen kalp komplikasyonları, spesifik risk faktörleri,
cerrahinin türü ve cerrahinin yapıldığı koşullar ile ilişkilidir. Kalp riski açısından, cerrahi
girişimler, <%1, %1-5 ve >%5 tahmini 30 günlük kardiyak olay oranları ile (kalp nedenli ölüm
ve miyokard infarktüsü) sırasıyla düşük risk, orta risk ve yüksek risk olmak üzere üç gruba
ayrılabilir. Katarakt operasyonu güncel kılavuzlara göre düşük riskli ve ertelenebilir
operasyon grubunda yer almaktadır. Yani acil cerrahi girişim gerektirmemektedir. Hastanın
operasyonunun elektif olarak yapılması planlanmalıdır. Akut koroner sendrom sonrası stent
implantasyonu yapılmış hastalarda İATT tedavi 1 yıla kadar kullanılmalıdır. Dolayısıyla
operasyonun güncel kılavuzların önerdiği İATT tedavi bitişinden (> 1 yıl) sonraya ertelenmesi
mantıklı yaklaşım olacaktır.
Bizim hasta örneğinde 4 ay önce akut koroner sendrom nedeniyle koroner arterine stent
takılma olayı olup yapılacak cerrahi işlem ertelenebilir cerrahi olduğundan katarakt
operasyonu 1 yıldan sonraya bırakılmalıdır. Ayrıca 1 yıldan sonra operasyon yapıldığında
pre-operatif ve post-operatif dönemde aspirin tedavisine kesilmeden devam edilmelidir.
Ayrıca pre-operatif ve post-operatif dönemde beta bloker, ACE-inhibitörü/ARB alıyorsa bu
tedavilere devam edilmelidir.
B) Genel Öneriler;
Elektif kalp dışı cerrahiye uygulanacak ve İATT tedavi alan hastaların yönetimi cerrahi
işlemin aciliyeti ve kişinin trombotik kanama riskine bağlıdır. Çoğu cerrahi işlem en az tek
başına aspirin olmak üzere İATT tedavi alan hastalarda güvenle uygulanabilmektedir.
Aslında en iyi strateji seçimi hastanın kanama-tromboz risklerine göre kalp takımı tarafından
yapılmalıdır. Öncelikle yapılacak cerrahi işlemin aciliyetine bakılmalı ve eğer ertelenebilir
cerrahi ise stentin yeniden endotelize olması için gerekli zaman beklenmelidir. Bu süre stabil
koroner arter hastalığında BMS için en az 1 ay, yeni nesil DES için en az 3 ay iken akut
koroner sendrom sonrası ise 1 yıldır. Sonrasında ise kanamalı bir cerrahi değil ve hastanın
kanama riski düşükse aspirin kesinlikle pre-operatif ve post-operatif dönemde devam
edilmelidir. Ayrıca pre-operatif ve post-operatif dönemde akut koroner sendrom sonrası
sekonder korumada kullandıkları ilaçlar olan beta-blokerler ve ACE-inhibitörü/ARB
tedavilerine kesilmeden devam edilmelidir.
Yardımcı Editör Notu:
Hastamız kalp nedenli ölüm ve ME açısından 30 günlük olay riski <%1 (düşük riskli) olan
katarakt operasyonuna gidecektir. AKS nedeniyle DAT tedaviyi revaskülarizasyon işleminden
bağımsız olarak 1 yıl kullanmalıdır. Bu nedenle elektif cerrahi girişim 1 yıl sonrasına
ertelenmelidir.
Bölüm Editörü Notu:
Bu vakada katarakt düşük riskli bir cerrahi olması nedeniyle 1 yıl sonraya ertelenmelidir.
Genel önerilerde kanama riski düşük cerrahilerde eğer cerrahinin ertenme imkanı yoksa
işlemin DAT tedavi altında yapılabileceği tekli ajana geçilmesinin önerilmeyeceği
vurgulanmalıdır.
Kaynak:
1. 2014 ESC Non-kardiyak cerrahiye gidecek hastalarda KV risk değerlendirmesi
kılavuzu