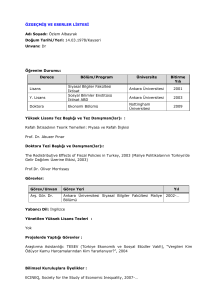
KBB ABC.indb
advertisement

Kulak Burun ve Boğazın ABC’si EDİTÖRLER Harold Ludman Emeritus Consultant Surgeon in Otolaryngology King’s College Hospital and Emeritus Consultant Surgeonin Neuro-otology National Hospital for Neurology and Neurosurgery London, UK Patrick J. Bradley Honorary Professor The University of Nottingham and Emeritus Consultant Head and Neck Oncologic Surgeon Department Otorhinolaryngology – Head and Neck Surgery Nottingham University Hospitals Queens Medical Centre Campus Nottingham, UK ÇEVİRİ EDİTÖRÜ Prof. Dr. Hamdi Arbağ Necmettin Erbakan Üniversitesi Meram Tıp Fakültesi KBB ve Baş-Boyun Cerrahisi Anabilim Dalı NOBEL TIP KİTABEVLERİ © 2016 Nobel Tıp Kitabevleri Tic. Ltd. Şti. Kulak Burun ve Boğazın ABC’si Çeviri Editörü: Prof. Dr. Hamdi Arbağ ISBN: 978-605-335-213-6 ABC of Ear, Nose and Throat, Sixth Edition Harold Ludman, Patrick J. Bradley ISBN: 978-0-470-67135-1 © Wiley-Blackwell Bu kitabın Türkçeye çeviri hakkı ©Wiley-Blackwell tarafından Nobel Tıp Kitabevleri Tic. Ltd. Şti.’ne verilmiştir. 5846 ve 2936 sa­yı­lı Fi­kir ve Sa­nat Eser­le­ri ya­sa­sı hükümleri ge­re­ğince her­han­gi bir bö­lü­mü, res­mi ve­ya ya­zı­sı, ya­zar­la­rın ve ya­yın­la­yı­cı­sı­nın ya­zı­lı iz­ni alın­ma­dan tek­ rar­la­na­maz, ba­sı­la­maz, kop­ya­sı çı­ka­rı­la­maz, fo­to­ko­pi­si alı­na­maz ve­ya kop­ya an­la­mı ta­şı­ya­bi­le­cek hiç­bir iş­lem ya­pı­la­maz. NOBEL TIP KİTABEVLERİ TİC. LTD. ŞTİ. Millet Cad. No: 111 Çapa-İstanbul Tel : (0212) 632 83 33 Faks : (0212) 587 02 17 DAĞITIM Tel : (0212) 771 52 11 - (0212) 771 33 09 Faks: (0212) 771 52 03 - (0212) 771 06 18 Yayımcı: Nobel Tıp Kitabevleri Tic. Ltd. Şti. Millet Cad. No:111 34104 Fatih-İstanbul Yayımcı Sertifika No : 15710 Baskı / Cilt : No-bel Matbaacılık San. Tic. Ltd. Şti. Ömerli mah. İhsangazi cad. Tunaboyu sk. No. 3 Arnavutköy – Hadımköy – İstanbul Matbaa Sertifika No :12565 Sayfa Tasarımı - Düzenleme : Nobel Tıp Kitabevleri Kapak Tasarım : Nobel Tıp Kitabevleri Baskı Tarihi : Mayıs 2016 - İstanbul İçindekiler Yazarlar, vii Önsöz, xi 1 Kulak, Burun ve Boğaz Muayenesi, 1 Harold Ludman ve Patrick J. Bradley Çeviri: Hamdi Arbağ, M. Akif Alan 2 Kulak Ağrısı, 8 Harold Ludman Çeviri: Hamdi Arbağ, M. Akif Alan 3 Kulak Akıntısı, 15 Robin Youngs Çeviri: Hamdi Arbağ, M. Akif Alan 4 Yetişkinlerde İşitme Kaybı, 21 Gavin A. J. Morrison Çeviri: Hamdi Arbağ, M. Akif Alan 5 Çocuklarda İşitme Kayıpları, 27 Stephenn J. Broomfield ve Andrew H. Marshall Çeviri: Hamdi Arbağ, Sena Nur Arbağ 6 Akustik Nörinom ve Diğer Köşe Tümörleri, 33 Tony Wright Çeviri: Hamdi Arbağ, Suhayb Kuria Aziz 7 Tinnitus, 39 Thomasina Meehan ve Claudia Nogueira Çeviri: Hamdi Arbağ, Suhayb Kuria Aziz 8 Vertigo ve Dengesizlik, 44 Harold Ludman Çeviri: Hamdi Arbağ, Suhayb Kuria Aziz 9 Yüz Felci, 49 Iain Swan Çeviri: Hamdi Arbağ, Suhayb Kuria Aziz 10 Yüz Ağrısı, 53 Lisha McLelland ve Nick S Jones Çeviri: Hamdi Arbağ, Sena Nur Arbağ v vi İçindekiler 11 Paranazal Sinüs Hastalığı, 58 Derek Skinner Çeviri: M. Akif Eryılmaz, Zuhal Gül 12 Nazal Akıntı, 65 Andrew C. Swift Çeviri: M. Akif Eryılmaz, Zuhal Gül 13 Epistaksis, 71 Gerald McGarry Çeviri: M. Akif Eryılmaz, Ali Alaiye 14 Burun Tıkanıklıkları ve Koku Alma Bozuklukları, 76 Desmond A. Nunez Çeviri: M. Akif Eryılmaz 15 Fasiyal Plastik Cerrahi, 81 Patrick Walsh, Julian Rowe-Jones ve Simon Watts Çeviri: M. Akif Eryılmaz, Ali Alaiye 16 Boğaz Ağrısı, 89 William McKerrow ve Patrick J. Bradley Çeviri: Mehmet Akif Dündar, Fuat Aydemir 17 Ses Kısıklığı ve Ses Bozuklukları, 94 Mered Harries Çeviri: Mehmet Akif Dündar, Fuat Aydemir 18 Havayolu Obstrüksiyonu ve Stridor, 100 Vinidh Paleri ve Patrick J. Bradley Çeviri: Mehmet Akif Dündar, Fuat Aydemir 19 Horlama ve Obstruktif Uyku Apnesi, 108 Tawakir Kamani ve Anshul Sama Çeviri: Mehmet Akif Dündar, Eleonora Mukhtarova 20 Yutma Problemleri, 113 Vinidh Paleri ve Patrick J. Bradley Çeviri: Mehmet Akif Dündar, Eleonora Mukhtarova 21 Baş ve Boyun Travmaları, 120 Paul Tierney Çeviri: Mitat Arıcıgil, İbadat Hasanov 22 Yabancı Cisimler, 125 Ricardo Persaud, Antony Narula ve Patrick J. Bradley Çeviri: Mitat Arıcıgil, Rukiye Özçelik 23 Boyun Şişlikleri, 131 Nick Roland ve Patrick J. Bradley Çeviri: Mitat Arıcıgil, Rukiye Özçelik 24 Baş ve Boyun Kanserleri, 139 Patrick J.Bradley Çeviri: Mitat Arıcıgil, Yasemin Gönül İndeks, 147 Contributors Yazarlar Stephen J. Broomfield Gavin A. J. Morrison Otology Fellow, Department of Otorhinolaryngology – Head and Neck Surgery, Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK Consultant Otolaryngologist, Department of Otorhinolaryngology – Head and Neck Surgery, Guy’s and St Thomas’ NHS Foundation Trust, London, UK Mered Harries Antony Narula Consultant Otolaryngologist, Brighton and Sussex University Hospitals, Brighton, UK Professor in the Department of Otorhinolaryngology – Head and Neck Surgery, St Mary’s Hospital, London, UK Nick S. Jones Claudia Nogueira Professor of Rhinology, Department of Otorhinolaryngology – Head and Neck Surgery, Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK Department of Otorhinolaryngology – Head and Neck Surgery, Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK Tawakir Kamani Specialty Registrar, Department of Otorhinolaryngology – Head and Neck Surgery, Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK Desmond A. Nunez Head Division of Otolaryngology, University of British Columbia, Vancouver General Hospital, Vancouver, BC, Canada Vinidh Paleri Andrew H. Marshall Consultant Head and Neck Surgeon, Department of Otolaryngology – Head and Neck Surgery, Newcastle upon Tyne Hospitals, Newcastle, UK Consultant ENT Surgeon, Department of Otorhinolaryngology – Head and Neck Surgery, Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK Ricardo Persaud Gerald W. McGarry Consultant ENT Surgeon, Department of Otorhinolaryngology – Head and Neck Surgery, Glasgow Royal Infirmary, Glasgow, UK William McKerrow Consultant Otolaryngologist, Associate Postgraduate Dean, Northern Deanery, NHS Education for Scotland, Centre for Health Science, Inverness, UK Lisha McLelland Specialist Registrar Otorhinolaryngology, Department of Otorhinolaryngology – Head and Neck Surgery, Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK Thomasina Meehan Consultant Audiovestibular Physician, Department of Audiovestibular Medicine, Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK Rhinology Fellow, Department of Otorhinolaryngology – Head and Neck Surgery, St Mary’s Hospital, London, UK Nick Roland Consultant Head and Neck Surgeon, University Hospital Aintree, Liverpool, UK Julian Rowe-Jones Consultant Otolaryngologist & Facial Plastic Surgeon, The Nose Clinic, The Guildford Clinic, Guildford, UK Anshul Sama Consultant Rhinologist, Department of Otorhinolaryngology – Head and Neck Surgery, Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK Derek Skinner Consultant ENT Surgeon / Rhinologist, Royal Shrewsbury Hospital, Shrewsbury, UK vii vii viiiviii Yazarlar Contributors Iain Swan Simon Watts Department of Otorhinolaryngology – Head and Neck Surgery, Glasgow Royal Infirmary, Glasgow, UK Consultant ENT and Facial Plastic Surgeon, Brighton and Sussex University Hospital, Brighton, UK Andrew C. Swift Tony Wright Consultant Rhinologist, University Hospital Aintree, Liverpool, UK Emeritus Professor of Otolaryngology, The Ear Institute, University College London, London, UK Paul Tierney Consultant Otorhinolaryngologist, Head and Neck Surgeon, Department of Otorhinolaryngology-Head and Neck Surgery, Southmeade Hospital, Westbury-on-Trym, Bristol, UK Patrick Walsh Rhinology Fellow, Linacre Private Hospital, Hampton, VIC, Australia Robin Youngs Consultant Otolaryngologist, Gloucestershire Hospitals NHS Foundation Trust, Gloucestershire Royal Hospital, Gloucester, UK Çevirenler Hamdi Arbağ, Prof. Dr.* Mehmet Akif Eryılmaz, Yrd. Doç. Dr.* Mehmet Akif Dündar, Yrd. Doç. Dr.* Mitat Arıcıgil, Yrd. Doç. Dr.* Yasemin Gönül, Araştırma Görevlisi Dr.* Zuhal Gül, Araştırma Görevlisi Dr. * Mehmet Akif Alan, Araştırma Görevlisi Dr.* Suhayb Kuria Aziz, Araştırma Görevlisi Dr.* Fuat Aydemir, Araştırma Görevlisi Dr.* Ali Alaiye, Araştırma Görevlisi Dr.* İbadat Hasanov, Araştırma Görevlisi Dr.* Eleonora Mukhtarova, Araştırma Görevlisi Dr.* Rukiye Özçelik, Araştırma Görevlisi Dr.* Sena Nur Arbağ, Tıp Fakültesi Dönem III Öğrencisi *Necmettin Erbakan Üniversitesi Meram Tıp Fakültesi KBB ve Baş-Boyun Cerrahisi Anabilim Dalı ix Önsöz British Medical Journal’in editörü olan, Stephen Lock Otuz yıl önce, benden (HL) dergi için seri makaleler yazmamı istedi. Daha sonra, bu makaleler 1981 yılında mevcut kitabın birinci baskısı olarak yayınlandı. Editör “genel tıbbi pratikteki tüm konsültasyonların büyük bir çoğunluğunu oluşturması” ve bunun ekonomik değerini de vurgulayarak uzmanlık alanımızın önemini belirten bir yazı yazdı. Bu kitap çalışmasının “meşgul klinisyene çok görülen problemlerde güvenilir bir kaynak olması ve pratiklik sağlaması açısından oluşturulduğunu” belirtti. O zamandan beri KBB uzmanlık alanının genişlemesi, tanı imkânlarının gelişmesi, birçok hastalık ve bozukluğun tedavisinin değişmesine rağmen, genel pratikte görülen hastaların birçoğunun problemi doğru tanı ve uygun tedavi ile çözülebilir. Ayrıca, tanı için yapılan araştırmalar sırasında “küçük ve önemsiz” bazı semptomlar önemli teşhisleri açığa çıkabilir. Tedavi aşamasında birçok hasta şifa bulurken, bir kısım hasta bazı fonksiyonel morbiditelerden muzdarip olacak, diğerleri de uygun ve hızlı tedavi edilmezse ciddi problemlerle, hatta ölümle sonuçlanacaktır. Hastaların çok küçük bir bölümünü oluşturan bu son grup iyi tanınmalı, değerlendirme, teşhis ve tedavisi için uygun bir şekilde hızlıca sevk edilmelidir. Editör yardımcım Patrick J. Bradley ile birlikte birtakım uzman arkadaşı ve KBB nin alt dallarında uzmanlıkları bilinen kişileri bir araya getirerek beşinci baskı için buluştuk (2007). Mevcut format konuların genişletilmesi ile devam ettirilmiştir. Daha önceki baskılarda olduğu gibi bu sekizinci baskıda da, tıp ve diş hekimliği öğrencileri yanında uzmanlık alanımızı ilgilendiren problemlerle ilgilenen diğer sağlık çalışanları ve hemşireler okuyucu kitlesi olarak seçilmiştir. Son yıllardaki değişiklikleri yansıtabilmek için bölüm başlıklarında ve içeriğinde yeniden düzenlemeler yaptık. Kozmetik ve fasiyal lezyonların tedavisi ile ilgilenen fasiyal plastik cerrahi, tümörlerin cerrahi eksizyonunda kullanılan endoskopik ve robotik cerrahiler, baş-boyun kanserlerinde radyoterapi ve onkoloji, kafa tabanı cerrahisi ile ilgilenen beyin cerrahi gibi bir çok disiplini kapsayan ve bunların tedavileri ile iç içe giren KBB pratiğinin alanı gittikçe genişlemiş ve “iş yükü” artmıştır. Günümüzdeki uygulamalarda hastalığın ortadan kaldırılması temel amaç olarak önemini devam ettirse de KBB ile yakından ilişkili olan mevcut fonksiyonların korunması ve kaybedilmemesi de modern klinik ve cerrahi pratik açısından eş statüdedir. Bugüne kadar olduğu gibi, gerektiği zaman uzman bir kişiye teşhis için hastanın sevk edilmesinin önemi bu baskıda da vurgulanmaktadır. Harold Ludman Londra Patrick J. Bradley Nottingham xi Çeviri Editörünün Önsözü Aile hekimliği, genel tababet, acil, diş hekimliği ve pediatri gibi birçok uzmanlık alanında KBB hastalıkları sık görülen hastalık grubunu oluşturmaktadır. KBB hastalıkları alanındaki temel bilgileri ve yenilikleri okurlarına sunabilmek amacıyla özenli bir çalışmanın ürünü olarak sunulan bu kitabın dilimize kazandırılmasının pratisyen ve uzman meslektaşlarımıza faydalı olacağı kanaatindeyiz. Özellikle tıp öğrencilerine, çekirdek eğitim programına da uygun olması nedeniyle özet, güncel ve yararlı bilgiler içeren başucu bir kaynak olacaktır. Çeviride ortak bir dil ve anlam bütünlüğü ön planda tutularak akıcı, kolay okunabilir olmasına özen gösterilmeye çalışılmıştır. Tüm hassasiyetlerimize rağmen gözden kaçmış olası hatalar için şimdiden özür dileriz. Bu kitabın meslektaşlarımıza yararlı olmasını dileriz. Prof. Dr. Hamdi Arbağ xiii BÖLÜM 1 Kulak, Burun ve Boğaz Muayenesi Harold Ludman1 ve Patrick J. Bradley2 King’s College Hospital and National Hospital for Neurology, London, UK Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK 1 2 Çeviri: Hamdi Arbağ, M. Akif Alan GENEL BAKIŞ • Kulak burun boğaz şikâyetleri ile başvuran bir hastada hastalığın geçmiş bir öyküsü alınmalı ve inspeksiyon, palpasyondan sonra tam bir KBB muayenesi yapılmalıdır. • Uzman olmayan bir hekimin uygun malzeme eksikliği ve klinik tecrübe yetersizliği nedeniyle böyle bir muayeneyi yapma imkânı sınırlıdır. muayeneleri için uzmanlık gerektiren aletler mevcuttur, ilerleyen bölümlerde tanımlanmıştır. Normal Kulak Anatomisi Dış Kulak Yolu Yetişkinlerde; kulak zarına kadar uzanan, 2,5 cm uzunluğunda bir kanaldır. Dış 1/3’ lük bölümü elastik kartilajdan oluşur, deri örtüsü • Uzman olmayan hekimin rutin sistemik muayenelerinde; iki taraflı kulak, burun, ağız ve boyun muayeneleri her seferinde yapılmalı ve pozitif bulgular kaydedilmelidir. Böylece yeni bulgular eski bulgular ışığında değerlendirilerek gözden geçirilmiş olur ve seyri takip edilebilir. • Uygun ve doğru tedavi için kesin tanı gereklidir, kesin tanı için uzman muayenesi ve araştırması nihai geçerli yöntemdir. Muayene Gerekli Aletler • Kulak için- Otoskop (ışık kaynağı, pili, değişik büyüklüklerde kulak spekulumu olan ve büyütme için lensi bulunan bir otoskop); 512 Hz titreşim yapan diapozon (düşük frekanslılar vibrasyon duyusunu uyandırır, yüksek olanların ise titreşimi çok hızlı söner) (Şekil 1.1). • Burun için- Burun spekulumu (Thudichum veya Killian tipi) • Ağız ve orofarenks için- Dil basacağı (Lack tipi) veya Spatula (çok kullanışlı değildir çünkü el görüntüye engel olur ve dile basmak zordur). • Boyun için- Aşağıda sistematik bir plan tanımlanmıştır. • Hepsi için- İyi bir ışık (ideali kafa lambası) veya alın aynası ile ışık kaynağı (Şekil 1.1). • Larenks, farenks (nazofarenks [veya postnazal bölge], orofarenks ve hipofarenks)- Uzmanlık alanının ana bölümleridir (Şekil 1.2), Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. Şekil 1.1 Kulak muayenesi için gerekli malzemeler. Şekil 1.2 Baş ve boynun mukozal alanlarının anatomisini gösteren şekil. 1 BÖLÜM 2 Kulak Ağrısı Harold Ludman King’s College Hospital and National Hospital for Neurology, London, UK Çeviri: Hamdi Arbağ, M. Akif Alan GENEL BAKIŞ Kutu 2.2 Otalji nedenleri • Ağrı kulak ve kulak dışı hastalıklardan kaynaklanabilir. Kulak ağrısı (otalji) nedenleri: • Tanı ve tedavi deneyim ve uzmanlık gerektirir. • Diğer ağrı nedenleri için kulak hastalıklarının dışlanması gerekir veya normal olduğundan emin olunmalıdır. • Uzman görüşü için sevk gereken durumlar; muayenede dış kulak yolu girişini ve timpanik membranı görmekte zorluk yaşanıyorsa veya bulgunun önemi hakkında bir şüphe varsa, o • Dış kulak veya orta kulak boşluğunun akut enflamatuar hastalığı • Kulak dışı hastalıklar diğer bölgelerden yansıyan ağrılar nörolojik hastalıklar psikojenik komplikasyon şüphesi varsa o • Tanı veya tedavinin teyit edilmesi için cerrahi gerekebilir. • Olası komplikasyonlar konusunda şüpheci olunmalı ve acil tedavi edilmelidir. Ağrı (Otalji, kulak ağrısı) kulak hastalıklarını gösteren altı semptomdan biridir (Kutu 2.1), bunlar: ağrı, akıntı, işitme kaybı, tinnitus, fasiyal güçsüzlük ve vertigo’ dur. Kutu 2.1 Kulak hastalığı semptomları • • • • • • Ağrı (otalji) Akıntı İşitme kaybı Tinnitus Vertigo Fasyal sinir felci Otaljinin sebepleri ise: (1) akut inflamatuar hastalıklar (akut otitis eksterna, akut süpüratif otitis media, akut koalesan mastoidit, efüzyonlu otitis media (OME), büllöz mirinjit, ‘malign’ nekrotizan otitis eksterna (ve diğer nadir sebepler); (2) yansıyan ağrı; (3) nörolojik; (4) psikojenik (Kutu 2.2). Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. 8 İnflamatuar sebepler uzman bir kişinin dış kulak yolu ve timpanik membran muayenesi ile tanınır. Bölüm 1’ de tanımlandığı üzere kulak kepçesi ve çevresi ile başlayıp, dış kulak yolu (eksternal akustik meatus) ve timpanik membran ile devam eden muayene önemlidir. Genel pratikte sıklıkla otoskop kullanılır (Bölüm 1), ancak otologlar kafa lambası veya alın aynası ile ışık kaynağı kullanmayı tercih ederler. Bu şekilde her iki eli de kullanmak mümkün olduğu için buşon ve debrislerin temizliği yapılabilir ve bu sayede pnömatik otoskop ile kulak zarı mobilitesi de değerlendirilebilir (Şekil 2.1). Ayrıca akıntı ve sıvı aspirasyonu yapmayı da mümkün kılar. Ardından timpanik membran binoküler mikroskopla muayene edilir. x6 ve daha fazla büyütmede bir binoküler mikroskop (fonksiyonel olarak otolojik cerrahilerde kullanılan mikroskop ile benzerdir) aspirasyon malzemeleri ve mikro aletlerin kullanımı için gereklidir. Dış kulak yolu ve timpanik membran tamamen normal ise, ağrı kulak hastalığına bağlı değildir. Bu durumun geçerliliği muayene eden kişinin deneyimine ve uzmanlığına bağlıdır. Birçok timpanik membran akut hastalığa işaret etmeyen anormallikler gösterebilir. Timpanosklerotik sarı ve beyaz renkli plaklar bunlara bir örnektir. Bu plaklar her zaman masum olmasa da akut inflamatuar hastalıklarla ilişkili değildir. Muayenede bir kuşkunuz varsa veya attik bölge gibi bazı alanlar değerlendirilemedi ise uzman görüşü alınmalıdır (Şekil 2.4). Akut eksternal otit Akut eksternal otit tüm dış kulak yolu (Şekil 2.5) cildini içeren difüz bir sebepten kaynaklanabileceği gibi, furonkül (Şekil 2.6) gibi lokal bir nedenden de kaynaklanabilir. BÖLÜM 3 Kulak Akıntısı Robin Youngs Gloucestershire Royal Hospital, Gloucestershire, UK Çeviri: Hamdi Arbağ, M. Akif Alan GENEL BAKIŞ • Kulak akıntısı bazı toplumlarda sosyal izolasyonla sonuçlanabilen hoş olmayan bir semptomdur. yolu ile timpanik membranı yakından incelemesine izin vermektedir. Birinci basamakta akıntı uygun bir aplikatöre sarılmış pamuk ile kuru temizleme yoluyla uzaklaştırılabilir. • Doğru tanıdan önce akıntının aspire edilmesi veya kurutulması gerekir • Topikal antibiyotik/steroid içeren damlalar eksternal otitte en etkin tedavidir • Kronik otitis mediaya bağlı akıntı kulak zarındaki bir defekt olduğu zaman görülür • Kolesteatom ciddi komplikasyonlara sebep olabilir Kulak akıntısı enfeksiyon, inflamasyon, travma ya da nadiren dış veya orta kulak neoplazmını yansıtan hoş olmayan bir semptomdur (Kutu 3.1). Persistan kulak akıntısı ve buna bağlı koku bazı toplumlarda sosyal izolasyona neden olabilir (Şekil 3.1) Kutu 3.1 Kulak akıntısının nedenleri • Otitis eksterna (akut ve kronik) • Otitis media (akut ve kronik) • Temporal kemik travması Şekil 3.1 Bol miktarda kulak akıntısı. • Kulak neoplazmları (çok nadir) Akıntının kendisi dış kulak yolu cildinden ortaya çıkabileceği gibi, timpanik membran yüzeyinden (kulak zarı), ya da orta kulak boşluğunun iç yüzeyinden gelebilir (Şekil 3.2). Orta kulak boşluğundan gelen akıntı orta kulağın mukozal iç yüzeyi nedeniyle sıklıkla bol ve mukoid yapıdadır. Akan kulağın klinik tedavisinde doğru tanı önemlidir bu da iyi bir anamnez ve muayene ile mümkündür. KBB uzmanları ayaktan hasta muayenesinde operasyon mikroskobu kullanma avantajına sahiptir (Şekil 3.3). Aspiratör cihazı ile mikroskobu birlikte kullanmak uzmanın akıntıyı aspire etmesine ve kulak Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. Şekil 3.2 Akıntı nereden geliyor? 15 BÖLÜM 4 Yetişkinlerde İşitme Kaybı Gavin A. J. Morrison Guy’s and St Thomas’ NHS Foundation Trust, London, UK Çeviri: Hamdi Arbağ, M. Akif Alan GENEL BAKIŞ • İngiltere’ de yetişkinlerin % 6’ sında önemli derecede işitme kaybı vardır. • Yetişkinlerdeki işitme kaybı genellikle yavaş yavaş oluşur. • Özellikle tek kulaktaki progresif işitme kaybı hasta tarafından fark edilmeyebilir. • Engellilik derecesi işitme kaybının derecesine ve bilateral ise buna bağlı olarak değişir. • Derin işitme kaybı sadece bir kulakta ise o taraftan konuşulmadığı sürece normal iletişime imkân verir. • Orta derecede bilateral yüksek frekanslı işitme kaybı gürültülü ortamlarda sesleri ayırmada önemli problemlere neden olur. • Tanı genellikle basit bir hikâye ve birkaç klinik bulgu (timpanik membranların net incelenmesi ve diapozon testleri) ile konulabilir. Hikâye İşitme kaybının ne zamandan beri olduğu, yavaş gelişip gelişmediği, dalgalanmalar olup olmadığı, tek kulakta mı çift kulakta mı olduğu, hastanın hayat kalitesini nasıl etkilediği işitme kaybının önemli özellikleridir. İşitme kayıpları, kulak akıntısı, kulak ağrısı, vertigo veya dizziness ve çınlama ile birlikte olabilir. Sınıflandırma İşitme kaybı problemin anatomik lokalizasyonuna göre iletim tipi ya da sensörinöral olarak sınıflandırılabilir (Şekil 4.1). İletim tipi işitme kaybında ses dalgalarının dış kulaktan orta kulaktaki stapes tabanına kadar olan iletimindeki bir noktada engel vardır. Bu yol ses dalgalarının kulak zarı ve kemikçiklerden kokleaya kadar uzanan yoludur. Normal işiten bir kulakta stapes tabanındaki titreşimler kokleanın baziller membranı boyunca sıvılar içerisinde gezici bir dalgaya dönüştürülür. Koklea ya da işitme sinirinin hastalığı veya fonksiyon bozukluğu sensörinöral olarak adlandırılır. Bazı durum- Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. Şekil 4.1 İletim tipi ve sensörinöral işitme kaybı arasındaki ayırım. larda mikst tip işitme kaybı olabilir. Mikst tip işitme kaybında işitme kaybının her iki formunun kombinasyonları bulunur. İletim tipi işitme kaybı nedenleri Kutu 4.1’de verilmiştir. Kutu 4.1 İletim tipi işitme kaybı nedenleri • Tıkayıcı Buşon • Efüzyonlu otitis media (EOM) • Östaki tüpü disfonksiyonları • Kulak enfeksiyonları • Timpanik membran perforasyonları • Kronik süpüratif otitis media Tıkayıcı Buşonlar İletim tipi işitme kaybının muhtemel en sık nedenidir. Genellikle hasta pamuklu kulak çöpü kullanmıştır ve buna bağlı olarak buşon kulak kanalı içinde daha derine itilerek kulak kanalı tıkanmıştır. Weber testinde tıkanan kulağa yansır. Tedavide buşonun tamamen çıkarılması gerekir. Bu genel pratikte enjektörle lavaj veya uzman 21 BÖLÜM 5 Çocuklarda İşitme Kayıpları Stephenn J. Broomfield ve Andrew H. Marshall Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK Çeviri: Hamdi Arbağ, Sena Nur Arbağ GENEL BAKIŞ Tablo 5.1 Çocuklarda iletim tipi işitme kayıpları ve risk faktörleri • Çocuklardaki işitme kaybının hayat kalitesi üzerinde çok önemli etkileri vardır. Dış kulak Edinsel obstrüksiyon • Çocuklardaki işitme kayıpları iletim (en sık glue ear), sensörinöral (canlı doğumda 1/1000, sebebin çoğu genetik/sendromik), veya mikst’tir. Buşon Yabancı cisim Konjenital atrezi • İngiltere’de yeni doğan işitme taraması ülke genelinde rutin olarak yapılmaktadır. Çocuğun yaşına bağlı olarak, objektif veya subjektif diğer işitme testleri de yapılabilir. Treacher Collins sendromu Goldenhar sendromu Kraniosintozis Orta Kulak • Çocukta işitme kaybının tedavisi; cerrahi olmayan (örneğin, işitme cihazı uygulanması), cerrahi (örneğin, ventilasyon tüpü, işitme implantları) ile olabilir. • Koklear implantlar çocuklardaki derin işitme kayıplarının tedavisinde devrim niteliğindedir. Çocuklardaki işitme kayıplarının, konuşma dili, konuşma kalitesi, konuşmanın sosyal ilişkiler üzerine etkisi, eğitim başarısı, çevre, denge ve güvenlik konuları gibi çok geniş alanda olumsuz etkileri olabilir. Çocuklarda işitme kaybının kesin tanı ve tedavisi bu yüzden çok önemlidir. KBB uzmanları, odyologlar, pediatrisyenler, konuşma ve dil terapistleri, genel pratisyenler, öğretmenler (beden dili eğitmeni de dâhil) ve aile hekimleri gibi sağlık profesyonelleri ile iyi bir koordinasyonu gerektirir. İşitme kaybının tipleri İşitme kaybı konjenital (doğumda mevcut) veya edinsel (doğumdan sonra gelişen) olabilir. Hastada işitme kaybı ya tek başına izole olarak ya nörolojik veya gelişimsel geniş bir bozukluğun parçası olarak ya da bir sendromun parçası olarak görülebilir. İşitme kaybı iletim (iç kulağa sesin iletimindeki bir problem ile ilişkili), sensörinöral (işitme yolları veya iç kulakla ilişkili bir problem) veya mikst (iletim ve sensörinöral bileşeni olan işitme kayıpları) olabilir (Şekil 5.1). Çocuklarda iletim tipi işitme kayıplarının en sık sebepleri tablo 5.1 de listelenmiştir. Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. Glue ear Anne-Babanın sigara içmesi, büyük kardeşler, kreş Down sendromu Yarık damak Kemikçik anormallikler Treacher Collins sendromu Brachio-oto-renal sendrom CHARGE sendromu Travma Kolesteatoma Tümörler (nadir) CHARGE: Coloboma, Kalp defektleri, Koanal atrezi, Büyüme geriliği, Genital defektler, Kulak anomalileri. İşitme kayıplı çocuğun değerlendirmesi Diğer durumlarda olduğu gibi işitme kaybından şüphelenilen çocuğun değerlendirmesinde hikâye hayati öneme sahiptir. Özellikle, konjenital ve edinsel işitme kayıpları için risk faktörleri hakkında soruşturma yapılmalıdır (tablo 5.1 ve 5.2). Otoskopi, muayenenin bel kemiğidir, özellikle iletim tipi işitme kayıplarının teşhisinde faydalıdır (bakınız daha sonraki bölümlere). Çocuklarda işitme kaybının teşhisi Yeni doğan işitme taraması İngiltere’de, yaklaşık 1000 canlı doğumda 1 ağırdan çok ağır dereceye kadar kalıcı işitme kaybı mevcuttur. Bu vakaların yarısı genetik sebeplere bağlıdır, bunların 1/3’ü de sendromlarla ilişkilidir (Şekil 5.2). İngiltere’de 2005’ten beri ülke genelinde uygulanan yeni doğan işitme programı ile tüm yeni doğan bebeklerin doğumdan kısa bir süre sonra işitme değerlendirmeleri yapılmaktadır. Bunun için 2 teknik kullanılmaktadır: Otoakustik emisyonlar (OAEs): Bunlar sese karşı dış saçlı hücrelerin ürettiği cevabi seslerdir ve kulak kanalına yerleştirilen hassas 27 BÖLÜM 6 Akustik Nörinom ve Diğer Köşe Tümörleri Tony Wright The Ear Institute, University College London, London, UK Çeviri: Hamdi Arbağ, Suhayb Kuria Aziz GENEL BAKIŞ • Tek taraflı kulak semptomlarının ya da tek taraflı baş boyun semptomların tedavisi önemlidir. • Çoğu köşe tümörleri benign olmasına rağmen lokalizasyonları tehlikelidir. • Yukarıdakilerle beraber, eğer dış kulak yolu ve kulak zarı normal ise – sevk et. • MRG gerekliliği için uzman değerlendirmesi uygundur. • Akustik nörinom için birçok tedavi seçeneği mevcuttur ve tek başına “mükemmel” bir tedavi planı yoktur. • Tedavi seçeneklerinin çoğunda titiz bir dosya kaydı ile birlikte uzun süre hasta takibi ve MRG ile değerlendirme esastır. Koklear ve vestibular labirentin duyusal epitelinden kaynaklanan akustik ve vestibuler sinirler paket halinde iç kulaktan çıkar ve serebellopontine köşenin medialinden geçerek beyin sapına girer. Bir akustik sinir ve üç (süperior, inferior ve singuler) vestibüler sinir bir araya gelerek birleşir ve akustik sinir beyin sapına yakın olacak şekilde ilerler. Akustik ve vestibuler sinirlerin biraz ilerisinde fasiyal sinir beyin sapından çıkar ve bu sinirlere katılarak tüm sinirler petröz kemikteki internal akustik meatus ve kanal (IAM ve IAK)’dan geçerler (şekil 6.2). Fasiyal sinirin kemikte kompleks bir seyri vardır, ilk olarak öne doğru ilerleyerek genikulat gangliona gelir, ardından geriye doğru seyrederek orta kulaktan geçer, sonrasında aşağıya doğru mastoid kemik içinden geçer ve son olarak öne doğru parotis bezinden geçerek mimik kaslara yönlenir (şekil 6.3) (Bölüm 9’a bknz). Serebellopontin Köşe Serebellopontin Köşedeki Tümörler Serebellopontin köşe (SPK); posterior kranial fossa’da yer alan, kranium, beyin sapı ve serebellum arasında uzanan konik yapıda bir bölgedir. Bu bölgenin komşuluklarının ve içinden geçen anatomik yapıların çok sayıda olması, bunların hayati öneme haiz yapılar olması ve bu bölgede anatomik varyasyonların çok görülmesinden dolayı anatomistlerin ilgisini çekmektedir. Bu bölgedeki yapıların yaralanmasına veya hastalığına bağlı semptomlar çok farklı olup, ileri derecede sakatlığa sebep olabildiği gibi olağanüstü ölümcül de seyredebilir. Labirent’in yer aldığı petröz kemiğin medial kısmı bu alanın yan duvarını oluşturur. Posterior kranial fossayı orta kranial fossadan ayıran sert bir membran olan tentorium çatıyı oluşturur. Bu alanın medial duvarı beyin sapı (ya da pons) ve serebellumun lateral lobu tarafından sınırlandırılmaktadır. Serebellopontine köşe BOS (beyin ömürilik sıvısı) ile doludur ve beyinden giden ve gelen önemli duyusal ve motor sinirler bu bölgeden geçerler (Tablo 6.1 ve şekil 6.1). Anterior inferior serebellar arter (AİCA) basilar arterin majör bir daldır, serebellopontine köşede seyreder ve serebellumun bir kısmını kanlandırarak pons ve labirente önemli dallar gönderir. Beyin sapı uzun ekseni ile Serebellum arasında içi BOS dolu olan 4. Ventrikül bulunmaktadır. BOS dolaşımı için bu bölgenin açık olması gerekir, buranın obstruksiyonu kafa içi basıncın artmasına sebep olur ve nihayetinde obstruktif hidrosefali ile sonuçlanır. Serebellopontin bölge çok çeşitli yapıları içermesi nedeniyle burada çok farklı tümörlerin gelişebilmesi hiç şaşırtıcı değildir. Neyse ki çoğu benigndir ve akustik nörinom en sık görülen tümördür. Aslında akustik nörinom hem vestibüler sinirden kaynaklanması hem de sinir kılıf hücrelerinin- Schwann hücrelerinin- tümörü olmasından dolayı iki kez yanlış isimlendirilen bir tümördür. Schwann hücreleri sinir liflerinin yalıtımını sağlayan bir myelin tabakasıdır. Dolaysıyla doğru tanımlama vestibuler schwannom olmalıdır. Herhangi bir internet taraması bu terimi ya da dil bilimini önemseyen bilim adamlarının kullandığı nörillemmom terimini içermelidir. Kromozom 22’nin uzun kolundaki tek bir defektten kaynaklandığı düşünülen çok nadir görülen bazı akustik nörinomlar malign dönüşümü göstermektedir ve büyümeleri halinde ölümcül olabilirler. Akustik nörinom insidansının yıllık yüzbin de 1 olduğu bildirilmektedir. Görüntüleme tekniklerindeki gelişmeler ve farkındalığın artmasına bağlı olarak insidansın da minimal arttığı düşünülmektedir. Buna karşın post-mortem prevalans’ın çok daha yüksek olduğu görülmektedir ki bu da çoğu hastanın bu tömörler nedeniyle ölmediği post-mortem tesadüfen tespit edildiği anlamına gelmektedir (‘Teşhise’ bak). İkinci en sık görülen tümör bu bölgedeki kranium’un iç yüzeyindeki meninksten kaynaklanan menenjiomdur. Genellikle yavaş büyürler ve düşük grade’li malignite’lerdir. Serebellopontine köşede görülebilen diğer lezyonlar tablo 6.2’de belirtilmiştir. Anormal görünümlü akustik nörinom nörofibromatozis tip 2 sendromu’nun bir parçası olarak bilinir. Bilateral akustik nörino- Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. 33 BÖLÜM 7 Tinnitus Thomasina Meehan ve Claudia Nogueira Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK Çeviri: Hamdi Arbağ, Suhayb Kuria Aziz GENEL BAKIŞ • İngiltere’de toplumun yaklaşık %10’unda tinnitus yakınmaları bulunmaktadır. • Vestibuler schwannom (akustik nörinom) olan hastaların %13’ü unilateral tinnitus ile başvururlar ama işitmeleri normaldir. • Pulsatil tinnitus kardiyovasküler bozukluğun bir belirtisi olabilir, iyi araştırılması gerekir. • Tinnitusla ilişkili sıkıntıları ve stresi hafifletmek için tasarlanmış birçok yöntem mevcuttur. Tinnitus; dış uyarı olmadan normal olmayan ses algısı olarak tanımlanır. Tinnitus ya objektif ya da sübjektif olabilir. Sübjektif tinnitus en çok görülen tiptir, kulağa ulaşan herhangi bir fiziksel ses olmadan sadece hasta tarafından duyulan bir sestir. Objektif tinnitus hastaların küçük bir bölümünü (%1) etkiler, vücuttan kaynaklanır ve dokuların iletkenliğiyle kulağa ulaşır ve hem hasta hem hekim tarafından duyulmaktadır (somatosounds (vücut sesleri) olarak da tariflenebilir). Tinnitusun epidemiyolojisi Özellikle yüksek sese maruz kalma ile beraber çoğu insan hayatının herhangi bir döneminde geçici tinnitus yaşayabilir. İngiltere’de erişkin toplumun aşağı yukarı % 10’u uzamış tinnitus yaşamakta ve erişkinlerin yaklaşık %1’i hayat kalitelerini çok kötü etkileyen şiddetli tinnitus hissetmektedirler (şekil 7.1). Prevalansın yaşla birlikte artmasına rağmen çocuklarda da sık görüldüğü bildirilmiştir. Şekil 7.1 Tinnitus ciddi bir şekilde hayat kalitesini etkileyebilir. (Kaynak: iStoock © Daniel Kaesler). cuttur. Hiperakuzi normal insanlarda rahatsızlık oluşturmayan ses düzeylerinin tolere edilememesi olarak tanımlanıyor. Subjektif tinnitusa neden olan otolojik nedenler Tinnitus sıklıkla işitme kaybı ile ilişkilendirilmektedir (Kutu 7.1) ve iletim, sensörinöral veya mikst tip olabilir. Aynı zamanda normal ya da normale yakın işitme olan kişilerde oluşabilir. Gürültü maruziyeti ve presbiakuziye bağlı işitme kaybı sıklıkla tinnitus ile ilişkilendirilmektedir. Tinnitus Meniere gibi bir hastalığın belirtisi de olabilir. Çok nadiren unilateral tinnitus vestibuler schwannomun tek belirtisi olarak ortaya çıkabilir. Klinik belirtileri Kutu 7.1 Tinnitusla ilişkisi olan patolojik durumlar Tinnitus tek kulakta, iki kulakta ya da kafada duyulabilir ve bazı kişiler kafanın dışından kaynaklandığını ifade ediyor. Çoğu hastalar tinnitusun sessiz ortamlarda daha belirgin olduğunu söylüyor. Tinnitus; aralıklı ya da devamlı; düşük, orta ya da yüksek perdeli; çınlama, ıslık, uğultu, cızırtı şeklinde olabilir. Hastanın tinnitusa bağlı yaşadığı sıkıntı ve stres tinnitusun lokalizasyonu ve derecesi ile bağlantılı değildir. Tinnitusun hiperakuzi ile yakın ilişkisi mev- • • • • • • • • • Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. Kronik gürültü maruziyeti Presbiakuzi Akut akustik travma Kulak zarı perforasyonları Otitis media Meniere hastalığı Vestibular schwannom, menenjiom Ototoksik ilaçlar Whiplash hasarı/koklear konküzyo (sarsıntı) 39 BÖLÜM 8 Vertigo ve Dengesizlik Harold Ludman King’s College Hospital and National Hospital for Neurology, London, UK Çeviri: Hamdi Arbağ, Suhayb Kuria Aziz GENEL BAKIŞ Kutu 8.1 Vertigonun kaynakları Vertigo vestibuler bozukluk nedeniyle oluşur ve aşağıdaki sebeplerden kaynaklanır: • Periferik (labirent) • İntrinsik labirent hastalığı – meniere hastalığı, benign paroksismal pozisyonel vertigo ve akut vestibuler yetersizlik • İnfekte orta kulaktan labirente hastalık yayılması • Beyin sapında ya da serebellumda hastalık olması • Santral: Beyin (beyin sapı, serebellum ve yukarısı) En sık görünen periferik vestibuler (labirent) bozukluklar, Meniere hastalığı ve diğer endolenfatik hidropslar, benign paroksismal pozisyonel vertigo, ani vestibuler yetersizlik ve vasküler bozukluklardır (Kutu 8.2). • Vestibuler sistemi etkileyen genel sistemik durumlar Kutu 8.2 Periferik (labirent) hastalıklar Vertigo, hastanın ya da etrafın hareket illüzyonu olarak tanımlanır. Vertigo terimi köken olarak dönme, rotasyon hissini belirtir, ancak herhangi bir yöndeki hareket hissi için de kullanılır. Dengesizlik her zaman vertigoya eşlik eder, fakat tek sebebi vertigo değildir ve vertigo ile eş anlamlı da değildir. Dengesizlik vertigoya bağlı olmadan birçok nedenden kaynaklanır. Normal bir denge için şunlar gerekir: • Gözler, derin duyu reseptörleri ve vestibuler labirentten gelen hassas duyusal bilgiler beyinde koordine edilir, • Sağlam kas iskelet sistemi: normal kas ve eklemler ve bunun merkez sinir sistemi ile nöral motor kontrolü (şekil 8.1). Vertigo olsun veya olmasın bunların herhangi bir kusuru dengesizliğe sebep olur. Vestibuler kaynaklardan gelen bilgi diğer duyusal sistemlerden gelen veri ile çakışıyorsa ya da beyinde santral integrasyon sistemi vestibuler veri ile vücut hareketlerinin koordinasyonunu sağlayamıyorsa vertigo meydana gelir. Vertigo her zaman vestibuler defektin bir belirtisidir. Bu ya labirente (periferik), ya da beyine (santral) bağlıdır. Çok şiddetli ise bulantı kusma eşlik eder. Vertigonun nedenleri: (a)periferik vestibuler bozukluklar (labirent); (b)orta kulak enfeksiyonlarının labirente yayılması; (c)multipl skleroz, tümörler, enfarkt gibi santral vestibuler bozukluklar; ve (d)vestibuler sistemin dış etmenlere bağlı zarar görmesi – travma, ilaçlar, anoksi, anemi, hipoglisemi, hipotansiyon ya da viral enfeksiyonları (Kutu 8.1). • Meniere hastalığı • Benign paroksismal pozisyonel vertigo • Ani vestibuler yetersizlik Meniere hastalığı (İdiyopatik endolenfatik hidrops) Endolenf kontrolünün bir bozukluğudur ve membranöz labirentin endolenfatik boşluğunun dilatasyonu ile birliktedir (şekil 8.2). Bu dilatasyon veya endolenfatik hidrops, otik kapsül bozukluklarına bağlı olabilir, fakat Meniere hastalığı idiyopatik olarak tanımlanır. Bu hastalık genellikle sadece bir kulağı etkiler ve ilk belirtiler 30-60 yaşlar arasında görülür. Şiddetli paroksismal vertigo atakları ile karakterizedir, sıklıkla rotatuardır, işitme kaybı ve tinnitus ile birliktedir. Ataklar dengenin normal olduğu sırada cluster (küme baş ağrıları)’nın iyileşme döneminde meydana gelir. Her atak birkaç saat sürer, çok nadiren 10 dakikadan az ya da 12 saatten fazla (Kutu 8.3) ve bitkinlik, bulantı-kusma eşlik eder. Sıklıkla atak öncesi kulakta basınç hissi, tinnitusta artış ya da karakterinde değişiklik, boyunda ağrı ve işitme kaybında artış görülür. Kutu 8.3 Vertigonun süresi • Meniere hastalığı: saatlerce • Benign paroksismal pozisyonel vertigo: sadece dakikalar Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. 44 • Ani vestibuler yetersizlik: günler BÖLÜM 9 Yüz Felci Iain Swan Glasgow Royal Infirmary, Glasgow, UK Çeviri: Hamdi Arbağ, Suhayb Kuria Aziz GENEL BAKIŞ • Fasiyal parezi veya paralizinin her zaman araştırılması gerekir • Dışlanması gereken önemli sebepler: o Orta kulak hastalığı: acil tedavi gerekir o Parotis malign tümörleri • İdyopatik ya da ‘Bell paralizisi’ en sık konulan tanı ama diğer sebepler dışlandığı zaman ancak düşünülebilir • Bell paralizisinin en etkili tedavisi ilk 72 saatte kortikosteroiddir. Güncel çalışmalar diğer tedavilerin etkili olmadığını göstermektedir. • Herpes zoster otikus olan hastalar şiddetli ağrı ile beraber fasiyal güçsüzlükle başvururlar • Diğer fasiyal paralizi nedenleri çok nadirdir, paralizi devam ederse ya da iyileşme olmazsa düşünülmesi gerekir Tanımlama Fasiyal paralizi yüzün mimik kaslarının güçsüzlüğüdür ve 7. kranial sinirin hastalığı ya da komşu yapıların hastalığından kaynaklanmaktadır. Anatomi Fasiyal sinir beyin sapındaki fasiyal nükleusu terk eder ve 8. kranial sinirin yanında internal akustik kanaldan geçer. Genikulat gangliondan geçtikten sonra orta kulaktan geçerek fallop kanalında oval pencerenin üstünde horizontal bir seyir gösterir. Sonrası aşağı doğru vertikal seyreder, stapedius kası innerve eder ve stilomastoid foramenden temporal kemiği terk eder. Parotis beze girer ve yüzün mimik kaslarını innerve etmek üzere beş dala ayrılır. Orta kulakta submandibular ve sublingual tükürük bezlere giden sekrotomotor liflere sahiptir ve korda timpani aracılıyla dilin anterior 2/3’ü innerve eden tat lifleri de fasiyal sinir içindedir. Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. Başvuru Hastalar yüzün mimik kaslarının güçsüzlüğü ile başvururlar (şekil 9.1). Yüzün etkilenmiş olan tarafı sarkar ve göz kapanmayabilir. Orta kulakta stapedius kasının paralizisi nedeniyle hiperakuziden şikâyetçi olabilirler. Çok ağır vakalarda dilin tek tarafında tat hissindeki değişikliklerden dolay metalik tat alınabilir. Azalmış lakrimasyon etkilenmiş gözde kuruluğa sebep olur. Tam ağız kapanmaması salya akmasına ve yemekte zorluğa neden olur. Fasiyal paralizilerin büyük bir çoğunluğu alt motor nöron lezyonlarından kaynaklanmaktadır. Üst motor nöron lezyonları beyindeki inme gibi hastalıktan kaynaklanır. Üst motor nöron lezyonlarda hasta yüzün üst kısmı (alın) hareket ettirebilir çünkü beyin sapında çapraz yollar mevcuttur ama ayrım yapmak güçtür. Klinik testler bazen sinirin hasar bölgesini lokalize etmek için yardımcı olabilir. Lakrimasyonu test etmek için Schirmer testi kullanılır. Küçük bir filtre kâğıdı alt göz kapaklarından asılır ve gözyaşı akışı kıyaslanır. Normal lakrimasyon lezyon genikulat ganglionun distalinde olduğunu gösterir. Dilin anterior 2/3’ündeki tat hissi test edilerek korda timpanin etkilenip etkilenmediğini gösterilebilir. Stapedius refleksi de ölçülebilir. Bu testler çok sınırlı bir etkinliğe sahiptir çünkü hasarlı bölge ile kötü bir korelasyon mevcuttur ve lokalizasyon gerekli olduğu durumlarda giderek MRG kullanımı artmaktadır. Etyoloji Çoğu (%75’e yakın) fasiyal paralizilerin etyolojisi bilinmeyen (idyopatik), ‘Bell paralizisi’ olarak tanımlanmaktadır. Etylojik faktörler tablo 9.1’de listelenmiştir. Bell paralizisi Bell paralizisi bir idyopatik alt motor nöron fasiyal paralizisidir. Daha çok geceleri başlar ve birkaç saat içinde gelişir. Hastalar çoğu zaman paralizi başlamadan önce kulak etrafında ağrıdan bahsederler. Şiddetli otalji herpes zostere işaret eder (aşağa bakın). Hastalarda fasiyal uyuşukluk, hiperakuzi ve bozulmuş tat şikâyetleri olabilir. Yıllık insidansı 20-30 vaka/ 100 000’de görülür. Her yaş etkilenebilir 49 BÖLÜM 10 Yüz Ağrısı Lisha McLelland ve Nick S Jones Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK Çeviri: Hamdi Arbağ, Sena Nur Arbağ GENEL BAKIŞ Tablo 10.1 Yüz ağrısı nedenleri (patolojik açıdan) • Doğru tanı için dikkatli bir anamnez gereklidir. • Herhangi bir nazal semptom veya bulgunun olmaması, yüz ağrısının sinüs hastalıklarına bağlı olmadığını düşündürebilir. • Normal BT’si olan hastalarda ağrı rinosinüzite bağlı değildir (BT’deki değişiklikler rinosinüzit için diagnostik değildir). • İlk konsültasyonda teşhise gitmek mümkün değilse, hastanın semptomları için günlük tutması, olası medikal tedavi denemeleri ve gözlem faydalı olabilir. • Burun tıkanıklığı ve koku hissinde kayıp olan fasiyal ağrılı hastaların şikâyetlerini uçak yolculuğu veya soğuk algınlığı daha da kötüleştiriyorsa, nazal medikal tedavilerin yardımcı olması muhtemeldir, eğer başarısız olursa cerrahi tedavi düşünülebilir. • Pürülan sekresyon ve yüz ağrısı olan hastaların rinosinüzit tedavisinden fayda görme olasılığı yüksektir. Yüz ağrısı olan hastalarda doğru tanı konulması, gereksiz ilaç reçetelerini veya gereksiz cerrahileri önlemesi açısından önemlidir. Çoğu kimse sinüslerin fasiyal kemiklerin arkasında olduğunun farkındadır, bu nedenle yüz ağrılarının sebebinin sinüs kaynaklı olduğu bilgileri ve inanışları çokta sürpriz değildir. Ancak, rinosinüzitler yüz ağrılarının sebepleri arasında çok sık olarak görülmez. Anatomi, patoloji ve cerrahi süzgecinden geçirilmiş bir bakış açısıyla yapılandırılmış yaklaşım esas olmalıdır. Anatomik yaklaşım anamnezde ağrının lokalizasyonuna odaklanır (örneğin; burun, sinüsler, dişler, temporomandibüler eklem ve gözler). Alternatif olarak patolojik yaklaşım yapılabilir (örnekleri için bakınız tablo 10.1). Her iki yaklaşımın kombinasyonu bize fasiyal ağrı sınıflamasında yedi anahtar kategori sunmaktadır; rinolijik ağrı, dental ağrı, vasküler ağrı, nöraljiler, midfasiyal ağrı, atipik fasiyal ağrı ve neoplazilere sekonder ağrılar. Doğru teşhis için dikkatli bir anamnez esastır. Teşhise yardımcı olacak algoritmanın temelini sekiz soru oluşturur. 1 Ağrı nerede? Hastadan ağrının yerini göstermesi istenir, bu gösterme işleminde hastanın yaptığı hareketler ve mimikler hastanın mizacı ve emosyonel durumu hakkında bilgi sağlar. Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. Örnekler Enfeksiyon Enflamasyon Travma Tümör Vasküler Nörolojik İatrojenik İdyopatik Dental apseler, akut rinosinüzitler Akut rinosinüzitler Nazal fraktürler İntrakraniyal tümörler Migren Trigeminal otonomik sefalji, trigeminal nöralji, gerginlik tipi başağrıları, midfasiyal bölüm ağrıları Cerrahi Atipik fasiyal ağrı 2 Yayılıyor mu? Hem orta hattan karşı tarafa geçen ağrıların hem de nörolojik dermatomları aşan ağrıların fiziksel bir kaynağının olması daha az muhtemeldir. 3 Ağrının özelliği nedir? Basınç hissi, gerginlik tipi baş ağrısında veya midfasiyal segment ağrısında görülür. Migrenli hastalarda zonklayıcı ağrı ya da nöropatik ağrı özelliğindeki yanıcı veya tırmalayıcı bir ağrı bildirilmiştir. 4 Ağrı epizodu hangi sıklıkta ve uzunluktadır? Ağrı sürekli mi? Aralıklı mı? Gün boyu mevcut mu? İlerleyici mi? Tarif edebilir misiniz? Örnekleyebilir misiniz? En yaygın yanlış kanı, migrenin yalnız birkaç saat sürdüğüdür fakat migren 72 saate kadar da uzayabilir. Yanaklarda, gözlerin arkasında, burun çatısında ya da alın bölgesinde haftalarca süren, simetrik ağrı rinosinüzitten daha ziyade midfasiyal segment ağrılarıdır. Semptomların sıklığı ve tekrarlama gibi periodisitesi ile ilgili özellikleri teşhise işaret edebilir. Örneğin, sabah şiddetli bir fasiyal ağrı ile uyanan ve ağrısı 1 saatten az süren hastada kluster baş ağrısı düşünülür. İlerleyici bir baş ağrısında bulantı veya eforsuz kusma varsa intrakraniyal lezyon ekarte edilmelidir. 5 Ağrıyı artıran şeyler nelerdir? Nezle ve soğuk algınlığı ile birlikte görülen burun tıkanıklığı ve akıntıyı takip eden tek taraflı ağrı enfektif rinosinüzite işaret eder. 6 Ağrıyı hafifleten-dindiren şeyler nelerdir? Hangi tedaviler denendi? ve hangileri etkili oldu? Gerginlik tipi baş ağrılarında ağrı kesiciler cevap vermez. Hâlbuki migrenli hastalarda karanlık bir odada sessiz-sakin uzanma ile ağrının hafiflediği bildirilmiştir. 7 Birlikte olan herhangi bir semptom var mıdır? Ağrıya eşlik eden bulantı migrende karekteristik olmasına rağmen diagnostik değildir. İpsilateral lakrimasyon, rinore veya nazal obstrüksiyon trigeminal otonomik sefaljide görülebilir. 53 BÖLÜM 11 Paranazal Sinüs Hastalığı Derek Skinner Royal Shrewsbury, UK Çeviri: M. Akif Eryılmaz, Zuhal Gül GENEL BAKIŞ • Polipozisli olan veya olmayan kronik rinosinüzit tanısı, hikaye alındıktan sonra, burun nazal endoskopla muayene edilerek konur • Özellikle cerrahi tedavi düşünülen rinosinüzit hastalarında koronal BT, tercih edilen görüntüleme yöntemidir • Polipozisli olan veya olmayan kronik rinosinüzit tedavisinde uzun süreli intranazal steroidlerle nazal lavaj yapılır, zaman zaman sistemik steroid ve makrolid antibiyotik ilave edilir • Nazal polipozis genellikle bilateraldir, tek taraflı olması neoplazm göstergesi olabilir Şekil 11.1 Koronal BT’de lateral nazal duvar yapılarının görünümü. • Tedaviye dirençli kronik rinosinüzit tedavisinde FESC tercih edilen cerrahi yaklaşımdır Anatomi ve fizyoloji Paranazal sinüsler yüz iskeletindeki hava boşluklarıdır ve nazal kavitenin lateral duvarındaki yarık ve benzeri boşluklarla ventilasyon ve drenajı sağlanır (Şekil 11.1). Doğumda etmoid sinüsler göreceli olarak iyi gelişmiştir, 2-3 hücre vardır. Maksiler sinüsler tam boyutuna kalıcı dişlerin çıkmasından sonra ulaşır. Frontal sinüslerin gelişimi 8 yaşında hızlanmaya başlar ve sfenoid sinüsler 3 yaşından itibaren gelişir. Tüm paranazal sinüsler 18-20 yaşa kadar gelişmeye devam eder. Hastaların %5 inde normal varyasyon olarak frontal sinüs gelişmeyebilir. Paranazal sinüsler nazal kavitenin lateral duvarında bulunan yarık benzeri boşluklara drene olurlar. Bunlar orta ve üst konkanın altında ve lateralinde bulunur, orta ve üst meatus olarak bilinirler. Normal mukus burun ve paranazal sinüslerin mukozal katmanı tarafından üretilir ve meatus yoluyla burun ve nazofarenksin posterioruna taşınır; bu durum burun ve paranazal sinüslerin yüzeyini kaplayan solunum epiteli üzerinde bulunan mukosilyer sistem tarafından kontrol edilen aktif bir süreçtir. Maksiller sinüs, frontal sinüs ve ön etmoid sinüsler orta meatusa, posterior etmoid ve sfenoid sinüsler süperior meatus ve sfeno-etmoid resese drene olur (Şekil Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. 58 Şekil 11.2 Nazal kavite lateral duvarı. 11.2). Nazolakrimal kanal lakrimal keseden inferior meatus anterioruna boşalır. Paranal sinüslerin kesin fonksiyonu bilinmemekle birlikte hava boşlukları, tanınmamızı sağlayan yüz özelliklerimizi oluşturmayı sağlamak için yüz iskeletimizi genişletir. Ayrıcı fasiyal travmalarda tampon bölge görevi görerek kraniyal kavitenin korunmasına yardımcı olur. Osteomeatal kompleks (OMK), medialde orta konkayı ve lateralde maksiller kavitenin mukoza kaplı yarık ve oyuklarını içeren bölgedir. Burası, maksiller kemik, anterior etmoidler ve frontal sinüslerden salgılanan mukusun uygun drenajının sağlanabilmesi için açık kalması gereken kritik bir bölgedir. Mukozal ödeme bağlı OMK obstrüksiyonu sinüslerden drenajı engelleyerek önce muko- BÖLÜM 12 Nazal Akıntı Andrew C. Swift University Hospital Aintree, Liverpool, UK. Çeviri: M. Akif Eryılmaz, Zuhal Gül GENEL BAKIŞ • Çocuk ve yetişkinlerdeki nazal fizyoloji, nazal akıntıya neden olan kilit sinonazal semptomlar ve durumlar değerlendirilmiştir • Postnazal akıntı yalnızca semptomdur, hastalık değildir sadece normal fizyolojiyi yansıtıyor olabilir • Rinolojik hastalıkların idaresinde eksiksiz öykü almak son derece önemlidir • Sinüslere ait BT taramaları yalnızca rinosinüzitin uygun tıbbi tedavisinden sonra istenmelidir; basit sinüs radyografileri artık tavsiye edilmemektedir • Rinosinüzit idaresi ve acil sevk koşullarının her ikisi de değerlendirilmiştir Şekil 12.1 Lateral nazal duvar ve sinüs drenaj yollarının anatomisi. (Thieme Publishers’ın izniyle kullanılmıştır.) Nazal akıntı hepimizin bir aşamada başına gelen kompleks sinonazal semptomlardan biridir. Ne var ki, baskın ve sürekli hale geldiğinde tıbbi yardım alma gereksinimi doğabilir. Normal fizyoloji Hastaların tarif ettiği çeşitli klinik şikayetlerin önemiyle ilgili bir yargıya varabilmek için burnun normal anatomisinin ve fizyolojisinin anlaşılması önemlidir (Şekil 12.1). Mukus fizyolojisi Nazal mukoza mukusla kaplı özel bir dinamik tabakadır (Şekil 12.2). Bu mukus, solunan parçacıkları yakalayan normal klerans mekanizmasının bir parçasıdır. Farenkse doğru aşağıya akar ve sonuç itibarıyla yutularak burun posteriorunu bir anlamda süpürür. Bu da mukosiliyer klirens olarak bilinen fenomeni oluşturur. Bu normal fizyoloji çoğu insanda farkında olmadan gerçekleşir. Ne var ki, mukus viskozitesinde veya hacminde gelişen herhangi bir değişiklik sonrasında farkındalık değişikliği “post” nazal akıntı adı verilen klasik semptomu karşımıza çıkarır (vida infra). Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. a Şekil 12.2 Nazal mukoza ve üzerinde bulunan mukus tabakasının şematik görünümü. (Thieme Publishers’ın izniyle kullanılmıştır.) 65 BÖLÜM 13 Epistaksis Gerald McGarry Glasgow Royal Infirmary, Glasgow, UK. Çeviri: M. Akif Eryılmaz, Ali Alaiye GENEL BAKIŞ • Çocuklarda erişkinlere göre daha farklı seyretmektedir • Erişkinlerde hayati tehlikesi bulunabilmektedir • Alışılmadık düzeyde ciddi veya dirençli kanamalar için sekonder faktörler araştırılmalıdır (örneğin hematolojik araştırmalar) • Primer ve sekonder epistaksis farklı tedavi stratejileri gerektiren durumlardır. • Travma sonrası devam eden kanama KBB uzmanına sevk edilmelidir. • Direkt (kanama noktasına spesifik) tedavi hastanede kalış süresini ve morbiditeyi azaltmaktadır. • Tampon konulmasını takiben devam eden kanamalar bir sonraki tedavi aşamasına geçiş endikasyonu olarak görülmelidir (örneğin cerrahi ligasyon veya embolizasyon) Epistaksis veya burun kanamaları her yaştaki hastada ortaya çıkabilir ve ciddiyetleri minör, rahatsız edici kanamalardan hospitalizasyon ve cerrahi tedavi gerektiren hayatı tehdit edici kanamalara kadar değişebilir. Epistaksis, erişkinlerin KBB bölümüne acil başvurularının en yaygın sebebidir, önemli morbidite ve mortalite riskine sebep olabilir. Akut epistaksisin ilk ve takip eden tedavisinin kalitesi, hastaların başarılı bir şekilde tedavi edilip taburcu olmasına ya da invaziv ve etkisiz tedaviler sonrası devamlı kanama ve morbidite yaşamalarına neden olmaktadır (Şekil 13.1). Epistaksisin klinik tipleri kutu 13.1 de görüldüğü gibi sınıflanabilir Kutu 13.1 Epistaksisin Klinik Tipleri • • • • • • Primer (vakaların çoğunda sebep olan faktör yok) Sekonder (tanımlanabilir bir sebebe bağlı) Çocukluk Erişkin Akut Rekürren (tekrarlayan) Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. Şekil 13.1 Yetişkin akut epistaksisli hastanın yetersiz tedavisi sonrası ortaya çıkan travmayı göstermekte. Burun gazlı bezlerle doldurulmuş, foley kateterler yerleştirilmiştir. Ancak buna rağmen veya bundan dolayı kanama devam ederken hasta aynı zamanda hipoksik kalmış ve feci şekilde travmatize olmuştur. Buna yol açmamak için ne yapılmalı! Etyoloji Epistaksis sebepleri tam olarak anlaşılamamıştır, çoğu idiyopatik olarak değerlendirilir. Sebepler kabaca primer ve sekonder olarak ayrılabilir. Kanamaların çoğunluğu sebebin belirlenemediği primer kategoride bulunmaktadır. Sekonder epistaksis tablo 13.2 de belirtildiği gibi sebebi bilinmektedir. Bu sekonder faktörler hikaye alınırken düşünülmelidir. Tümör, herediter hemorajik telenjiektazi ve juvenil nazofarengeal anjiofibrom gibi nadir sebepler de akla gelmelidir. Nadir görüldüğü halde bu vakaların akla gelmesi hayatidir. Primer vakaların arasında nadir görülen sekonder vakaların olabileceği düşünülmelidir. Çocukluk epistaksisi Burun kanamaları tüm yaştaki çocuklarda görülür, rekürren olma eğilimi gösterir. Genelde primer olarak görülürler. En çok gecele- 71 C H A P T E R 14 BÖLÜM 14 Nasal Obstruction and Smell Disorders Burun Tıkanıklıkları ve Koku Alma Bozuklukları Desmond A. Nunez Desmond A. Nunez University of British Columbia, Vancouver General Hospital, Vancouver, BC, Canada University of British Columbia, Vancouver General Hospital, Vancouver, BC, Canada Çeviri: M. Akif Eryılmaz OVERVIEW • Nasal obstruction is a common presenting symptom for the GENEL BAKIŞ entire range of pathological conditions of the nose. An approach to diagnosis starts with obtaining from the görülen general yaygın • Burun tıkanıklığı burun patolojilerinin tamamında medical history detailsTanı of family, past or history bir semptomdur. koyabilmek içinpresent öncelikle hastanın ve indicative of allergic disease, features of an upper respiratory ailesinin detaylı tıbbi anamnezi alınarak alerjik ve üst solunum tract infection and medications used, prescribed or illicit • Anosmia or complete loss of smell is rare. Reduced or diminished • Anosmi, koku duyusunun tamamen kaybı, nadir görülür. sense of smell, hyposmia, is more common, and when due to a Hiposmi, koku duyusunda azalma, daha sık görülür ve kokunun secondary conductive blockage usually responds well to surgery burundan koku bölgesine ulaşım engeline bağlı bir azalma ise, coupled with steroid medication • The commonest nasal swelling is an enlargement of the • En sık end görülen nazal şişlik,turbinate, alt konkanın ucunda görülen proximal of the inferior thatproksimal may be engorged by fizyolojik veya bozukluklara physiological and patolojik pathological disorders bağlı büyümedir. yolu hastalıklarını çağrıştıracak ilaç kullanımı sorgulanır. • ameliyat ile birlikte steroid tedavisine iyi cevap verir. nazicorrelation deviasyonubetween ve burunthe tıkanıklığı sınırlı • Septum There is limited severity arasında of the septal deviation and the degree of nasal blockage korelasyon vardır. • The treatment of nasal polyposis can be ameliyat medical, veya surgical • Nazal polipozis tedavisinde medikal, her or ikisinin most usually a combination of both. Anti-inflammatory steroid kombinasyonu kullanılır. Tedavinin ana unsuru antiinflamatuar therapy is atedavisidir, mainstay of andyolu besttopikal appliedburun topically steroid entreatment iyi uygulama spreyleri either in the form of a nasal spray or drops. Systemic steroids are yada damlalardır. Sistemik steroid tedavisi kısa sürelerle semptom prescribed in short courses to improve symptom control or as an kontrolünü artırmak yada cerrahi tedaviye yardımcı olması için adjunct to surgical treatment. • Chronic rhinosinusitis is an inflammatory condition of the nose • Burun ve paranazal sinüslerin inflamatuar hastalığı sinüzit, and paranasal sinuses with symptoms lasting for 12 weeks or septomları 12 hafta veya daha uzun süre devam ediyorsa kronik more, affecting adult men and women equally, the diagnosis rinosinüzit denir, yetişkin erkek ve kadınları eşit olarak etkiler, tanı being made most commonly on symptoms reçetelenir. The history should then focus on the presenting symptom of nasal obstruction and seek to determine: Sonrasında hikaye başlangıç semptomlarına odaklanmalı ve •şunları Onset belirlemeye of the nasalçalışmalıdır: blockage – Is it sudden or gradual? • The presence of precipitating or relieving factors – Is it triggered •by Burun tıkanıklığının başlangıcı - ani mi mı rhinitis or exposure to perfume, suggestive of aşamalı vasomotor •following Artıran avenasal ya azaltan injury?faktörlerin varlığı – parfüm ile tetikleniyorsa vazomotor rinit düşünülmeli veya nazal travma sonrasın• Localisation – Is it bilateral or unilateral? da mı oluşmuş? • Temporal characteristics – Is it persistent or intermittent? • Yerleşim – çift taraflı mı tek taraflı mı? • Geçici özellikler – sürekli mi aralıklı mı? Smell disorders Koku Duyusu Bozuklukları Anosmia – the complete loss of smell – is rare. The most common presentation olfactory disturbance is hyposmia or a reduction Anosmi, kokuofduyusunun tamamen kaybı, nadir görülür. Koku duinyusu olfactory acuity. The olfactory sensory epithelium located in bozuklukları sıklıkla hipozmi veya koku algılama iskeskinliğinthe olfactory cleft in the upper of theburnun nasal cavity. The de azalma şeklinde görülür. Koku reaches duyusu epiteli üst bölümsensory cells are ciliated and contain odorant specific receptors. lerinde yer alan olfaktör yarıkta bulunur. Duyu hücreleri sililidir ve These synapse with the olfactory bulb beyin in theönforebrain by kokuyacells duyarlı reseptörleri vardır. Bu hücreler bölümünde dendritic processes which traverse through the bony perforations bulunan olfaktör bulbus ile cribriform plate’te bulunan perforasofyonlardan the cribriform plate (Figure 14.1). The binding a specific geçen dentritik proçesler aracılığıyla sinaps of yapar. (Şekil odorant molecule receptor triggers depolarisation the 14.1) Spesifik bir with koku its molekülünün reseptöre bağlanması ofduyu hücresini olfaktör beyne uzanan bir aksiyon sensory celltetikleyerek and generation of anyollardan action potential that is transmitted potansiyelinin oluşmasına yoltoaçar. along the olfactory pathways the brain. sıklıkla semptomlardan konulur. Symptoms Nasal obstruction is a common presenting symptom for the entire Semptomlar range of pathological conditions of the nose. The key to arriving at a Burun is tıkanıklığı burunon patolojilerinin diagnosis based as much the associatedtamamında symptomsgörülen as it is onyaygın the bir semptomdur. Tanıya characteristics ulaşmanın yoluofburun tıkanıklığıyla birpresentation and temporal the nasal obstruction. olan semptomlara burun tıkanıklığının geçicithe ya general da kalıcı Anlikte approach to diagnosis ve starts with obtaining from olmasına da bağlıdır. Tanıya gitmede tıbbi anamnezi medical history details of family, past orhastanın presentgenel history indicative detaylıdisease aile hikayesinden hastalık çoof ve allergic e.g. atopic alerjik dermatitis in belirtileri, childhoodörneğin; (allergy), cuklukta atopik dermatit, üst solunum yolu enfeksiyonları belirtileri features of an upper respiratory tract infection and medications ve–buna ilişkin or ilaçillicit. kullanımı Topikal vazokonstrüktörused prescribed Manysorgulanır. drugs can cause nasal obstruction, lerin aşırı kullanılması gibi birçok ilaç burun tıkanıklığına such as excessive use of topical vasoconstrictors in the nose. neden olabilir (rhinitis medikomentoza). ABCKulak of Ear, Nose and Throat, Burun ve Boğazın ABC’si, 6.Sixth Baskı. Edition. Editörler Harold Ludman ve Patrick J. Bradley.J. Bradley. Edited by Harold Ludman and Patrick © 2013 John Wiley Wiley && Sons, Ltd.Ltd. Published 2013 by 2013 John Wiley & Sons. Ltd. & Sons, Ltd. © 2013 John Sons, Published by John Wiley 76 76 Şekil 14.1 liflerinfibres kafa tabanında ile cribriform olan ilişkisiplate göFigure 14.1 Olfaktör The olfactory are shownkribriform in relationplate to the atrülmektedir. the skull base. BÖLÜM 15 Fasiyal Plastik Cerrahi Patrick Walsh1, Julian Rowe-Jones2 ve Simon Watts3 Linacre Private Hospital, Hampton, VIC, Australia. The Nose Clinic, The Guildford Clinic, Guildford, UK. 3 Brigton and Sussex university Hospital, Brigton, UK. 1 2 Çeviri: M. Akif Eryılmaz, Ali Alaiye GENEL BAKIŞ • Fasiyal plastik cerrahinin yararları görünümün ve özgüvenin iyileşmesi, fasiyal fonksiyonun iyileşmesi ve neoplastik hastalıklarda kür sağlanmasıdır • Septorinoplasti burun fonksiyonunun, estetik görünümünün ve nazal deformitelerin elektif olarak iyileştirilmesi için endikedir • Septoplasti tek başına nazal havayolu fonksiyonunu düzeltemeyebilir ve ilave eksternal nazal kemik ve kartilaj cerrahisi gerekebilir • Ameliyatı yapan cerrah hem burun şekli hem de burun fonksiyonları konusunda eğitimli olmalıdır • Pinnaplasti cerrahi olarak 3 özelliği düzeltmelidir: antiheliksin yelken görünümünün giderilmesi, derin konkal çanak ve kepçe kulak • Non-melanotik deri tümörleri (NMSTs), bazal hücreli karsinom (BCC) ve kutanöz yassı hücreli karsinom (cSCC) • BCC nin tedavisi büyüklük ve histolojisine göre değişir • cSCC nin tedavisi cerrahidir, nüks ve olası servikal lenf bezi metastazlarının tespiti için takip zorunludur Fasiyal plastik cerrahi estetik değişiklik ve / veya fonksiyonel, travmatik ve neoplastik cilt, yumuşak doku ve yüz iskeletinin yapı bozukluklarının düzeltilmesi talebi veya ihtiyacı olan hastaların takip ve tedavisiyle ilgilenir. Her iki gruptada bu durumlar konjenital ya da kazanılmış olabilir. Neoplastik grupta, nonmelanotik deri tümörlerinin takip ve tedavisi iş yükümüzün büyük bir kısmını oluşturur. Bunu akılda tutarak NMSTs ler multidisipliner kliniklerce tedavi edilirler. Tedavi cerrahi ve cerrahi dışıdır. Fasiyal plastik cerrahi KBB cerrahları, maksillofasiyal cerrahlar, genel ve plastik cerrahlar, oküloplastik cerrahlar ve dermatologlar tarafından yapılır. Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. Septorinoplasti Nazal anatomi Burnun iskeletinin üst üçte biri nazal kemik çifti ve maksillanın asendan proçesi tarafından oluşturulur. Orta 3 te biri nazal kemiğe ve kıkırdak septuma tutunan üst lateral kartilajlar tarafından oluşturulur ve internal valve katkıda bulunur. Alt lateral kartilajlar nazal tip ve eksternal valve destek ve şekil verir. Bu kartilajları alttan tutan ve destekleyen nazal septumun anterior kıkırdak parçasıdır ve yokluğunda burnun kaudal üçte ikisi kollabe olabilir (şekil 15.1). İskeleti örten yumuşak doku ve cilt zarfının tipi ve kalınlığı nazal estetiğe katkıda bulunur, fonksiyonel ve estetik cerrahinin sonuçlarını etkileyebilir Nazal fonksiyon Nazal valfler İnspiryum sırasında nazal valfler, hızla hareket eden inspiryum havasının düşük basıncının kollabe edici gücüne maruz kalır. Burun delikleri ve eksternal nazal valflerin bu kollabe edici güçlere karşı koyabilmeleri nazal tip kartilajlarının şekline, elastikiyetine ve pozisyonuna bağlıdır. İnternal valf normalde yaklaşık 10-15 derecedir, medialde septum lateralde üst lateral kartilajın kaudal sınırı arasındaki açıdır. Cerrahi bu kartilajların yeniden pozisyonlandırılmasını ve güçlendirilip desteklenmesi için greftlemeyi gerektirebilir. Septum ve kilit taşı bölgesi (keystone area) Nazal septum, anteriorda kuadrilateral kartilajdan, posterior ve inferiorda kemik etmoit plate, vomer ve maksiller krestden oluşur. Anterior ve dorsal septal kartilajda bir deviasyon düzeltilmesi zor bir cerrahi sorundur ve bütün kartilaj septumun ve bununla ilşikili üst lateral kartilajların repozisyonu yeniden şekillendirilmesini ve rekonstrüksiyonunu gerektirebilir (Şekil 15.2). Değerlendirme Solunum yolunun açıklığı ve burunun estetik görünümü hastanın geliş şikayeti birinden ziyade diğeri ile ilgili gibi görünse de mutlaka birlikte değerlendirilmelidir. Çünkü, bir estetik bozukluğu düzeltmeye yönelik olan ameliyat nazal valflerin mimarisini etkileyebilir, 81 C H A P T E R 16 BÖLÜM 16 Throat Pain Boğaz Ağrısı 1 2 William McKerrow and Patrick J. Bradley 1 2 William McKerrow ve Patrick J. Bradley 11NHS ForFor Health Science, Inverness, UK UK NHS Education Educationfor forScotland, Scotland,entre Centre Health Science, Inverness, 22Nottingham Medical Centre Campus, Nottingham, UK NottinghamUniversity UniversityHospitals, Hospitals,Queen’s Queen’s Medical Centre Campus, Nottingham, UK Çeviri: Mehmet Akif Dündar, Fuat Aydemir GENEL BAKIŞ OVERVIEW ••Throat is Boğazpain ağrısı; a symptom most commonly seen in general her yaşta görülmesine rağmen özellikle çocuklar practice by hospital emergency departments usually ve gençoryetişkinlerde rastlanan, genel tıbbi pratikte veinacil children anden young adults although it can occur at any age servislerde sık görülen semptomdur. the symptom is chronic or ise, recurrent, thenminör the differential •When Semptom kronik veya rekürren ayırıcı tanı ciddi diagnosis may range from being a minor non-serious condition olmayan bir durumdan, spesifik infektif bir süreç veya kanser gibi or be a sign of significant disease, such as a specific infective önemli bir hastalığa kadar değişebilir. • process or a throat cancer •Worrying Nefes almakta güçlük, yutkunma problemleri, symptoms associated with throat pain,boğaz such temizleme as ihtiyacı, kan gelmesi ve boyunda şişlik veya kitle gibi difficulty breathing, swallowing problems, the need to boğaz ‘‘clear ağrısı, the endişe verici semptomlardır ve ivedilikle araştırılmalıdır. throat’’, bringing up blood and the presence of a swelling or a • lump, shouldtedavi be investigated •neck Enfektif süreçler edilmezse with lokalurgency püy veya apseler Infective processes if left untreated mayapse develop a local Ancak gelişebilir, en sık olanları peritonsiller veya into quincy’dir. collection or antedavi abscess, most commonly the peritonsillar tanınmazofyapus da etkili edilmezse hayatı tehdit edebilen abscess or quinsy, butretrofarengeal other more serious diagnoses include the parafarengeal veya apse gibi daha ciddi durumlar parapharyngeal abscess and retropharyngeal abscess, which da meydana gelebilir. • may be life-threatening if not recognised and treated effectively Throat pain is a symptom most commonly seen in general practice or by hospital emergency departments, usually in children and Boğaz adults, ağrısı; her yaşta görülmesine ve young although it can occurrağmen at any özellikle age. Theçocuklar symptom genç yetişkinlerde rastlanan, pratikte acil servislerde en usually presents acutely, and genel is most oftenveassociated with an sık görülen semptomdur. Genellikle akut When gelişir what ve sıklıkla infective process – either viral or bacterial. seemsbakteto be veyathroat viral bir enfeksiyonla veya ağrısız basit ariyel minor symptom with orilişkilidir. without Ağrılı pain becomes chronic gibi görünenthe bir range boğazofsemptomu veya rekürren hale or recurrent, diagnosis eğer may kronik be a ‘‘trivial’’ non-serious gelirse, tanı, önemsiz ciddi olmayan bir sebepten, hayatı tehdit cause to becoming a ‘‘life and death’’ disease such as cancer or kanser veya process. spesifik Abirpossible infektifproblem proçeseinkadar değişebilir. aeden specific infective diagnosis is the Tanıda olası bir problem de hasta veya ebeveyninin ağrıyı işaret anatomical area to which the patient or parent is referring when ettiğipresent anatomik ile ilgilidir. isterse de hemşirethey withbölge a painful throat.İster For doktor the trained clinician with lik eğitimi almışorklinisyenler için, boğazdan farenks geeither a medical a nursing background, the maksat, throat refers to the nellikle dethe orofarenks hipofarenkstir, ‘’farenjit’’ ‘’tonsillit’’ area called pharynx,ve usually the oropharynx and veya the hypopharterimleri de atfedilen tanı terimleridir. Hastalar için bu terim çok ynx, and the term ‘‘pharyngitis’’ or ‘‘tonsillitis’’ is the assumed sınırlayıcıFor olabilir. Hastalar ’’ağzı’’ “larenksi’’ veya “gırtlağı’’ diagnosis. patients, this term may be too restrictive. They hatta may boyunda klavikulanın herhangi bir lokalizasyonu kasinclude areas such as theüstündeki ‘‘mouth’’ and the ‘‘larynx’’ or ‘‘voice-box’’, tediyor olabilirler. or even any location within the neck and above the ‘‘collar-bone’’. Persisting Nefes almakta güçlük, yutkunma problemleri, boğaz temizleme symptoms associated with throat pain, should alert ihtiyacı, kan gelmesi ve/veya boyunda şişlik veya kitle gibi boğaz the clinician to consider a ‘‘more serious’’ diagnosis, more soağif Şekil 16.1 tonsillit. Figure 16.1Akut Acute tonsillitis. associated with breathing difficulties, swallowing problems, the neediletoilişkili ‘‘cleargeçmeyen the throat’’, also ‘‘bringing up’’‘’dblood and/or the rısı semptomlar klinisyeni aha ciddi’’ tanılar presence of a neck swelling or a lump. açısından uyarmalıdır. most common tissue süreçlerde involved en in sık thetutulan inflammatory or The Enfeksiyöz ve enflamatuar dokular bu infective process is the lymphoid tissue in the region, with the bölgedeki lenfoid dokulardır, lateral orofarengeal dokular (tonsillateral oropharyngeal tissue tonsils) beingvethe ler) belirgin hale gelirler, iyi(the bir ışık kaynağı dilobvious basacağıand ile the bu easiest area to inspect with a (Şekil tongue16.1). depressor anddokuların a good light bölgenin görülmesi kolaylaşır Lenfoid busource (Figure 16.1). Other areas wherebunlar lymphoid can become lunduğu diğer alanlar da etkilenebilir, toplutissue olarak Waldeyer involvedolarak are the posterior tongue and the tissue locateddokular in the halkası bilinen nazofarenkste yerleşmiş (adenoid) nasopharynx (the adenoids) collectively as Waldeyer’s ring. ve posterior dil bölgesindeki dokulardır.known Vokal kordların üstündeIt should alsodiğer be remembered lymphoid tissuedokular may be located ki farenksin bölgelerindethat de yerleşik lenfoid olduğu in other areas ofTedavi the pharynx superior to thesüreçlerden; vocal cords.lokal Infective hatırlanmalıdır. edilmeyen infektif püy processes if left may develop into a local apse collection of kolleksiyonu veyauntreated apse gelişebilir. En sık peritonsiller veya qupus or an abscess. The most common is the peritonsillar abscess incy olmak üzere farkına varılmadığı veya erken tedavi edilmediği or quinsy, but other anatomical areas may also develop abscess zaman hayatı tehdit edebilen parafarengeal veya retrofarengeal apse particularly parapharyngeal andderetropharyngeal gibi diğer anatomik bölgelerde apse gelişebilir. areas, which if not recognised Enflamatuar süreçten bu bölgedeki dokular (sinir, kas ve and treated early, may be lifediğer threatening. kıkırdak) da etkilenebilir, sifiliz, lepra, AIDS ve Other tissues (nerves, özellikle muscles tuberküloz, and cartilages) may be involved HIV gibi spesifik processes enfeksiyonlarda, hatta lenfoma ve karsinoma gibi in inflammatory in the region, particularly with specific malign hastalıklarda da etkilenir.syphilis, leprosy, AIDS and HIV, as infections such as tuberculosis, well as with malignant disease including carcinoma and lymphoma. Akut Farenjit Acute pharyngitis ABC Ear,veNose andABC’si, Throat, Sixth Edition. Kulakof Burun Boğazın 6. Baskı. Edited Harold Ludman andJ. Bradley. Patrick J. Bradley. Editörlerby Harold Ludman ve Patrick © 2013 Wiley & Sons, Ltd. Published 2013 by John Wiley Sons. Wiley Ltd. © 2013John John Wiley & Sons, Ltd. Published 2013 by&John & Sons, Ltd. En belirgin semptomu akut başlangıçlı boğaz ağrısı olan ve bu Acute pharyngitis is defined by its most prominent symptom, i.e. şekilde tanımlanan akut farenjit primer olarak enfeksiyöz bir etacute onset sore throat, and has a primarily infectious aetiology. 89 89 BÖLÜM 17 Ses Kısıklığı ve Ses Bozuklukları Mered Harries Brighton and Sussex University Hospitals, Brighton, UK Çeviri: Mehmet Akif Dündar, Fuat Aydemir GENEL BAKIŞ • 3 haftadan daha uzun süren ses kısıklığı olan hastaya hemen bir akciğer filmi çektirilmelidir ve normalse, laringoskopi için KBB doktoruna yönlendirmek gerekir • “Tehlike işareti” semptomları olan hasta acilen sevk edilmelidir • Larenksin anatomisi ve fizyolojisinin anlaşılması, klinisyenin hastanın öyküsünü ve sesini dinleyerek doğru bir ön tanı koymasına olanak sağlar • Histolojik olarak kanıtlanmış erken evre larenks kanserinin küratif tedavisi mümkündür • KBB kliniğinde ideal değerlendirme, larengolog ve konuşma-dil terapisti ile multidisipliner bir yaklaşımı içerir Ses nedir? Ses oluşumu için 3 gerekli komponent vardır: 1. Hava kaynağı - akciğerler 2. Titreşim kaynağı - vokal kordlar 3. Rezonans haznesi - dudak ve burun nostriller ile vokal kordlar arasındaki hacim - bu boşluk vokal yol olarak adlandırılır. Yukarıda listelenen üç komponentten birinde problem olması sesi etkileyebilir - örneğin burnunuzu sıktığınızda nazal bir ses ortaya çıkar – ancak bu bölümde larenks ve vokal kord hastalıklarına ağırlık verilecektir. İnsan sesi - eşsiz! Çoğu hayvanda larenks ya damak seviyesinde ya da üzerinde bulunmaktadır. Bazılarında bu durum, insanlardakine göre daha duyarlı olan ve yaşam için gerekli olan olfaktör organların sürekli uyarılmasına olanak sağlar, fakat daha da önemlisi besin yolunu hava yolundan ayırır. Larenksin, insan sesinin kompleks olmasında payı olan ve ses yolu hacmini artıran altıncı servikal vertebra seviyesine Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. 94 kadar inmesi, insana özgüdür. Bu daha aşağı pozisyonunun sonucu olarak larenksin primer fonksiyonu, distal trakeobronşial ağacı korumak ve aspirasyonu önlemektir, ses üretimi bu fonksiyonlarına göre çok daha ikincildir. Larenksin üçüncü fonksiyonu kapalı bir glottis sağlamaktır, böylece diyafram, yükselmesi ve/veya gerilmesi için sabitlenebilir (Kutu 17.1) Kutu 17.1 Larenksin fonksiyonları • Distal trakeobronşiyal ağacı koruma • Ses üretimi • Glottisi kapatarak yükselme ve/veya gerilme için diyaframa destek sağlama Larenks anatomisi Üç kısma ayrılır (Şekil 17.1): 1. Supraglottis – vokal kordların yukarısı, epiglot ve yalancı kordları içerir 2. Glottis – gerçek vokal kordlar, membranöz vokal foldların titreşen bölümleri 3. Subglottis – vokal kordlardan krikoid kartilajın alt sınırında, trakea başlangıcına kadar uzanır. Hava yolunun en dar yeridir ve buradaki ödem stridora neden olur – özellikle çocuklarda mukozanın 1 mm. şişmesi havayolunu % 25 veya daha fazla daraltabilir. Ayrıca subglottiste, anestezi tüpüne bağlı herhangi bir travma trakeostomi gerektirebilecek kalıcı stenoza yol açabilir. Embriyoloji Larenks, embriyolojinin ne kadar önemli olduğunu, anatomisini ve sinir dağılımını hatırlamayı nasıl kolaylaştırdığını göstermek açısından mükemmel bir organdır. Supraglottis 4. brankial arktan gelişir (siniri: superior larengeal sinir) – 5. brankial ark insanlarda gelişmemiştir- subglottis 6. brankial arktan (siniri: rekürren larengeal sinir) gelişir. Glottis bunların arasında bulunur ve sonuç olarak çok zayıf lenfatik drenajı vardır – inflamasyon vokal kordlarda BÖLÜM 18 Havayolu Obstrüksiyonu ve Stridor Vinidh Paleri1 ve Patrick J. Bradley2 Newcastle upon Tyne Hospitals, Newcastle, UK Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK 1 2 Çeviri: Mehmet Akif Dündar, Fuat Aydemir GENEL BAKIŞ • Havayolu obstrüksiyonuyla acil bir tablo olarak karşılaşılabilir, katastrofik durumları önlemek için çok dikkatli olmayı ve derhal hastaneye yatışı gerektirir • Stridor havayolunun kısmi tıkanmasından kaynaklanan, havanın türbülan akımı nedeniyle oluşmaktadır ve respiratuar döngüde ortaya çıktığı faza göre tanı konulabilir • Ateşi olmayan normal bir insanda aniden gelişen akut stridor durumunda yabancı cisim aspirasyonundan şüphelenmek gerekir • Neden olabilecek herhangi bir sebep yokluğunda erişkinlerde akut ve kronik stridor aksi ispat edilene kadar neoplastik olarak kabul edilmelidir sına neden olabilir. Nitekim, 1 mm’lik mukozal ödem kesitsel alanı %40‘tan fazla azaltmaktadır. Stridor, havayolunun kısmi obstrüksiyonundan kaynaklanan türbülan hava akımının neden olduğu kaba, vibratuar bir sestir. Stridor; yumuşak damak gibi farengeal yapıların vibrasyonundan kaynaklanan, uyku boyunca olan ve düşük perdeli bir gürültüye yol açan stertordan ayırt edilmelidir. Kronik, non-progresif lezyonun neden olduğu stridorda solunum sıkıntısı olmayabilir ve hasta bu duruma iyi adapte olmuş olabilir. Stridor inspiratuar fazda, ekspiratuar fazda veya bifazik olabilir; bu obstrüksiyon bölgesi hakkında bilgi verebilir (Kutu 18.1). Kutu 18.1 Stridor tipleri • İnspiratuar : supraglottik ve glottik obstrüksiyon • Ekspiratuar: alt trakeal obstrüksiyon Otolarengoloji pratiğinde görülen tüm aciller içinde, havayolu obstrüksiyonunun tanı ve tedavisi, başarılı sonuçlar elde edilebilmek için multiprofesyonel yaklaşım ve tecrübeli bir ekip gerektiren en kompleks durumlardan biridir. Üst havayolu, anterior nazal kaviteden alt hava yollarına kadar oluşabilecek herhangi bir patoloji nedeniyle tıkanabilir. Nefes alma ile ilişkili problemlerle genellikle nazal obstrüksiyon, stertor ve stridor olarak karşı karşıya kalınmaktadır. Nazal hastalıklar başka bir bölümde tartışılıp, bu bölümde havayolu obstrüksiyonuna neden olan larenks, farenks ve trakea patolojilerine odaklanılacaktır. Patofizyoloji Nefes alma istemsiz kontrol altındadır ve beyin sapındaki solunum merkezi ile yönetilmektedir. İnspirasyon sırasında vokal kordlar abdüksiyon yapar, diyafram kontraksiyonu ve akciğerlerin ekspansiyonu ile oluşan negatif basınçla hava akciğerlere çekilir. Vagus sinirinin rekürren larengeal dalı, kompleks bir şekilde düzenlenmiş larenks intrensek kasları ile vokal kord hareketlerini kontrol etmektedir. Krikoid kartilaj solunum yolundaki tam bir halka şeklindeki tek yapıdır ve subglottik bölgeyi çevrelemektedir. Bu nedenle herhangi bir havayolu ödemi lümeni daraltmaktadır ve hatta hava yolunda çok az bir daralma bile hava akımının dramatik bozulmaKulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. 100 • Bifazik: glottik ve subglottik obstrüksiyon Çocuklarda stridor Değerlendirme Dikkatli bir öykü tanı koymak için faydalı bilgiler verir (Kutu 18.2). Öncesinde iyi olan çocukta akut başlangıçlı stridor yabancı cisim aspirasyonu şüphesi uyandırmalıdır. Öncesinde bulunan üst solunum yolu enfeksiyonu (ÜSYE) krup veya bakteriyal trakeite işaret eder. Epiglottit (supraglottit) 2-7 yaş arası çocuklarda tipik olarak ani gelişen ateş, disfaji ve salya artışı ile kendini gösterir. Kutu 18.2 Anamnezden edinilen bilgiler • Başlangıç yaşı • Stridorun süresi/fazı • Başlangıçtan bu yana stridorda düzelme/kötüleşme • Tetikleyen faktörler • Kilo alımında bozulma • Nefes tutma nöbetleri • Ateş • Beslenme/yutma problemleri • Kısık/boğuk ses • Entübasyon hikayesi • Öksürük/akciğer enfeksiyonları BÖLÜM 19 Horlama ve Obstruktif Uyku Apnesi Tawakir Kamani ve Anshul Sama Nottingam University Hospitals, Queen’s Medikal Centre Campus, Nottingam, UK Çeviri: Mehmet Akif Dündar, Eleonora Mukhtarova GENEL BAKIŞ • UİSB, hava yolunda artan bir darlıkla gelişen ve hastanın yaşamına (sosyal ve medikal) büyük etkisi olan, basit horlama, şiddetli OUAHS aralığında değişen durumların bir spektrumudur. • Obezite major bir risk faktörüdür, uzun dönemde kilo kaybını sağlayıp obezitenin ve obstrüktif uyku apnesinin birliktelik gösterdiği epidemileri engellemek amacıyla efektif stratejilere şiddetle ihtiyaç vardır. • Tanı için altın standart polisomnografidir, ancak bu her zaman mümkün olmaz, ayrıntılı öykü (hastanın partneriyle birlikte) ve kapsamlı muayene ile birlikte diğer uyku çalışmaları kullanılır. • UİSB’nun tedavisi ağırlığına göre değişir, basit horlaması olanlar ve hafif OUAHS hastalarında hayat tarzı değişiklikleri ve basit cerrahiler uygunken, orta, şiddetli OUAHS hastaları CPAP’tan fayda görürler. • UİSB çocuklarda yaygındır ve pediatrik OUAHS’da en yaygın tedavi tercihi adenotonsillektomidir. Horlama ve obstrüktif uyku apne sendromu (OUAS), uykuyla ilişkili solunum bozukluğu (UİSB) olarak ayrıntılıca tanımlanmış bir hastalığın değişik dereceleridir. Hastaların hayatına önemli etkileri olduğu için UİSB’lerin tanımlanması önemlidir. Hipertansiyon, aritmiler ve myokardial iskemi gibi diğer kardiovasküler durumlarla beraber artmış inme riski, UİSB’nin iyi dokümente edilmiş medikal sonuçlarıdır. Gündüz uyuklamaları trafik kazaları ile ilişkili bireysel ve toplumsal risk oluşturur. Sonuç olarak, basit horlamanın bir sonucu olarak evliliklerde ve ilişkilerde uyumsuzluk görülebilir; başarılı bir cerrahi ile hayat kalitesinde çok ciddi düzelme sağlanır. Bozukluğun Dereceleri UİSB, üst solunum yolunun parsiyel veya total obstrüksyonu sonucunda oluşur. Patogenezi multifaktöriyeldir; uyku sırasında azalmış kas tonusu ve üst solunum yolunda belli anatomik varyasyonlar bu duruma yatkınlık sağlar. Artan üst havayolu direnci hastalığın Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. 108 Şekil 19.1 Uyku bozukluğundaki solunum süreci. ÜHRS, üst havayolu rezistans sendromu; OUA, obstrüktif uyku apnesi; OUAHS, obstruktif uyku apne hipopne sendromu. giderek kötüleşmesine neden olur. UİSB, hava akımında giderek azalmayla gelişen basit horlama ve şiddetli OUAHS arasındaki durumlardır (Şekil 19.1). Obstrüksyon derecesine ve ilişkili semptomlara bağlı olarak, bireyler aşağıdaki gibi sınıflandırılırlar: Basit horlama, hastanın uykusuna etkisi olmayan, üst havayolunun parsiyel obstrüksiyonu ve vibrasyonu esnasında oluşan rahatsız edici ses olarak kategorize edilir. Üst havayolu rezistansı sendromu (ÜHRS), obstrüktif apnelerin veya desatürasyonların gözlenmediği, uyku bölünmesinde artma ve aşırı gündüz uykululuk hali (AGU) olarak kategorize edilir. Obstruktif uyku apne hipopne sendromu (OUAHS), destürasyonlarla beraber uyku esnasında AGU’ya eşlik eden ve ara ara tekrarlayan üst havayolu kollapsı olarak kategorize edilir. Hava yolu kollapsının artması ve obstrüksiyon, ya hava akımının tamamen kesilmesine (apne) neden olan tam tıkanmaya ya da önemli derecede hipoventilasyona (hipopne) neden olan parsiyel tıkanmaya neden olur. OUAHS’nun ağırlığı, apne/hipopne indeksi (AHİ) olarak isimlendirilen, apne ve hipopnelerin frekansıyla değerlendirilir (Tablo 19.1). Açıklanamayan AGU ile beraber AHİ 15’in üzerinde ise klinik olarak anlamlı OUAHS’nun olması muhtemeldir. CBÖLÜM H A P T20 E R 20 Swallowing Problems Yutma Problemleri 1 2 2 Vinidh Paleri1 ve and Patrick J. Bradley Vinidh Paleri Patrick J. Bradley Newcastle upon Tyne Hospitals, Newcastle, UK Newcastle upon Tyne Hospitals, Newcastle, UK 1 1 Nottingham University Hospitals, Queen’s Medical Center Campus, Nottingham, UK 2 Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK 2 Çeviri: Mehmet Akif Dündar, Eleonora Mukhtarova GENEL BAKIŞ OVERVIEW Disfaji, yutma semptomudur ••Dysphagia is thebozukluğunun symptom of swallowing impairment ••There Yutmanın 4 fazı vardır: oral hazırlık, oral oral,preparatory, farengeal veoral, ozefageal are four stages of swallowing: • and oesophageal •pharyngeal Kilo kaybı disfaji ile ilişkili ise, ciddi bir hastalığa işaret eder ve Weight loss, when associated ivedi araştırılması gerekir. with dysphagia, indicates • • Aspirasyon, katı veya sıvıların vokal kord seviyesinin altına geçişi Aspiration is defined as liquids or solids penetrating below the olarak tanımlanır ve nörolojik, neoplastik durumlarla ilgili olabilir. significant disease and needs urgent investigation level of the vocal cords, and can be associated with both Tanı, tedavi veneoplastic rehabilitasyon için multidisipliner değerlendirme •neurologic and conditions gereklidir. • Multidisciplinary evaluation may be necessary for diagnosis, treatment and rehabilitation Dysphagia is a symptom experienced when there is an impairment or alteration of the swallowing mechanism leading to difficulty Disfaji yutma mekanizmasının bozulması veya değişmesi sonucu moving food and liquid through the mouth, pharynx or oesophagus. görülür, bu bozulma katı ve sıvı gıdaların ağız, farenks ve ozefagus This should be differentiated from globus pharyngeus, where there boyunca ilerlemesinde zorluğa yol açar. Bu durum, boğazda irriis a sensation of irritation, tightness or foreign body in the throat, tasyon, darlık ve yabancı cisim hissinin olduğu, genellikle istirahat usually noticed at rest and is not affected or relieved by pharyngeal halinde farkedilen ve farengeal hareketlerden etkilenmeyen globus movement. Dysphagia can be an indicator of disease in body farengeusla karıştırılmamalıdır. Disfaji nörolojik hormonal veya systems, from neurological through to hormonal and metabolic. metabolik, tüm vücut sistemlerinden kaynaklanan bir hastalığın Department of Health figures for 2010–11 record more than 34 göstergesi olabilir. UK’da sağlık bakanlığı 2010-11 yılları için 34000 000 primary diagnoses of dysphagia in the UK. primer disfaji tanısı rapor etmiştir. başlatan tetik noktadır. Oral safha yaklaşık 1-1.5 sn.between sürer. Dil1 harepharyngeal stage. The oral stage lasts approximately and ketis.bu 2 safhadaki en önemli 1.5 Tongue movement playsrolü theoynar. most important part in these stages. Farengeal faz (Şekil 20.1) sadece 1 saniye sürer, üstelik, beyin two sapı edilen 20.1) birçoklasts nöromuskuler aktivite Theseviyesinde pharyngealkontrol stage (Figure only a second, but isile birliktedir. Nazal regürjitasyonu engellemek için yumuşak damak accompanied by numerous neuromuscular activities controlled at nazofarenkse doğru kapanır, aspirasyonu engellemek içinse larenthe brainstem level. The soft palate closes against the nasopharynx geal kapanma gerçekleşir. Larengeal kapanma 3 tabaka şeklinde to prevent nasal regurgitation and laryngeal closure occurs to oluşur, epiglot ve ariepiglottik foldlar, yalancı kordlar ve gerçek prevent aspiration. Three tiers are involved in laryngeal closure, kordlar. Gerçek kordların addüksiyonu diğer 2 tabakadan önce including the epiglottis and the aryepiglottic folds, the false cords oluşur (bireysel farklılıklar olabilmesine rağmen) ve havayolunun and the true cords. Adduction of the true cords occurs before the korunmasında önemli rol oynar. Bolusu priform sinüslere yönlenother tiers (although there may be individual variation) and plays dirmekte epiglotun rolü daha fazladır. Sadece üst iki tabakanın ceran important role in airway protection. The epiglottis may play a rahi rezeksiyonu durumunda aspirasyonsuz yutma yapılabilir, böyle greater role in directing the bolus into the piriform sinuses than bir durumda hastalar havayolunu koruyacak bir teknik kullanarak in protecting the airway. Surgical resection of the upper two tiers yutabilirler (bkz. terapi). Larengeal kapanmayı takiben, farengeal alone is compatible with aspiration-free swallowing as they can konstrüktör kaslar bolusu ilerletmek için sırayla kasılmaya başlarlar. learn to compensate by using an airway protection technique (see Suprahyoid kaslar larenksi eleve eder, bolus aşağı gönderilir ve kritherapy). Following laryngeal closure, the pharyngeal constrictor muscles sequentially begin contracting to propel the bolus. The T T P Physiology Fizyoloji The swallowing action can be divided into four stages: oral preparatory, oral, pharyngeal and oesophageal. The oral preparatory stage Yutma eylemi 4 faza ayrılabilir, oral hazırlık, oral, farengeal ve ozeis under voluntary control and good motor control of the facial fageal. Oral hazırlık safhası istemli kontrol altındadır ve fasiyal, and lingual is essential. It is characterised by increased lingual kasmusculature sisteminin motor kontrolünün iyi olması şarttır. Dudak, tone of the lip, buccal and facial muscles, lateral jaw yanak, ve fasiyal kaslarının artmış tonusu, lateral çenemotion hareketi,and çiğrolling movement the tongue from sidebirtoyandan side that moves neme için yiyeceğiofhareketlendiren dilin diğer yanathe yufood bolus hareketi for mastication. The oral stage also da under voluntary varlanma ile karakterizedir. Oral issafha istemli kontrol control, when tongue the prepared food bolus towards altındadır, bu the safhada dilpushes hazırlanan yiyecek bolusunu orofarenkse the oropharynx. Contact of the bolus with the anterior tonsillar doğru iter. Bolusun anterior tonsiller plikaya teması farengeal fazı pillar is traditionally thought of as the trigger point to initiate the D G (a) ABC Ear,veNose andABC’si, Throat, Sixth Edition. KulakofBurun Boğazın 6. Baskı. Edited byHarold Harold Ludman andJ.Patrick Editörler Ludman ve Patrick Bradley. J. Bradley. 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley Sons.Wiley Ltd. & Sons, Ltd. ©© 2013 John Wiley & Sons, Ltd. Published 2013 by &John (b) Figure 20.1 Yutmanın Pharyngealfarengeal phase of fazı: swallowing: early (b)D,late phase. Şekil 20.1 (a) erken(a)faz. (b) phase. geç faz. depresyon; D, depression; E, elevation; G, gravity; T, tongue; +, positive pressure; −, E, elevasyon; G, yer çekimi; T, dil; +, pozitif basınç; -, negatif basınç. negative pressure. 113 113 C H A P T E R 21 Head and Neck Trauma BÖLÜM 21 Baş ve Boyun Travmaları Paul Tierney Southmead Hospital, Westbury-on-Trym, Bristol, UK Paul Tierney Sothemead Hospital, Westbury-on Trym, Bristol, UK Çeviri: Mitat Arıcıgil, İbadat Hasanov GENEL BAKIŞ OVERVIEW •• Traumatic injury sonucunda to nasal or septum causing haematoma should Burun travması septal hematom oluşabilir. Eğer be drained boşaltılmaz to prevent cartilage destruction subsequent hematom ise kıkırdak yıkımınaand ve nazal deformiteye deformity neden olabilir. can be manipulated back into position within 3 • Nasal Burunfractures kırıklarına 3 hafta içinde müdahale edilmelidir. Eğer kırığın weeks of an injury. A delay of treatment beyond this time will tedavisi gecikirse, burunda oluşan deformitenin düzeltilmesi için allow the fracture to heal and any correction of deformity will rinoplasti gereklidir. • require a rhinoplasty • Traumatic Timpanik perforations membranın travmatik perforasyonları konservatif of the tympanic membrane should be olarak tedavi edilmelidir, ancak iç kulak orta or kulak hasarı managed conservatively, but all cases of ve middle inner ear olup olmadığını öğrenmek için odyolojik ve nörolojik değerlendirme injury should undergo audiological and neurological assessment yapılmalıdır. • An injury to the facial area, blunt or penetrating, that results in a • nerve weakness specialist evaluation • facial Fasiyal bölgenin küntrequires ve deliciurgent yaralanmalarında, fasiyal sinir zayıflığı bir şekilde uzman doktor tarafından Major traumavarsa to theacil head and neck requires stabilisation of değerlendirilmesi airway and cervical gereklidir. spine as a priority • •• Vascular injuries inşiddetli the head and neck may be occult and highve Baş ve boyunun yaralanmalarında öncelikle havaayolu Şekil 21.1 Figure 21.1Burun Nasaldeformitesi. deformity. index of vertebraların suspicion will sabit guidehale investigation servikal getirilmesi gereklidir. after neck injury may indicate severe laryngeal injury • Aphonia Baş ve boyunun yaralanmaları gizli olabilir, eğer yaralanma and impending loss of airway şüphesi yüksekse ileri inceleme gerektirir. • • Boyun yaralanması sonrasında oluşan ses kısıklığı, ciddi larenks hasarını ve oluşabilecek hava yolu kaybını gösterir. A patient presenting with trauma to the head and neck region should undergo a thorough and complete examination with assessment and stabilisation of airway, breathing and circulation as a first Baş ve boyun bölgesinde travma ile başvuran bir hastada tam bir priority. değerlendirme ve muayene yolunun, The most common injuriesyapılmalıdır. to the head Hava and neck involvesolunublunt mun ve Motor dolaşımın garanti altına alınması ilk yapılması gereken trauma. vehicle accidents, assaults and sporting injuries işlemlerdir.cause blunt trauma. However lacerations to soft tissues commonly Baş ve boyunun en sıkmay yaralanmaları travmalarinjury sonucunda and penetrating injuries also occur. künt A penetrating may oluşur. Motosiklet kazaları, saldırılar ve spor yaralanmaları yaygın initially seem trivial but the trauma could be significant with injury künt Ancak yumuşak dokularda zedelenmeler ve to thetravma brain,nedenidir. orbital contents, facial nerve, aerodigestive tract, delici yaralanmalar da meydana gelebilir. Delici yaralanmalar başneurological or vascular structures. langıçta önemsiz görünebilir, fakat beyinde, orbital içerikte, fasiyal sinirde, sindirim sisteminde, nörolojik veya vasküler yapılarda bu Nasal injuryönemli olabilir. tür yaralanmalar Nasal injury is commonly due to blunt trauma. A deviation of the nasal bones and septum can give rise to symptoms of nasal blockage Burun travmaları Künt travmalar boyunda sık görülür. Nazal kemik ve kıkırdak ABC of Ear, Nose and Throat, Sixth Edition. yapıda oluşan eğrilik burun tıkanıklığı oluşturur ve önemli kozEdited by Harold Ludman and Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons, Ltd. Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. 120 120 and give rise to a significant cosmetic deformity (Figure 21.1). An metik neden olabilir (Şekilseptum 21.1). Nazal hemainjury deformiteye to the cartilaginous and bony shouldSeptal be assessed tomu dışlamak için kıkırdak ve kemik deto exclude a septal haematoma. This yapıdaki injury isyaralanmalar more common ğerlendirilmelidir. mukoperikondriyumun kıkırdakla in children as the Çocuklarda mucoperichondrium is less well bound to the bağlantısı hematom sıklıkla gelişir. cartilage. Ifzayıf left olduğundan untreated, the haematoma mayçocuklarda become infected Hematom tedavi edilmediği takdirde, apse ve ya septal perforasleading to abscess formation or a septal perforation. yonAn gelişebilir. initial evaluation of the extent of a nasal injury may not be possible Herhangidue birto burun travması şişlikten dolayı swelling. The başlangıçta patient is commonly seen 5değerdays lendirilemeyebilir. Hasta genellikle yaralanmadan 5gün sonrasında after injury, so a full functional and cosmetic assessment may görülür, bu nedenle hastada tam bir fonksiyonel ve kozmetik detake place. A deviated and impacted nasal bone may be eleğerlendirme yapılmalıdır. Yeri değişmiş ve etkilenmiş burun kemivated back into position provided the manipulation is performed ğine travmadan sonra 14. ve 21. günler arasında müdehale edilewithin 14–21 days after injury. If treatment is delayed beyond this bilir. Eğer tedavi zamanı gecikirse, kemiklerin tespitini sağlayacak time, fixation of the bones will occur and corrective surgery by nazal osteotomileri içeren düzeltici rinoplastiye gerek duyulacaktır. nasal osteotomies will be needed in the form of a rhinoplasty. Komplike olmayan septal deviasyonlar septoplasti işlemi ile tedavi Uncomplicated septal deviations may be treated by a septoplasty edilebilir. operation. Burun yaralanması ile başvuran her hangi bir hastada yüz keAny patient presenting with a nasal injury should be assessed miklerinde de kırık oluşabileceği için mutlaka yüz muayeneside for the possibility of a facial fracture. Oedema may make examyapılmalıdır. Ödemin olması muayeneyi zorlaştırabilir, fakat orbita ination difficult but palpation of the orbital rims and zygomatic kenarlarını ve zigomatik arkları değerlendirmek gerekir. Buralardaarches should be undertaken with note taken of any tenderness, ki hassaslığa, düzensizliğe ve basamak deformitesine dikkat etmek irregularities or steps. The eyes should be examined to exclude any gerekir. Optik sinir veya okuler hareketler göz küresindeki herhangi evidence of injury to the globe, optic nerve or ocular movement. bir yaralanmayı dışlamak için muayene edilmelidir. Orbital kırıklar, Fractures involving the orbital floor can trap orbital fat or extra orbita tabanını orbital yağ dokusundan veya ekstra oküler kaslarocular muscles, klasik a classical blow-out fracture 21.2).Oluşan If fat dan ayırmasıyla blow-out kırıkları oluşur(Figure (Şekil 21.2). travma sonucunda orbital yağ dokusunda ayrılma oluşursa enoftal- BÖLÜM 22 Yabancı Cisimler Ricardo Persaud1, Antony Narula1 ve Patrick J. Bradley2 St Mary’s Hospital, London, UK Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK 1 2 Çeviri: Mitat Arıcıgil, Rukiye Özçelik GENEL BAKIŞ • Yabancı cisimler KBB pratiğinde sık görülür. • Yabancı cisimler organik veya inorganik olabilirler. Organik olanlar hidrofilik özellikte olduğu için zamanla genişlerler bu yüzden acil müdahale edilmelidir. • Özellikle kesici cisimlerin solunum ve sindirim sistemi yolundan acil çıkarılması gerekir. • Kulak, burun veya boğazdaki küçük piller acil olarak çıkarılmalıdır. Aksi takdirde ciddi komplikasyonlarla sonuçlanan koroziv hasarlar yapabilirler. • Kemik içermeyen gıda parçalarına 24-48 saat içinde analjezik, kas gevşetici ve prokinetik ajanlar ile konservatif tedavi verilebilir. • Tonsil, dil kökü, vallekula ve priform sinüste görülen boğazdaki keskin yabancı cisimlerin çıkarılması için genel anestezi gerekebilir. • Koopere olamayan çocuklarda kulak, burun ve boğazdaki yabancı cisimlerin çıkarılması için genellikle genel anestezi gerekir. • Solunum ve sindirim yolundaki yabancı cisim varlığında akciğer grafisi normal olabilir. Bu nedenle şüpheli durumlarda direkt endoskopi yapmak daha güvenlidir. yabancı cisimler organik (yer fıstığı, haşareler) veya inorganik (boncuk, iğne) olarak sınıflandırılır. Organik olanlar yoğun inflamatuar hidrofilik reaksiyona eğilimli oldukları için acilen çıkarılmalıdırlar. İnorganik olanlardan kesici cisimler veya yuvarlak pil gibi potansiyel olarak doku hasarı oluşturabilecek olanlar acil olarak çıkarılmalıdır. Düzgün yüzeyli inorganik cisimlerin çıkarılması genellikle acil değildir. Dış kulak yolundaki böcekler alkol ya da zeytinyağı ile kısa sürede boğulup çıkartılabilirler. Yabancı cisim çıkartılması Hastalar KBB acil ünitesinde en iyi mikroskop altında tedavi edilir. Çıkarma işlemi Jobson Horne probu, küret, aspiratör ve / veya mikroforseps ile yapılır. Başarı genellikle iyi bir manevra ile sağlanabilir. Organik maddeler şişeceği için irrigasyondan kaçınılmalıdır. Körlemesine yapılan işlemler dış kulak yolu veya timpanik membran travmasına sebep olabilir ve yabancı cisim timpanik membranı delebilir. Nadiren büyük cisimler kulak kanalının derinine veya istmusun medialine yerleşmişse ya da eksternal otitle birlikte şiddetli bir enflamasyon varsa meatus çok daralır veya kapanabilir. Bu durumda genel anestezi ve küçük bir endaural insizyon gerekebilir. Koopere olamayan küçük çocuklarda da kulaktaki yabancı cisimlerin çıkarılması için genel anestezi gerekebilir. Giriş KBB pratiğinde kulak, burun, solunum ve sindirim yollarında yabancı cisimler sık ortaya çıkabilir. Önemli morbidite ve mortaliteye sebep olabilirler. Amerika Ulusal Güvenlik Konseyinin raporlarına göre 6 yaş altındaki çocuklarda kaza ile görülen ölümlerin en yaygın nedeni solunum ve sindirim yollarındaki yabancı cisimlerdir. Kulakta yabancı cisim Kulaktaki yabancı cisimler otoskopi esnasında rastlantısal olarak ya da otalji, otore ve işitme kaybı ile görülebilir. En sık 10 yaşın altındaki çocuklarda görülür. Genel olarak kulak veya herhangi bir yerdeki Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. Nazal yabancı cisimler Nazal yabancı cisimler akut olarak veya yıllar sonra bulgu verebilir. En sık 2-3 yaşlarındaki bebeklerde görülür. Anterior rinoskopi de septum ve alt konka arasında sıkışmış olarak görülür. İnce kağıt, sünger veya fındık gibi organik cisimler nazal mukozada yoğun inflamatuar reaksiyonu tetikler. Başlangıçta salgı mukoid olur. Zamanla mukopürülan, hatta bazen kanlı olur. Sinüslerin iltihabı ve enfeksiyonu zamanla komplikasyonlara sebep olabilir. Ayrıca sürekli akıntıya yanıt olarak nazal vestibülün ikinci inflamatuar yanıtı (vestibülit) gelişebilir. Bundan dolayı, vestibulum mukoazasının ekskoriyasyonu olsun veya olmasın tek taraflı kötü kokulu burun akıntısı çocuklarda aksi kanıtlanana kadar yabancı cisim olarak kabul edilmelidir. Bu durumda bilateral nazal kavitenin genel anestezi altında araştırılması gerekebilir. 125 BÖLÜM 23 Boyun Şişlikleri Nick Roland1 ve Patrick J. Bradley2 University Hospital Aintree, Liverpool, UK Nottingham University Hospitals, Queen’s Medical Centre Campus, Nottingham, UK 1 2 Çeviri: Mitat Arıcıgil, Rukiye Özçelik GENEL BAKIŞ • Boyun şişlikleri tüm yaş gruplarında sık görülen bir bulgudur. Enfeksiyondan kansere kadar, enflamatuar ve kistik birçok sebebe bağlı olarak, tüm boyun yapılarını kapsayan konjenital ve akkiz birçok neden boyun şişliklerine sebep olur. • Toplumun genelinde en yaygın enflamatuar lenf nodları görülürken hastanelerde tiroid kitleleri ve guatr daha sık görülür. • Doğru tanı konulabilmesi için tüm klinisyenlerin tanıya yardımcı embriyoloji ve anatomiyi bilmeleri gerekir, böylelikle uygun tedavi sağlanmış olur. • Her bir boyun tarafında 100 den fazla lenf nodu olup, diğer organlar ve bezler ise tektir. • Hastanın yaşı, kitlenin anatomik lokalizasyonu ve birlikte görüldüğü semptomlar genel tıbbi pratikte tedaviye kadar olan işlemlerde, hastanın sevk edilmesinde, görüntüleme gibi ileri tetkiklerin yapılmasında ve cerrahide anahtar rol oynar. der. Bu yaklaşım boyundaki kitlelerin sebepleri üzerinde düşünüp taşınmaktan asla daha uygun değildir. Klinisyenler mezuniyet öncesi öğrencilik döneminde boyun muayenesi, boyun içeriğini ve anatomik landmarkları hakkında eğitim alırlar, geri kalan klinik yaşamlarında almış oldukları eğitimleri asla düşünmek zorunda kalmamalılar. Hastalar eğitilmemiştir, bu yüzden boyundan kaynaklanan bir şikayet olduğu zaman doğal olarak kendi boyunlarını veya diğerlerinin boyunlarını palpe ederler ve muhtemel tanıları düşünerek panik olurlar. Normal bez yapıların yerleşimi sabittir; tiroid bezi krikoid kartilaj altında sternal çentiğin yukarısında orta hatta trakeanın her iki yanında yer alan iki lobdan oluşur. Parotis bezi kulak veya kulak kepçesi önünde, yukarıda yanak kemiğine (zigomatik kemik), aşağı ve arkada mastoid çıkıntıya, aşağıda hyoid kemik yanına kadar üst boyun bölgesine ve yanak üzerinde 2-3 cm ileriye uzanır. Submandibuler bez mandibulanın köşesinden öteye uzanmadan mandibulanın arka yarısı aşağısında, hyoid kemik yukarısında yer alır (Şekil 23.1) (Bölüm 1’e bakınız). • Yetişkinlerdeki (40 yaş üstü) boyun kitleleri malign olarak düşünülmelidir. En azından baş- boyun bölgesinin mukozal yüzeylerinin muayenesi ve patololog’un kitleden alınan ince iğne aspirasyon materyalini değerlendirmesi ile malignite ekarte edilmelidir. Boyun şişlikleri ile sık karşılaşılır ve tüm yaşlarda mevcuttur. Boyun kitlelerinin ayırıcı tanısı kapsamlıdır. Toplumunda en sık enflamatuar lenf nodları görülürken hastanelerde tiroid kitleleri ve guatr daha sık görülür. Bu nedenle doğru tanı konulabilmesi ve sonrasında uygun tedavi algoritması için tüm klinisyenlerin embriyoloji ve anatomiyi bilmeleri gerekir. Normal boyun anatomisi Eski bir cerrahi deyiş, anatomik yapıları ve bunlardan kaynaklanan patolojileri düşünün Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. Şekil 23.1 Sık boyun kitleleri. 131 BÖLÜM 24 Baş ve Boyun Kanserleri Patrick J.Bradley Nottingham University Hospital, Queen’s Medical Centre Campus, Nottingham, UK Çeviri: Mitat Arıcıgil, Yasemin Gönül GENEL BAKIŞ • Baş ve boyun kanserleri yaşla birlikte artmaktadır. • Müköz membranın yassı hücreli karsinomu baş boyun kanserleri içerisinde en yaygın olanıdır. • Baş boyun kanserleri yaşlılarda alkol tüketimi ve sigara ile ilişkili iken, gençlerde Human papilloma virüs ile ilişkilidir. • İngiltere ve Avrupa ülkelerinde en sık görülen bölgeler oral kavite ve larenkstir. • Oral kavite kanseri en sık dilin lateral kenarında ülser ve ağrı ile bulgu verir. • Larenks kanseri en sık olarak vokal kord tutulumundan dolayı ağrısız ses kısıklığı ile bulgu verir. • Prognostik faktörler primer hastalığın lokalizasyonu ve TNM evresi ile hastanın komorbidite faktörlerini içerir. Şekil 24.1 Baş-boyun anatomisinin şematik görünümü. • Tedavi seçimi sağ kalım ve tedavi etkinliği arasındaki dengeye bağlıdır ayrıca bu fonksiyonellik ve yaşam kalitesi ile ilişkilidir Tanım Baş boyun kanserleri beyin ve orbita dışında klavikulanın üzerindeki organ ve destek dokuların müköz membranlarının malign hastalıklarını kapsar. Cilt kanseri genellikle bu tanıma dahil değildir. Yine de bazı klinisyenler baş boyun kanserleriyle aynı yaş grubunda görülen cilt kanserlerini de tedavi edebilir. Oral kavite, burun, paranasal sinüs, nazofarenks, orofarenks, larenks ve hipofarenks kanserleri şekil 24.1 de gösterilmiştir. Tükrük bezleri ve tiroid dünya çapında değişmekle birlikte bu gruba dahil edilebilir. Baş boyun kanserlerinin büyük bir kısmı oral kavite ve larenks yassı hücreli karsinomları olmasına rağmen tiroid ve tükrük bezi kanserleri onların anatomik alanlarına özgüdür. Baş boyun bölgesini etkileyen kanserler konuşma, ses, yutma, tat alma ve koklama Kulak Burun ve Boğazın ABC’si, 6. Baskı. Editörler Harold Ludman ve Patrick J. Bradley. © 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons. Ltd. gibi fonksiyonları etkileyebilir. Bu kanserlerin tedavisi hastanın yaşam kalitesini etkileyen ilave fonksiyonel bozukluklara yol açabilir. Tedavi kararı verirken sağ kalım şansı ve tedavi etkinliği arasındaki denge yaşam kalitesi ve fonksiyonel kazançla beraber düşünülmelidir. Böyle bir tedavi kararının verilmesi fiziksel ve psikolojik destek, fonksiyonel rehabilitasyon ve hastanın tedavi planını tartışan ve haftalık olarak toplanan multidispliner takım oluşturmayı gerektirir. İnsidans Ağız kanseri dünya çapında en yaygın görülen 10. kanser olmakla birlikte kansere bağlı ölümlerin en sık 7. nedenini oluşturur. Nazofarenks kanseri büyük oranda Güney Çin de görülürken oral kavite kanseri Hindistan’da en yüksek orandadır. Baş boyun kanserlerinin insidansının en fazla olduğu bölgeler Güney Doğu Asya ve Batı Avrupa ülkeleridir. Erkek kadın oranı bölgelere bağlı olmakla birlikte 2/1’ den 15/1’ e kadar değişmektedir. Avrupa ülkelerinde baş boyun kanseri 2008 grubu larenks kanserinin en sık tanı alan kanser olduğunu, bu kanserin sıklıkla 5070 yaş arasında tanı aldığını, nadiren 40 yaş altında görüldüğünü bildirmiştir. Larenks kanserinin toplam insidansı 3.4/100000 dir. 139