kardiyopulmoner resüsitasyon - Sağlık Uygulama ve Araştırma
advertisement

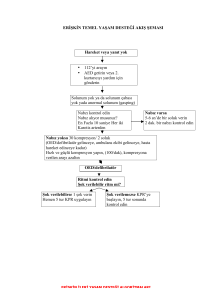
T.C. BÜLENT ECEVİT ÜNİVERSİTESİ Sağlık Uygulama ve Araştırma Merkezi Hemşirelik Hizmetleri Müdürlüğü Hizmet İçi Eğitim Programı Uzm.Songül DEMİROK 2015 Kardiyopulmoner Resusitasyon ve Tarihcesi İnsanlar tarih boyunca ölüme çare bulmaya çalışmışlardır. Modern tıbbın başlangıcına kadar ata binerek koşturma, ısıtma, rektum yada ağızdan sıcak hava üfleme, varil üzerinde yuvarlama, ayaklarından asıp sallandırma ya da soğutma gibi bir çok yöntem kullanılmıştır. Resüsitasyon konularında uluslararası konsensüs sağlamak ve ortak kararlara dayalı tedavi yöntemleri oluşturmak üzere 1992 yılında ILCOR (Uluslararası Resüsitasyon İşbirliği Komitesi ) kurulmuştur. 1992 – ILCOR (ILCOR: International Liaison Committee on Resuscitation)KPR de yapılması gereken işlemlerin belli bir biçinde yapılması için öneri niteliğinde kararlar yayımladı. 1997 – ILCOR Evrensel İYD algoritması 2000 – ILCOR İYD önerileri 2003 – ILCOR terapötik hipotermi önerileri 2005 – ILCOR İYD önerileri 2010 ABC yerine CAB 2015 Kardiyo-Pulmoner Resusitasyon Temel Yaşam Desteği İleri Yaşam Desteği Resüsitasyon sonrası bakım Kardiyo-Pulmoner Arrest Nedenleri Çoğu olguda sorun; Havayolu Solunum Dolaşım ile ilgilidir Hava Yolu Sorunları Obstrüksiyona yol açan SSS depresyonu Kan Kusmuk Yabancı cisim Travma Enfeksiyon İnflamasyon Laringospazm Bronkospazm Solunum Sorunları Azalmış solunum dürtüsü SSS depresyonu Azalmış solunum eforu Kas güçsüzlüğü Sinir hasarı Restriktif göğüs defekti Kırık kostalara bağlı ağrı Dolaşım Sorunları Primer Sekonder Akut koroner sendromlar Asfiksi Disritmiler Hipoksemi Hipertansif kalp hastalığı Kan kaybı Kalp kapak hastalığı Hipotermi İlaçlar Septik şok Kalıtsal kalp hastalıkları Elektrolit / asid-baz denge bozuklukları Elektrik çarpması Akciğer hastalıkları Pnömotoraks Hemotoraks Enfeksiyon KOAH’da akut atak Astım Pulmoner emboli ARDS Acil Tıbbi Ekibi Çağırma Kriterleri Akut Değişiklik Hava yolu Fizyoloji Tehdit altında Solunum Tüm solunum arrestleri Solunum sayısı < 5 dk-1 Solunum sayısı > 40 dk-1 Dolaşım Tüm kardiyak arrestler Nabız hızı < 40 atım dk Nabız hızı > 140 dk Sistolik KB < 90 mmHg Nörolojik durum Diğer Bilinç düzeyinde ani azalma GKS’da > 2 puan düşme Tekrarlayan/uzun süren nöbetler Yukarıda sayılan kriterlere uymadığı halde şüphe uyandıran hastalar Hillman K, Resuscitation 2001 2 aylık çalışma dönemi/877 olgu (Danimarka, Üniversite Hastanesi) Günde 1 kez randomize olarak SS, SpO2, KAH, Sistolik KB Her 5 hastadan birinde vital bulgularda bozulma saptanmış Bu olgularda 30 günlük mortalitede 3 kat artış saptanmış Servis hemşireleri anormal vital bulgusu olan olguların yaklaşık %50’sinin farkında değilmiş Avustralya’da 23 devlet hastanesi 741744 olgu (12 ay) Acil Tıbbi Ekip çağırıları arttıkça kardiyak arrest ve beklenmedik ölümler azalmıştır. ATE ve KAE karşılaştırması 11242 istenmeyen olay / 3700 ATE çağrısı Bu sonuç serviste durumu kötüleşen hastaların erken dönemde Acil Tıbbi Ekip tarafından değerlendirilmesine bağlı olabilir. Riskli hastalarda “ABCDE” yaklaşımı A… B… C… D… E… “airway” “breathing” “circulation” “disability” “exposure” Havayolu Solunum Dolaşım Nörolojik durum Hastanın değerlendirilmesi “A BCDE” yaklaşımı Havayolu Havayolu obstrüksiyonunda tanı Konuşabilme Solunum zorluğu, solunum sıkıntısı, boğulma Yeterli soluk alamama Gürültülü solunum stridor, wheezing, “gurgling” Tahterevalli bulgusu, yardımcı solunum kaslarının kullanımı “ABCDE” yaklaşımı Havayolu Havayolu obstrüksiyonunda tedavi Havayolu açıklığı - örn. baş ekstansiyonda, çenenin itilmesi, “jaw thrust” Basit ek uygulamalar İleri teknikler - örn. LMA, trakeal tüp Oksijen “ABCDE” yaklaşımı Solunum Solunum sorunlarının tanınması Bak Solunum sayısı, solunum şekli, yardımcı solunum kaslarının kullanımı, siyanoz, göğüs deformitesi, bilinç durumu – varsa SpO2 Dinle Gürültülü solunum, solunum sesleri (ral, ronküs, tek taraflı solunum sesleri) Hisset Ekspansiyon, krepitasyon perküsyon, trakeanın pozisyonu, “ABCDE” yaklaşımı Dolaşım Dolaşım sorunlarında tanı Nabız – KAH Kan basıncı Kapiller dolum zamanı (KDZ) Kalbin oskültasyonu Göğüs ağrısı, dispne, bilinç değişikliği Oligüri Monitörizasyon (ritm) EKG (iskemi) Kanama, volüm kaybı ? “ABCDE” yaklaşımı Disability – nörolojik durum Tanı Nörolojik değerlendirme (USAY = AVPU veya Glasgow Koma Skalası) Pupil reaksiyonu Kas tonusu ve hareket Postür U - Uyanık S - Sesli uyarıya yanıt A - Ağrılı uyarıya yanıt Y - Yanıt yok A – alert V – responds to voice P – responds to pain U – unresponsive “ABCDE” yaklaşımı Exposure – Tüm vücudun incelenmesi Tam değerlendirme için giysilerini çıkarın - örn. yaralanmalar, kanama, döküntüler Isı kaybını önleyin Mahremiyeti koruyun Özet Havayolu, solunum veya dolaşım problemleri kardiyopulmoner arreste neden olabilir Çoğu hastada kardiyopulmoner arrest öncesi uyarıcı bulgu ve semptomlar vardır Risk altındaki hastaların erken tanınması ile kardiyopulmoner arrest önlenebilir Kardiyopulmoner arrest riski olan hastaların tanı ve tedavisinde “ABCDE” yaklaşımı uygulanmalıdır Hastane içinde gelişen kardiyak arrest sonrası temel yaşam desteği ve ileri yaşam desteği ilk dakikalar içinde yapılan müdaheleler zinciri olup, arasındaki bölünme gereksizdir. KPR’e başlanmaz ise! 0 – 4 dk. Beyin hasarı yok 4 – 10 dk. Beyin hasarı başlar >10 Geridönüşümsüz hasar Temel Yaşam Desteği Basit hava yolu araçları dışında hiçbir araç kullanmaksızın, hava gereç yolu açıklığının devam ettirilmesi ve solunum ile dolaşımın desteklenmesini ifade eder. İleri Kardiyak Yaşam Desteği Kalıcı ve güvenilir hava yolu açıklığının sağlanmasını, pozitif basınçlı etkin yapay solunumun yapılmasını, oksijen desteğini, damar içi ilaç ve sıvı uygulamalarını, gerektiğinde defibrilasyon uygulamasını ve resusitasyon esnasında değişebilecek klinik ve ritim durumlarına göre uygun tedavilerin verilmesini içerir. Kardiyak arrets sırasında birinci derecede önemli olan uygulamalar, temel kardiyopulmoner resusitasyon (KPR) ve defibrilasyondur. C-A-B İKYD’de asıl olan kalp masajıdır. Tanıklı veya tanıksız arrest ile karşılaşıldığında öncelikle kalp masajı ile başlanmalı ve dakikada 100-120 kez göğüs kafesini 5 cm(6cm geçmemeli) çöktürecek kadar kompresyon uygulanmalı. Kompresyon Fraksiyonu %60 KARDİYAK MASAJ TEKNİĞİ BASI NOKTASI KALP MASAJI 30/2 Toraks Kompresyonları 5-6 cm Bebek Kompresyon Şekli Sternumu çöktürme derinliği 2 parmak 1.5-2.5 cm tek el 2.5 cm 2 El 5cm (6 cm geçmemeli) Çocuk (1-8 yaş) Çocuk (8 yaş ) Yaş gruplarına göre toraks kompresyon yöntemleri Sürekli göğüs kompresyonları sırasında akciğerler 10 dk hızında ventile edilmelidir. Spontan dolaşım dönünceye kadar balon-maske ile ventilasyona devam edilebilir. BALON-MASKE İLE VENTİLASYON Havayolu açıklığının sağlanması için, en sık kullanılan ve en güvenilir yöntem endotrakeal entübasyondur. Endotrakeal entübasyon mide içeriğinin akciğerlere kaçmasını engellediği gibi etkin oksijenlenmeyi de sağlar. Entübasyon malzemeleri • Entübasyon tüpü • Larengeskop seti • Steteskop • Ambu • Tüp sabitleyici yada sargı bezi • Kaf enjektörü • Gayd • Aspiratör ve aspirasyon sondası • Aırway İlaç ve sıvı uygulaması için damar yolu açılıp hasta monitörize edilir. Kap ritmi ve hızı izlenir duruma göre hastaya ilaç yapılır. Yanıt yok? Solumuyor veya arasıra gürültülü solunum Resüsitasyon Ekibini çağırınız Erişkin İYD KPR 30:2 Defibrilatör/monitörü bağlayınız Kesintileri en aza indiriniz Algoritması Ritmi değerlendiriniz Şok Uygulanmaz (NEA/Asistoli) Şok Uygulanır (VF/Nabızsız VT) 1 Şok Derhal 2 dk KPR uygula Kesintileri en aza indiriniz KPR sırasında: • Yüksek kalitede KPR sağlayınız: hız, derinlik, yanıt • KPR’ye ara vermeden diğer yapılacakları planlayınız •Oksijen veriniz •İleri havayolu ve kapnografı düşününüz •İleri havayolu sağlandığında devamlı göğüs kompresyonları •Damaryolu erişimi (intravenöz, intraosseöz) •Her 3-5 dkikakda bir adrenalin uygulayınız Spontan dolaşımın geri dönmesi KARDİYAK ARREST SONRASINDA ACİL TEDAVİ • ABCDE yaklaşımını kullanınız • Kontrollü oksijenasyon ve ventilasyon • 12-kanallı EKG • Presipite eden nedenleri tedavi ediniz • Isı kontrolü (terapötik hipotermi) Derhal 2dk KPR uygulayınız Kesintileri en aza indiriniz GERİ DÖNDÜRÜLEBİLİR NEDENLER • Hipoksi • Hipovolemi • Hipo-/hiperkalemi)metabolik • Hipotermi • Trombozis • Tamponat – kardiyak • Toksinler • Tansiyon pnömotoraks Şok Uygulanan ve Şok Uygulanmayan Ritmler BAŞLANGIÇ ARA Şok uygulanan (VF/Nabızsız VT) KPR Ritmi değerlendirin Şok uygulanmayan (NEA/Asistoli) GÖĞÜS KOMPRESYONLARINDA KESİNTİYİ EN AZA İNDİRİNİZ Bunlardan; ŞOKLANABİLİR RİTİM ŞOKLANAMAZ RİTİM •VF •VT (nabızsız) •NEA •ASİSTOL Şok uygulanan (VF) Garip - düzensiz dalga Tanımlanabilir QRS kompleksi yok Frekans ve amplitüdü değişken DDüzensiz elektriksel aktivite Kaba/ince Artefaktı dışlayınızüzensiz elektriksel aktivaba/ince Artefaktı dışlayınız Şok uygulanan (VT) Monomorfik VT – Geniş kompleksli ritm – Hızlı – Sabit QRS morfolojisi Polimorfik VT – “Torsade de pointes” Şok uygulanan (VF/VT) HEMEN KPR’ye YENİDEN BAŞLAYINIZ Ritmi değerlendirin iz GÖĞÜS KOMPRESYONLARINDA KESİNTİYİ EN AZA İNDİRİNİZ MINIMISE INTERRUPTIONS IN CHEST COMPRESSIONS VF/VT devam ediyorsa 2. Şoku veriniz 2 dk KPR 3. Şoku veriniz 2 dk KPR KPR sırasında Adrenalin 1 mg IV Amiodaron 300 mg IV 2. ve sonraki şoklar 150 – 360 J bifazik 360 J monofazik KPR sırasında 3. şoktan sonra adrenalin ve amiodaron Şok uygulanmayan durumlar Şok uygulanan (VF / Nabızsız VT) Ritmi değerlendirin iz Şok uygulanmayan (NEA / Asistoli) GÖĞÜS KOMPRESYONLARINDA KESİNTİYİ EN AZA İNDİRİNİZ Asistol / NEA Monitörde şoklanamaz ritim olan asistol/NEA tespit edildi ise: 5 döngü KPR uygulanır IV her 3-5 /dk 1 mg adrenalin uygulanır. Beş siklus yani 2dk KPR dan sonra ritim ve nabız kontrolü yapılır. Muhtemel nedenler araştırılmalıdır. Şok uygulanmayan (Asistoli) Ventriküler (QRS) aktivite yok Atriyal aktivite (P dalgaları) bulunabilir Nadiren düz çizgi halindedir Her 3-5 dk’da bir Adrenalin 1 mg IV Şok uygulanmayan (Nabızsız Elektriksel Aktivite) Kardiyak arrestin klinik belirtileri Normal olarak kardiyak “output” olan bir EKG görüntüsü olabilir Her 3-5 dk’da bir Adrenalin 1 mg IV KPR’a 5 döngü yani 2 dk devam edilmeli kısa duraklama ile ritim kontrolü yapılmalıdır. 1 Döngü: 30 göğüs kompresyonu ve 2 soluk vermedir. Göğüs kompresyonu 100 -120/dk olmalıdır. Akciğerler 10/dk hızında ventile edilmelidir. Periferik IV ilaç uygulandıktan sonra ilaç ardından 20 cc SF verilmeli ve ekstremite 10-20 sn yukarıda tutulmalıdır. Kompresyon ilaç uygulamadan daha önemlidir. İlaç uygulamak için KRP ye ara verilmemelidir. KPR ye 2 dk devam edilmeli yeniden nabız kontrolü yapılmalıdır. KPR Sırasında • Hız, derinlik, yanıtı kontrol ediniz • KPR’ye ara vermeyiniz • Oksijen veriniz • İleri havayolu sağlandığında göğüs kompresyonları sürekli • Damaryolu erişimi sağlayınız • Her 3-5 dakikada bir adrenalin uygulayınız Geri döndürülebilir nedenler Hipoksi Hipotermi Hiperkalemi Hipovolemi Tamponat Tansiyon Pnömotoraks Trombozis Toksinler Kardiyak Arrest Sonrasında Acil Tedavi ABCDE yaklaşımını kullanınız • Kontrollü oksijenasyon ve ventilasyon sağlayınız • 12-kanallı EKG çekiniz • Presipite eden nedenleri tedavi ediniz • Isı kontrolü (terapötik hipotermi) sağlayınız HEMŞİRENİN SORUMLULUKLARI Kriz yönetimini iyi bilmeli Gerekli malzemeleri her an kullanıma hazır tutmalı Bu malzemeleri aktif kullanabilmelidir. Yapılan her işlemi kayıt etmeli. KPR SONRASI Hastada normal kardiyak ritim ve solunum desteği sağlandı ise yoğun bakım koşullarında tedavi ve bakım devam eder. Normal ritim sağlanamadı ise Dr ‘un hastayı exitus kabul etmesi ile CPR sonlandırılır. “The most sophisticated intensive care often becomes unnecessarily expensive terminal care when the pre-ICU system fails.” Safar P. Crit Care Med 1974;2:1-5 1924-2003 Yoğun bakım öncesi sistemde yetersizlik varsa, en gelişmiş yoğun bakım hizmeti bile sıklıkla gereksiz pahalılıkta bir terminal (son) bakıma dönüşür. “Lütfen bana ikinci bir şans tanıyın” Soru ve katkı ?