LÖSEMİLERDE DESTEK
TEDAVİLER
Doç. Dr. Orhan GÜRSEL
Gülhane Tıp Fakültesi
Çocuk Hematolojisi BD
Giriş
•
Çocukluk çağı lösemilerinin tedavi başarısında son 3 dekadda dikkat
çekici bir artış gözlenmiştir
•
Bu durum daha yoğun ve hedefe yönelik anti-lösemik kemoterapi
uygulamalarındaki gelişmeler kadar destek tedavilerdeki iyileşmeler ile
de doğrudan ilişkilidir
•
Lösemili bir çocuğun yönetimi uygun kematerapi yanısıra gerektiği
durumlarda kan ürünlerinin kullanımı, enfeksiyöz komplikasyonların
tespiti ve tedavisi, metabolik ve nutrisyonel ihtiyaçlarının dikkatli takibi
ve çocuk ve ailesinin psikososyal açıdan desteklenmesini içerir
Lösemili Çocuklarda Destek Tedavileri
•
Metabolik komplikasyonların yönetimi
•
Kan ürünü destek tedavileri
•
Enfeksiyöz komplikasyonların tedavisi
•
Beslenme desteği
•
Psikososyal destek
•
Diğer acil sorunların yönetimi (SSS komplikasyonları, kardiyovasküler
komplikasyonlar)
Lösemili Çocuklarda Destek Tedavileri
Tanıda
Tedavi süresince
Metabolik komplikasyonlar (tümör lizis sendromu)
Febril nötropeni
Kan ürünü desteği
Kan ürünü desteği
Ateş/enfeksiyon
Beslenme
Beslenme
Psikososyal sorunlar
Diğer hemato-onkolojik aciller
Diğer fırsatçı enfeksiyonlar
Psikososyal sorunlar
Tedavi ile ilişkili morbidite
Metabolik Komplikasyonlar
(Tümör Lizis Sendromu)
•
Ani yıkılan tümör hücrelerinden hücre içi iyon, nükleik asit, protein ve
metabolitlerinin hücre dışı sıvıya sızması sonucu oluşur
yüksek tümör yükü (hiperlökositoz, hepatosplenomegali, nefromegali),
yüksek proliferasyon oranı (LDH normal üst sınırının ≥2 katı artmış)
hücre yıkımı fazla olan, kemoterapötiklere duyarlı akut lösemiler
•
Burkitt lösemi/lenfoma (tümör ikileme zamanı 38-116 saat) ve T hücreli
lösemi/lenfomada daha sık
•
AML ve pre-B ALL’de daha az, KML’de nadir
Tümör Lizis Sendromu
•
Genellikle kemoterapi başlangıcından önce veya spesifik anti-lösemik
tedavinin 1-5 günü içerisinde ortaya çıkar
•
Klinik olarak mide bulantısı, kusma, kardiyak ritim bozuklukları, sıvı
yüklenmesi, ödem, konjestif kalp yetmezliği, kas krampları, tetani, senkop
ve ani ölüm gözlenebilir
•
Laboratuvar bulguları olarak hiperürisemi, hiperkalemi ve hiperfosfatemi
üçlüsünden oluşur ve bu üçlüye böbrek yetmezliği ve hipokalsemi de
eşlik edebilir
Tümör Lizis Sendromunun Klinik ve Laboratuvar Tanısı
Metabolik
anormallik
TLS’nin laboratuvar tanı
kriteri
TLS’nin klinik tanı kriteri
Hiperürisemi
Hiperfosfatemi
Hiperkalemi
Serum ürik asit > 8,0 mg/dl
Serum fosfor>6,5 mg/dl
Serum potasyum> 6,0 mg/dl
Hipokalsemi
Serum kalsiyumu< 8,5 mg/dl
Akut böbrek
yetmezliği
Serum kreatinin düzeyinde 0,3 Oligüri (idrar çıkışının 6 saat boyunca 0,5
mg/dl veya normalin 1,5 katı ml/kg/saatin altında olması)
artış
mide bulantısı, kusma, ishal, kas
güçsüzlüğü, kramp, parestezi, pazaliziler,
EKG’de sivri T dalgası, PR aralığının
uzaması, QRS kompleksinde genişleme,
ventriküler taşikardi ve fibrilasyon
kas krampları, spazmlar, parestezi,
tetani, ventriküler aritmi, kalp bloğu,
halüsinasyon, deliryum, konvülziyon ve
bilinç değişiklikleri
Tümör Lizis Sendromu
•
TLS tanısı için hiperürisemi, hiperkalemi, hiperfosfatemi ve hipokalsemi
bulgularından 2 veya daha metabolik anormallik birlikte olmalı ve bu
anormallikler kemoterapi başlangıcından 3 gün önce-7 gün sonra olduğu
dönemde ortaya çıkmalı
•
TLS oluşumunun önlenmesi için sıvı desteği ile kan volümünün ve kan
basıncının normalleştirilmesi ve yeterli idrar çıkışının sağlanması ve hızlı
hücre yıkımını önlemek için düşük dozda kemoterapi ile tedaviye
başlanması en etkili stratejilerdir
Tümör Lizis Sendromunun Yönetimi
Hidrasyon
3000ml/m2/gün, idrar dansitesi <1010 olmalı
Alkalinizasyon
NaHCO3 100-150 mEq/L, idrar pH 7,0-7,5 arası
Allopurinol
10 mg/kg veya 100 mg/m2/gün, 3 eşit dozda
Rasburikaz
0,05-0,2 mg/kg/doz
Kemoterapi
Metabolik durum dengeleninceye kadar ertelenmeli
Monitörizasyon
Elektrolitler, üre, kreatinin, ürik asit, kalsiyum, fosfat,
idrar çıkışı
Hiperlökositoz
•
Lökosit sayısının 100000/mm3’ün üzerinde olması olarak tanımlanır
•
Sıklığı ALL için % 13-18, AML için % 18-23, KML için % 80
•
Mikrodolaşımda blastik hücre agregatları ve trombusların oluşumu
nedeniyle kan viskozitesi artar
•
Blastların salgıladıkları sitokinler aracılığı ile damar endoteli ile etkileşimi
blastların endotele adezyonuna ve lökostaz gelişimine katkıda bulunur
•
Santral sinir sistemi kanaması, tromboz, papil ödemi ve görme
problemleri, priapizm, pulmoner lökostaza bağlı hemoraji ve hipoksi,
metabolik komplikasyonlar
Hiperlökositoz
•
Miyeloblastların daha büyük (miyeloblast 350-450 µm3, lenfoblast 250350 µm3 hacimde) ve daha az deforme olabilme özellikleri nedeniyle
AML hastalarında lökostaz daha sık
•
ALL’li çocukların % 4-6’sında, AML’li çocukların % 21-33’ünde ve KML’li
çocukların % 10-60’ında hiperlökositoza bağlı lökostaz bulguları
•
Tedavi hidrasyon, alkalinizasyon ve allopurinol
•
Hastanın trombosit sayısı 20000/mm3’ün üzerinde olmalı, hemoglobin
değerleri 8-10g/dl’nin üzerine çıkarılmamalı
•
Anti-lösemik tedavi erken dönemde başlanmalı, gerektiğinde lökoferez
ve exchange transfüzyon uygulanmalı
Hematolojik Komplikasyonlar ve Kan
Ürünü Desteği
•
Akut lösemili bir çocuğun yönetiminde kan ürünlerinin kullanımına
dikkatli bir şekilde karar verilmeli
•
Tanı anında kemik iliğinin lösemik hücrelerle infiltrasyonu nedeniyle
genellikle anemi ve trombositopeni mevcut
•
Tedavisi devam eden olgularda anemi ve trombositopeninin ana nedeni
kemoterapi veya enfeksiyonlar nedeniyle oluşan kemik iliği supresyonu
•
Lösemili çocuklarda en fazla uygulanan kan ürünleri eritrosit ve
trombosit süspansiyonları
•
Kan ürünlerinin viral incelemeleri yapılmalı, uygun koşullarda saklanmalı
ve kan grubu ve cross-match incelemeleri tamamlanarak hastaya
verilmeli
Hematolojik Komplikasyonlar ve Kan
Ürünü Desteği
Lösemili çocuklarda eritrosit transfüzyonu ihtiyacı;
•
Kemik iliğinin malign hücreler tarafından infiltrasyonu
•
Kemoterapötik ilaçlara bağlı miyelosupresyon
•
İnflamasyon
•
Kan kaybı: Trombositopeniye bağlı veya iatrojenik
•
Hemoliz
Hematolojik Komplikasyonlar ve Kan
Ürünü Desteği
Lösemili çocuklarda trombositopeni nedenleri;
•
Kemik iliği infiltrasyonuna bağlı azalmış üretim
•
Artmış tüketim (DIC, enfeksiyon)
•
Hipersplenizm, sekestrasyon (splenomegaliye bağlı)
•
Masif transfüzyon
•
Aşırı kanama
Hematolojik Komplikasyonlar ve Kan
Ürünü Desteği
Anemi
•
Anemi ile ilişkili semptomları olan (baş ağrısı, halsizlik, egzersiz
intoleransı, irritabilite) çocuklarda hemoglobin düzeyi 8 g/dl üzerinde
tutulmalı
•
Asemptomatik çocuklarda ise hemoglobin düzeyi 6-7 g/dl’nin altına
indiğinde eritrosit süspansiyonu transfüzyonu yapılmalıdır
•
Lökositi filtrelenmiş, ışınlanmış (2500 cGy ile 5 dk) eritrosit
süspansiyonu 10-15 ml/kg dozunda, 3-4 saatte
•
Her 3 ml/kg eritrosit süspansiyonu transfüzyonu hemoglobini 1 g/dl
yükseltir
Hematolojik Komplikasyonlar ve Kan
Ürünü
Desteği
Kanama
•
Lösemili çocukların erken dönem ölümlerinin önemli bir nedeni,
gelişmekte olan/az gelişmiş ülkelerde indüksiyon ölümlerinin % 20’si
•
Trombositopeni veya koagülopati nedeniyle olabilir
•
Profilaktik trombosit transfüzyonları için eşik değer 10000/mm3, febril
nötropenik hastalarda 20000/mm3
•
Stabil durumda olan hastalarda majör invazif girişimler için 50000/mm3
•
Aktif kanaması olan trombositopenik hastalarda trombosit değerinden
bağımsız olarak trombosit süspansiyonu transfüzyonu endike
•
Aferez trombosit transfüzyonu tercih edilmeli, random trombosit her 10 kg
için 1 ünite verilmeli, lökosit filtresi kullanılmalı ve ışınlanmış olmalı
Hematolojik Komplikasyonlar ve Kan
Ürünü Desteği
Akut lösemide invaziv prosedürler için gereken trombosit düzeyleri
•
Lomber ponksiyon: 20 - 50 x 103/mm3
•
Akut lösemi ilk lomber ponksiyon: 50 x 103/mm3
•
Santral venöz kateter takılması: 50 x 103/mm3
•
Kemik iliği aspirasyon-biyopsi: her durumda - 10 x 103/mm3
•
İM enjeksiyon: 20 - 30 x 103/mm3
•
Cerrahi işlemler: 50 x 103/mm3
•
Perkutan biyopsi, endoskopi: 50 x 103/mm3
•
Nörooftalmolojik cerrahi: 100 x 103/mm3
Hofstra TC, et al. Cancer in Children and Adolescents. 2010
Norfolk D. Handbook of Transfusion Medicine, 2013
The C17 Guidelines Committee. Guideline for Platelet Transfusion Thresholds. 2011
Hematolojik Komplikasyonlar ve Kan
Ürünü Desteği
Taze Donmuş Plazma
• Koagülasyon faktör eksikliği (kanamalı veya invaziv prosedür
gereken hastalar)
• Hipofibrinojenemi (L-asparaginaz)
• Warfarin kullanan ve kanaması-cerrahi girişim ihtiyacı olanlar
• PT, aPTT uzun (>Nx1,5) ve invaziv girişim gerekenler
• Trombotik Trombositopenik Purpura
• Doz: 10-20 ml/kg, 1 saatte
• 10-15 ml/kg: koagülasyon faktörlerinde %15-20 artış sağlar
Barnard DR, et al. Supportive Care of Children with Cancer, 2004
BCSH. Guideline on the Administration of Blood Components, 2012
Clarke G, et al. Clinical Guide to Transfusion, 2013
Hematolojik Komplikasyonlar ve Kan
Ürünü Desteği
Granülosit transfüzyonu
•
Agranülositoz (MNS<200/mm3) olan çocuklarda uygun antibiyotik
tedavisine rağmen 48 saat veya daha fazla süre kültür pozitif kalan ağır
bakteriyel veya fungal enfeksiyonlar ve 5-7 gün içinde MNS yükselmesi
(>500/mm3) beklenmeyenlerde endike
•
ABO, Rh, cross uygun olmalı
•
Işınlanmalı ve CMV seronegatif olmalı
•
Maksimum etkinlik için 3 gün süreyle (ideal 5 gün) verilmeli
•
CMV infeksiyonu, GVHD, alloimmünizasyon ve trombosit direnci,
hemolitik reaksiyonlar, respiratuvar distres gibi komplikasyonlar
Lanzkowsky P. Manual of Pediatric Hematology and Oncology, 2011
Barnard DR, et al. Supportive Care of Children with Cancer, 2004
Roberts I, et al. Practical Transfusion Medicine, 2013
Enfeksiyonların Yönetimi
•
Tanı anında akut lösemili çocukların % 80’inden fazlasında ateş
mevcuttur
•
Bu çocuklar enfeksiyon odağı yönünden dikkatli bir şekilde incelenmeli
ve mevcut enfeksiyonlar uygun antibiyotiklerle tedavi edilmelidir
•
Hastalarda sıklıkla bir enfeksiyon odağı tespit edilemez ve ateş
genellikle sitokin aracılı hastalık (tümör) ateşi olarak tanımlanır
•
Kan transfüzyonu, kemoterapötik ajanlar, tümör lizis sendromu, YDP,
serebral lezyonlar, GvHD ve ilaçlara bağlı enfeksiyon dışı ateş
•
Hastalık ateşi olgularında anti-lösemik tedavinin başlanması ve çocuğun
genel durumunun düzelmesi ile birlikte ateş te kaybolur
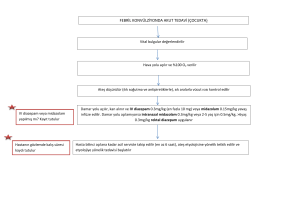
Febril nötropeni
•
Mutlak nötrofil sayısı (MNS) <500/mm3 olan veya MNS 5001000/mm3 olup, ancak 48 saat içerisinde MNS’nin 500/mm3’ün
altına düşmesi beklenen hastalarda ateşin aksiller yoldan bir kez
>38 °C veya en az 1 saat süre ile >37,5 °C olması olarak tanımlanır
•
Hayatı tehdit edecek kadar tehlikeli olabilen tıbbi acillerden birisidir
Febril nötropeni
•
Nötropenik konakta enfeksiyon çok süratli yayılır ve bakteremi
mevcudiyetinde saatler içerisinde septik şok ve ölüm gözlenir
•
Nötropeni nedeniyle inflamatuvar cevap oluşturulamadığından ateş
genellikle tek bulgudur
•
Orofarinks ve hava yolları, perirektal bölge, santral venöz kateter
bölgeleri ve yakın zamanda uygulanmış olan invazif girişim bölgelerine
özellikle önem gösterilmelidir
•
Risk değerlendirmesi sonucunda hastaya uygulanacak antibiyotik
tedavisini belirlemek (oral/intravenöz, tek antibiyotik/kombine antibiyotik)
ve hastaneye yatırıp yatırmamaya karar vermek mümkün olmaktadır
Febril nötropeni
•
IDSA rehberine göre yüksek risk grubu
Nötropeni süresinin 7 günden uzun sürmesi beklenenler
MNS <100/mm3 olan hastalar
Hipotansiyon, pnömoni, yeni başlamış karın ağrısı ve/veya nörolojik
bulguları gibi eşlik eden komorbiditeleri olanlar
•
ECIL rehberine göre hematolojik malignitesi olan hastalar ve kök hücre
nakli yapılan hastalar da yüksek riskli olarak değerlendirilmelidir
•
Bu hastalar mutlaka hastaneye yatırılarak tedavi edilmelidir
Febril nötropeni
MASCC risk skorlama sistemi
Özellik
Puan
Hiç semptom gözlenmeyen veya hafif semptomlar gösteren febril nötropeni
5
Hipotansiyon yok (sistolik kan basıncı >90 mHg
5
Kronik obstrüktif akciğer hastalığı yok
4
Mantar enfeksiyonu öyküsü olmayan solid tümör veya hematolojik malignite
4
Parenteral sıvı gerektiren dehidratasyon yok
3
Orta düzeyde semptomlar gösteren febril nötropeni yükü
3
Ayaktan hasta durumu
3
Yaş < 60
2
MASSC skorlama sisteminde toplam puan 26 olup 21 puan ve üzeri alan hastalar düşük risklidir
Febril nötropeni
Çocuklara özgü yüksek risk grupları
•
Lösemi veya ileri evre non-Hodgkin lenfoması olan çocuklar
•
Relaps lösemi/lenfoması olan çocuklar
•
1 yaşından küçük olgular
•
10 günden uzun süren/uzamış nötropenisi olan hastalar
•
Sepsis veya dökümante ağır enfeksiyonu olan hastalar
•
Başka organlara/sistemlere ait hastalıkların eşlik ettiği olgular
•
Bulantı, kusma, karın ağrısı, dehidratasyon gibi bulguları olan çocuklar
•
Tedaviye uyum zorluğu olan olgular, hastaneye ulaşımı zor olan olgular
Febril nötropeni
Hastaneye yatırılan hastadan
•
Tam kan sayımı, periferik yayma ve lökosit formülü,
•
Üre, kreatinin, elektrolitler, karaciğer enzimleri ve bilirubin analizleri
•
Kateteri olan hastalarda biri kateter ve diğeri periferik venden,
kateteri yoksa iki ayrı venden hemokültür
•
CRP, IL-6, IL-8, prokalsitonin, mannoz bağlayıcı lektin
•
Hastanın kliniğine göre idrar, boğaz, yara sürüntü ve BOS kültürleri
•
Respiratuvar semptom ve bulguları olan hastalara akciğer grafisi
Febril nötropeni
•
Sıklıkla tespit edilen mikroorganizmalar E coli, Klebsiella,
Pseudomonas ve Enterobacter türleri, S. aureus, koagülaz negatif
Stafilokoklar ve Streptococcus viridans
•
Bu hastalar Candida, Aspergillus gibi mantar enfeksiyonlarına,
Herpes simplex gibi viral enfeksiyonlara, Pneumocystis jiroveci gibi
protozoal enfeksiyonlara karşı da risk altındadır
Febril nötropeni
Antibiyotik seçimi
•
Hastada agranülositoz veya ciddi bir komorbid durum yoksa
antipsödomonal sefalosporin (seftazidim, sefepim), karbapenem
(meropenem, imipenem) veya geniş spektrumlu penisilin grubu
antibiyotik (piperasilin/tazobaktam, tikarsilin/klavulonat) ile monoterapi
•
Hastada agranülositoz varsa, ciddi komorbid bir durum mevcutsa veya
etken olarak dirençli bir gram (-) bakteri düşünülüyorsa antipsödomonal
etkili bir antibiyotik aminoglikozid grubu bir antibiyotik (amikasin,
gentamisin, netilmisin) ile kombine edilir
Febril nötropeni
Antibiyotik seçimi
Ciddi mukozit varlığı,
Hemodinamik düzensizlik veya diğer ağır sepsis bulgularının varlığı,
Radyolojik olarak gösterilmiş pnömoni varlığı
Kateter, deri, yumuşak doku ve kemik enfeksiyonları varlığı,
Kan kültüründen gram (+) üreme sinyali bildirilmesi
MRSA, VRE veya penisilin dirençli S pneumonia ile kolonizasyon varlığı
durumlarında glikopeptid antibiyotik (vankomisin, teikoplanin) eklenir
•
Düşük riskli hastalarda oral sefiksim, amoksisilin/klavulonat veya
siprofloksasin
Febril nötropeni
Antifungal tedavi
•
Nötropeninin uzaması durumunda fungal enfeksiyon gelişme riski
arttığından febril nötropenik bir hastanın tedavisinde ampirik antifungal
tedavi de önemli bir yer tutmaktadır
•
Özellikle AML, relaps ALL ve allojeneik kök hücre nakli yapılan hastalar
fungal enfeksiyon açısından artmış risk altındadırlar
•
Uygun antibiyotik tedavisine rağmen 96 saat ve sonrasında ateşi devam
eden çocuklarda ampirik antifungal ajanın (lipozomal amfoterisin B,
kaspofungin) tedaviye eklenmesi önerilir
Febril nötropeni
Antibiyotiklerin kesilmesi
•
Ateş düştüğü halde nötropenisi devam eden hastalarda antibiyoterapi 1014 gün süre ile verilir
•
Klinik durumu iyi olan, kültürlerinde üreme olmayan hastalarda eğer son
48 saatte ateş yoksa ve MNS 500/mm3 üzerine çıkmışsa antibiyotikler
kesilebilir
•
Kateteri olan febril nötropenik bir çocukta kan kültüründe S aureus, P
aeruginosa, mantar veya mikobakteri üremiş ise kateter çıkarılmalı ve 14
gün süre ile antibiyotik tedavisine devam edilmelidir
•
Koagülaz negatif stafilokok enfeksiyonlarında ise kateter çıkarılmadan da
hasta uygun antibiyotik tedavisi ile tedavi edilebilir
Lösemili Çocuklarda Beslenme Desteği
Hematolojik malignitelerde beslenme desteğinin amacı;
Var olan uygun kiloyu devam ettirmek
Kayıp varsa yerine koyarak malnütrisyonu düzeltmektir
Lösemili Çocuklarda Beslenme Desteği
Pediyatrik hematolojik malignitelerde sağkalım üzerinde yetersiz beslenmenin kısa ve uzun
dönemli sonuçları
Kısa dönemli sonuçlar
Uzun dönemli sonuçlar
Kas ve yağ kütlelerinin tüketilmesi
Büyüme bozuklukları, son boyun kısalması
Kemoterapiye istenmeyen yanıt
Kemoterapiye azalan tolerans
Çeşitli tümör tiplerinde uzun dönemli sağkalımın
azalması
Tedavi gecikmeleri
Yorgunluk
Metabolik sendrom riski
Motor, kognitif ve nörogelişimsel bozulma etkisi
Biyokimyasal rahatsızlıklar (anemi ve
hipoalbuminemi)
İkincil kanser riski
Yaşlanma riski
Vücut bileşiminde değişim
İskelet gelişiminin geri kalması
İlaç dozunun değişmesi
Anormal kemik mineral yoğunluğu
Yaşam kalitesinin ve veriminin azalması
Yaşam kalitesinin azalması
Yüksek düzeyde psikolojik stres
Enfeksiyon duyarlılığının artması
Lösemili Çocuklarda Beslenme Desteği
Hematolojik malignitelerde beslenme desteği;
Tedavi başarısını artırabilir
Komplikasyonları azaltabilir
İmmünolojik durumu iyileştirebilir
Sağkalımı artırabilir
Lösemili Çocuklarda Beslenme Desteği
Hematolojik
maligniteli
çocukta
değerlendirmesinde ABCD kuralı;
Antropometrik ölçümler
Biyokimyasal parametreler
Clinical Klinik parametreler
Diyet öyküsü
nutrisyonel
durumun
pratik
olarak
Lösemili Çocuklarda Beslenme Desteği
Antropometrik ölçümler ;
-
Rölatif vücut ağırlığı
-
Vücut kitle indeksi
-
Orta-üst kol çevresi ölçümleri
-
Triseps cilt altı yağ dokusu kalınlığı
Lösemili Çocuklarda Beslenme Desteği
Biyokimyasal parametreler;
Beslenmenin değerlendirilmesinde kullanılan biyokimyasal testler
Normal değer aralığı
Yarılanma ömrü
3,5-6
20 gün
Transferrin (mg/dL)
200-300
8-9 gün
Prealbumin (mg/dL)
15-40
2 gün
Retinol bağlayıcı protein (mg/dL)
2,7-7,6
12 saat
Albumin (gr/dL)
Lösemili Çocuklarda Beslenme Desteği
(Clinical Klinik parametreler;
-
Bulantı
-
Kusma
-
Aktivite azalması
-
İştah azalması
-
Yutma zorluğu
-
Dışkılama düzeninde değişiklikler
Lösemili Çocuklarda Beslenme Desteği
Diyet öyküsü;
Lösemili Çocuklarda Beslenme Desteği
Amerikan Pediatri Akademi’sine göre beslenme desteği gerektirme
kriterleri;
Serum albümin düzeyinin 3,2 gr/dL altında olması
Orta-üst kol çevresi ölçümlerinin 10 persentil, triseps cilt altı yağ
dokusu kalınlığı ölçümlerinin yaş ve cinsiyete göre 15 persentilin
altında olması
Rölatif vücut ağırlığının (VA) %90’ın altında olması
Ölçülen boy ve VA persentillerinin, önceki değere göre 2 persentil
düşmüş olması
Hastalık öncesi VA’na göre %5’in üzerinde kilo kaybı olması
Lösemili Çocuklarda Beslenme Desteği
Beslenme desteğine ihtiyaç olduğu belirlenen hasta için;
- Oral alım isteğini arttırma
- Enteral beslenme desteği
- Parenteral beslenme desteği
- Kombinasyon seçeneklerinden biri tercih edilir
Lösemili Çocuklarda Beslenme Desteği
Oral beslenme desteği;
•
Tolere edebildikleri ölçüde oral yol kullanımı önerilmeli
•
Kemoterapi sırasında az az ve sık sık beslenilmeli
•
Besinlerin ıslak, serin, hafif tuzlu, yumuşak veya püre şeklinde
verilmesi oral alımı artırır
•
Kliniklerde ortak kullanıma açık bir mutfak oluşturulmalı
•
Sıvılar yemekle birlikte değil, yemekten bir saat önce veya bir saat
sonra alınmalı
Lösemili Çocuklarda Beslenme Desteği
Oral beslenme desteği
Bakteriyel kontaminasyonu önlemek için:
•
şişelenmiş içecekler tercih edilmeli,
•
yiyecekler taze iken pişirilmeli,
•
ince kabuklu meyve ve sebzelerden kaçınılmalı,
•
küflenmiş peynirden ve pastörize olmamış sütten uzak durmalı,
•
kurutulmuş meyve ve yemişler, toprakla temas eden sebze ve
meyveler verilmemelidir
Lösemili Çocuklarda Beslenme Desteği
Enteral beslenme desteği;
•
Gastrointestinal sistemi (GİS) sağlam olan hastalarda, ilk tercih edilecek
yoldur
•
Beslenme desteği 3 aydan uzun sürmeyecekse nazogastrik (NG) tüp ile
daha uzun sürecekse gastrostomi açılarak enteral beslenme yapılabilir
•
NG tüp ile beslenme silikon nazogastrik, nazoduedonal, nazojejunal
beslenme sondası takılarak yapılabilir
Lösemili Çocuklarda Beslenme Desteği
Ürün seçiminde dikkat edilecek noktalar
•
Standart ürün tercih edilmelidir, bu ürünler yeterli alındığında sağlıklı
bireylerin makro ve mikro besin gereksini tamamen karşılayabilir
•
>10 yaş çocuklara erişkin ürünleri
•
Postpilorik/jejunal beslenen çocuklarda protein hidrolizatları tercih
edilebilir
Lösemili Çocuklarda Beslenme Desteği
Total Parenteral beslenme desteği (TPN);
•
Proteinler, karbonhidratlar, lipidler, elektrolitler, vitaminler ve mineraller
dahil besinlerin intravenöz uygulamasıdır
•
Eğer kısa süreli düşünülüyorsa (7-10 gün) periferik venöz yol, uzun süreli
düşünülüyorsa (10 günden uzun) santral venöz yol kullanılır
•
Günlük sıvı ihtiyacı hastanın hidrasyonuna, klinik durumuna, idrar
dansitesine ve aldığı-çıkardığı sıvı izlemine göre değişebilir
Lösemili Çocuklarda Beslenme Desteği
Parenteral Beslenmenin Monitorizasyonu
1. Ağırlık ve aldığı-çıkardığı izlemi
2. İdrar glukoz ve asetonu
3. Başlangıç biyokimya : Elektrolit (Mg, Ca, P dahil), glukoz, albumin,
prealbumin, BUN, kreatinin, AST, ALT, bilirubin, ALP, GGT, trigliserid
4. Hasta stabilleşinceye kadar günlük:
Elektrolit, Mg, Ca, P
Glukoz
BUN ve kreatinin
Her lipid artırımından sonra trigliserid
5. Haftada ya da iki haftada bir
ALT, AST, bilirubin
PT, aPTT
Total protein, albumin ve prealbumin, idrar üre azotu
Trigliserid
Lösemili Çocuklarda Beslenme Desteği
Parenteral Beslenmenin Sonlandırılması
Çevrimsel beslenmeden sonra çocuk hasta günlük besin
gereksiniminin %80’ini oral olarak almaya başladı ise son gün
infüzyon hızını yarıya indirerek sonlandırılmalıdır