KALP HASTALIKLARINDA
FİZİK MUAYENE
Arter ve Venlerin Muayenesi
FİZİK MUAYENE
• YAŞAMSAL BULGULAR
• İNSPEKSİYON
• PALPASYON
• OSKÜLTASYON
YAŞAMSAL BULGULAR
-
Kalp hızı
Solunum hızı
Kan basıncı
Nabız basıncı
Kalp hızı, solunum hızı: Miyokard
fonksiyon bozukluğu, pulmoner konjesyon
ve aritminin ilk habercisidir.
Hızlı nabız
:
Aritmi
KY
Yavaş nabız
: Kalp bloku
Dijital zehirlenmesi
Düzensiz nabız
: Aritmi
Sinus aritmisi
Femoral nabız yokluğu : A. koarktasyonu
Paradoksal nabız: İnspiryumda sistolik
kan basıncının ekspiryumdan 10 mmHg
daha fazla düşmesi sonucu inspiryumda
çok zayıf nabız palpe edilmesidir
(konstriktif perikardit,kalp
tamponadı,KY).
*Normalde inspiryumda sistolik kan
basıncı ekspiryumdan 5-6 mmHg daha
düşüktür ve nabız hızlı ve zayıftır.
Alternan nabız: Ardarda kuvvetli ve
zayıf nabızların palpe edilmesidir.
(sol ventrikül yetmezliği)
Sıçrayıcı nabız (Corrigan,pulsus celer et
altus): Hızla palpe edilip kaybolan nabızdır.
(nabız basıncının arttığı durumlarda-AY, PDA)
Bisferien nabız: İki ayrı vuru olarak
palpe edilen nabızdır. (PDA,AY)
Filiform nabız: Hızlı,küçük,elden kayan
iplik gibi palpe edilen nabızdır. (şok)
Kan basıncı Metodlar:
Manuel (flush, palpasyon/ultrasonic
Doppler,oskültasyon),
otomatik(oscillometric)
• Her iki üst ve bir alt ekstremitede
ölçülmelidir. Alt ekstremite kan basıncı
üst ekstremiteden 10 mmHg daha
yüksektir.
• Uygun manson: Manşon uzunluğu
ekstremite çapının %50 sini ve manson
genişliği ekstremite uzunluğunun 2/3 ünü
kaplamalıdır.
Nabız basıncı (sistolik ve diyastolik basınclar
arasındaki fark)
Dar nabız basıncı (düşük kardiyak output)
Ağır AS
Geniş nabız basıncı (yüksek kardiyak output)
PDA, AY
Boyun venleri
Boyun venlerinde dolgunluk (sağ atriyum
sistolünü güçleştiren durumlarda)
(T.Stenozu, konstriktif perikardit, KY)
Periferik nabızlar
Yaşla ilişkilidir.
-Hızlı (aritmi, KY)
-Yavaş (kalp bloğu, ilaç etkisi/dijital)
-Düzensiz (aritmi)
-Solunumsal değişiklik (sinus aritmisi)
-Femoral nabız yokluğu (aort
koarktasyonu)
Fizik muayene: Nabız palpasyonu
• Periferik nabız.
– Kalp hızı.
– Nabız hacimleri
(karşılaştırmalı).
– Dolgunluk.
Karotid
Brakiyal
Radyal
Femoral
Popliteal
Dorsalis pedis
Aort koarktasyonu
Fizik muayene: Kan basıncı
ölçümü
• Uygun manşon seçimi.
• Uygun pozisyon.
(oturur. Kol, kalp hizasında)
• Kan basıncı değerleri
yaşa uygun persentil
eğrileriyle
değerlendirilmelidir.
%125-155
FİZİK MUAYENE İÇİN
GEREKENLER
• Başarılı bir fizik muayene (FM) için;
– İyi alınmış bir öykü,
– Zaman,
– Uygun oda,
– Yeterli araç ve gereç,
– Hastaya ve yakınlarına uygun yaklaşım
gereklidir.
3-Arteriyel kan basıncının ve
nabızların muayenesi
• Kan basıncı (KB) kanın arter duvarına
uyguladığı basınçtır.
• KB’nı ; kalbin atım volümü (CO), ejeksiyon hızı,
arteriyel sistemin diyastol sonundaki volumü,
arter duvarının esnekliği, periferik vasküler
direnç (PVR) ve kanın viskositesi belirlese de
ana faktörler CO ve PVR’dır.
• KB= CO x PVR (CO=SV x dk atım sayısı)
• KB’ına CO’un katkısı ~%30 iken PVR’ın katkısı
~%70’dir.
• CO esas olarak sistolik basınca (SB)
sebep olurken, PVR ise esas olarak
diyastolik basınca (DB) neden olur.
• Ortalama KB= (SB + 2DB) / 3 veya
= DB + NB/3
olarak hesaplanır.
(NB; nabız basıncıdır ve SB-DB’a eşittir)
• Normal KB ; Yaşa, cinsiyete, sosyal ırka,
günlük fiziksel aktivitelere, vücudun
duruşuna ,stres ve emosyonel duruma,
alınan bir takım gıdalar ve içeceklere, uyku
veya uyanıklılık dönemine göre farklılıklar
gösterebilir.
• KB solunumla da değişebilir; Normalde
derin inspiryumla SB’ da 10 mmHg kadar
bir düşme olabilir.
• Kan basıncı ölçümü;
– Direkt olarak intraarteriyel kataterizasyonla invazif olarak
ölçülebildiği gibi indirekt olarak tansiyon aleti
(sfigmomanometre) ile de pratik olarak ölçülebilir.
• İdeal bir tansiyon aletinde kılıf genişliği ölçüm alınacak
ekstremite çevresinden %20 daha uzun olmalıdır.
• KB en sık olarak brakial arterden ölçülmektedir. Ölçüm
öncesi hasta 10-15 dk dinlenmiş olmalı ve 30 dk
öncesine kadar çay, kahve alkol, sigara almamış
olmalıdır.
• Brakial arterden ölçüm sırasında hasta yatıyor veya
oturur pozisyonda olmalı ve ölçüm yapılan kol da kalp
seviyesinde olmalıdır.
• Manşon antekübital fossanın 2-3 cm kadar üstüne
bağlanmalıdır.Brakiyal veya radiyal arter palpe edilirken
manşon nabız kaybolana kadar şişirilir ve manşon
içindeki hava indirilir.
Nabzın tekrar ele geldiği basınç değeri SB’dır. Daha
sonra steteskop brakial arter üzerine konularak manşon
içindeki basınç palpasyonla ölçülen SB’ın 20 mmHg
kadar üstüne çıkarılır ve manşon içindeki basınç
saniyede 1-3 mmHg düşürülerek sesler dinlenir.
• Bu dinlemede Korotkoff tarafından tanımlanan 5 fazlı
sesler duyulur;
– Faz I; Damara uygulanan basınç SB seviyesine ulaştığında
duyulan berrak zayıf seslerdir ve SB’ı gösterir.Basınç düştükce
seslerin şiddeti artar.Yaklaşık 10-15 mmHg’lik bir dönemdir.
– Faz II; Faz I sonrası duyulan yumuşak üfürümdür.
~15
mmHg’lik bir dönemdir.
– Faz III; Sesler yeniden netleşir ve vuru haline gelir.
1520 mmHg’lik bir dönem.
– Faz IV; Sesler berraklığını kaybeder ve küntleşir.
– Faz V; Seslerin tamamen kaybolduğu dönemdir.DB’ı gösterir.
• İlk kez ölçüm yapılan bir hastada mutlaka her iki koldan
yapılmalıdır.Hastaların %25 inde 10/5 mmHg’e kadar
fark olabilir.Daha yüksek bir farklılık patolojik olarak
kabul edilmelidir.
• Kol basıncı yüksek olan hastalarda popliteal, dorsalis
pedis veya tibialis posterior arterle-rinden basınç
ölçülmelidir.
Normalde popliteal arter basıncı brakial arterden
20mmHg kadar daha yüksektir.Daha üst seviye-lerdeki
yükseklikler yine patolojik olarak kabul edilmelidir.Ör
AY’de olduğu gibi (Hill belirtisi)
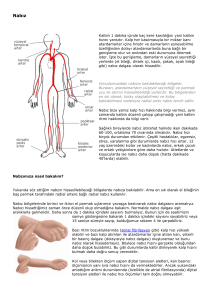
Arteriyel Nabız Muayenesi
• Sol ventrikülden aortaya ve aortadan perifere
atılan kanın oluşturduğu dalgalanmaya ‘nabız’
denir.
• Arteriyel nabız muayene edilirken her hastada
karotis,brakiyal,radiyal,femoral, politeal ve ayak
nabızları simetrik olarak değerlendirilmelidir.
• Herhangi bir yer bölgede nabız alınamıyorsa o
arterin proksimalinde tıkayıcı bir lezyon varlığı
düşünülmelidir.
(A.dorsalis pedisler %10 vakada alınamayabilir.)
• Normal nabız;
– Santral aort nabzı hakkında en iyi bilgiyi karotis nabzı
verir.Karotislerde palpe edilen nabzın çıkan kolu hızla
yükselir (yani diktir).
– Bazen hızlı ejeksiyonun sonuna doğru arteriyel
pulsasyonun çıkan kolu üzerinde küçük bir
çentiklenme olur ve buna ‘anakrotik çentiklenme’
denir (normalde bu çentiklenme palpasyonla
saptanamaz)
Çıkan kolun zirveyle birleşmesi sonucu oluşan ilk
dalga perküsyon dalgasıdır ve tepesi kubbe
şeklindedir.Bunu takiben gözlenen daha düşük
amplitüdlü ikinci dalga ise ‘tidal dalga’dır.
• Nabzın inen kolu yavaştır (dikliği daha azdır) ve
aort kapağının kapanması sonucu oluşan keskin
bir çentik (dikrotik çentik) ile devamlılığı bozulur.
Bu çentiği takiben eğim daha da azalarak
diyastol boyunca devam eder.
• Nabzın şekli KVS hastalıkları hakkında önemli
ipuçları verir.
– HT’da güçlü vuru palpe edilirken,hipotansif
hastalarda nabız zayıflamıştır.
– Aterosklerotik daralmalarda da distal nabızlar
zayıflamıştır.
• Nabzın hızı ve ritmi;
– Normalde nabız ritmiktir ve hızı ise dakikada 60-100
kadardır.
– Nabzın <60 olmasına bradikardi denilirken >100
olmasına taşikardi denir.
– Nabızda düzensizlik varsa; bunun düzenli bir
düzensizlik (ör; normal sinüs ritminin arasına gelen
ekstrasistoller), yoksa düzensiz bir düzensizlik
(ör; atriyal fibrilasyon) yani disritmi olup olmadığı
araştırılmalıdır.
Nabzın şiddet ve şekline göre
çeşitleri
• 1-Sıçrayıcı nabız (Corigan nabzı,pulsus
magnus);
– Nabız trasesinde çıkan kolun dikleşmesi (nabız
yükseliş hızının artması) ile karakterizedir.
– En iyi AY’inde; artmış volüm nedeniyle kuvvetli
kontraksiyon yapan LV’ün kanı, direnci azalmış
aortaya hızlı bir şekilde gönderdiği durumda
görülmektedir
– Ayrıca MY,VSD, anemi, ateş,tirotoksikozis, gebelik ve
arterio-venöz fistül gibi debi artışıyla seyreden
durumlarda da görülebilir.
• 2-P.parvus et tardus (anakrotik nabız);
– Nabzın düşük amplitüdlü ve geç yükseldiği
durumlarda görülür.
– Ör; AD gibi
• 3-P.Bisferiens;
– Sistol ortasında derin bir çukurla birbirinden
ayrılan iki tepe (perküsyon ve tidal dalgalar)
noktası oluşur.
– Ör; HOKMP, AD+AY
• 4- P. Duplex (Dikrotik nabız);
– P.Bisferiens de olduğu gibi iki tepeli bir dalgadır.Fakat
burada birinci tepe dalgası sistolde iken ikinci tepe
diastoldedir.
– Ör;Atım hacminin azaldığı kalp tamponadında
periferik vasküler direcin azaldığı durumlarda, şokta,
ve ciddi KKY’inde görülür.
• 5-P.Alternans;
– Nabzın bir kuvvetli bir zayıf hissedilmesidir.S3 ritmi ile
birlikte görülebilir.
– Ör;İleri derecede LV yetmezliğinde
• 6-P.Filiformis;
– Nabzın hızlı ve zayıflamış olarak hissedilme-sidir.Ör;
Şokta olduğu gibi.
• 7-P.Paradoxus;
– Derin inspiryumla SB’ın >10 mmHg düşmesidir.
– Ör;En sık kalp tamponadında, sonra KOAH, masif
pulmoner emboli, RV MI, şok gibi klinik durumlarda
izlenir.
• 8-P.Bigeminus;
– Her normal atımı takiben bir ventriküler ekstrasistol
gelmesidir
4-JUGÜLER VENÖZ BASINCIN
VE ATIMLARININ
DEĞERLENDİRİLMESİ
• Boyun venlerinin muayenesi sağ kalbi tutan
veya etkileyen hastalıkların tanısında önemli bir
yer tutmaktadır.
• Muayenede; venöz distansiyon , vena basıncı ve
vena pulsasyonu değerlendirilmelidir;
– 1)Venöz distansiyon; Venöz kanın normal akışının
azalmasıyla biriken volümün ven trasesinde daha
belirgin hale gelmesidir.
– 2)Ven basıncı; Ortalama RA basıncının (CVP) pulsatil
olarak boyun venlerine yansımasıdır.
– 3)Vena pulsasyonu; Jugüler venlere yansıyan
pulsasyonların oluştuduğu jugülr ven dalgalarıdır.
• Eksternal jugüler venler ile VCS arasında
valvlerin olmasından dolayı, ven basınçları ve
nabzını değerlendirirken internal jugüler venler
tercihdir.
• Sağ İJV ise açı yapmadan direkt VCS ve RA’a
boşaldığı için sola göre tercih sebebidir.
• Boyun venleri incelenirken hasta gövdesi 30-45
derece açı yapacak şekilde yatmalı ve hastanın
başı sola doğru olmalıdır.Bu pozisyonda İJV
pulsasyonu hemen klavikula üstünde izlenir.
• JVB’ ın ölçülmesi;
– Hasta hangi pozisyonda olursa olsun louis
açısıyla RA arası mesafe 5 cm kadardır.
Juguler ven pulsasyonu görüldüğü nokta ile
louis açısı arasındaki dik mesafe ölçülerek
buna 5 eklenir .Çıkan değer cmH2O cinsinden
ortalama RA basıncıdır.
• Vena basıncı <10 cmH2O olmalıdır.
• JVB’ın arttığı durumlar;
– 1)Primer veya fonksiyonel RV yetmezliği,
– 2)Triküspit kapak hastalığı (TD/TY),
– 3)İntraperikardiyal/intraplevral basıç artması
– 4)Konstriktif perikardit
– 5)Egzersz, anksiete ve gebelik gibi fizyolojik
durumlar.
• Hepatojugüler reflü;
– Hasta yatar pozisyonda iken periumlikal bölgeye
10-30 sn kadar basınç uygulanarak JVB’da
>1cmH2O yükselme olması.
– Venöz basıncın yükseldiği her durumda görülür.
• Kussmaul Sign;
– Derin inspiryumla normalde gözlenmesi gereken
venöz basınç düşüklüğünün izlenmemesi hatta
atrması durumudur.
– Konstriktif perikardit,RV MI, RKMP, masif PE gibi
durumlarda izlenir.
Jugüler venöz nabız dalgaları
• a dalgası; Atrium kontraksiyonu ile oluşur. En büyük (+) dalgadır.Piki
S1’den hemen önce oluşur.
• x inişi; Atrium gevşemesi ile oluşur.
• c dalgası; Ventrikül sistolü sırasında triküspit kağağın atriumlara
doğru bombeleşmesi (veya karotid arter pulsasyonun artifaktı
sonucu) oluşur.
• x’ inişi;Sistolde RV’ün kasılmasıyla triküspit kapağı çekmesiyle
oluşur.
• v dalgası; Sistol sonuna doğru RA hacminin dolmasıyla oluşur.Piki
S2 ile aynı zamandadır.
• y inişi ; v dalgasının inen koludur.Diastol başında triküspit kapağın
açılıp atrum hacminin ve basıncının düşmesiyle oluşur.
• h dalgası; a dalgasından hemen önce,diastazis döneminde oluşur.
Anormal jugüler venöz dalgaları;
• Yükselmiş CVP ve belirgin x ve y inişleri;
– Kardiak tamponat, KP, RKMP,Ciddi RVY,VCS
sendromu,
• Dev a dalgaları;
– TD, PD, P.HT,RVH, AVTB’da olduğu gibi kapalı AVK’
lara karşı kasılma.
• a dalga yokluğu; AF ritminde
• Dev v dalgaları;
– TY,ASD