İ.Ü. Cerrahpaşa Tıp Fakültesi Sürekli Tıp Eğitimi Etkinlikleri
Nörolog Olmayanlar İçin Nöroloji
Sempozyum Dizisi No: 42 • Ocak 2005; s. 237-248
Kognitif Bozukluklar ve Demans
Doç. Dr. Gökhan Erkol
Kognitif işlevler, eğer kişide herhangi bir sistemik ya da nörolojik hastalık
yoksa, onuncu dekada kadar oldukça iyi korunabilirler. Fakat normal yaşamda karşımıza çıkan; yukarıda sözü edilen “ideal yaşlanma”dan daha sık gözlenen, diyabet ve hipertansiyon gibi çeşitli sistemik ya da inme gibi nörolojik
hastalıkların eşlik ettiği bir yaşlanma sürecidir ki; bu durumda kognitif işlevlerde yaşla birlikte bir miktar düşüş olması beklenir. Bu kognitif kayıp sadece
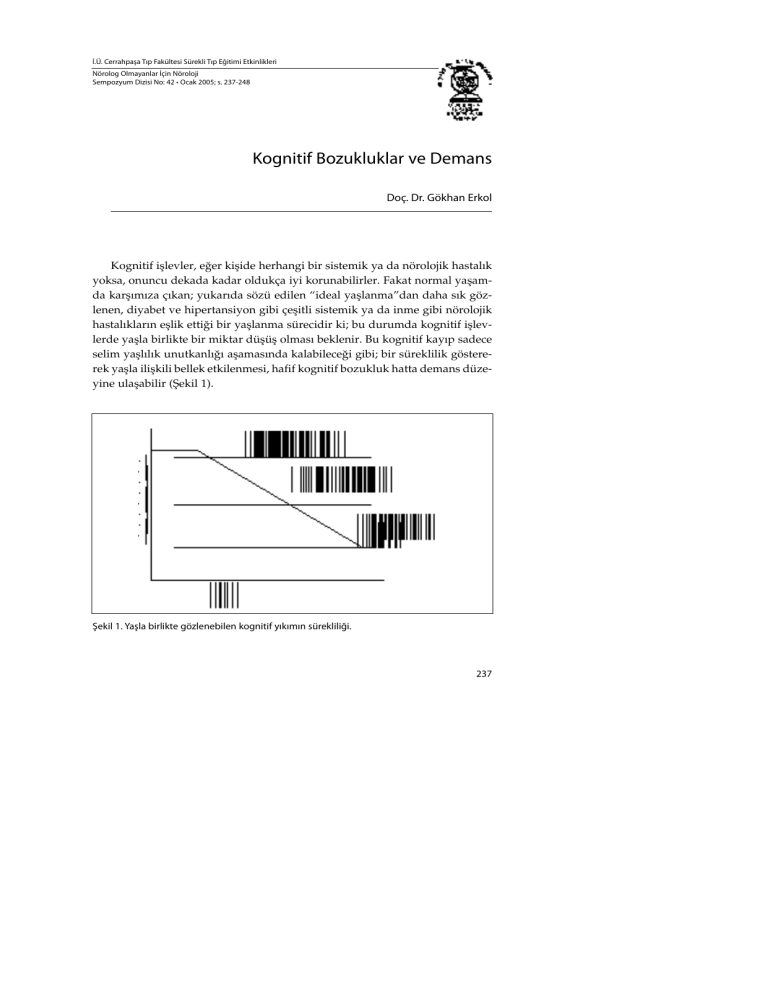
selim yaşlılık unutkanlığı aşamasında kalabileceği gibi; bir süreklilik göstererek yaşla ilişkili bellek etkilenmesi, hafif kognitif bozukluk hatta demans düzeyine ulaşabilir (Şekil 1).
Şekil 1. Yaşla birlikte gözlenebilen kognitif yıkımın sürekliliği.
237
• Gökhan Erkol
Bu sürecin en ağır düzeyi olan demansa geçmeden önce, demans öncesi klinik tablolardan en önemli iki tanesinden söz etmekte yarar olabilir. Bunlardan
birincisi yaşla ilişkili bellek etkilenmesi (AAMI) olup; hasta grubu olarak 50
yaş üzerinde, sadece subjektif bellek yakınması olan ve bellek ölçüm sonuçları
gençlere göre 1 standart sapma daha kötü sonuç veren bir grubu tanımlar. Bu
tanıma getirilen en önemli eleştiri, karşılaştırmanın gençlerle yapılması nedeniyle yaşlıların hemen %90 kadarının bu tanıyı alabilmesidir.
Bu sakıncadan arınmış bir diğer demans öncesi kognitif bozukluk süreci
ise hafif kognitif bozukluk olarak adlandırılır ve bu tanıyı alabilmeleri için hastaların; yakınlarınca da desteklenen bellek bozukluğu yakınması bulunması
ve bellek testlerinde yaştaş ve eğitimdaş bir kontrol grubuna göre 1.5 standart
sapma daha kötü sonuç almaları beklenir. Bu grup hastalarda dikkat, yönelim,
beceri, tanıma, yürütücü işlevler gibi diğer kognitif süreçlere ait test sonuçları
normallerle benzer düzeydedir. Hastaların günlük yaşam aktiviteleri normaldir ve hiçbir kriter setine göre demans tanısı alamazlar.
DEMANS TANIMI VE AYIRICI TANI
Demans; kişinin kognitif işlevlerinde daha önceden edindiği işlev düzeyine göre düşüşle giden edinilmiş bir klinik tablodur. Davranış bozuklukları,
sosyal ve mesleki aktivitelere ait bozukluklar ve günlük yaşam aktivitelerinde
bozulmalar bu tabloya eşlik eder. Demans tanısı konurken subjektiviteden kısmen de olsa uzaklaşmak için çeşitli tanı kriter setleri önerilmiştir. Bunlardan
en bilinenlerinden biri Amerikan Psikiyatri Birliği’nin DSM IV kriter setidir.
Bu kriterler Tablo 1’de bulunabilir.
Tablo 1. DSM IV’e göre demans kriterleri.
1. Bellek bozukluğunu ve aşağıdakilerden en az bir tanesini içeren, birden çok
bilişsel alanda bozukluk olmalı.
a. Afazi
b. Apraksi
c. Agnozi
d. Yürütücü işlev bozukluğu
2. Bu bilişsel bozukluk
a. mesleki ve sosyal işlevleri etkileyecek düzeyde olmalı.
b. daha önceden varolan, daha yüksek bir işlev düzeyinden düşüşe yol açmalı.
3. Deliryum varlığında demans tanısı konulmamalı.
4. Demans genel tıbbi bir bozukluğa, toksine maruz kalmaya, madde kötüye
kullanımına ya da bu ikisinin kombinasyonuna bağlı olabilir.
238
Kognitif Bozukluklar ve Demans •
Hastaya belirli bir demans kriter seti uygulanarak demans tanısı konulması sonrasında yapılacak ilk iş, bu tablonun karışabileceği depresyona bağlı kognitif yıkım (psödodemans) ve sıklıkla bir medikal hastalık ve/veya çoklu ilaç
kullanımı ile beraber olan deliryum tablosundan ayrılmasıdır. Tablo 2 demansın psödodemanstan, Tablo 3 ise deliryumdan ayrılmasında yararlı olabilecek
belli başlı ipuçlarını vermektedir.
Tablo 2. Demans-psödodemans ayrımı
Demans
Psödodemans
Sinsi başlangıç
Hızlı başlangıç.
Değişken mood
Sürekli depresif.
Kognitif defektin farkında değil,
inkar eder ya da azımsar
Kognitif yakınma, testlerde
görünene göre fazla
Bellek sorunu yakına ait
Yakın ve uzak bellek eşit etkilenmiş
Soruları cevaplama çabası var
Soruları cevaplama çabası az
Bilmiyorum cevabı yok
Bilmiyorum cevabı sık
Doktora yakınlarınca getirilir
Doktora kendileri gelir
Kendisinde geç yaşta depresyon,
bazen ailede demans hikayesi.
Kendisinde erken dönemde çıkan, sıklıkla
tekrarlayan depresyon ve ailede depresyon hikaye-
Tablo 3. Demans-deliryum ayrımı
Demans
Deliryum
Sinsi başlangıç
Ani başlangıç
Aylar-yıllar süreli
Saatler-günler süreli
Dikkat normal
Dikkat bozuk
Gidiş ilerleyici
Dalgalı seyir
Konuşma normal ya da afazik
Konuşma sarhoşvari-ilişkisiz
Epidemiyoloji, Belli Başlı Demans Nedenleri,
Risk Faktörleri, Genetik ve Fizyopatoloji
Özellikle 65 yaş sonrasında giderek artan sıklığı nedeniyle ileri yaşın en sık
görülen kronik hastalığı konumundaki demansın prevalansı bu yaşta %5-10
arasındadır. Sıklık her 5 yılda bir iki katına çıkar ve 80 yaş üzerinde %50’ye
yaklaşır. Demansın görünen sıklığındaki artışın nedenlerinden biri; sağlık
koşullarındaki görece düzelmeye bağlı olarak; gelişmekte olan ülkelerde de
239
• Gökhan Erkol
gözlenen dünya nüfusunun giderek daha yaşlanmasıdır. Gelişmiş ve gelişmekte olan ülkelerde demans prevalansını veren Şekil 2, gelişmiş ve gelişmekte
olan ülkeler arasında demans görülme sıklığı açısından var olan farkın giderek kapanmakta olduğunu göstermektedir.
Şekil 2. Gelişmiş ve gelişmekte olan ülkelerde milyon kişi olarak demanslı hasta miktarı
Gerek tedavi maliyeti açısından gerekse yitirilen iş gücü yönünden önemli
bir toplumsal yük olan demansın Amerika Birleşik Devletlerin’e yıllık maliyetinin 100.000.000.000 $ civarında olduğu hesaplanmıştır.
Demans nedenleri ayrılmaya çalışıldığında, verilerin hangi seriden alındığına bağlı olmaksızın Alzheimer Hastalığı (AH) en büyük nedeni oluşturur.
İkinci ve üçüncü sırayı değişik serilerde farklı yerlerde olmak üzere vasküler
demans ( VaD), Lewy cisimcikli demans (LCD) veya frontotemporal demans
(FTD) alır.
Demansa yol açan diğer nedenler arasında; tedavi edilebilir olabilmeleri
açısından; subdural hematom ya da normal basınçlı hidrosefali gibi yapısal
lezyonları ya da hipotiroidi ve B12 vitamini eksikliği gibi metabolik olanlarını
da saymak gereklidir. Demansın tüm nedenlerinin sıralanması ve birer cümleyle tarifi için bu konuşmanın bütün zamanının yetmeyeceği de göz önüne
alınmalıdır.
240
Kognitif Bozukluklar ve Demans •
Şekil 3. Etyolojiye göre demans tipleri ve sıklıkları
Demansın en sık nedeni olan AH için, en önemli risk faktörü yaşlanma
olarak karşımıza çıkar. Diğer risk faktörleri arasında kadın cinsiyet, kafa travması, düşük eğitim düzeyi, pozitif aile anamnezi ve hiperlipidemi, diyabet,
hipertansiyon gibi vasküler risk faktörleri; özellikle de orta yaşta başlamışlarsa; sayılabilir. Bir diğer akılda tutulması gereken risk faktörü de lipid taşıyıcı
bir protein olan ve 19. kromozomda kodlanan Apolipoprotein E’nin ε4 allelini
taşımaktır.
AH’larının %5-10 kadarında hastalık otozomal dominant bir geçişe sahiptir ve bu kişilerde demans 40 yaş gibi erken bir yaşta başlar. 21. kromozomda
kodlanan amiloid prekürsör protein (APP), 14. kromozomda kodlanan presenilin 1 (PS1) proteini ya da 1. kromozomda kodlanan presenilin 2 (PS2) proteinlerindeki mutasyonlar bu tipteki hastalıktan sorumludur ve her üç mutasyon da
suda erimeyen tipte β-amiloid yapımına neden olarak amiloid plak oluşumuna yol açar. 21. kromozomun trizomisi sonucu olan Down sendromlu kişilerde
de benzer bir mekanizma ile erken demans gözlenebilir. Otozomal dominant
grup dışındaki hastalarda hastalık 65 yaş civarında başlar. Bu gruptaki hastaların bir kısmı, genetikleri henüz belli olmamışsa da, ailesel özellik gösterirler
ve tahminen non dominant geçiş gösterirler. Kalan hastalar ise büyük çoğunluğu oluşturan sporadik AH hastalarıdır. Hastalıkta amiloid kadar önemli bir
diğer etyolojik faktör ise hücre iskeletini oluşturan mikrotübülleri bir arada
tutan ve bu görevi gerçekleştirebilmesi için belirli ölçüde fosforile olması gere-
241
• Gökhan Erkol
ken t (tau) proteininin hiperfosforile olması ve kendi üzerine katlanarak esas
görevini yerine getirmemesidir. Amiloid birikimi sonrası mikroglia hücreleri
gibi bağışıklık hücrelerinin de işin içine karıştığı ekstraselüler amiloid plaklar
oluşurken, ikinci olay intraselüler nörofibriler yumak oluşumu ile sonlanır.
Patolojide gözlenen diğer iki bileşen ise özellikle temporopariyetalde belirgin
atrofi ve granülo vakuoler dejenerasyondur.
Tüm bu patolojik süreçler sonrası başlangıçta en sık etkilenen bölge entorinal korteks ve hipokampus civarıdır. Dorsal vagal nükleus ve pedunkülopontin nükleus ile birlikte serebral kolinerjik projeksiyon sistemininin en önemli
kaynaklarından biri olan Meynert’in bazal nükleusu da seçici olarak tutulur
ve bu tutulum hastalıktaki temel nörotransmitter değişikliği olan asetil kolin
eksikliğinden sorumludur. AH gidişi sırasında beyinde asetil kolinin yanısıra
serotonin, noradrenalin ve dopamin eksikliğine de rastlanır. İlki kognitif işlevlerdeki bozukluklardan sorumlu iken sonrakiler sırası ile hastalık süresince
ortaya çıkan davranış kusurları, depresyonu da içeren psikiyatrik tablolar ve
ileri dönemde ortaya çıkan parkinsonizmden sorumludur.
EVRELER VE KLİNİK BULGULAR
Demansı ve özellikle de AH’nı derecelendirirken iki temel derecelendirme
ölçeğine sahibiz. Bunlardan birincisi daha çok genel anlamda demans kavramına uyan ve yakınmasız hastadan ağır demansa giden bir yelpazede 0-3 arasında değerlendirme yapan klinik derecelendirme ölçeğidir (CDR). Diğeri ise
daha çok AH’nın gidişine uygun olarak yapılandırılmış olan 7 evreli global
yıkm ölçeği (GDS) ve bunun ayrıntılandırılmasından oluşan işlevsel değerlendirmeye dayalı derecelendirmedir (FAST).
Klinik pratikte demansı hafif, orta ve ileri demans olarak ayırmak mümkündür.
Hafif evrede; hastalar isimleri unutur, eşyaları koydukları yeri hatırlamakta güçlük çeker ve bunları hatırlamak için listeler yaparlar. Yeni tanınan
yabancıların isimleri unutulabilir. Önceleri dalgalı olan bellek bozukluğunda
ön planda olan bileşen yakın belleğe ait kayıptır. Önemsiz günlük olaylar güç
hatırlanırken, emosyonel öneme sahip olanlar halen kısmen hatırlanabilir.
Uzak hafıza görece korunmuş olup, hatırlanamayan şeyler için listeler yapılması ve ip uçları verilmesi bu dönemde işe yarar.
Bu evrede konuşma daha az akıcı hale gelir, özellikle karmaşık konular
konuşulurken sözcük bulma zorlaşabilir.
242
Kognitif Bozukluklar ve Demans •
Hasta iş yerinde çalışan arkadaşlarınca destekleniyorsa ve işi kognitif yetilerini fazla zorlayacak doğada bir iş değilse, bu dönemde halen çalışabilir.
Ev işlerini yapabilen hasta, fatura ödeyebilir, araba kullanabilir ve hemen
tüm sosyal aktivitelere katılabilir. Kompleks finansal aktiviteler ve uygun elbise seçimi kısmen zor hale gelmiş olabilir.
Orta evredeki bir hastada; bellek bozukluğu daha ilerlemiş olup eski olayların da unutulduğu gözlenir. Yüzler uzaktaki ve sık görüşülmeyen kişilerden
başlamak koşuluyla unutulur, ip uçları ve listeler kullanılamaz hale gelir, yer
oriyentasyonu bozulmaya başlayan hasta, tanımadığı çevrelerde kayolmaya
başlar.
Sıradan konularda konuşurken bile sözcükleri bulmada zorluklar başgösterir. Anlama bozuklukları, yanlış anlamalar ve bunlara bağlı davranış kusurları
ve hezeyan, halusinasyon gibi psikiyatrik belirtiler ortaya çıkar. Ev işlerinde,
fatura ödemede, giyinmede, tuvalet ve banyo gereksinimlerinin giderilmesinde bağımsızlık giderek azalır.
İleri evredeki bir AH hastası ise, tamamen geçmişte yaşar, aile üyelerini
dahi tanıyamayabilir. Tanıdık çevrelerde bile kaybolan hasta evinde odaları
ve tuvaletin yerini karıştırabilir.
Konuşma tamamen konseptle ilişkisiz hale gelir, afazik özellikler gösterir
ve sonunda tamamen yitirilir.
Amaçsız gezinme, tekrarlayıcı hareketler, ajitasyon ve bağırma sık görülür. Bu evrenin sonlarına doğru hareket etme, beslenme, banyo yapma ve
tuvalet için yardım kesin gerekli hale gelir ve tabloya sıklıkla sfinkter kusuru
da eklenir.
Miyokloni, rijidite, yürüme güçlüğü gibi motor bulgular bu evrede ortaya
çıkar ve hasta yatağa bağımlı hale gelir. Bu da embolilere ve infeksiyonlara
bağlı ölüme yol açar.
Özetle AH, sisnsi başlangıçlı, yavaş gidişli, amnestik bir demanstır. Tanı ve
ölüm arasında sıklıkla 10-15 yıl vardır.
Tanı ve Laboratuvar Tetkikleri
AH tanısına özgül herhangi bir tetkik yoktur. Biyopsi ya da otopsi kesin
AH tanısı koymanın tek yoludur. Biyopsi sonrasında AH tanısı ortaya çıktığında; hastalık modifiye edici bir tedavinin şimdilik kaydıyla elimizde bulunmaması; çıkabilecek diğer olası tanıların da tam olarak iyileştirilememesi ve
243
• Gökhan Erkol
damar çeperinde de var olan amiloid patolojisi nedeniyle kanama riskinin
artmış olması nedeniyle, bu yöntem ancak atipik bir klinik tablo nedeniyle
tanıda çok zorlanılırsa uygulanmalıdır. Ayrıca aşağıda sözü edilecek olan ve
yapılan post-mortem incelemelerde AH için %90’ın üzerinde doğru tanı sağladığı belirlenen NINCDS-ADRDA (The National Institute of Neurological and
Communicative Disorders and Stroke and the Alzheimer’s Disease and Related Disorders Associations) kriterleri ile olası AH tanısı konulması oldukça
güvenilir bir yöntemdir. Tablo 4’te bu kriterler verilmektedir.
Tablo 4. Olası AH için NINCDS-ADRDA kriterleri
Gerekli koşullar
Demans tanısı olmalı
İki yada fazla kognitif alan bozukluğu olmalı
Bu bozukluklar ilerleyici olmalı
Bilinç bozukluğu olmamalı
Yerleşim 40-90 yaşlar arasında olmalı
Bu değişikliği daha iyi açıklayacak hastalık olmamalı
Destekleyici bulgular
Afazi, apraksi, agnozi varlığı,
GYA bozukluğu,
Aile anamnezi,
Lab: normal LP, CT de serebral atrofi, başlangıçta normal EEG
Diğer demans nedenleri dışlandıktan sonra AH ile uyumlu hale gelecek tablolar
Klinik gidişte platoların varlığı.
Eşlik eden: depresyon, insomni, inkontinans, hezeyanlar, illuzyonlar, hallusinasyonlar,
katastrofik sözel, duygusal ya da fiziksel patlamalar, seksüel bozukluklar, kilo kaybı.
Özellikle ileri dönemde bazı hastalarda artmış tonus, miyokloni ve yürüme
bozuklukları.
İleri dönemde nöbetler
Yaşa göre normal CT.
Olası AH tanısını dışlayan ya da şüpheli hale getiren özellikler
Ani başlangıç.
Erken evrede hemiparezi, duyu bozukluğu, görme alanı defektleri ve koordinasyon
bozukluğu gibi fokal bulguların varlığı.
Yukarıdaki kriterlere göre klinik tanısı konulmuş bir AH hastasına, diğer
olası etiyolojik nedenleri ya da tablonun gidişine katkıda bulunabilecek diğer
244
Kognitif Bozukluklar ve Demans •
medikal hastalıkları dışlamak için Tablo 5’te adı geçen incelemeler yapılabilir. Hastalığın daha öce başlamış olması koşuluyla son 1 yıl içinde kraniyal
görüntüleme yapılmamışsa, yapısal bir lezyonu ayırt etmek için rutin olarak
tercihen kontrastlı kesitlerin de eklendiği kraniyal CT; yapılabilirse de MRI tetkiki hastalardan istenir. Klinik gidişte çok atipik değişmeler olmadığı taktirde
hastaların kraniyal görüntüleme ile izlenmesi gerekli değildir. Bozuklukları
düzeltilebilir demans benzeri tablolara yol açabildiğinden tiroid fonksiyonları
ve B12 vitamin düzeyleri mutlaka istenmelidir.
İsteğe bağlı tetkikler tanı güçlüğü ve atipik klinik gidiş varsa ya da genel
bir hastalık aranıyorsa yapılmalıdır.
Yapılacak tetkiklerde patoloji çıkabilme olasılığı, özellikle hastaların yaşları göz önüne alındığında, oldukça yüksek olmakla beraber bu patolojinin
demanstan doğrudan sorumlu olma olasılığı %1-2 düzeyini geçmez. AH ile
birlikte patolojik tetkik sonuçlarının varlığı daha sık gözlenen bir olgudur.
Tablo 5. Tanının kesinleştirilmesi için yapılabilecek tetkikler
RUTİN
İSTEĞE BAĞLI
CT
MRI
PA
AC grafisi
Kan
glukoz düzeyi
Tam kan sayımı
EKG
Vitamin B12 düzeyi
EEG
Tiroid fonksiyon testleri
İlaç Düzeyleri
AST, ALT
TİT
LDH
HIV
Üre
İdrarda ağır metal aranması
Urik asid
BOS tetkiki
Sedimentasyon hızı
PET/SPECT
Sifilis serolojisi
TEDAVİ
APP’nin amiloidojenik olmayan yollarla parçalanmasına (a sekretaz uyarıcıları ve b sekretaz inhibitörleri) yol açarak plak oluşumunu engelleyen ya
da oluşmuş amiloid plağı parçalayıp yok edecek (amiloid aşısı ve b amiloid
katman parçalayıcıları) tedavilerin yolda olması, t hiperfosforilasyonunu
245
• Gökhan Erkol
engelleyerek nörofibriler yumak oluşumunu azaltacak kinaz inhibitörleri gibi
tedaviler üzerinde çalışılıyor olması ileride hastalığın gidişini modifiye edebileceğimizi düşündürmektedir.
Halen elimizde hastalığın temel nörotransmitter defekti olan kolinerjik
eksikliğin giderilmesine yardımcı olabilecek ajanlar mevcuttur. Ayrıca hemen
tüm dejeneratif hastalıkların ve AH’nın ilerlemesinde etkin olan glutamat
eksitotoksisitesine ve oksidatif stresin etkilerine yönelik olmak üzere tedavi
seçeneklerine de sahibiz.
Kolinerjik tedavinin başlangıç aşamalarında Parkinson hastalığından
ilham alınarak asetil kolin prekürsörü olan lesitin, asetil kolin salgısını artıran
linopridin denenmiş ve etkisiz bulunmuştur. Yine aynı mantıkla muskarinik
ve nikotinik reseptörleri doğrudan uyaran kolinerjik agonistler denenmiş minimal dikkat artışı dışında belirgin düzelme sağlanmamıştır.
Halen elimizde kognitif belirti ve bulgular için en önemli ilaç grubu olarak
merkezi etkili asetil kolin esteraz inhibitörleri bulunmaktadır. Bu grupta olan
üç ilaçtan Donepezil uzun yarı ömrü ile günde tek doz olarak kullanılabilme
avantajına sahiptir, 5 mg/gün başlanır 4-8 hafta içinde iki basamaklı titrasyon
ile 10 mg/gün dozuna çıkılır. Hafif evre ve orta-ileri evre AH’larında çift kör
plasebo kontrollü, randomize çalışmalarda etkin bulunmuştur. VaD hastalarının katıldığı bir çalışmada ise kognitif ölçeklerle bir yarar gösterilememekle
beraber, klinik demans derecelendirme ölçeği ve günlük yaşam aktivitelerinde
düzelme gözlenmiştir.
Rivastigmin, asetil kolin esterazın yanısıra, AH’nın ileri evrelerinde asetil
kolin yıkımındaki payı görece arttığı söylenen, butiril kolin esterazı da inhibe
eden bir ilaçtır. 1.5 mg günde iki doz olarak başlanır, ayda bir titrasyonla günde iki kez 4.5 ya da 6 mg olan optimum doza ulaşılır. Hafif ve orta evre AH
için çift kör, plasebo kontrollü, randomize çalışmaları olmakla birlikte ileri
evre çalışması yoktur. Davranış bozuklukları üzerine etkisi de bakım evi hastalarında gösterilmiştir.
Bu gruptaki son ilaç olan Galantamin, asetil kolin esteraz inhibisyonunun
yanısıra nikotinik reseptörlerin allosterik moduasyonu ile asetil koline duyarlılığı ve asetil kolin salgısını artırmaktadır. Hafif-orta derecede AH’larında
çift kör, plasebo kontrollü, randomize çalışmalarda etkin bulunmuş olup, ileri
evre hastalarda etkinliğini gösterir çalışması yokur.
Yukarıda da söz edildiği üzere AH’da patoljinin ilerlemesine yol açan
etmenlerden biri, glutamat eksitotoksisitesidir. Zayıf etkili, non-kompetitif
246
Kognitif Bozukluklar ve Demans •
ve voltaja bağlı bir NMDA (n-metil d-aspartat) antagonisti olan memantin
ile yapılan ve ileri evre AH’larının izlendiği çalışmalarda, gerek tek başına
gerekse bir kolin esteraz inhibitörüne (donepezil) eklenerek verildiğinde,
kognitif prametrelerde ve günlük yaşam aktivitelerinde düzelmeye yol açtığı
görülmüştür.
Antioksidan ve dolaşım düzenleyici etkileri nedeniyle AH’da kullanılabilen gingko biloba bir çalışmada minimal kognitif düzelme gerçekleştirmesinin
yanında hastalığın evreleri arasındaki geçiş süresini de düşük oranda uzatmıştır.
Antioksidan grubunda denenen E vitamini ve selegelin de evreler arası
geçişi kısmen uzatmakta, kognitif düzelme sağlamamaktadır.
Daha önceden çeşitli romatolojik hastalıklar nedeniyle uzun süreli anti-enflamatuvar alan hastalarda yapılan retrospektif analizlerde AH sıklığının azalmış olarak görülmesi, bu ilaç grubunun AH’larında kullanılmasını gündeme
getirmiştir. Gerek prednizon, gerekse COX 1 ve COX 2 inhibitörleri ile yapılan
çalışmalarda belirti ve bulgularda düzelme gösterilememiştir.
Benzer şekilde, menapoz sonrası destekleyici östrojen preparatları alan
kadınlarda da düşük AH sıklığına rastlanmış, fakat AH’ları ile yapılan
çalışmalarda kognitif iyileşme gözlenmemesinin yanısıra, vasküler risk faktörlerinin kötüleşmesi ve kanserojen etki nedeniyle zararlı bile olabildikleri
saptanmıştır.
Özellikle son yıllarda yapılan çalışmalarda orta yaşta ortaya çıkan diyabet,
hipertansiyon ve hiperlipideminin; ileri yaşta vasküler hastalıkların yanısıra
kognitif kayıpları da artırdığı gösterilmiştir. Daha önceden vasküler risk faktörleri olarak bilinen adı geçen hastalıklar, artık AH için de risk faktörü olarak
kabul görmekte ve gün geçtikçe herhangi bir serebrovasküler hastalık olmaksızın da bu risk faktörlerinin varlığının AH’nın gidişini kötüleştirebileceğini
gösteren daha fazla çalışma yayınlanmaktadır. Bu yüzden bu risk faktörleriyle
orta yaşta savaşılması yerinde olur.
AH’larında gözlenebilecek davranışsal ve psikiyatrik bulguların tedavisi
de zaman zaman sorun olarak bize yansıtılabilmektedir. Sık gözüken psikiyatrik belirti ve bulgular arasında depresyon, apati, ajitasyon, halusinasyonlar,
hezeyanlar, ilüzyonlar ve uyku bozuklukları sayılabilir.
Hastaya daha önceden başlanmamışsa bir kolin esteraz inhibitörü başlanması; başta dikkat ve algılama kusurları olmak üzere hemen tüm belirti
ve bulgularda kısmen etkilidir. Buna karşın psikotik bulguların sürmesi
247
• Gökhan Erkol
durumunda, ekstrapiramidal sistem bulgularına daha az yol açan atipik bir
nöroleptiğin verilmesi uygun olur. Tablo kontrol altına alındıktan sonra ilacın
kesilmesi muhakkak denenmelidir.
Bir antidepresan gerektiğinde, güçlü antikolinerjik yan etkileri olan trisiklik antidepresanlardan kaçınılmalı, seçici serotonin geri alım inhibitörleri
(SSRI) ya da seçici serotonin ve noradrenalin geri alım inhibitörleri (SNRI) tercih edilmelidir. Anksiyete için yaşlıda paradoksal ajitasyona yol açabilmeleri
nedeniyle uzun etkili benzodiyazepinlerden kaçınılmalıdır.
Uyku bozuklukları için trazodon denenebilir.
İlaç kesilmesi ile tekrarlayan psikiyatrik semptomatolojisi olan hastalar,
için çoğu antiepileptik olan duygudurum stabilizatörleri kullanılabilir.
KAYNAKLAR
1.
American Psychiatric Association. Diagnostic and Statistical Manual, IV. Washington: American Psychiatric
Association, 1994.
2.
McKhann, G.; Drachman, D.; Folstein, M.; Katzman, R.; Price, D.; Stadlan., E.M. Clinical Diagnosis of Alzheimer’s disease: Report of The NINCDS-ADRDA Work Group Under The Auspices of Department of Health and
Human Services Task Force on Alzheimer’s Disease. Neurology 1984; 34: 939–944.
3.
Evidence Based Dementia Practice. Editörler: Quizilbash, N.; Schneider, LS.; Chui, H. ve ark. Blackwell Science
Ltd. Oxford: 2003.
4.
Dementia A Clinical Approach. Editörler: Mendez, MF.; Cummings, JL. Butterworth Heinemann. Philadelphia:
2003.
5.
Davranışsal ve Kognitif Nörolojinin İlkeleri. Mesulam, MM. Çeviri ed. Gürvit, Hİ. Yelkovan Yayıncılık. İstanbul:
2004.
6.
Management of Dementia. Editörler: Lovestone, S.; Gauthier, S. Martin Dunitz. London: 2001.
7.
Dementia Handbook. Editörler: Harvey, RJ.; Fox, CF.; Rossor, MN. Martin Dunitz. London: 1999.
8.
Neurology in General Medicine. Editör: Perkin, GD. Martin Dunitz. London: 2002.
248












