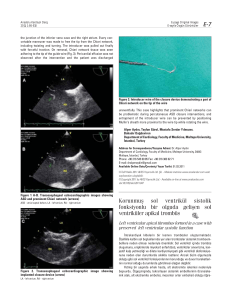
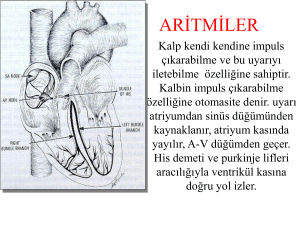
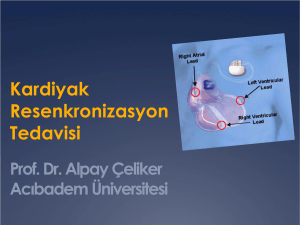
büyük akciğer rezeksiyonlarının erken dönemde sağ ventrikül
advertisement

T.C. SAĞLIK BAKANLIĞI DR. SİYAMİ ERSEK GÖĞÜS KALP VE DAMAR CERRAHİSİ EĞİTİM VE ARAŞTIRMA HASTANESİ ANESTEZİ VE REANİMASYON KLİNİĞİ ŞEF UZMAN DR. SEVİM CANİK BÜYÜK AKCİĞER REZEKSİYONLARININ ERKEN DÖNEMDE SAĞ VENTRİKÜL FONKSİYONLARINA ETKİSİ Dr. ADNAN YÜKSEK UZMANLIK TEZİ İSTANBUL -2008 T.C. SAĞLIK BAKANLIĞI DR. SİYAMİ ERSEK GÖĞÜS KALP VE DAMAR CERRAHİSİ EĞİTİM VE ARAŞTIRMA HASTANESİ ANESTEZİ VE REANİMASYON KLİNİĞİ ŞEF UZMAN DR. SEVİM CANİK BÜYÜK AKCİĞER REZEKSİYONLARININ ERKEN DÖNEMDE SAĞ VENTRİKÜL FONKSİYONLARINA ETKİSİ UZMANLIK TEZİ DR.ADNAN YÜKSEK TEZ DANIŞMANI: UZ. DR. GÜNSELİ ABAY İstatistik: Bioistatistik uzm. Rana Konyalıoğlu Hastane başhekimimiz Prof. Dr. İbrahim Yekeler’e ve şahsında diğer eski başhekimlerimize, Dr. Siyami Ersek Güğüs Kalp ve Damar Cerrahisi Merkezinde asistanlık eğitimim boyunca tüm bilgi ve birikimini bize aktarıp, yetişmemizde büyük rol oynayan başta klinik şefim Uzman Dr. Sevim Canik olmak üzere ve klinik şefi Prof Dr. Zuhal Aykaç’a Tezimin her aşamasında sabır, ilgi, destek ve anlayışını esirgemeyen tez danışmanım Uzm. Dr. Günseli Abay’a, Anesteziyoloji ve Reanimasyon Kliniğindeki tüm şef muavinleri, başasistanları ve uzmanlarına, yıllardır iyi ve kötü anları paylaştığım asistan arkadaşlarıma, anestezi teknisyenlerine, yoğun bakım hemşirelerine, perfüzyonistlere, kan gazı çalışanlarına ve tüm hastane personeline, İhtisasım süresince birlikte çalıştığım bilgi ve tecrübelerinden yaralandığım Kalp ve Damar Cerrahisi, Göğüs Cerrahisi, Kardiyoloji klinik şef, şef muavinleri, uzman ve asistanlarına, Tez çalışmamın yapılması aşamasında yardımlarından dolayı Göğüs Cerahisi klinik şefi Op.Dr. Ilgaz Doğusoy ve şef muavinleri Op.Dr. Tamer Okay ve Doç. Dr. Muharrem Çelik’e ve klinik uzman ve asistan arkadaşlarıma, Benden desteklerini esirgemeyen, en zor anlarımda hep yanımda olan ve bana hep güvenen canlarım anneme, babama , kardeşlerime, En içten teşekkür ve saygılarımla. Dr. Adnan Yüksek İÇİNDEKİLER sayfa no A. GİRİŞ VE AMAÇ……………………………………………………….. 1 B. GENEL BİLGİLER……………………………………………………... 2 1- Toraks Cerrahisinde Preoperatif Değerlendirme………………….. 2 - Akciğer Rezeksiyonunda Preoperatif Hazırlık Rejimi………………………...... 3 - Laboratuar İncelemeleri………………………………………………………… 5 - Solunum Fonksiyon Testleri……………………………………………………. 6 - Sol Ventrikül Fonksiyonlarının Değerlendirilmesi...……..…………………….. 9 2- Toraks Cerrahisinde Anestezi ……………………………………...… 11 -Mediastinal Shift………………………………………………………………… 11 -Paradoksal Solunum……………………………………………………………... 12 -Anestezi Altında-Açık Göğüs-LDP………………………………………………12 3- Toraks Cerrahisinde İntraoperatif Yaklaşım………………………. 14 - Monitorizasyon………………………………………………………………….. 14 -Anestezi İndüksiyonu ve İdamesi……………………………………………...…15 -Hipoksik Pulmoner Vazokonstriksiyona Anestezik Ajanların Etkileri………….. 16 4- Kalp Debisi……………………………………………………….…… 19 - Kalp Debisi Ölçüm Yöntemleri……………………………………………….… 19 -Non İnvaziv Kalp Debisi Monitörü (NİCO)…………………………………….. 20 5- Sağ Ventrikül Fonksiyonu ve Yetersizliği…………………………... 22 - Normal Sağ Ventrikül……………………………………………………………22 - Pulmoner Hipertansiyon ve Sağ Ventrikül …………………………………..… 23 - Sağ Ventrikül Fonksiyonunun Değerlendirilmesi……………………………..... 25 6- Sağ Kalbin Ekokardiyografik Değerlendirmesi………………….… 26 -Sağ Kalbin Görüntülendiği Görüntü Düzlemleri………………………………... 27 C. GEREÇ VE YÖNTEMLER …………………………………………… 32 D. BULGULAR……………………………………………………………... 35 E. TARTIŞMA VE SONUÇ……………………………………………….. 48 F. KAYNAKLAR…………………………………………………………... 53 KISALTMALAR OAB: SAB: DAB: KH: SVB: OPAB: SPAB: DPAB: PKUB: KD: KDI: SV: SVI: SDD: SDDI: PDD: PDDI: RVSWI: LWSWI: TTE: TÖE: RVEF: LVEF: RA: RV: LA: LV: TV: PV: AV: RVOT: IAS: IVS: IVC: SVC: PH: BNP: ADH: HIV: CABG: MI: IV: IM: BUN: BSA: Ortalama Arter Basıncı Sistolik Arter Basıncı Diyastolik Arter Basıncı Kalp Hızı Santral Venöz Basınç Ortalama Pulmoner Arter Basıncı Sistolik Pulmoner Arter Basıncı Diyastolik Pulmoner Arter Basıncı Pulmoner Kapiller Uç Basıncı Kalp Debisi Kalp Debisi İndeksi Atım Volümü Atım Volümü İndeksi Sistemik Damar Direnci Sistemik Damar Direnci İndeksi Pulmoner Damar Direnci Pulmoner Damar Direnci İndeksi Sağ Ventrikül Atım İş İndeksi Sol Ventrikül Atım İş İndeksi Transtorasik Ekokardiyografi Transözofageal Ekokardiyografi Sağ Ventrikül Ejeksiyon Fraksiyonu Sol Ventrikül Ejeksiyon Fraksiyonu Sağ Atrium Sağ Ventrikül Sol Atrium Sol Ventrikül Triküspit Kapak Pulmonik Kapak Aort Kapağı Sağ Ventrikül Çıkım Yolu İnteratrial Septum İnterventriküler Septum Vena Kava İnferior Vena Kava Superior Pulmoner Hipertansiyon Beyin Natrüretik Peptid Antidiüretik Hormon Human İmmunodeficiency Virus Koroner Arter Baypas Greftleme Miyokard İnfarktüsü İntravenöz İntramüsküler Kan Üre Nitrojeni Vücut Yüzey Alanı TAV: ÇAV: LDP: ÇLT: V/Q: HPV: MAC: FiO2: ETCO2: İPPV: PEEP: CPAP: PaO2: PaCO2: SaO2: SvO2: Hb: Hct: FRC: SFT: RV: VC: FVC: FEV1: FEV25-75: MBC: TLC: DLCO: CaO2 : CvO2 : VO2: Tek Akciğer Ventilasyonu Çift Akciğer Ventilasyonu Lateral Dekübitis Pozisyonu Çift Lümenli Tüp Ventilasyon/Perfüzyon oranı Hipoksik pulmoner vazokonstriksiyon Minumum alveolar konsantrasyon İnspire Edilen Oksijen Konsantrasyonu Tidal Sonu Karbondioksit İntermittant Pozitif Basınçlı Ventilasyona Pozitif Ekspiryum Sonu Basınç Devamlı Positif Havayolu Basıncı Parsiyel Oksijen Basıncı Parsiyel Karbondioksit Basıncı Arteriyel Oksijen Saturasyonu Mikst Venöz Oksijen Satürasyonu Hemoglobin Hematokrit Fonksiyonel Reziduel Kapasite Solunum Fonksiyon Testi Rezidüel Volüm Vital Kapasite Zorlu Vital Kapasite Birinci Sn.Sonu Zorlu Ekspiryum Volümü FVC nin %25-75 arasındaki volümü Maksimum Solunum Kapasitesi Total Akciğer Kapasitesi Karbonmonoksit Difüzyon Kapasitesi Arteriyel Kanın O2 İçeriği Mixt Venöz Kanın O2 İçeriği Oksijen Alımı A.GİRİŞ VE AMAÇ Bu çalışmanın amacı büyük akciğer rezeksiyonu yapılan hastalarda perioperatif ve erken postoperatif dönemde sağ ventrikül (RV) fonksiyonlarını kalp kateterizasyonu, hemodinamik ölçümler ve transözofageal ekokardiyografi (TÖE) yöntemlerini kullanarak değerlendirmektir. RV(sağ ventrikül) fonksiyonu ile pulmoner fonksiyon arasındaki etkileşimleri inceleyen sınırlı sayıda araştırma vardır. Kalp ve akciğerler arasındaki karmaşık etkileşimin içyüzü ve birindeki değişikliğin diğerini nasıl etkilediği konusu hala bilinmezliğini korumakta olup bu konunun aydınlatılması için daha fazla sayıda araştırmaya ihtiyaç vardır. Pulmoner rezeksiyon sonrası pulmoner vasküler tonustaki değişiklik ve RV fonksiyonlarında bozulma kavramı bu konuda yapılan çalışmaların az sayıda hasta ile sınırlandırılmış olması nedeniyle literatürde iyi tanımlanabilmiş değildir. Bununla birlikte yapılan sınırlı sayıdaki çalışma akciğer rezeksiyonunun özellikle geç dönemde sağ kalp fonksiyonlarını değişik derecelerde bozarak RV disfonksiyonuna neden olduğu düşüncesini desteklemektedir. Pnömonektomi yapılan hastalarda lobektomiye göre daha fazla olmak koşuluyla pulmoner rezeksiyon sonrası geç dönemde SPAB’da yükselme ve RV’de dilatasyon meydana geldiği ve bu bulguların hastalarda kötü prognoz kriterleri olduğu yapılan çalışmalarda gösterilmiştir. Akciğer rezeksiyonu sonrası sağ kalp fonksiyonlarında geç dönemde oluşan bozulmayı kanıtlayan çalışmaların, literatürde sınırlı sayıda da olsa yer almasına karşın erken dönemde sağ kalp fonksiyonlarının ne şekilde etkilendiği ve RV disfonksiyonunun ne zaman başladığı konusu hala tartışmalıdır. Bütün bunlar göz önüne alınarak akciğer rezeksiyonu sonrası sağ kalp fonksiyonlarında olabilecek değişikliklerin erken dönemde saptanmasının perioperatif periyodda ve erken postoperatif dönemde bu hastaların izlemini ve yönetimini değiştirerek morbidite ve mortaliteyi etkileyeceği ve iyi klinik sonlanımda katkısı olabileceği öngörülebilir. 1 B.GENEL BİLGİLER 1.TORAKS CERRAHİSİNDE PREOPERATİF DEĞERLENDİRME Büyük akciğer rezeksiyonu gerektiren vakaların büyük çoğunluğunu, malign tümörlerin meydana getirdiği kitlesel lezyonlar oluşturur. Akciğerde kötü huylu tümörü olan hastalar genellikle, orta yaşın üzerinde, uzun süreli, ağır sigara içimi öyküsü olan ve buna bağlı olarak da çoğu kez altta yatan akciğer hastalığına eşlik eden koroner arter hastalığı (KAH) bulunan yüksek risk grubundaki hastalardır. Toraks cerrahisi sonrası oluşabilecek pulmoner ve kardiyak komplikasyonlar bakımından risk altında bulunan bu hastalarda, detaylı bir preoperatif değerlendirme, postoperatif komplikasyon gelişme olasılığını azaltarak iyi klinik sonlanıma katkıda bulunur. Akciğer rezeksiyonu sonrası oluşabilecek başlıca pulmoner komplikasyonlar atelektazi, pnömoni ve akut solunum yetersizliğidir (1). Torasik cerrahide postoperatif pulmoner komplikasyon insidansının artması preoperatif, intraoperatif ve postoperatif nedenlerle olabilir: Herhangi bir cerrahi sonrası postoperatif solunum komplikasyonlarının insidansı preoperatif solunum disfonksiyonunun derecesi ile doğru orantılıdır. Sigara içmeyenlerle karşılaştırıldığında, sigara içenlerde, postoperatif dönemde pulmoner komplikasyon gelişme insidansı 6 kat fazladır. Kronik obstrüktif akciğer hastalığı (KOAH) olan hastalarda postoperatif akciğer komplikasyonların insidansında 20 kat artış vardır (2). Cerrahi sırasındaki manüplasyonlar ve akciğere yapılan girişimler akciğer fonksiyonlarını değişik derecelerde bozarak postoperatif pulmoner komplikasyon insidansının artmasına neden olabilir. Operasyonun, en ağrılı cerrahi girişimlerden olan torakotomi ile yapılması postoperatif dönemde şiddetli ağrı nedeniyle öksürmeyi engelleyerek ve solunum derinliğini etkileyerek akciğerde biriken sekresyonların atılamamasına neden olur ve bu da postoperatif pnömoni ve atelektazi gelişimini kolaylaştırabilir. Bunlar göz önüne alındığında bu hastalarda postoperatif dönemde ağrı konrolünün ne kadar önemli olduğu anlaşılabilir. Torasik cerrahi geçiren hastalardaki postoperatif solunum komplikasynlarının profilaktik önlemlerle azaltılabileceği gösterilmiştir. Bu durum, var olan pulmoner hastalığın preoperatif dönemde optimal tedavisine yönelik çabaları kapsar. Torakotomi için hazırlık rejimi solunum yolu hastalıklarını elimine etmeye yönelik beş basamaktan oluşur ki bunlar; sigaranın bıra2 kılmasının sağlanması, sekresyonların azaltılması ve atılmasının kolaylaştırılması, havayolu dilatasyonu ve postoperatif bakımı kolaylaştırmak için motivasyon ve kişileri eğitici önlemleri kapsar(3) Akciger Rezeksiyonunda Preop Hazırlık Rejimi Tablo 1:Torakotomi İçin Hazırlık Rejimi 1. Sigaranın bırakılması 2. Sekresyonların azaltılması a) Havayolu hidrasyonu (humidifer) b) Sistemik hidrasyon c) Mukolitik ve ekspektoran ilaçlar d) Antibiyotikler 3. Sekresyonların atılması a) Postural drenaj b) Öksürük c) Göğüs fizyoterapisi 4. Havayolu dilatasyonu al Beta 2 agonistler b) Teofiln c) Steroidler d) Kromolin sodyum 5. Eğitim ve solunum egzersizi yaptırılması 1. Sigaranın Bırakılması: Sigaranın bırakılması havayolunda sekresyon oluşması ve bronkokonstrüksiyon gelişmesine neden olan stimüluslan ortadan kaldırır. Mukosiliyer transport, küçük havayolu fonksiyonunda düzelme ve havayolu sekresyonlarında ve reaktivitesinde azalma sigara kesildikten ancak birkaç hafta sonra ortaya çıkar. Sigaranın, operasyonun 4-8 hafta öncesinden bırakılması postoperatif solunum komplikasyonların insidansını azaltır. Sigaranın bırakılmasıyla 12-48 saat gibi kısa bir sürede karboksihemoglobin düzeylerinde anlamlı azalma, oksihemogiobin disosiyasyon eğrisinde sağa kayma ve nikotinin neden olduğu taşikardide azalma görülmüştür. Sigaranm birkaç gün süreyle geçici olarak kesilmesi bile büyük 3 oranda silier aktiviteyi düzenleyerek postoperatif solulunum komplikasyonu riskini azaltır (2). 2. Sekresyonların Azaltılması: Sekresyonlarin inceltilmesi ve gevşetilmesinde en önemli yöntem hidrasyondur. Sekresyon hidrasyonu için en yaygın kullanılan yöntem humidifier ya da nebulizerler yardımıyla bir ısıtıcıdan geçirilerek nemlendirilmiş olan havanın inhalasyon şeklinde kullanılmasıdır. Eğer akciğerde bir enfeksiyon mevcutsa etkene yönelik en uygun antibiyotiğin bulunması için kültür ile antibiyogram yapılarak uygun antibiyotik tedavisine başlanır. Akciğer enfeksiyonları, genellikle geniş spektrumlu antibiyotiklerle tedavi edilir. Akciğerdeki enfeksiyonun tedavi edilmesi, sekresyonların volümünü ve viskozitesini azaltır. 3. Sekresyonların Atılması: Günde birkaç kez 15-20 dakika süre ile uygulanan göğüs fizyoterapisi (postural drenaj, göğüs perküsyonu ve vibrasyonu) ile hastanın öksürtülmesi sekresyonların çıkarılmasında başarılı bir yöntem olarak uygulanmaktadır. Öksürük tek başına periferik hava yollarını temizlenmesini sağlayamaz. Öksürük, hava yollarının duvarından sekresyonların atılmasını sağlayacak kadar yeterli hava akımını sağlayacak şiddette olmalıdır. Göğüs fizyoterapisi ile sağlanan öksürük hem santral hem de periferik hava yolunun temizlenmesi ve sekresyonların atılmasında etkilidir. 4. Havayolu Dilatasyonu: Preoperatif dönemde bronkodilatasyon gereksinimi olan hastalar sigara kullananlar, atopik yapılı ve alerjik reaksiyonlara bağlı hava yolu semptomları olan hastalar ile KOAH’lı veya astmatik kişilerdir. Bu hastalarda bronkodilatatör olarak beta-2 sempatomimetik ilaçlardan olan salbutamol, terbutalin ve metaproterenol kullanılabilir. β2 adrenerjik reseptör agonistlerden farklı bir mekanizma ile siklik AMP’yi (cAMP) arttırarak etki eden metilksantinler (örn. aminofilin) de bronkodilatatör olarak kullanılabilirler. Bu ilaçlar aynı zamanda kardiyak etkileri de olan ajanlar olduğundan bunların kombine kullanılmaları sonucu kardiyak yan etkiler (miyokardiyal iskemi, ventriküler aritmiler) ortaya çıkabilir. Bu nedenle metilksantinler, inhale β2 agonistlerle kombine kullanıldığı zaman dikkatli olunmalıdır. Steroidler, mukozal ödemi azaltmada ve bronkokonstrüksiyon substantlannm salınımını önlemede etkilidir. 4 5. Eğitim ve solunum egzersizi yaptırılması: Preoperatif dönemde yapılan solunum egzersizleri, motivasyon ve eğitim ile yardımcı solunum kaslarının postoperatif dönemde daha kolay kullanılmasını sağlayarak postoperatif bakımı kolaylaştırır. Rutin Laboratuar Testleri Rutin laboratuvar tetkikleri akciğer tümörü nedeniyle opere edilmesi planlanan hastaların preoperatif hazırlığı için yapılması gerekli testlerdir. Hemogram değerlerinde tümöre bağlı kronik anemi tespit edilebilir. Lökositoz, aktif pulmoner enfeksiyonun bir göstergesi olabileceği için önemlidir. Biyokimya testlerinden karaciğer ve kemik enzimleri, kan üre nitrojeni (BUN), kreatinin değeri ve idrar tetkikindeki anormal bulgular metastatik akciğer kanserinin tanısında yardımcı olabilir. Göğüs radyografisi laboratuar tetkiklerinin en yaygın kullanılanıdır. Akciğer tümörü ilk kez göğüs radyogramı üzerinde tespit edilebilir. Bronşial karsinom semptomatik olmaya başladığı zaman göğüs radyografisinde tüm hastaların %98’inde anormal bulgular saptanır Çeşitli radyografik bulgular, spesifik anestezik sorunlara yol açabilen patolojilerin saptanmasına da yardımcı olabilir. Örneğin entübasyon ya da ventilasyon zorluğuna yol açabilen trakeal deviasyon ya da obstrüksiyon, yine ventilasyon zorluğu ve pulmoner arter kompresyonuna neden olabilen mediastinal kitleler ile vital kapasite (VC) ve fonksiyonel reziduel kapasitenin (FRC) azalmasına yol açabilen plevral efüzyonlar akciğer grafisinde saptanabilen patolojilerdir. Aynı şekilde göğüs radyogramında saptanan parankimal vezikülasyon, konsolidasyon, atelektazi ya da ödem ventilasyon/perfüzyon oranında bozulma ve transpulmoner şantta artışa neden olabilir. Bununla birlikte kronik diffüz infiltratif akciğer hastalarının % 10’ununda göğüs radyografısi normaldir. 5 Solunum Fonksiyon Testleri (SFT) Preoperatif pulmoner değerlendirme ile, akciğer tümörü bulunan hastalann operabilite kriterlerinin değerlendirilmesinin yanısıra hastanın, ne kadar akciğer dokusunun çıkarılmasını tolere edebileceği konusunda karar verilmesi de sağlanır. Operabilitenin değerlendirilmesi için yapılan, lokal tümör, rejyonal lenf nodu yayılımı ve uzak organ metastazı değerlendirilerek yapılan bir klasifikasyon olan TNM sınıflamasında, klinik muayene ve radyografık çalışmalar ile T evreleme, bronkoskopik ve mediastinoskopik muayene ile N evreleme ve tek organ değerlendirmesi ve BT ile M evreleme gerçekleştirilir. Akciğer dokusunun ne kadarının çıkarılmasının tolere edilebileceği konusundaki en doğru ve sağlıklı değerlendirme pulmoner fonksiyon testleri ile gerçekleştirilir. Pnömonektomi yönünden operabiliteyi değerlendirmede kullanılan pulmoner fonksiyon testleri üç fazda yapılmalıdır(3) (Tablo 2). Tablo 2: Preoperatif solunum fonksiyon testleri ve pnömonektomi için risk kriterleri Test Fazı ı. Bütün akciğer testleri PFT Artmış Operasyon Riski a) Arterial kan gazları a) Oda havasında hiperkapni b) Spirometri b) FEV1< FVC’nin %50 c)FEV1<2.O L d)MBC<%50 2. Tek akciğer testleri a) akciğer volümü a)RV/TLC > %50 b) Sağ/sol (ayrı-ayrı) akciğer volümleri b)Tahmini postoperatif FEV1<0.85 veya tutulan akciğerde kan akımının> %70 3. Postoperatif durumun Ana bronş/arterleri balon ile MPAP>40 mmHg. ağır nefes darlığı, tahmini geçici oklüze ederek P2CO2>60 mmHg veya PaO2 <45 mnıHg SFT:Solunum fonksiyon testi. FEVl:Birinci saniye sonu zorlu ekspiryum volümü, MBC:Maksimum solunum kapasitesi, TLC:Total akciğer kapasitesi, MPAP:Ortalama pulmoner arter basıncı 6 Pnömonektomi Açısından SFT ile Risk Kriterlerinin Belirlenmesi Birinci faz, total akciğer fonksiyonlarının değerlendirilmesi amacıyla, oda havasında arteriyel kan gazlarının analizi ve spirometri ile akciğer volümlerinin saptanmasını içerir. Karbonmonoksit difüzyon kapasitesi (DLCO) ve egzersiz testleri de değerlendirmede kullanılabilir (Tablo 2). Oda havası kan gazı örneklerinde hiperkapni (PaCO2> 45 mmHg) mevcut ise, 1. saniye sonu zorlu ekspiryum volümü (FEV1) ve/veya maksimum solunum kapasitesi (MBC) beklenen değerin % 50’sinden az ise ve/veya rezidüel volüm total akciğer kapasitesinin % 50’sinden fazla ise artmış risk mevcuttur. Total akciğer solunum fonksiyon değerlerinin her biri normal sınırların dışında ise, her bir akciğerin ayrı ayrı fonksiyonel değerlendirilmesini içeren ikinci faz testler yapılmalıdır. Bu faz ventilasyonun ölçülmesi ve daha sonra radyoizotopik görüntüleme ile (Xe133, Tc99m) her bir akciğerin perfüzyonunun ölçülmesini içerir. Sağ-sol akciğer fonksiyon testleri konvansiyonel spirometri ile postoperatif FEVı’in 0.85 L’den daha büyük olması ile kombine edilmelidir. Örneğin, eğer çıkarılan akciğerin perfüzyonu total perfüzyonun % 40’ı ve FEV1’i 1.4 L ise beklenen postoperatif FEVı 0.84 L.dir. Beklenen postoperatif FEV1 karşı taraf perfüzyonu tarafından çok yönlü etkilenen preoperatif FEVı’e eşittir (1). Eğer beklenen postoperatif FEVı kabul edilebilir ikinci derece kriterleri sağlamamış ve hala pnömonektomi yapılmak isteniyorsa, hastanın postoperatif durumunun tespiti için, testin üçüncü fazına geçilir. Üçüncü faz testte, egzersizle ya da egzersiz olmaksızın, major pulmoner arterin geçici olarak balon ile oklüzyonu sonucu kalan pulmoner vasküler yatağın genişlemesi (kompliyansı) test edilir ve ortalama pulmoner arter basıncında (OPAB) 40 mmHg’dan büyük bir artış ve/veya PaCO2 60 mmHg’nın üzerine çıkması ve/veya Pa02’de 45 mmHg’nın altına düşmesi bu akciğer miktarının çıkarılmasının tolere edilmesindeki yetersizliği gösterir. Postpnömonektomi ventilasyon fonksiyonlarının preoperatif olarak tahmin edilmesi için bir fiberoptik bronkoskop ve bir balon oklüzyon kateteri ile her bir akciğer ya da herhangi bir lobun bloke edilmesinden sonra kalan akciğer dokusunun spirometrik ölçümleri yapılır. Bloke segment perfüze olmaya devam ettiğinden ve bu perfüzyon sağ-sol şant akımına neden olup hipoksi riski yarattığından bronşial blokaj esnasında hastaya ilave O2 verilmelidir (4). 7 Tablo 3: Farklı akciğer rezeksiyonları için minimal pulmoner fonksiyonlar Test Ünite Normal Pnömonektomi MBC L/dk > ıoo >70 40-70 40 öngörüıen % Ioo > 55 >40 > 35 L >5.0 >2.1 Öngörülen postop Lobektomi Segmentektomi >1.3 L FVC Öııgörülen % 100 Öngörülen postop > 51-64 - - >41 % Öngörülen L >2 Öngörülen postop > 1.7-2.1 >1-1.2 >0.6-0.9 >0.8-0.9 > 1.0 >55-65 40-50 >40 >0.6-1-6 >0.6 L FEV1 Öngörülen % Ioo Öngörülen postop > 30-4 % FEV25-75 DLCO L 2 öngörüıen % Ioo Öngörüıen postop > 1.6 >60 >40 - - % VO2max 2.8L/dk VO2 max 40 ml/kg Egzersiz SaO2 Değişiklik yok Testleri Merdiven çıkma > 1.0 L/dk 10-15 5 merdiven 3 merdiven MBC:Maksimum solunum kapasitesi, FVC:Zorlu vital kapasite, FEVI:Birinci saniye sonu zorlu ekspiryum volümü, FEV25-75:FVC’nin %25-75 arasındaki volüm, DLCO:Karbonmonoksit difüzyon kapasitesi 8 Operatif Riskin Belirlenmesinde Pulmomer Vasküler Yapının Değerlendirilmesi Akciğer tümörü bulunan hastaların büyük çoğunluğunda uzun süreli sigara içimi öyküsü ve buna bağlı olarak değişik derecelerde KOAH bulunur. KOAH’da havayolu değişiklikleri ve alveoler patolojiye kardiyovasküler yanıt pulmoner hipertansiyon ve pulmoner damar direnci (PDD) artışına bağlı olarak ortaya çıkan sağ ventrikül hipertrofisi ve dilatasyonunudur. Pulmoner rezeksiyon geçiren hastalarda PDD artışı önemli sorunlara yol açar. Pnömonektomi sonrası kalan akciğer dokusunda pulmoner kan akımı normalin yaklaşık 2-2.5 katı kadar artar. Normal bir pulmoner damar yatağı pulmoner kan akımındaki büyük artışlara uyum sağlayabildiği ve pulmoner arter basıncında sadece küçük yükselmelere neden olduğu halde, KOAH’ı olan hastaların kısmen rijid ve sınırlı pulmoner damar yatağı, pulmoner vasküler basınca yansımayan küçük bir pulmoner kan akımı artışına bile uyum sağlayamaz. Kan akımındaki artış eğer tolere edilemezse pulmoner ödem ortaya çıkararak postpnömonektomi sendromunun gelişmesine neden olabilir (5). PDD ölçümü, pnomonektomi riskinin değerlendirilmesinde iyi bir ölçüttür. Eğer PDD, 190 dyne/s/cm’den daha büyük ise operasyon riskinin artmış olduğu düşünülür. Operasyon öncesinde PDD’ın ölçümü, pnömonektomi sonrası kalacak pulmoner vasküler yatağın kompliansının hesaplanmasında spesifik bir ölçüttür. Doppler ekokardiyografi de perioperatif periyodda RV fonksiyonlarının değerlendirilmesinde ve pulmoner hipertansiyonun (PH) saptanmasında yaygın olarak kullanılan bir yöntemdir. Pulmoner vasküler yatağın operasyon öncesi durumunun operasyon sırasındaki cerrahi manipulasyonlar ve anestezik işlemler, hipoksi epizodlan, asidoz, pozitif ekspiryum sonu basınç (PEEP) kullanımı gibi pek çok sebep kötü klinik sonlanıma katkıda bulunabilen akut PDD artışlarına neden olabilir. Sol Ventrikül Fonksiyonlarının Değerlendirilmesi Torasik cerrahi yapılması planlanan hastaların, çoğunlukla ileri yaşta olması, uzun süreli sigara kullanımı öyküsü bulunması ve bunlara eşlik eden sedanter yaşam tarzı nedeniyle bu kişilerde olası bir sol ventrikül (LV) disfonksiyonuna yol açabilecek bir kardiyovasküler sistem (KVS) hastalığının varolduğu öngörülebilir. KAH, kapak hastalıkları, sistemik hipertansiyon, hipoksi ve asidoz varlığı LV disfonksiyonuna yol açan sebeplerdir. 9 Kronik akciğer hastalığına bağlı olarak ortaya çıkan RV disfonksiyonu (kor pulmonale) de ileri dönemde LV yetersizliğine neden olabilir. LV disfonksiyonu olan hastalarda perioperatif periyod miyokard infarktüsüne (MI) yol açabilen iskemik olaylar yönünden dikkatli olunması gereken bir dönemdir ki insidans hemodinamik değişimlerin ve hipoksi epizodlannın en fazla görüldüğü dönem olan intraoperatif periyod ile ameliyat sonrası ağrı tedavisinin düzenli yapılamadığı veya sıkça ilaç tedavilerinin kesildiği ya da değiştirildiği dönem olan postoperatif periyoddur. Operasyondan sonraki üçüncü gündeki iskemik olaylar pik yapar. Altı ay içinde geçirilmiş MI ve konjestif kalp yetersizliğinin varlığı, perioperatif kardiyak morbiditenin preoperatif dönemdeki habercisidir. İntraoperatif morbidite belirleyicileri ise ileri yaş, acil koşullarda yapılan cerrahi, uzun operasyon süresi (>3 saat) ile torasik ve/veya üst abdominal cerrahi girişimlerdir. İntraoperatif hipotansiyon ve taşikardi de perioperatif kardiyak morbiditenin belirleyicileri arasındadır. Angina öyküsü ya da anlamlı EKG bulgusu varlığında, preoperatif dönemde koroner arter fonksiyonlarının daha ileri tetkikler yapılarak değerlendirilmesi gerekir. KAH’nın araştırılmasında ilk basamak noninvaziv egzersiz testidir. Eforlu EKG‘si normal olan hastada KAH’nın olmadığı kabul edilerek torasik cerrahi prosedür uygulanabilir. Egzersiz EKG’si iskemiyi gösteriyorsa talyum sintigrafisi endikasyonu vardır. Talyum sintigrafisi normal olan hastalarda planlanan pulmoner rezeksiyon yapılmalı, pozitif olan hastalarda ise koroner angiografi planlanmalıdır. Global ve rejyonal LV fonksiyonunlarının değerlendirilmesinde transtorasik ekokardiyografi (TTE) de kullanılabilir. Eğer hastanın bilinen bir KAH varsa pulmoner rezeksiyon ile aynı seansta koroner arter bypass greft (CABG) operasyonu yapılabilir (6). 10 2- TORAKS CERRAHİSİNDE ANESTEZİ Son yıllarda torasik cerrahi anestezisi için uygulanan geleneksel klasik yöntemler yerini hızla bilimsel zeminde gelişen yeni yöntemlere bırakmaktadır. Operasyon sırasında hastaya pozisyon verme gerekliliği açık toraksta akciğerlerin kollabe olması nedeniyle gaz değişiminin ve buna bağlı olarak oksijenasyonun ve doku perfüzyonunun bozulabilmesi, bir akciğeri diğerinden izole etmek amacıyla uygulanan tek akciğer ventilasyonu (TAV) tekniği toraks cerrahisinde potansiyel problemler oluşturabilecek durumlardır (7). İki Akciğer Ventilasyonu; Yer çekimine bağlı olarak Lateral dekübitis pozisyonunda (LDP) pulmoner kan akımı dağılımında vertikal bir gradient vardır. Buna bağlı olarak alt (dependan) akciğerde kan akımı, üstteki (nondependan) akciğerden belirgin derecede fazladır. Ayakta ve supin pozisyonda duran hastada sağ akciğer total kan akımının %55’ini almasına karşın sağ taraf üste gelecek şekilde yattığında kan akımının yaklaşık % 45’ini alır. Sol akciğer için bu oranlar sırası ile % 45 ve % 35’dir. Tek akciğer ventilasyonu; Üstte olan akciğer ventile edilmediği zaman bir kompansatuar mekanizma olan hipoksik pulmoner vazokonstrüksiyon (HPV) bu akciğerdeki PDD’ni arttırarak kan akımını azaltır. HPV cevabını inhibe edecek ya da bozacak bir faktör yoksa ventile olmayan akciğerde HPV cevabı bu akciğere olan kan akımını % 50 azaltır ve üstteki akciğerin kan akımı %40’dan %20’ye kadar düşer. TAV’da ventile edilmeyen akciğerdeki kanın tamamı şant akımına dönüşür ve büyük bir sağdan sola şant meydana getirir (8,9). Mediastinal Şift: Göğüs kapalı iken spontan solunumda her iki hemitoraksta negatif basınç mevcuttur. P1evral basınç gradiyentine rağmen LDP’da mediastenin ağırlığı, dependan akciğere doğru basıya neden olur. Nondependan akciğer duvarının açılmasıyla atmosferik basınç alttaki akciğerin negatif basıncını geçer. Akciğerler arasındaki bu basınç farkı mediastenin iyice aşağıya doğru yer değiştirmesine sebep olur. İnspiryum sırasında dependan akciğerin kaudale doğru yer değiştirmesiyle erken negatif basınç yüzünden mediasten iyice dependan akciğere doğru yer değiştirir. Bu mediastinal yer değiştirmeye bağlı olarak nondependan akciğerin tidal volümü azalır. Buna mediastinal şift denir. Mediastinal şift LDP’da ve açık spontan soluyan hastada 11 yetersiz ventilasyonu açıklayan mekanizmalardan yalnızca biridir. Torakotomi sırasında oluşan mediastinal şifti engel1emenin ve gaz değişimini düzeltmenin yolu intermittan pozitif basınçlı ventilasyon (IPPV) uygulamaktır (10). Paradoksal Solunum: Plevral kavite atmosferik basınca açıldığı zaman negatif plevral basınç kaybolur ve elastik yapısı nedeniyle akciğer kollabe olur. Açık bir hemitoraks varlığında akciğer inspiryum sırasında kollabe olurken ekspiryum sırasında ekspanse olur. Açık göğüste solunum sırasında görülen akciğerin bu ters hareketlerine paradoksal solunum denir. LDP’da alttaki diafragma kubbesi üsttekine göre daha yüksekte olacağı için inspirasyon sırasında daha derin hareketler yapabilir. Alt akciğerin genişlemesi için gereken yer sağlayan suboptimal pozisyon sağlanamadığında, dependan akciğere belirgin olarak bası olabilir. Üstteki hemitoraksın açılması orantısız olarak nondependan akciğerin ventilasyonunu arttırır. Her iki akciğere PEEP uygulanması ile alttaki akciğerde daha iyi ventilasyon sağlanır (11). Anestezi Altında-Açık Göğüs-LDP: LDP’da anestetize ve göğsü kapalı bir hastada, göğüs duvarının ve plevral boşluğun açılması, dependan ve nondependan akciğerler arasında pulmoner kan akımı dağılımında belirgin bir değişikliğe sebep olmaksızın ventilasyon dağılımında değişikliğe neden olur. Şöyle ki dependan akciğer nondependan akciğerden daha iyi perfüze olmasına karşın daha kötü ventile olur. Dependan ve nondependan akciğerler arasında ventilasyon/perfüzyon (V/Q) oranı bozulur (12). Supin pozisyonda ve LDP’da abdominal içeriğin ağırlığının diafragmaya basısı, bağımlı diafragma kısmında (posterior akciğer ve alt akciğer) en fazla ve bağımsız diafragma kısmında (anterior akciğer ve üst akciğer) ise en azdır. Uyanık, spontan soluyan hastada, diafragmadaki normal aktif gerilim, abdominal içeriğin ağırlığını yener ve diafragma bağımlı alanda en çok, bağımsız alanda en az hareket eder, bu en çok perfüzyon olan yerde (dependan akciğer) en fazla ventilasyonu, en az perfüzyon (nondependan akciğer) olan yerde en az ventilasyonu sağlayan bir başka faktördür (13). Kas gevşemesi ve pozitif basınçlı solunum süresince, pasif ve gevşek diafragma, abdominal içerik tarafından uygulanan pasif diafragmatik harekete rezistansın en az olduğu bağımsız alana doğru yer değiştirir, aksine pasif diafragmatik harekete abdominal içerik tarafından 12 oluşturulan rezistansın en fazla olduğu bağımlı alanda diafragma minimal yer değiştirir. Bu sağlıksız bir durumdur, çünkü bu durumun bir sonucu olarak en çok perfüze olan akciğer (dependan) alanında ventilasyon az, en az perfüze olan akciğer (nondependan) alanında ventilasyon fazladır (14). 13 3- TORAKS CERRAHİSİNDE İNTRAOPERATİF YAKLAŞIM Monitorizasyon Torasik cerrahi prosedür geçirecek olan hastaların pek çoğunda daha önceden değişik derecelerde kardiyovasküler ve solunum sistemi hastalıkları mevcuttur. Ayrıca bu operasyonlar sırasında potansiyel problemler oluşturabilecek özel durumların (örn LDP, TAV gibi) da bulunduğu göz önüne alınırsa intraoperatif periyodda respiratuar ve kardiyovasküler fonksiyonların ayrıntılı bir şekilde monitörize edilmesi gerekliliği açıkça ortaya çıkar. Torasik cerrahi prosedür geçirecek olan hastalar, operasyon sırasında en uygun anestezik izleme olanak verecek şekilde, yapılacak operasyonun büyüklüğüne ve varolan KVS hastalıklarına göre sınıflandırılmalıdırlar. Minör bir cerrahi işlem gerçekleştirilecek olan ama ciddi pulmoner hastalığı olan bir hasta ile, normal akciğer fonksiyonlarına sahip ancak büyük bir torasik cerrahi prosedür geçirecek olan hastalar için detaylı bir intraoperatif monitorizasyon gereklidir. Ciddi bir kardiyovasküler hastalığı olmayan sağlıklı hastalarda, eğer minör bir torasik cerrahi prosedür gerçekleştirilecekse intraoperatif monitorizasyon için EKG, noninvazif kan basıncı, pulse oksimetre ve kapnografi gibi minimal monitorizasyon ölçütleri yeterli olabilir. Arteriyel oksijenasyonun yeterliliğinde ve/veya dakika ventilasyonunda ciddi şüpheler uyandıran bir durum sözkonusu olursa arteriyel kan gazlarının değerlendirilmesi de gerekli olabilir. Bilinen bir kardiyovasküler sistem hastalığı olan ve/veya majör bir torasik prosedür için TAV gerektiren hastalarda temel monitörizasyon yöntemlerine ilaveten, direkt arteriyel kan basıncının ölçümü, uygun ventilasyon ve oksijenasyonun kontrolü için, arteriyel kan gazı analizi, her iki akciğer veya tek akciğerdeki dinamik ve statik kompliyans değişikliklerini izlemek ve hesaplamak için inspiratuar basınç göstergesi, verilen ve çıkarıların sıvıların takibi, intravasküler volümü değerlendirmek için santral venöz basınç (SVB) ölçümü gereklidir. Ayrıca bu hastalarda arteriyel kan gazlarıyla birlikte değerlendirilen ve kalp debisinin ve dolayısıyla doku oksijenasyonunun yeterliliğini gösteren, devamlı mikst venöz oksijen saturasyonu (Sv02) takibi de yapılmalıdır. Özellikle KAH olanlarda atrial aritmilerin ayırdedilmesinde ve miyokardiyal iskeminin tanınmasında iki derivasyonda EKG takibi ve ST segment analizi de yapılabilir (15). 14 Operasyon öncesi hastalara pulmoner arter kateteri yerleştirilmesi LV dolum basınçlarının ve LV fonksiyonlarının değerlendirilmesini sağlar. Kalp debisi, pulmoner arter kateteri kullanılarak termodilüsyon tekniği ile ölçülebilir. Eğer hastada PH ve/veya kor pulmonale ya da KAH olduğu biliniyorsa santral venöz kateter yerine pulmoner arter kateteri kullanımı tercih edilmelidir (10). Anestezi İndüksiyonu ve İdamesi: Toraks cerrahisi anestezisinde anestezi indüksiyonunda tercih edilen yol bir narkotik analjezik ile bir hipnotik ajanın kombine kullanımıdır. İndüksiyonun başlangıcında hasta spontan solunumla % 100 O2 ile preoksijenize edilir. Fentanil (3-5 µg/kg) solunum yüzeyelleşene kadar I.V yoldan verilir. Solunumun yüzeyelleşmesi ve sözel emirlere yanıtın zayıflamasından sonra propofol (1-2 mg/kg) solunum tamamen kaybolana kadar verilir. Kirpik refleksi kontrolünden sonra maske ile İPPV başlanır. Genel anestezikler CO2’ye respiratuar yanıtı bozdukları için hastalar prosedürün sonuna kadar kontrollü ventilasyonla ventile edilirler. Kas gevşetici verilerek paralizi sağlandıktan sonra çift lümenli tüple hasta entübe edilir. Tercihan etübasyon işleminden önce entübasyona refleks yanıtı önlemek amacıyla I.V yoldan 1 mg/kg lidokain yapılabilir. Anestezi idamesi halojenli inhalasyon anestezikleri ve narkotik analjeziklerle sağlanır. Narkotik analjeziklerin tekrarlayan yüksek dozlerda kullanımı operasyonun bitiminde ekstübasyonu zorlaştıracak solunum depresyonuna neden olabildiğinden bu ajanların kontrollü kullanılması gerekmektedir. Operasyon süresince kas gevşetici gereksinimi, bir nöromusküler blokaj monitörü ile takip edilebilir. Nöromusküler blokaj monitörü paralizinin derecesini göstererek kas gevşeticinin uygun periyodlarda yapılmasını sağlar ve gereksiz kas gevşetici yapılmasını önler (10,16). İnhalasyon Anesteızikleri: Elektif torasik cerrahi prosedürlerinin büyük çoğunluğunda en güvenilir anestezi yöntemi, kontrollü ventilasyonla birlikte volatil anesteziklerin kullanıldığı genel anetezi uygulamasıdır. Genel anestezi için halojenli volatil anestezikler iyi bir tercihtir. Halojenli anesteziklerin bronkokonstrüksiyonu inhibe etmelerinin yanısıra derin anestezi altında nonspesifik bronkodilatatör etkiye salıip olmaları torasik cerrahi kullanımdaki avantajlarını oluşturur. 15 Halojenli volatil anestezikler, anestezi kaybı olmaksızın yüksek miktarda inspire edilen 02 konsantrasyonu (FiO2) dağılımına izin veren ve aynı zamanda hızlı elimine edildikleri için operasyon sonunda hastaların kolayca ekstübe olmasını sağlayarak postoperatif ventilasyon gereksinimini ortadan kaldıran anestezik maddelerdir. Rölatif olarak yüksek dozlarda kullanılan I.V anestezikler (narkotik analjezikler, benzodiazepinler, propofol ve barbitüratlar) postoperatif ventilasyon gereksinimine sebep olabilirler. Alışılmış klinik dozlarda (yaklaşık 1 MAC) halojenli anestezik ilaçlar, kardiyovasküler stabilite sağlayarak hemodinamik instabiliteyi önlerler. Yapılan çalışmalar bu dozlerde kullanılan halojenli anesteziklerin TAV sırasında HPV’u inhibe edici etkilerinin olmadığının göstermiştir (9,11). IV Anestezikler: Narkotik analjezikler (özellikle de fentanil), torasik cerrahi planlanan hastalarda güvenle kullanılabilecek ajanlardır. Eğer optimal kan seviyeleri sağlanılabilmişse narkotik analjezikler ile cerrahinin bitiminde cerrahi periyottan postoperatif periyoda büyük hemodinamik oynamalara meydan vermeyecek ve hastanın konforlu bir şekilde uyanmasını sağlayacak şekilde yumuşak geçiş sağlanır. Operasyon süresince optimal dozlarda kullanılan narkotik analjezikler cerrahi anestezi seviyesi sağlamak için gereken volatil halojenli ilaç gereksinimini de azaltırlar (17). Torasik anestezide narkotik analjeziklerin yanı sıra hipnotik anestezik ajanlar (propofol, tiyopental ve benzodiazepinler) da miykardiyal depresan etkileri göz önünde bulundurularak kullanılabilirler. Ketamin göğüs cerrahisi anestezisinde rutin olarak kullanılan bir ajan olmamakla birlikte özelikle acil torasik cerrahi yapılacak kritik hastalarda anestezi indüksiyonunda hipotansif ve bradikardik etkileri bulunmadığı için uygun bir seçim olabilir. Ayrıca astmatik hastalarda bronkospazmı azaltıcı etkileri vardır (18). Hipoksik Pulmoner Vazokonstriksiyona Anestezik Ajanların Etkileri Torasik cerrahi işlem sırasında, opere edilen akciğerde TAV’na bağlı olarak selektif atelektazi yaratılır. Atelekteziye pulmoner vasküler yatağın normal cevabı atelektatik akciğerde PDD artışı şeklindedir. Atelektazik akciğerdeki PDD artışı, kan akımının, bu akciğerden ventile edilen akciğere geçişini sağlar. Sonuçta, HPV hipoksik akciğerde olabilecek şant akım miktarını azaltan ve böylece Pa02’yi koruyan bir otoregülatör mekanizma olarak işlemektedir. 16 Elektif torasik cerrahi prosedürlerin büyük çoğunluğu için anestezi alacak hastalarda, kontrollü ventilasyonun yapıldığı genel anestezi en güvenilir yöntemdir. Anestezik ajanların ventile edilmeyen nondependan akciğerdeki HPV’u inhibe ettiği bilinmektedir. Başlıca inhalasyon ajanlarından biri olan nitröz oksit (N2O) de HPV’u inhibe etmesi nedeniyle toraks cerrahisi anestezisinde dikkatli kullanılması gereken bir ajandır . TAV sırasında uygulanan 1 MAC izofluran anestezisi nondependan akciğerin HPV yanıtını yaklaşık % 21 oranında inhibe eder. Fakat bu azalma hiçbir zaman arteriyel oksijenizasyonu bozarak klinik durumu etkileyecek derecede olmaz (2,7,16). 17 4-KALP DEBİSİ Kalp tarafından dakikada periferik dolaşıma gönderilen kan miktarı olarak tanımlanan kalp debisi, dokuların otoregülasyonuna bağımlı olması nedeniyle, sadece kalbin değil tüm dolaşım sisteminin durumunu yansıtan bir göstergedir ve kalp atım hızı ile atım volümünün çarpımına eşittir. Her kontraksiyonda her iki ventrikül dolaşım sisteminin iki ana alt grubu olan sistemik ve pulmoner dolaşıma belli bir hacimde kanı (atım volümü) gönderir. Her iki ventrikül tarafından belirli bir zaman diliminde pompalanan kan miktarı “kalp debisi”ni belirler. Kalbin sağ yarısı venöz sistemin deoksijenize kanını alarak bu kanı nispeten düşük basınçla pulmoner damar yatağına gönderir. Gaz değişimi akciğer kapillerinde gerçekleşir. Konsantrasyon gradientine göre O2, alveoler membranlardan kana diffüze olur ve primer olarak Hb’e bağlanır. Kanda erimiş, tamponlanmış ve Hb’e bağlanmış halde bulunan CO2 kandan alveoler boşluğa diffüze olur. Difüzyon ve nefes almanın mekanik işlemiyle CO2 akciğerlerden dışarı atılırken, taze atmosfer havası içeri alınır. Oksijenize kan kalbin sol tarafına girer, buradan güçlü bir akımla organ ve kaslara kan dağıtan aorta ve dallarına sol ventrikül aracılığıyla atılır. Kalp debisi ölçüm yöntemleri esas olarak birkaç temel ilkeye dayanır. Bunlar: kütle korunumu, enerji korunumu, Doppler frekans sıklığı, biyoelektrik impedans özelliği ve arter basıncı ile stroke volüm arası ilişkidir. Kalp debisi ölçümünde yöntemin klinik kullanılabilirliği ile kabul edilirliği açısından ideal klinik sistem aşağıdaki koşullara sahip olmalıdır; 1-Otomatik olarak devamlı ölçüm yapabilmeli 2-Diğer fizyolojik değişkenleri de anlamlı olarak ölçebilmeli 3-Noninvazif koşullarda ölçüm gerçekleştirebilmeli 4-Kullanıcıya göre değişkenlik göstermemeli 5-Klinik şartlara uyumsağlamalı 6-Doğru ve istenen zamanda ölçüm yapabilmeli 7-Ekonomik olmalı ve yoğun bakım ünitesi ile ameliyathane koşullarına uygun boyutlarda olmalıdır(19,22,23). 18 Tablo-4: Kalp Debisi Ölçüm Yöntemleri 1-İnvazif ve noninvazif Fick yöntemi 2-Geleneksel geri soluma yöntemleri a-Total geri soluma yöntemleri b-Diferansiyel Fick parsiyel geri soluma yöntemi c-Modifiye Fick yöntemleri (devamlı soluma yöntemleri) d-İndikatör dilüsyon yöntemleri d.1-Bolus dilusyon yöntemi d.2-Termodilusyon yöntemi d.3-İntravasküler ısıtma yöntemi d.4-Transpulmoner dilusyon yöntemleri 3-Doppler yöntemleri a-Noninvazif doppler yöntemleri b-İnvazif doppler yöntemleri 4-Biyoimpedans yöntemleri 5-Nabız sayım yöntemi 1. İnvazif ve Noninvazif Fick Yöntemleri: Fick denklemi matematiksel olarak, kütlenin korunumu şeklinde ifade edilebilir. Şöyle ki herhangi bir dakikada, bir organ tarafından salınan veya emilen maddenin miktarı, organa giren ve çıkan madde miktarı arasındaki farka eşittir(20,21). Bunun formülü aşağıdaki gibidir; Yani; dN/dT=Fi x Ci – Fo x Co dN:Belirli bir zaman diliminde kandan çıkan veya kana eklenen materyal miktarı dT: Zaman dilimi Fi: Organa gelen kan miktarı Ci: Gelen kandaki referans madde konsantrasyonu Fo: Organdan çıkan kan akımı Co: Çıkan kandaki referans madde konsantrasyonu. 19 O2 kullanılarak değerlendirilen Fick denklemi O2 kullanımının getirdiği birtakım sıkıntılar nedeniyle yerini CO2 kullanımına bırakmıştır (24). CO2 indikatör gaz olarak kullanıldığı Fick denklemi; Q = VCO2 / CVCO2 – CaCO2 VCO2:CO2 eliminasyonu veya CO2’ in atılan miktarı ( ml/dakika), CaCO2:Arteriyel kanın CO2 içeriği ml/100 ml kan), CvCO2 :Venöz kanın CO2 içeriği ( ml/100 ml kan) Fick denkleminin CO2 versiyonunun kullanımı oksijene göre daha avantajlıdır. Çünkü CO2 atılımının ölçümü. O2 alımınınkine göre daha kolay ve doğrudur. Daha da önemlisi arteriyel CO2 konsantrasyonunun kestirilmesi, akciğerlerden atılan gaz üzerinden daha kolay gerçekleştirilebilir. Alveoler end-kapiller kanındaki CO2 konsantrasyonu, ekspire edilen havada CO2 parsiyel basıncı monitörize edilerek noninvazif yoldan ölçelebilir ve bir CO2 disosiasyon eğrisi yardımıyla bu değerler kolayca hesaplanabilir. Burada gözden kaçırılmaması gereken nokta, CO2 konsantrasyonları indirekt olarak ölçüldüğünde (örneğin nefes yoluyla) Fick metodunun gerçekte sadece gaz değişimine katılan veya pulmoner kan akımındaki komponetlerde kardiyak output ölçümünü gerçekleştirebileceğidir. Akciğere uğramadan geçen (bypass eden) kan akım miktarı ( şant akımı) bulunup, bu akım miktarı pulmoner kan akımına eklenerek kardiyak output Fick medoduyla saptanabilir. (22,23) Non invazif Kalp Debisi Monitörü (NICO Monitörü): NICO, Novametrix Medical İnc. tarafından üretilmiş bir noninvazif kalp debisi ölçüm cihazıdır. NICO Monitörü (Model 7300) kalp debisinin yanısıra, atım volümü,alveoler dakika ventilasyonu gibi parametreleri de gösterir. NICO, erişkinlerde, mekanik ventilasyon sırasında, kalp debisi ve çeşitli solunum parametrelerini izlenmesinde, deneyimli klinik personeli tarafından kullanılır. En önemli dezavantajı olan PaCO2 seviyelerindeki küçük artışları dahi (3-5 mmHg) tolere edemeyen hastalarda kontrendikedir. Cihazın ön panelinde, verileri, trendleri, dalga formları ile mesajları gösteren, ayar ve konfigürasyon verilerinin girilebildiği bir ekran vardır. NICO, kalp debisi, kalp debisi indeksi, kalp atım hızı, atım volümü, SDD, SaO2, PEEP, pulmoner kapiller kan akımı, ortalama hava yolu basıncı, hava yolu direnci, dinamik kompliyans, pik inspiratuar basınç, ETCO2, inspire edilen CO2, dakika völümü, CO2 eliminasyonu ve ekspire tidal volüm parametrelerini ölçüp, gösterme özelliğini taşımaktadır. 20 NICO monitörü, kalp debisini, solunan gaz analizine dayalı “diferansiyel Fick parsiyel geri soluma” olarak bilinen teknolojiyi kullanarak noninvazif yoldan ölçer. Bu tekniğin anahtarı, bir geri soluma valfi ile solunum halkasına yerleştirilmiş kombine CO2 akım ölçerine sahip bir NICO sensörüdür. NICO sensörü solunum halkasına konnektör ile ventilatör bağlantısı arasında kalacak şekilde yerleştirilir. Geri soluma valfi, monitör tarafından otomatik olarak kontrol edilir. Valf aktive edildiğinde, inspire ve ekspire edilen gaz akımı geri soluma yani NICO halkasına yönetilir. Valf aktif olmadığında ise bu ek geri soluma hacmi atlatarak normal ventilasyon sürdürülür. Her 3 dakikada kontrol, geri soluma ve stabilizasyon fazları oluşur. NICO halkasında geri soluma oluşturulduğunda, monitör otomatik olarak 3 dakikalık bir kalp debisi ölçüm döngüsü kurar. Tüm kalp debisi ölçüm yöntemleri teker teker incelendiğinde, hepsinin olumlu ve olumsuz noktalarının olduğu görülür. Pulmoner arter kateteri yerleştirilmesinin invazif olması ve taşıdığı riskler, intraoperatif, postoperatif ve yoğun bakım ünitesindeki kullanılmasını kısıtlar. Ayrıca, bu tekniğe yatkınlık ve doğru kullanım ile verilerin yorumu, araştırıcılar arasında farklar göstermiştir(24). Tüm bu faktörler kardiyak ve kardiyak olmayan hastalar için çok daha doğru verilere sahip ve uygulanması daha kolay, noninvazif kalp debisi ölçüm yöntemlerine eğilim doğmasına yol açmıştır. Parsiyel geri soluma, Fick prensibine dayalı bir yöntem olarak bu beklentileri karşılayabilmektedir . . Bu çalışmada, torakotomi ile pulmoner rezeksiyon yapılacak hastalarda kalp debisi ve diğer hemodinamik parametreleri invazif olmayan ve değerlendirmelerimize göre ideale yakın özellikler taşıyan parsiyel geri soluma yöntemini kullanan Noninvazif Kardiyak Output (NICO) methodu aracılığıyla ölçme yöntemini seçtik. 21 5- SAĞ VENTRİKÜL FONKSİYONU VE YETERSİZLİĞİ Tarihe bakıldığında RV’ün normal sağlıklı kişilerde ve hastalıklar esnasındaki rolü hakkında bilgilerimiz LV’e göre her zaman daha yetersiz olmuştur. Kas kütlesinin daha az olması, sadece bir organa kan pompalamak gibi sınırlı bir fonksiyona sahip olması ve miyokard iskemisi, kardiyomiyopati veya kapak fonksiyon bozukluklarından sol ventriküle göre daha az etkilenmesi nedeniyle RV, bir geçiş bölgesi olarak algılanmaktadır. Bu yüzden RV disfonksiyonunun en iyi şekilde nasıl saptanacağına veya nasıl ölçüleceğine, RV fonksiyon bozukluğunun yapısal ve fonksiyonel olarak ne tür sonuçlar doğurduğuna veya RV fonksiyonlarını en iyi koruyan girişimlerin neler olduğuna daha az önem verilmiştir. RV konusundaki bilgilerimiz sınırlı olsa da, birçok hastalıkta RV fonksiyonunun bozulduğu düşünüldüğünde ve bu fonksiyon bozukluğunun hastalıkların klinik seyri/sonuçları üzerinde oluşturduğu etkiler göz önüne alındığında RV’ün hastalıklarda önemli bir yapı olduğu ve bu konu hakkında edineceğimiz bilgilerin büyük önem taşıyacağı öngörülebilir. RV, birçok hastalık durumundan etkilenmekte veya bu hastalık süreçlerine katkıda bulunmaktadır. Bunlar içinde en önemlilerinden biri çeşitli akciğer hastalıklarının seyrinde ortaya çıkan veya pulmoner vasküler hastalık sonucu gelişen PH’dur. Bunun dışında sol veya sağ ventriküle özgü kardiyomiyopatiler, RV iskemisi veya infarktüsü, pulmoner kapak veya triküspit kapak hastalığı ve soldan sağa şantlarda da RV disfonksiyonu olabilir. Akciğere yapılan cerrahi girişimlerin özellikle lobektomi/pnömonektomi gibi büyük rezeksiyonların da RV fonksiyonlarını bozduğu yapılan çalışmalarda gösterilmiştir. Rezeksiyon sonrası erken dönemde kompansatuar değişikliklerin ve adaptasyon mekanizmalarının devreye girmesi dekompanse RV yetersizliğinin klinik bulgularının daha çok geç dönemde ortaya çıkmasına neden olur. Normal Sağ Ventrikül RV, LV ile aynı atım hacmini pompalamasına karşın, pulmoner damar yatağındaki direncin daha düşük olması nedeniyle, LV’ün taşıdığı atım yükünün yalnızca %25’ini gerçekleştirir. RV atım hacminin oluşumunda longitudinal kısalma, kısa aks kısalmasına göre daha fazla rol oynar. 22 RV, LV ile ortak bir duvarlarının olması, her ikisinin de etrafının aynı epikard lifleriyle sarılması, RV serbest duvarının anterior ve posterior septumla bağlantılı olması ve perikard boşluğunu beraber paylaşmaları gibi birçok nedenden birbirleriyle bağlantılıdırlar(25). Septum ve serbest duvar, RV fonksiyonlarına neredeyse eşit oranda katılırlar. Pulmoner Hipertansiyon ve Sağ Ventrikül Pulmoner kapak stenozu veya herhangi bir sebepten gelişen PH nedeniyle RV basınç yüküne maruz kalır (Tablo I). Başlangıçtaki adaptasyon cevabı olan miyokard hipertrofisini(26) progresif kasılma kusuru izler. Kompansatuar önyüke izin vermek ve azalmış fonksiyonel kısalmaya rağmen atım hacmini koruyabilmek için ventrikülde dilatasyon oluşur. Kasılma fonksiyonundaki zayıflama ilerledikçe dekompanse RV yetersizliğine ait klinik bulgular ortaya çıkar, artmış dolum basınçları, diyastolik disfonksiyon(27) ve kalp debisinde azalma gözlenir, buna anüler dilatasyon eşlik eder ve kapak yaprakçıklarının koaptasyonunun bozulmasına bağlı olarak triküspit yetersizliği gelişir. RV’ün boyutlarındaki artış ve basınç yüklenmesi aynı zamanda LV’ün diyastolik fonksiyonunun bozulmasına neden olur(28,29). RV’ün boyutunun genişlemesi ve fonksiyonunun bozulması, PH’un ağırlık derecesini belirleyen ve kronikleşmede rol oynayan bir göstergedir, aynı zamanda semptomları daha da ağırlaştırarak yaşam süresini kısaltan bir belirteçtir. RV fonksiyonu, PH olan hastalarda yaşam süresini belirleyen en önemli unsurdur(30,31). Pulmoner hipertansiyona sekonder gelişen RV yetersizliğinin temelindeki mekanizmalar henüz netleşmiş değildir. Son dönem ağır PH’da RV’ün şekli normalden farklı bir yapıya dönüşür(32,33) ve RV duvar stresi ile serbest duvar kalınlığı arasında tersine bir ilişki gelişir(34). RV duvar stresi ile RV sistolik fonksiyonunu yansıtan sağ ventrikül ejeksiyon fraksiyonu (RVEF) arasında paradoks bir ilişki vardır. RV üzerinde basınç, dilatasyon veya çap ve duvar kalınlığı gibi stres oluşturan faktörler RV’ün EF’nu azaltır. Bir başka deyişle normal fonksiyon gören ventriküllerde RV duvar stresi azdır, ağır sistolik disfonksiyonu olanlarda ise RV duvar stresi daha yüksektir. Plazmadaki beyin natriüretik peptid(35,36) ve troponin T(37) düzeyleri, pulmoner arteriyel hipertansiyonlu hastalarda PAB ve PDD ile korelasyon gösterir. Ardışık izlemlerde saptanan beyin natriüretik peptid plazma düzeylerindeki artışın, idiyopatik PH hastalarında mortalite artışıyla bağlantılı olduğu gösterilmiştir. 23 Tablo 5. Pulmoner Hipertansiyon Klasifikasyonu (38) 1- Pulmoner Arteriyel Hipertansiyon 1.1. İdiyopatik 1.2. Ailesel 1.3. İlişkili 1.3.1. Kollajen Doku Hastalığı 1.3.2. Kongenital Sistemik-Pulmoner Şantlar 1.3.3. Portal Hipertansiyon 1.3.4. HIV İnfeksiyonu 1.3.5. İlaçlar ve Toksinler 1.3.6. Diğer(tiroid hastalıkları, glükojen depo hastalıkları, Gaucher hst., heredter hemorajik telenjektazi, hemoglobinopatiler, kronik miyeloproliferatif hastalıklar, splenektomi) 1.4. Önemli venöz tutulum 1.4.1. Pulmoner Veno-oklüzif hastalık 1.4.2. Pulmoner Kapiller Hemanjiomatöz 1.5. Yenidoğanın kalıcı pulmoner hipertansiyonu 2- Sol kalp yetersizliğine bağlı pulmoner hipertansiyon 2.1. Sol taraflı atrial veya ventrikül kalp hastalığı 2.2. Sol taraflı kalp kapak hastalığı 3- Akciğer hastalıkları ve/veya hipoksemi ile ilişkili pulmoner hipertansiyon 3.1. Kronik obstüktif akciğer hastalığı 3.2. İnterstisiyel akciğer hastalığı 3.3. Obstrüktif uyku-apne sendromu 3.4. Alveoler hiperventilasyon hastalıklar 3.5. Yüksek irtifaya kronik maruziyet 3.6. Gelişimsel anomaliler 4- Kronik trombotik ve/veya embolik hastalığa pulmoner hipertansiyon 4.1. Proksimal pulmoner arterlerin tromboembolitik hastalığı 4.2. Distal pulmoner arterlerin tromboembolitik tıkanıklığı 4.3. Trombotik olmayan pulmoner embolizm(tümör, parazitler, yabancı cisim) 5- Diğer (Sarkoidozis, histiositozis X, lenfanjiomatoz, pulmoner damarların kompresyonu (adenopati, tümör, mediastinit) 24 Sağ Ventrikül Fonksiyonunun Değerlendirilmesi Sağ ventrikül fonksiyonu ve disfonksiyonunu tartışırken dikkate alınması gereken temel nokta, bu parametrelerin değerlendirileceği güvenilir yöntemlerin bulunması ve ‘fonksiyon’ ve ‘disfonksiyon’ tanımını mantıklı biçimde yapmayı sağlayacak görüş birliğine varılmış olmasıdır. Sağ ventrikül fonksiyonunun ölçümü birçok nedenle zordur, intrensek miyokard performansı ile sağ ventrikül yüklenme durumları arasındaki etkileşimler de bunda kısmen rol oynamaktadır. Sağ ventrikül fonksiyonlarını yüklenmeden bağımsız olarak gösterebilecek belirteçleri bulmak, en anlamlı ve üzerinde çalışılmaya değer bir konudur. Kalp yetersizliğinde veya pulmoner hipertansiyonda, klinik bozulma ve mortaliteye etkisi olduğu yönünde sonuçlar bildirilmiş sağ ventrikül disfonksiyonu belirteçleri Tablo 6’da özetlenmiştir. Tablo 6. Sağ Ventrikül Disfonksiyonunun Klinik Durum ve Prognoz ile İlişkili Belirteçleri Sağ ventrikül ejeksiyon fraksiyonu (ekokardiyografi, radyonükleid anjiografi veya termodilüsyon) (45,47,49,51) Pulmoner vazodilatasyona yanıt veren ejeksiyon fraksiyonu (52) Sağ ventrikül dilatasyonu (53) Sol ventrikül dilatasyonu ile karşılaştırılmış sağ ventrikül dilatasyonu derecesi (48) Triküspit kapak hızı veya hareketi veya eko sağ ventrikül desenti(kısalma) (46,50, 5456) Sağ ventrikül miyokardiyal performans indeksi (55, 57, 58) Doppler tahmini dp/dt (59) Triküspit yetersizliği (60,61) Sağ ventrikül doku doppler (62) Sağ atriyum boyutu (60,63) Radyonükleid anjiyografik, invazif anjiyografik veya eko/kateterizasyon basınç-hacim veya basınç-alan eğrileri (64-66) Beyin natriüretik peptid seviyesi (35,36) Kalp hızı değişkenliği (67) 25 6- SAĞ KALBİN EKOKARDİYOGRAFİ İLE DEĞERLENDİRİLMESİ Sağ ventrikülün ekokardiyografik olarak hilal şeklinde, nongeometrik ve asimetrik bir görüntüye sahip olması ekokardiyografik görüntülemeyi karmaşık hale getirir. Sağ kalbin ekokardiyografik değerlendirmesinde kullanılan görüntü düzlemlerinden olan midözofageal dört boşluk görüntü düzleminde ventrikül serbest duvarı bazal, mid (orta) ve apikal olmak üzere 3 segmente ayrılır. Sağ ventrikül aynı zamanda embriyolojik kökenini yansıtacak şekilde inflow ve outflow trakt olarak adlandırılan şekilde de tanımlanabilir. Sağ ventrikülün inflow ve outflow parçaları bir müsküler bandla ayrılır. Bu müsküler bandın en apikal kısmı moderatör bandtır ki bu TÖE ile sıklıkla saptanabilen bir yapıdır. Moderatör band interventriküler septumun alt kısmından sağ ventrikülün ön duvarına kadar uzanan bir müsküler trabekülasyondur. Şekil 1. Sağ ventrikülün önden anatomik olarak görünüşü 26 Sağ Kalbin Doppler Ekokardiyografi ile Değerlendirilmesi Sağ kalp yetersizliğinin ekokardiyografik olarak değerlendirilmesinde iki boyutlu ve Doppler ekokardiyografi yaygın olarak kullanılmaktadır. KOAH ve kronik kor pulmonalede sağ ventrikülde yüklenmeye bağlı sağ ventrikül hipertrofisi sık görülmektedir. Bu hastalarda sağ kalp boşlukları genişlemiştir ve RV basınç yüklenmesine bağlı hemodinamik değişiklikler iki boyutlu ve Doppler ekokardiyografi ile saptanabilir. Doppler ekokardiyografik yöntemlerle akım velositeleri (triküspit regürjitasyon velositesi, pulmoner regürjitasyon velositesi) kullanılarak pulmoner arter basıncı hesaplanabilir. Sağ kalbin değerlendirilmesinde kullanılan görüntü düzlemlerinden aşağıda bahsedilmiştir. Sağ Kalbin Görüntülendiği Görüntü Düzlemleri Tablo 7. Sağ kalbin görüntü düzlemleri (68) Görüntü Düzlemi Transduser Pozisyonu Açı derecesi Görüntülenen Yapılar ME dört boşluk 0-10 RA,RV,TV,IAS,IVS,LA,LV ME RV inflow-outflow 60-90 TV,RV,RVOT,PV,AV ME bicaval 100-120 RA,LA,IAS,SVC,IVC ME RV inflow 110-130 RV,TV,RA Transgastrik TV(kısa eksen) 0-20 TV(ant. ,post.,septal lifletler) Transgastrik RV inflow(uzun eksen) 100-120 RV.TV,RA,korda,papiller kas Transgatrik hepatik 100-120 Hepatik venler ME:Midözofageal, RA:Sağ atrium, RV:Sağ ventrikül, TV:Triküspit kapak, IAS:İnteratrial septum, IVS: İnterventriküler septum,LA:Sol atrium, LV:Sol ventrikül, RVOT:Sağ ventrikül çıkım yolu, PV:Pulmonik kapak, AV:Aort kapağı, SVC:Vena kava superior, IVC:Vena kava inferior 27 Şekil 2. Midözofageal Dört Boşluk Görüntü Düzlemi 28 Şekil 3. Midözofageal Sağ Ventrikül Inflow-Outflow Görüntüsü 29 Şekil 4. Midözofageal Bicaval Görüntüsü 30 Şekil 5. Transgastrik Triküspit Kapak Kısa Eksen Görüntüsü Şekil 6. Transgastrik Sağ Ventrikül Inflow Görüntüsü 31 C. GEREÇ ve YÖNTEM Dr. Siyami Ersek Göğüs Kalp ve Damar Cerrahisi Eğitim ve Araştırma Hastanesi eğitim ve planlama koordinatörlüğü bilimsel kurulunun onayı alındıktan sonra Temmuz-Kasım 2007 tarihleri arasında lobektomi veya pnömonektomi yapılmak üzere göğüs cerrahisi kliniğinde ameliyat programına alınan ASA 2-3 sınıfına giren 20 hasta çalışma grubuna alındı. Çalışma grubuna katılmayı reddeden hastalar, daha önce akciğer rezeksiyonu geçirmiş olan ve akciğer kanseri rekürrensi nedeniyle opere edilecek olanlar, ileri derecede KOAH ve konjestif kalp yetersizliği olan hastalar, akciğer hastalığına ilave edinsel veya doğumsal kalp hastalığı bulunanlar ile operasyon sırasında TAV’nu tolere edemeyenler çalışmanın sonucunu etkileyebileceği gerekçesiyle çalışma kapsamı dışında bırakıldı. Çalışma grubuna alınan hastalar, operasyondan bir gün önce premedikasyon ve ameliyata hazırlık için yattıkları klinikte görülüp değerlendirildikten sonra çalışma konusunda bilgilendirilerek aydınlatılmış onamları alındı. Hastalar operasyondan önceki gece saat 22:00 dan sonra oral alımları kesilerek aç bırakıldılar ve tüm hastalara operasyon sabahı premedikasyon amacıyla 5 mg.midazolam ve 0,5 mg. atropin İ.M. olarak uygulandı. Tüm olgular operasyon salonuna alındıktan ve standart monitörizasyonları [EKG (II ve V. derivasyon) ve pulse oksimetre] yapıldıktan sonra, operasyon sırasında altta kalacak kola antekubital venden 16 veya 18 gauge I.V katater ile damar yolu açıldı ve radial artere 20 gauge kateter ile girilerek invazif kan basıncı monitorizasyonu yapıldı. 1-2 mg/kg propofol, 3-5 µ/kg fentanil ile anestezi indüksiyonu yapıldıktan ve 0.1mg/kg vekuronyum ile nöromüsküler blokaj sağlandıktan sonra çift lümenli tüp (Robertshaw) kullanılarak endotrakeal entübasyon, gerçekleştirildi. Hastalar, TV 10 ml/kg, solunum sayısı 12/dak., İ/E oranı 1/2 olacak şekilde kontrollü ventilasyon sağlanmak üzere mekanik ventilatöre (Drager Primus REF 8605038-3 Netzteil S. Nr.:5188300) bağlandılar. Daha sonra tüm hastalara hemodinamik ölçümler için internal juguler ven yoluyla devamlı kalp debisi ölçüm kateteri takıldı ve operasyon esnasındaki ekokardiyografi değerlendirmesi için transözofageal ekokardiyografi probu yerleştirildi. Hastalar, opere edilecek akciğer üstte kalacak şekilde LDP’na getirildikten sonra operasyona başlandı. Operasyon sırasında anestezi idamesi, inhalasyon ajanları (sevofluran ve N2O) ve 30-40 dak. aralarla uygulanan vekuronyum (0.05 mg/kg.) ile sağlandı. 32 Hemodinamik değerlendirme: Hastaların hemodinamik ölçümleri, devamlı kalp debisi ölçüm kateteri ile Baxter REF:VGS2V Irvine CA92614-5686 USA model kalp debisi ölçüm cihazı kullanılarak gerçekleştirildi. Hemodinamik ölçümler, entübasyondan hemen sonra supin pozisyonunda, tek akciğer ventilasyonunda pulmoner arter klemplendikten sonra torakotomi pozisyonunda, akciğer rezeksiyonu sonrası çift akciğer ventilasyonuna geçildikten sonra torakotomi pozisyonunda ve post-op 24. saat supin pozisyonunda yapıldı. Bu dönemler: T1: Anestezi indüksiyonu sonrası T2: Tek akciğer ventilasyonuna geçildikten sonra T3: Rezeksiyon sonrası çift akciğer ventilasyonuna geçildikten sonra T4: Post-op 24. saat Hemodinamik ölçümde değerlendirilen parametreler, arteriyel kan basıncı, kalp hızı, santral venöz basınç, pulmoner arter basıncı, pulmoner kapiller uç basıncı, kalp debisi, kalp debisi indeksi, atım volümü, atım volümü indeksi, sistemik damar direnci, sistemik damar direnci indeksi, pulmoner damar direnci, pulmoner damar direnci indeksi, sağ ventrikül atım iş indeksi , sol ventrikül atım iş indeksidir. Ekokardiyografik değerlendirme: Hastalarda hemodinamik ölçümlerle eşzamanlı olarak TÖE değerlendirmesi yapıldı. Ekokardiyografik değerlendirme, 2.5 Mhz görüntülü devamlı dalga ve renkli Doppler transduseri olan Vivid 3 pro Model 2386465-3 GE Medikal system ile gerçekleştirildi. Operasyon sırasındaki TÖE değerlendirmelerinde kullanılan görüntü düzlemlerinden genel bilgiler bölümünde bahsedilmiştir. Ekokardiyografik incelemede değerlendirilen parametreler, sol ventrikül ejeksiyon fraksiyonu (LVEF), RA çapı, LA çapı, RV sistolik çapı, RV diyastolik çapı, LV sistolik çapı, LV diyastolik çapıdır. 33 Arteriyel Kan Gazı Analizi: Hemodinamik ölçümler ve TÖE değerlendirmesiyle eş zamanlı olarak arteriyel kan gazı analizi yapıldı. Arteriyel kan gazı analizi için Stat Profile M Nova Biomedical cihazı kullanıldı. pH, PaO2, PaCO2 , SaO2 ve Hct değerleri kaydedildi. Solunum Fonksiyon Testleri: Hastalara preoperatif (operasyondan 1 gün önce) ve postoperatif dönemde (operasyondan sonraki 3.gün) SFT yapılarak akciğer kapasiteleri değerlendirildi. SFT değerlendirmesi MIR SPIROLAB Enraf-Nonius B.V. 2600 AV Delft cihazı kullanılarak yapıldı. SFT’de değerlendirilen parametreler, FVC%, FEV1%, FEV1 L., FEV1/FVC idi. Tüm bu parametrelerin dönemler arasındaki farklılıkları istatistiksel olarak değerlendirildi. İstatistiksel Değerlendirme: Bu çalışmada istatistiksel analizler NCSS 2007 paket programı ile yapıldı. Verilerin değerlendirilmesinde tanımlayıcı istatistiksel metotların (ortalama,standart sapma) yanı sıra çoklu grupların tekrarlayan ölçümlerinde tekrarlayan tek yönlü varyans analizi, alt grup karşılaştırmalarında Newman Keuls çoklu karşılaştırma testi, perop ve postop karşılaştırmasında eşlendirilmiş t testi kullanıldı. Sonuçlar, anlamlılık p<0,05 düzeyinde değerlendirildi. 34 D.BULGULAR Çalışma grubuna alınan hastaların 16 sı erkek, 4 ü kadındı. 4 hastada sağ pnömonektomi, 2 hastada sol pnömonektomi, 4 hastada sağ üst lobektomi, 2 hastada sağ alt lobektomi, 4hastada sol üst lobektomi, 3 hastada sol alt lobektomi ve 1 hastada da bilobektomi yapıldı. Hastaların demografik özellikleri Tablo 9’da gösterilmiştir. Tablo 9. Hastaların Demografik Özellikleri Yaş (yıl) Kilo (ağırlık) Boy (cm) BSA (m2) Postop. kalış (gün) Hastane kalış (gün) Min 49 49 143 1,37 1 4 Max 78 98 180 2,13 4,5 13 Ort±SS 62,85 ± 7,53 72,15 ± 12,6 166,7 ± 10,9 1,81 ± 0,19 3,5 ± 9,78 7,53 ± 2,74 35 T1 T2 T3 T4 F p SAB (mmHg) 122,15 ± 24,33 114,75 ± 31 124,6±12,56 135,05±22,05 2,73 0,052 DAB (mmHg) 69,85 ± 12,12 70,8 ± 8,83 70,4±10,57 77,65±28,78 1,00 0,401 OAB (mmHg) 90,7 ± 16,37 91,75 ± 10,76 87,35±21,5 88,4±9,75 0,55 0,649 KH (atım/dak) 71,45 ± 16,52 73,9 ± 22,59 74,8±13,2 86,65±13,33 6,13 0,001 SVB (mmHg) 8,25 ± 2,95 9,45 ± 2,52 7,8±2,63 6,9±2,36 8,27 0,0001 SPAB (mmHg) 28,05 ± 5,23 30,35 ± 6,36 30,65±6,76 31,65±7,15 2,34 0,082 DPAB (mmHg) 13,75 ± 4,63 16 ± 5,05 13,9±4,28 13,35±3,91 3,20 0,027 OPAB (mmHg) 20 ± 4,62 22,05 ± 5,3 21,25±5,98 20,05±4,33 2,20 0,098 PKUB (mmHg) 14,55 ± 3,44 15,2 ± 3,82 14,35±3,76 13,15±3,75 3,03 0,036 KD (L/dak) 4,43 ± 1,16 5,01 ± 1,02 4,72±1,51 5,59±1,6 5,02 0,004 KDI (L/dak m2) 2,67 ± 1,11 3,02 ± 1,35 2,78±0,88 3,1±0,87 2,24 0,093 SV (ml/nabız) 64,6 ± 19,1 72,2 ± 20,91 66,15±19,34 66,05±21,3 1,56 0,207 SVI (ml/nabız/m ) 35,5 ± 9,97 39,4 ± 9,94 36,05±9,3 37,4±9,91 1,26 0,296 SDD (dyne sn cm-5 ) 1575,6 ± 465,3 1376,15 ± 399,86 1568,75±573,97 1232,15±364,12 5,29 0,003 SDDI (dyne sn cm_5 m2) PDD (dyne sn cm-5 ) 2700,55±940,81 106,45 ± 41,91 2394,25 ± 858,23 147 ± 164 2642,45±948,84 138,6 ± 80,51 2189,6±788,37 104,1 ± 51,87 3,88 1,27 0,014 0,291 PDDI (dyne sn cm-5m2) 173,75 ± 73,81 187,05 ± 90,18 219,7 ± 94,06 178,5 ± 103,5 1,69 0,178 RVSWI (g-m/nabız/m ) 5,85 ± 2,87 7,65 ± 5,5 6,8 ± 3,81 6,65 ± 2,74 1,54 0,213 LVSWI (g-m/nabız/m2) 37,1 ± 17,75 42,85 ± 18,87 38,15 ± 11,72 37,5 ± 10,57 1,36 0,262 2 2 Tablo 10. Hemodinamik parametrelerin dönemlere göre karşılaştırılması T1:Anestezi indüksiyonu sonrası, T2:TAV’a geçildikten sonra, T3:Rezeksiyon sonrası, T4:Post-op 24. saat Dönemler KH T1/ T2 T1 / T3 T1 / T4 T2 / T3 T2/ T4 T3/ T4 0,578 0,316 0,001 0,787 0,013 0,002 SVB 0,024 0,529 0,034 0,002 0,0001 0,046 DPAB 0,007 0,849 0,701 0,027 0,029 0,577 KD PKUB SDD SDDI 0,01 0,278 0,006 0,262 0,093 0,047 0,274 0,731 0,086 0,128 0,043 0,092 0,034 0,938 0,005 0,102 0,065 0,019 0,069 0,698 0,016 0,199 0,156 0,022 Tablo 11. Newman Keuls Çoklu Karşılaştırma Testi ile dönemler arasında anlamlı farklılık gösteren hemodinamik parametreler T1:Anestezi indüksiyonu sonrası, T2:TAV’a geçildikten sonra, T3:Rezeksiyon sonrası, T4:Post-op 24. saat 36 SAB DAB OAB 160 140 120 100 80 60 40 20 0 T1 T2 T3 T4 Şekil 7. OAB,SAB ve DAB değişiklikleri T1, T2, T3 ve T4 dönemleri arasında OAB, SAB ve DAB’da istatistiksel olarak anlamlı değişiklik bulunmamıştır. (p=0,649, p=0,052, p= 0,401). KH 100 90 80 70 60 50 40 30 20 10 0 T1 T2 T3 T4 Şekil 8. KH değişiklikleri T1, T2, T3 ve T4 dönemlerinde arasında KH ortalama değerlerinde istatistiksel olarak anlamlı değişiklik bulunmuştur (p=0,001). T4 döneminde KH ortalamaları T1, T2 ve T3 dönemlerindeki KH ortalamalarından istatistiksel olarak anlamlı derecede yüksek bulunmuş (p=0,001, p=0,013, p=0,002), diğer zamanlar arasında istatistiksel olarak anlamlı fark gözlenmemiştir (p>0,05). 37 SVB 10 9 8 7 6 5 4 3 2 1 0 T1 T2 T3 T4 Şekil 9. SVB değişiklikleri T1, T2, T3 ve T4 dönemlerinde arasında SVB değerlerinde istatistiksel olarak anlamlı değişiklik bulunmuştur (p=0,0001). T1 SVB ortalamaları T2 SVB ortalamalarından istatistksel olarak anlamlı derecede düşük bulunmuştur (p=0,024). T1 SVB ortalamaları T4 SVB ortalamalarından istatistksel olarak anlamlı derecede yüksek bulunmuştur (p=0,034). T2 SVB ortalamaları T3 ve T4 SVB ortalamalarından istatistksel olarak anlamlı derecede yüksek bulunmuş (p=0,002, p=0,0001). T3 SVB ortalamaları T4 SVB ortalamalarından istatistiksel olarak anlamlı derecede yüksek bulunmuştur (p=0,046). PKUB 15,5 15 14,5 14 13,5 13 12,5 12 T1 T2 T3 T4 Şekil 10. PKUB değişiklikleri T1, T2, T3 ve T4 dönemlerinde arasında PKUB değerlerinde istatistiksel olarak anlamlı değişiklik gözlenmiştir (p=0,036). T2 PKUB ortalamaları T4 PKUB ortalamalarından istatistiksel olarak anlamlı derecede yüksek bulunmuş (p=0,043), diğer zamanlar arasında istatistiksel farklılık gözlenmemiştir (p>0,05). 38 SPAB DPAB OPAB 35 30 25 20 15 10 5 0 T1 T2 T3 T4 Şekil 11. OPAB, SPAB ve DPAB değişiklikleri T1, T2, T3 ve T4 dönemlerinde arasında OPAB değerlerinde istatistiksel olarak anlamlı değişiklik gözlenmemiştir (p=0,098). T1, T2, T3 ve T4 dönemlerinde arasında SPAB değerlerinde istatistiksel olarak anlamlı değişiklik gözlenmemiştir (p=0,082). T1, T2, T3 ve T4 dönemlerinde arasında DPAB değerlerinde istatistiksel olarak anlamlı değişiklik gözlenmiştir (p=0,027). T1 DPAB ortalamaları, T2 DPAB ortalamalarından istatistksel olarak anlamlı derecede düşük bulunmuştur (p=0,07). T2 DPAB ortalamaları T3 ve T4 DPAB ortalamalarından istatistiksel olarak anlamlı derecede yüksek bulunmuştur (p=0,027, p=0,029), diğer zamanlar arasında istatistiksel olarak anlamlı fark gözlenmemiştir (p>0,05). 39 KD Kİ 6 5 4 3 2 1 0 T1 T2 T3 T4 Şekil 12. KD ve KDI değişiklikleri T1, T2, T3 ve T4 dönemleri arasında KD ortalamalarında istatistiksel olarak anlamlı değişiklik gözlenmiştir (p=0,006). T1 döneminde KD ortalamaları T2 ve T4 dönemlerindeki KD ortalamalarından istatistiksel olarak anlamlı derecede düşük bulunmuştur (p=0,01, p=0,006). T3 döneminde KD ortalamaları T4 KD ortalamalarından istatistiksel olarak anlamlı derecede düşük bulunmuş (p=0,047), diğer dönemler arasında istatistiksel farklılık gözlenmemiştir (p>0,05). T1, T2, T3 ve T4 dönemleri arasında KDI ortalamalarında istatistiksel olarak anlamlı değişiklik gözlenmemiştir (p=0,093). SV SVI 80 70 60 50 40 30 20 10 0 T1 T2 T3 T4 Şekil 13. SV ve SVI değişiklikleri T1, T2, T3 ve T4 dönemlerinde arasında SV değerlerinde istatistiksel olarak anlamlı değişiklik gözlenmemiştir (p=0,207). T1, T2, T3 ve T4 dönemlerinde arasında SVI değerlerinde istatistiksel olarak anlamlı değişiklik gözlenmemiştir (p=0,296). 40 SDD SDDI 3000 2500 2000 1500 1000 500 0 T1 T2 T3 T4 Şekil 14. SDD ve SDDI değişiklikleri T1, T2, T3 ve T4 dönemlerinde arasında SDD değerlerinde istatistiksel olarak anlamlı değişiklik gözlenmiştir (p=0,003). T1 dönemi SDD ortalamaları T2 ve T4 dönemi SDD ortalamalarından istatistiksel olarak anlamlı derecede yüksek bulunmuştur (p=0,034, p=0,005). T3 dönemi SDD ortalamaları T4 dönemi SDD ortalamalarından istatistiksel olarak anlamlı derecede yüksek bulunmuş (p=0,019), diğer zamanlar arasında istatistiksel farklılık gözlenmemiştir (p>0,05). T1, T2, T3 ve T4 dönemlerinde arasında SDDI değerlerinde istatistiksel olarak anlamlı değişiklik gözlenmiştir (p=0,014). T1 SDDI ortalamaları T4 dönemi SDDI ortalamalarından istatistiksel olarak anlamlı derecede yüksek bulunmuştur (p=0,016). T3 SDDI ortalamaları T4 SVRI ortalamalarından istatistiksel olarak anlamlı derecede yüksek bulunmuş (p=0,022), diğer zamanlar arasında istatistiksel farklılık gözlenmemiştir (p>0,05). 41 PDDI PDD 250 200 150 100 50 0 T1 T2 T3 T4 Şekil 15. PDD ve PDDI değişiklikleri T1, T2, T3 ve T4 dönemlerinde arasında PDD değerlerinde istatistiksel olarak anlamlı değişiklik gözlenmemiştir (p=0,291). T1, T2, T3 ve T4 dönemlerinde arasında PDDI değerlerinde istatistiksel olarak anlamlı değişiklik gözlenmemiştir (p=0,178). RVSWI LVSWI 45 40 35 30 25 20 15 10 5 0 T1 T2 T3 T4 Şekil 16. RVSWI ve LVSWI değişiklikleri T1, T2, T3 ve T4 dönemlerinde arasında RVSWI ortalamalarında istatistiksel olarak anlamlı değişiklik gözlenmemiştir (p=0,213). T1, T2, T3 ve T4 dönemlerinde arasında LVSWI ortalamalarında istatistiksel olarak anlamlı değişiklik gözlenmemiştir (p=0,262). 42 T2 55,06±6,61 3,97±0,73 4,06±0,79 4,26±0,63 2,85±0,61 2,89±0,58 1,89±0,45 T1 53 ± 8,14 3,96 ± 0,81 4,42 ± 1,17 4,37 ± 0,67 3,01 ± 0,71 3,05 ± 0,58 1,95 ± 0,49 LVEF (%) RA (cm) LA (cm) LVD (cm) LVS (cm) RVD (cm) RVS (cm) T3 54,56±5,68 4,09±0,59 4,09±0,79 4,44±0,65 2,83±0,68 3,03±0,64 2±0,64 T4 56,93±4,56 4,12±0,64 3,94±0,8 4,36±0,68 2,91±0,69 3,09±0,61 2,05±0,44 F 1,14 0,85 1,36 1,74 0,30 0,88 0,79 p 0,341 0,474 0,266 0,173 0,825 0,461 0,508 Tablo 12. Ekokardiyografik parameterelerin dönemlere göre karşılaştırılması T1:Anestezi indüksiyonu sonrası, T2:TAV’a geçildikten sonra, T3:Rezeksiyon sonrası, T4:Post-op 24. saat RA LA LVD LVS RVD RVS 5 4,5 4 3,5 3 2,5 2 1,5 1 0,5 0 T1 T2 T3 T4 Şekil 17. Ekokardiyografik parametreler Ekokardiyografik parametrelerde (RA, LA, LVD, LVS, RVD, RVS) T1, T2, T3 ve T4 dönemleri arasında istatistiksel olarak anlamlı değişiklik gözlenmemiştir 43 PaO2 PaCO2 SaO2 Hct T1 338,15±135,97 32,7±3,87 98,9±0,45 35,4±4,95 T2 126,1±50,25 33,8±4,97 97,75±1,41 35,55±4,37 T3 310,2±107,18 32,45±4,26 98,95±0,22 35,8±5,03 T4 122,9±38,14 35,35±5,61 97,85±1,27 34,45±5,09 F 31,45 1,93 8,89 0,42 p 0,0001 0,134 0,0001 0,738 Tablo 13. Arteriyel kan gazlarının dönemlere göre karşılaştırılması T1:Anestezi indüksiyonu sonrası, T2:TAV’a geçildikten sonra, T3:Rezeksiyon sonrası, T4:Post-op 24. saat Dönemler T1/ T2 T1 / T3 T1/ T4 T2/ T3 T2/ T4 T3/ T4 PaO2 0,0001 0,494 0,0001 0,0001 0,804 0,0001 SaO2 0,003 0,716 0,007 0,002 0,793 0,0001 Tablo 14. Newman Keuls Çoklu Karşılaştırma Testi ile dönemler arasında anlamlı farklılık gösteren arteriyel kan gazı değerleri T1:Anestezi indüksiyonu sonrası, T2:TAV’a geçildikten sonra, T3:Rezeksiyon sonrası, T4:Post-op 24. saat PaO2 değerlerinde T1, T2, T3 ve T4 dönemlerinde arasında istatistiksel olarak anlamlı değişiklik bulunmuştur (p=0,0001). PaO2 ortalamaları T1 döneminde T2 dönemine göre istatistiksel olarak anlamlı derecede yüksek bulunmuştur (p=0,0001). T1 döneminde T4 dönemine göre istatistiksel olarak anlamlı derecede yüksek bulunmuştur (p=0,0001). T2 döneminde PaO2 ortalamaları T3 döneminden istatistiksel olarak anlamlı derecede düşük bulunmuştur (p=0,0001). T3 PaO2 ortalamaları T4 dönemine istatistiksel olarak anlamlı derecede yüksek bulunmuş (p=0,0001), diğer zamanlar arasında istatistiksel farklılık gözlenmemiştir (p>0,05). SaO2 değerlerinde T1, T2, T3 ve T4 dönemlerinde arasında istatistiksel olarak anlamlı değişiklik gözlenmiştir (p=0,0001). T1 dönemi SaO2 ortalamaları T2 ve T4 SaO2 ortalamalarından istatistiksel olarak anlamlı derecede yüksek bulunmuştur (p=0,003, p=0,007). T2 SaO2 ortalamaları T3 SaO2 ortalamalarından istatistiksel olarak anlamlı derecede düşük bulunmuş (p=0,002) T3 SaO2 ortalamaları T4 SaO2 ortalamalarından istatistiksel olarak anlamlı derecede yüksek bulunmuş (p=0,0001), diğer zamanlar arasında istatistiksel farklılık gözlenmemiştir (p>0,05). Hct değeri ortalamalarında dönemler arasında istatistiksel olarak anlamlı değişiklik gözlenmemiştir (p=0,738). 44 PO2 400 350 300 250 200 150 100 50 0 T1 T2 T3 T4 Şekil 18. PaO2 değişiklikleri T1, T2, T3 ve T4 dönemlerinde arasında PaO2 ortalamalarında istatistiksel olarak anlamlı değişiklik gözlenmemiştir (p=0,134). PCO2 40 38 36 34 32 30 28 26 24 22 20 T1 T2 T3 T4 Şekil 19. PaCO2 değişiklikleri T1, T2, T3 ve T4 dönemlerinde arasında PaCO2 ortalamalarında istatistiksel olarak anlamlı değişiklik gözlenmemiştir (p=0,134). 45 FVC % FEV % FEV1 L FEV1/FVC Preop 73,75 ± 16,9 75,71 ± 15,97 4,82 ± 10,65 106,13 ± 12,56 Postop 44,28 ± 12,38 47,28 ± 11,78 1,7 ± 0,7 111,47 ± 17,71 t 1,27 -0,59 7,15 6,29 P 0,223 0,567 0,0001 0,0001 Tablo 15. Preop. ve postop dönemde SFT değerleri T1:Anestezi indüksiyonu sonrası, T2:TAV’a geçildikten sonra, T3:Rezeksiyon sonrası, T4:Post-op 24. saat Preoperatif 80 70 60 50 40 30 20 10 0 FVC % Postoperatif FEV% Şekil 20. FVC ve FEV1’deki preop. ve postop değişiklikler Operasyon öncesi ve sonrası FVC% değerleri arasında istatistiksel olarak anlamlı değişim gözlenmemiştir (p=0,223). Operasyon öncesi ve sonrası FEV% değerleri arasında istatistiksel olarak anlamlı değişim gözlenmemiştir (p=0,567). 46 Şekil 21. FEV1 L’deki preop. ve postop değişiklikler Postop FEV1L değerleri, preop döneme göre istatistiksel olarak anlamlı derecede düşük bulunmuştur (p=0,0001). Şekil 22. FEV1/FVC’deki preop. ve postop değişiklikler Operasyon sonrası FEV1/FVC değerleri operasyon öncesi değerlerinden istatistiksel olarak anlamlı derecede yüksek bulunmuştur (p=0,0001). 47 E. TARTIŞMA Solunum sistemi ile kardiyovasküler sistemin, vücudun birbiri ile çok sıkı bağlantılı iki yapısı olması gerçeğinden yola çıkarak şunu söyleyebiliriz ki bu sistemlerin birindeki en küçük bir değişiklik diğer sistemi de etkiler. Geçmişte pek çok çalışmanın konusu olmuş buna karşın hala LV kadar iyi anlaşılamamış olan RV(sağ ventrikül) ile ilgili yapılan erken dönem çalışmalar kalp debisinin sağlanmasında RV’ün minör bir rol oynadığını göstermişti (69). Daha sonraki yıllarda yapılan çalışmalarda RV hakkında daha çok bilgi edinildikçe RV performansının genel kardiyak fonksiyonlar üzerinde önemli rol oynadığı görülmüştür (70). Bu yüzden RV fonksiyonlarındaki ileri derecede bozulma, kötü sonlanımın patofizyolojisinde rol alan bir kötü prognoz kriteridir (71). Majör akciğer rezeksiyonundan sonra erken ve geç dönem RV morfolojisi ve fonksiyonu hakkında yapılan klinik çalışmalar adaptasyon hakkında önemli bilgiler kazandırmıştır. Pulmoner rezeksiyon öncesinde, rezeksiyon esnasında ve sonrasında yapılan girişimsel hemodinamik ölçümler güvenilir ve kesin sonuç vermekle birlikte invazif olması nedeniyle hasta konforunu bozmakta ve komplikasyon riski taşımaktadır. Kardiyak fonksiyonların değerlendirilmesinde yaygın olarak kullanılan noninvazif bir yöntem olan Doppler ekokardiyografi pulmoner rezeksiyon yapılan hastalarda RV morfolojisi ve fonksiyonunu değerlendirmek amacıyla son yirmi yılda popularite kazanmış bir yöntemdir. Çeşitli çalışmalarda lobektomi veya pnömonektomi sonrası erken ve geç dönem RV fonksiyonları ya girişimsel yöntemler ya da ekokardiyografik yöntemlerle incelenmiştir. Biz çalışmamızda hem girişimsel yöntemler hem de TÖE kullanarak operasyon öncesi, TAV sırasında, cerrahi rezeksiyon sonrasında ve postop. 24. saatte kayıtlar alarak RV fonksiyonlarını değerlendirdik. Girişimsel yöntemle yaptığımız ölçümlerde akciğer rezeksiyonundan hemen sonraki erken dönemde ve postop. 24. saatte sağ kalbin performansını yansıtan SVB, SPAB, DPAB ve RVSWI’de ciddi bir artış olmadığını saptadık. Ayrıca LV fonksiyonları ile ilgili olarak PKUB, KD, KDI, LVSWI ve SDD’de önemli bir artış görülmediğini tespit ettik. 48 Lobektomi ve pnömonektomi yapılan hastalarda RV fonksiyonlarının değerlendirildiği bir çalışmada Amar ve ark.(72) hastalarda pnömonektomiden hemen sonra PH gelişmesine karşın operasyon sonrasında önemli bir RV sistolik fonksiyon bozukluğu olmadığını bildirmişlerdir. Aynı çalışmada lobektomi yapılan hastalarda pnömonektomi yapılanlardan farklı olarak rezeksiyon sonrasında PH tespit edilmemiştir. Bizim çalışmamızda büyük akciğer rezeksiyonu yapılan olgularda TAV sonrasında DPAB ortalamalarında istatiksel olarak anlamlı artış olmakla birlikte bu değerler, hemen rezeksiyon sonrası erken dönemde ve postop 24. saatte normal değerlere ulaştı. Yine TAV sonrasında SVB ve PKUB diğer dönemlere göre anlamlı olarak yüksek bulundu. Ancak bu değerler de operasyon sonrası dönemde TAV sırasındaki yükselme devam etmedi ve erken postop dönemde operasyon öncesi değerlere düştü. LV’ün global ve rejyonal fonksiyonlarını değerlendirmede güvenilir bir yöntem olan ve açık kalp cerrahisi sırasında intraoperatif monitorizasyon yöntemi olarak hemodinamik kateterizasyon yöntemlerinin yerini alan TÖE, RV fonksiyonlarının değerlendirilmesinde yaygın olarak kullanılan bir yöntem değildir. RV’ün sistolik ve diyastolik fonksiyonlarının ekokardiyografik olarak değerlendirilmesi onun kompleks geometrik yapıda olması nedeniyle güçtür. Birkaç anatomik segmente ayrılabilen sağ ventrikülün sinüs ve infundibulum olmak üzere başlıca iki komponenti vardır. Elektrofizyolojik çalışmalar sağ ventrikül çıkım yolu aktivasyonunun sistolün geç döneminde olmasına bağlı infundibulum komponenti ile sistol ve diyastolik senkronizasyonun bozulduğunu göstermiştir (73). Biz de bu nedenle RV sistolik fonksiyonunun önemli bir göstergesi olan RVEF değerlendirmesinde TÖE yöntemini kullanmadık. Miyokardiyal performans indeksi (55,57,58,75) ve RV doku Doppleri (62) RV’ün sistolik ve diyastolik fonksiyonlarının değerlendirilmesinde son yıllarda popularite kazanmış yöntemlerdir. Ayrıca radyonüklid anjiyografi ve 3 boyutlu ekokardiyografi de (64,65,66) RV fonksiyonları hakkında değerli bilgiler veren yöntemlerdir. KOAH ve kor pulmonalede RV’de basınç yüklenmesine bağlı olarak zamanla sağ kalp boşluklarında genişleme meydana gelir. Akciğer rezeksiyonlarından sonra geç dönemde 49 pulmoner vasküler yatakta bozulmaya bağlı olarak RV’de oluşan basınç yüklenmesi RV’ün genişlemesine neden olur. İki boyutlu ve Doppler ekokardiografi sağ kalp boşluklarındaki bu genişleme ve PH değerlendirilmesinde kullanılabilir. Biz de çalışmamızda, akciğer rezeksiyonuna bağlı olarak RV’de basınç yüklenmesi ve bununla ilişkili olarak sağ kalp boşluklarında genişlemenin erken postoperatif periyodda başlayıp başlamadığını saptamak için TÖE ile RA ve RV çaplarını ölçtük. Hemodinamik kateterizasyon bulguları ile korele bir şekilde “ki onlar da sağ kalp yetersizliği bulgularının erken dönemde başlamadığını gösteriyordu” sağ kalp boşluklarında akut bir genişleme olmadığını tespit ettik. Akciğer rezeksiyonundan sonra mediastinal kayma ve/veya çekmeye bağlı olarak topografik modifikasyonların ekokardiyografik görüntülemeyi zorlaştırması nedeniyle bu vakalarda TÖE daha uygun bir yöntemdir. Biz bu durumu da göz önüne alarak bu çalışmada TÖE kullanmayı tercih ettik. Yapılan bazı çalışmalarda pnömonektomiden 1 hafta sonra pulmoner vasküler yatağın önemli oranda azalmasına sekonder olarak SPAB’da progresif şekilde artma olduğu gösterilmiştir(76). Bizim çalışmamızda ise ilk 24 saat değerlendirilmiş olup bu süre içinde sadece DPAB anlamlı olarak artmış bulundu. Bununla birlikte invazif yöntemlerle değerlendirdiğimiz RV fonksiyonlarında ilk 24 saat içinde bozulma gösterilemedi ve ekokardiyografik değerlendirmede sağ kalp boşluklarında akut bir genişleme tespit edilmedi. Daha önceki çalışmalarla bizim yaptığımız çalışmanın ortak bir sonucu olarak şunu söyleyebiliriz ki pulmoner vasküler yatağın azalmasına sekonder olarak sağ kalp fonksiyonlarının bozulması operasyon sonrası 24 saatten sonra gelişmeye başlar ve postoperatif 1.hafta sonunda klinik ve ölçümsel olarak saptanabilir hale gelir (76,77,78). Klinik çalışmalar cerrahiden hemen sonra adrenerjik sistem uyarısı ile sağ kalp fonksiyonlarında bozulmanın başladığını göstermiştir(76). Sonuçta RV progresif olarak büyür ve 6 ay içinde önemli bir çapa ulaşır. Venuta ve ark (77) akciğer rezeksiyonundan sonra olguları 4 yıl boyunca izlemişler ve PASB ve RV çaplarının giderek arttığını bildirmişlerdir. PASB’daki artışın, RV’ün serbest duvar hipertrofisinden daha önce geliştiğini bulmuşlardır. Yine aynı çalışmada bu değişimlerin ilk 6 ay içinde hızlı olduğunu daha sonra yavaşlayarak devam ettiğini gözlemişlerdir. Bunu RV yüklenmesine progressif adaptasyon olarak yorumlamışlardır. 50 Foroulis(78) ve Venuta(77)nın çalışmaları bizim çalışmamızla kıyaslandığında bazı durumların yorum gerektirdiği görülmektedir. Şöyle ki biz çalışmamızda pnömonektomi grubunun istatistiksel anlamlılık ifade edecek sayıda olmaması nedeniyle lobektomi ve pnömonektomi gruplarını ayırmaksızın tüm akciğer rezeksiyonu yapılan vakalardaki erken dönem sağ kalp fonksiyonlarını araştırdık. Yapılan bazı çalışmalarda (77,78) lobektomi ve pnömonektomi grupları ayrı ayrı değerlendirilmiştir. Bu çalışmalardan birinde Venuta ve ark(77) sadece pnömonektomi sonrası RV fonksiyonlarının bozulduğunu bulurken Foroulis ve ark(78) lobektomi grubunda da aynı değişimi göstermişlerdir. Bu iki çalışmadan birinde geç dönem sonuçları incelenmiş olup çalışmaların her ikisinde de TTE ile RV fonksiyonları incelenmiştir. Biz ise hem TÖE hem de invazif ölçümler yaparak bunların erken dönem kayıtlarını inceledik. Bizim çalışmamızda PASP’nın erken dönemde artmadığı gözlendi. Foroulis ve ark nın (78) yaptığı çalışmada PASP’daki artışın Venuta ve ark.nın(77) yaptığı çalışmadakindan daha fazla olması çalışma grubundaki hasta sayısının daha fazla olmasına bağlanabilir. Her iki çalışmada da PASP artışı progresif artış göstermiş ve bu artışın postoperatif birinci haftadan sonra olduğu bildirilmiştir. Hipoksinin PH’a neden olan faktörlerden biri olduğu kesin olarak bilinmektedir. Yaptığımız çalışmada PaO2’de TAV sırasında indüksiyon sonrası döneme göre anlamlı bir düşme saptasak da bunun TAV sırasında beklenen bir yanıt olduğunu ve PaO2’deki bu düşmenin hipoksi yaratabilecek düzeyde olmadığını görerek anlamlı kabul etmedik. Solunum fonksiyon testlerinden FEV1 operasyon sonrası dönemde, operasyon öncesi değerlere göre anlamlı olarak azalmasına rağmen akciğer rezeksiyonu tüm olgular tarafından iyi tolere edildi ve hiçbir hastada solunum yetmezliği ile uyumlu bir komplikasyon görülmedi. 51 SONUÇ Biz çalışmamızda akciğer rezeksiyonu sonrası RV fonksiyonlarında operasyonun başlangıcından itibaren ilk 24 saat içindeki erken dönem değişiklikleri araştırdık ve erken dönemde sağ kalp fonksiyonlarında istatiksel olarak anlamlı bir değişiklik olmadığını saptadık. Bu bulgu, yapılan diğer çalışmaların sonuçları ile birlikte değerlendirildiğinde, rezeksiyon sonrası pulmoner vasküler yataktaki değişikliğe sekonder adaptasyon mekanizmasının 1 hafta sonra başladığı ve sağ kalp fonksiyonlarındaki bozulmanın geç dönemde ortaya çıktığı görülmektedir. Bu çalışmada ayrıca, TÖE ile yapılan ölçümlerin invazif kateter ölçüm değerleri ile uyumlu olduğu gözlemlendiğinden, bu yöntemin büyük akciğer rezeksiyonu uygulanan hastalarda peroperatif periyodda RV fonksiyonlarının takibinde özellikle kritik hastalarda iyi klinik sonlanıma katkısı olan yararlı bir yöntem olduğunu düşünüyoruz. 52 F. KAYNAKLAR 1- Boysen PG. Pulmonary resection and postoperative pulmonary function. Chest. 1980; 77: 718-9. 2- Capewell S, Sankaran R, Lamb D. et al. Lung cancer in lifelong non-smokers. Edinburgh Lung Cancer Group. Thorac 1991;46: 565-8. 3- Boysen PG, Block Ai, Moulder PV. Relationship between preoperative pulmonary function tests and complications after thoracotomy. Surg Gynecol. Obstet. 1981; 152: 813-5. 4- Brindley GV, Walsh RE, Schnarr WT, et al. Pulmonary resection in patients with impaired pulmonary function. Surg Clin North Am. 1982; 62:199-214 5- Cannon D, Kalso EJ, Sykes MK. Effects of the pattern of ventilation and of an increase in cardiac output on the distribution of blood flow to a hypoxic lung lobe. Br J Anaesth. 1988; 60:81-90. 6- Cannon D, Kalso EJ, Burchardi H, Sykes MK. Effects of increased cardiac output on pulmonary blood flow distribution during lobar ventilation hypoxia and collapse. Br J Anaesth. 1988; 60:430-8. 7- Benumof JL, Austine SD, Gibbons IA. Halothane and isoflurane on’ slightly impair arterial oxgenation during one lung ventilation in patients undergoing thoracotomy. Anesthesio1ogy. 1957; 67: 910-5. 8- Bjertnaes L, Hauge A, Kri M. Hypoxia-induced pulmonary vasoconstriction: effects of fentanyl following different routes of administration. Acta Anaesthesiol. Scand. 1980; 24: 53-7. 9- Cohen E, Eisenkraft JB. Thys DM. et al. Oxygenation and hemodynamic changes during one-lung ventilation: effects of CPAP, PEEP and CPAP/PEEP. J Cardiothorac. Anesth. 1988; 2;34-40. 10- Tuğrul M: Toraks cerrahisinde anestezi. Türk Anestezi Reanimasyon Cemiyeti Mecmuası. 1998; 26: 103-9. 11- Cohen E, Eisenkraft JB. Positive end-expiratory pressure during one-lung ventilation improves oxygenation in patients with 1ow arterial oxygen tensions. J Cardiothorac. Vasc. Anesth. 1996; 10:578-82. 53 12- Dechman GS, Chartrand DA, Ruiz-Neto PP, et al. The effect of changing endexpiratory pressure on respiratoty system mechanics in open-and closed-chest anesthetized , paralyzed patients. Anesth Analg. 1995; Aug 81:279-86. 13- Fielding JE, Phenow KI. Health effects of involuntary smoking. N.Engl. 3 Med. 1988; 319 :1452-60. 14- Froese AB, Bryan AC. Effects of anesthesia and paralysis on diaphragmatic mechanics in man. Anesthesiology. 1974; 41:242-55. 15- Kates RA, Zaidan IR, Kaplan JA: Esophageal lead for intraoperative electrocardiographic monitoring. Anesth Analg. 1982; 61:781 -5. 16- Benumof JL, Alfery DD. Anesthesia for Thoracic Surgery in Anesthesia. Miller RD (ed). Churchill Livingstone, 5 ed. USA 2000, 1665-752. 17- Cooper JD. Patterson GA. Lung volume reduction surgery for severe emphysema. Semin. Thorac.Cardiovasc.Surg. 1996; 8:52-60. 18- Corssen G, Gutierrez J, Reves JG, et al. Ketamine in the anesthetic management of asthmatic patients. Anesth Analg. 1972; 51:588-96. 19- Gedeon A, Forslund L, Hedenstierna G, Romono E. A new method for noninvasive bedside determination of pulmonary blood flow. Med.& Bio. Cong.&Comput. 18:4118, 1980. 20- Jaffe MB. Cardiac output measurement overview. Technical Report 9804 Rev,1-19, 2000. 21- Taylor SH. Measurement of cardiac output in man. Proc. Royal Soc. Med. 1966;59: 35- 53 22- Kadota, CT. Reproducibility of thermodilution cardiac output measurements. Heart Lung. 1986;15:618-22. 23- Carpenter JP, Nair S, Staw L. Cardiac output detemination: thermodilution versus a new computerized Fick Method. Crit. Care Med. 1985;13:576-9. 24- Kyoku I, Yolata M. Measurement of cardiac output by Fick Method using CU2 analyzer. Servo 930, Jap. J. Thor. Surg 1988;41:966-70. 25- Kukulski T, Hubbert L, Arnold M, Wranne B, Hatle L, Sutherland GR. Normal regional right ventricular function and its change with age: a Doppler myocardial imaging study. J Am Soc Echocardiog. 2000;13:194-204. 26- Dias CA, Assad RS, Caneo LF, Abduch MC, Aiello VD, Dias AR, Marcial MB, Oliveira SA. Reversible pulmonary trunk banding, II: an experimental model for rapid pulmonary ventricular hypertrophy. J Thorac Cardiovasc Surg. 2002;124:999-1006. 54 27- Chen EP, Craig DM, Bittner HB, Davis RD, Van Trigt. Pharmacological strategies for improving diastolic dysfunction in the setting of chronic pulmonary hypertension. Circulation. 1998;97:1606-1612. 28- Louie EK, Lin SS, Reynertson SI, Brundage BH, Levitsky S, Stuart S. Pressure and volume loading of the right ventricle have opposite effects on left ventricular ejection fraction. Circulation. 1995;92:819-824. 29- Shapiro BP, Nishimura RA, McGoon MD, Redfield MM. Diagnostic dilemmas: diastolic heart failure causing pulmonary hypertension, pulmonary hypertension causing diastolic dysfunction. Adv Pulmon Hypertens. In pres. 30- D’Alonzo GE, Barst RJ, Ayres SM, Bergofsky EH, Brundage BH, Detre KM, Fishman AP, Goldring RM, Groves BM, Kernis JT, et al. Survival in patients with primary pulmonary hypertension: results from a national prospective registry. Ann Intern Med 1991;115:343-349. 31- Chin KM, Nick HS, Rubin LJ. The right ventricle in pulmonary hypertension. Coron Art Dis. 2005;16:13-18. 32- Bristow MR, Zisman LS, Lowes BD, Abraham WT, Badesch DB, Groves BM, Voelkel NF, Lynch DM, Quaife RA. The pressure-overload right ventricle in pulmonary hypertension. Chest. 1998;114:101S-106S. 33- Boxt LM, Katz FJ, Kolb T. Direct quantitation of right and left ventricular volumes with nuclear magnetic resonance imaging in patients with primary pulmonary hypertension. J Am Coll Cardiol. 1992;19:1508-1515. 34- Quaife RA, Chen MY, Lynch D, Badesch DB, Groves BM, Wolfel E, Robertson AD, Bristow MR, Voelkel NF. Importance of right ventricular end-systolic regional wall stres in idiopathic pulmonary hypertension: a new method for estimation of right ventricular wall stres. Eur J Med Res. 2006;11:214-220. 35- Leuchte HH, Holzapfel M, Baumgartner RA, Ding I, Neurohr C, Vogeser M, Kolbe T, Schwaiblmair M, Behr J. Clinical significance of brain natriuretic peptide in primary hypertension. J Am Coll Cardiol. 2004;43:764-770. 36- Yap LB. B-type natriuretic peptide and the right heart. Heart fail Rev. 2004;9:99-105. 37- Torbicki A, Kurzyna M, Kuca P, Fijalkowska A, Sikora J, Florczyk M, Pruszczyk P, Burakowski J, Wawrzynska L. Detectable serum cardiac troponin T as a marker of poor prognosis among patients with chronic precapillary pulmonary hypertension. Circulation. 2003;108:844-848. 55 38- Simonneau G, Galie R, Rubin LJ, Langleben D, Seeger W, Domenighetti G, Gibbs S, Lebrec D, Speich R, Beghetti B, Rich S, Fishman A. Clinical classification of pulmonary hypertension. J Am Coll Cardiol. 2004;43:5S-12S. 39- Bernheim D. De l’asystole veineuse dons l’hypertropie du coeur gauche par stenose concomitante du ventricule droit. Rev Med (Paris). 1910;30:785. 40- Rigolin VH, Robiolo PA, Wilson JS, Harrison JK, Bashore TM. The forgotten chamber: the importance of the right ventricle. Cath CV Diag. 1995;35:18-28. 41- Star I, Jeffers WA, Meade RH. The absence of conspicuous increments of venous pressure after severe damage to the right ventricle of the dog, with discussion of the relation between clinical congestive heart failure and heart disease. Am Heart J. 1943;26:291-301. 42- Reeves JT, Groves BM. Approach to the patient with pulmonary hypertension. In: Weir EK, Reeves JT, eds. Pulmonary hypertension. Mt Kisco, New York: Futura Publishing Company Inc; 1984:1-44. 43- Setaro JF, Cleman MW, Remetz MS. The right ventricle in disorders causing pulmonary venous hypertension. Cardiol Clin. 1992;10:165-183. 44- Klima UP, Guerrero JL, Vlahakes GJ. Myocardial perfusion and right ventricular function. Ann Thorac Cardiovasc Surg. 1999;5:74-80. 45- Shah PK, Maddahi J, Staniloff HM, Ellrodt AG, Pichler m, Swan HJ, Berman DS. Variable spectrum and prognostic implications of left and right ventricular ejection fraction in patients with and without clinical heart failure after acute myocardial infarction. Am J Cardiol. 1986;58:387-393. 46- Mendes LA, Dec GW, Picard MH, Palacios IF, Newell J, Davidoff R. Right ventricular dysfunction:an independent predictor of adverse outcome in patients with myocarditis. Am Heart J. 1994;128:301-307. 47- Juilliere Y, Barbier G, Feldmann L, Grentziger A, Danchin N, Cherrier F. Additional predictive value of both left and right ventricular ejection fractions on long-term survival in idiopathic dilated cardiomyopathy. Eur Heart J. 1997;18:276-280. 48- Lewis JW, Webber JD, Suttton LL, Chesoni S, Currry CL. Discordance in degree of right and left ventricular dilatation in patients with dilated cardiomyopathy: recognation and clinical implications. J. Am Coll Cardiol. 1993;21:649-654. 49- La Vecchia L, Paccanora M, Bonanno C, Varotto L, Ometto R, Vincenzi M. Left ventricular versus biventricular dysfunction in idiopathic dilated cardiomyopathy. Am J Cardiol. 1999;83:120-122. 56 50- Karatasakis GT, Karagounis LA, Kalyvas PA, Manginas A, Athanassopoulos GD, Aggelakas SA, Cokkinos DV. Prognostic significance of echocardiographically estimated right ventricular shortening in advanced heart failure. Am J Cardiol. 1998;82:329-334. 51- Di Salvo TG, Mathier M, Semigran MJ, Dec GW. Preserved right ventricular ejection fraction predicts exercise capacity and survival in advanced heart failure. J. Am Coll Cardiol. 1992;25:1143-1153. 52- Ghio S, Gavazzi A, Campana C, Inserra C, Klersy C, Sebastiani R, Arbustini E, Recusani F, Tavazzi L. Independent and additive prognostic value of right ventricular systolic function and pulmonary artery pressure in patients with chronic heart failure. J. Am Coll Cardiol. 2001;37:183-188. 53- Sun JP, James KB, Yang XS, Solnkhi N, Shah MS, Arheart KH, Thomas JD, Steward WJ. Compariso of mortality rates and progression of left ventricular dysfunction in patients with idiopathic dilated cardiomyopathy and dilated versus nondilated right ventricular cavities. Am J Cardiol. 1997;80:1583-1587. 54- Ghio S, Recusani F, Klersy C, Sebastiani R, Laudisa ML, Campana C, Gavazzi A, Tavazzi L. Prognostic usefulness of the tricuspid annular plane systolic excursion in patients with congestive heart failure secondary to idiopathic or ischemic dilated cardiomyopathy. Am J Cardiol. 2000;85:837-842. 55- Meluzin J, Spinarova L, Hude P, Krejci J, Kincl V, Panovsky R, Dusek L. Prognostic importance of various echocardiographic right ventricular functional parameters in patients with symptomatic heart failure. J Am Soc Echocardiogr. 2005;18:435-444. 56- Meluzin J, Spinarova L, Dusek L, Toman J, Hude P, Krejci J. . Prognostic importance of right ventricular function assessed by Doppler tissue imaging. Eur J Echo. 2003;4:262-271. 57- Tei C, Dujardin KS, Hodge DO, Bailey KR, McGoon MD, Tajik AJ, Seward SB. Doppler echocardiographic index for assessment of global right ventricular function. J Am Soc Echocardiogr. 1996;9:838-847. 58- Yeo TC, Dujardin KS, Tei C, Mahoney DW, McGoon MD, Seward JB. Value of a Doppler-derived index combining systolic and diastolic time intervals in predicting outcome in primary pulmonary hypertension. Am J Cardiol. 1998;81:1157-1161. 57 59- Pai RG, Bansal RC, Shah PM. Determinants of the rate of right ventricular pressure rise by Doppler echocardiography: potential value in the assessment of right ventricular function. J Heart Valve Dis. 1994;3:179-184. 60- Bustamante-Labarte M, Perrone S, De La Fuente RL, Stutzbach P, De La Hoz RP, Torino A, Favaloro R. Right atrial size and tricuspid regurgitation severity predict mortality or transplantation in primary pulmonary hypertension. J Am Soc Echocardiogr. 2002;15:1160-1164. 61- Hoeper M, Tongers J, Leppert A, Baus S, Maier R, Lotz J. Evaluation of right ventricular performance with a right ventricular ejection fraction thermodilution catheter and MRI in patients with pulmonary hypertension. Chest. 2001;120:502-507. 62- Urheim S, Cauduro S, Frantz R, McGoon M, Belohlavek M, Miller M, Bailey K, Seward J, Tajik JAbraham TP. Relation of tissue displacement and strain in invasively determined right ventricular stroke volume. Am J Cardiol. 2005;96:1173-1178. 63- Raymond RJ, Hinderliter AL, Willis PW, Ralph D, Caldwell EJ, Williams W, Ettinger NA, Hill NS, Summer WR, de Boisblanc B, Schwartz T, Koch G, Clayton LM, Jobsis MM, Crow JW, Long W. J Am Coll Cardiol. 2002;39:1214-1219. 64- Gorcsan J, Murali S, Counihan PJ, Mandarino WA, Kormos RL. Myocardial disease: right ventricular performance and contractile reserve in patients with severe heart failure: assessment by pressure-area relations and association with outcome. Circulation. 1996;94:3190-3197. 65- Kontsam MA, Cohen SR, Salem DS, Conlon TP, Isner JM, Das D, Zile MR, Levine HJ, Kahn PC. Comparison of left and right ventricular end-systolic pressure-volume relations in congestive heart failure. J Am Coll Cardiol. 1985;5:1326-1334. 66- Greyson C, Xu Y, Lu L, Schwartz GG. Right ventricular pressure and dilation during pressure overload determines dysfunction after pressure overload. Am J Physiol. 2000;278:H1414-H1420. 67- Lucreziotti S, Gavazzi A, Scelsi L, Inserra C, Klersy C, Campana C, Ghio S, Vanoli E, Tavazzi L. Five-minute recording of heart rate variability in severe chronic heart failure: correlates with right ventricular function and prognostic implications. Am Heart J. 2000;139:1088-1095. 68- Konstadt S, Shernan S, Oka Y. Clinical Transesophageal Echocardiography. 2003 by Lippincott Williams & Wilkins PA 19106 USA. 69- Star WA, Jeffers and RH. Maede. The absence of conspicuous increments of venous pressure after severe damage to the right ventricle of the dog, with a discussion of 58 the relation between clinical congestive failure and heart disease. Am Heart J. 1943;26: 291–302. 70- Brooks H, Kirk ES, Vokonas PP, Urshel CW and Sonnenblick EH. Performance of the right ventricle under stress: relation to the right coronary flow. J Clin Invest. 1971;50: 2176–2182. 71-Hoffman MJ, Greenfield LJ, Sugarman HJ, and Tatum JL. Unsuspected right ventricular dysfunction in shock and sepsis. Ann Surg 1983;197:307–317. 72-Amar D, Burt ME, Raistacher N, Reinsel RA, Ginsberg RJ and Wilson RS. Value of perioperative Doppler echocardiography in patients undergoing major lung resection. Ann Thorac Surg.1996;61:516–520. 73-Geva T, Powell AJ, Crawford EC, Chung T. and Colan SD. Evaluation of regional differences in right ventricular systolic function by acoustic quantification echocardiography and cine magnetic resonance imaging. Circulation. 1998;98:339– 345. 74-Silverman NH and Hudson S. Evaluation of right ventricle volume and ejection fraction in children by two dimensional echocardiography. Pediatr Cardiol 1983;4:197–203. 75-Ozdemir K, Balcı S, Duzenli MA, Can I, Yazıcı M, Aygul N, Altınkeser BB, Altıntepe L. Effect of Preload and Heart Rate on the Doppler and Tissue Doppler-Derived Myocardial Performance Index. Clin Cardiol 2007;30:342-3. 76-Hsia CCW, Carlin JI, Cassidy SS, Ramanathan M and Johnson Jr. RL. Hemodynamic changes after pneumonectomy in the exercising foxhound. J Appl Physiol. 1990;69:51–57. 77-Venuta F, Sciomerb S, Andreettia C, Anilea M, De Giacomoa T, Rollaa M, Fedeleb F and Colonia GF. Long-term Doppler echocardiographic evaluation of the right heart after major lung resections. Eur J Cardiothorac Surg. 2007;32:787-90. 78-Foroulis CN, Kotoulas CS, Kakouros S, Evangelatos G, Chassapis C, Konstantinou M, Lioulias AG. Study on the late effect pneumonectomy on right heart pressures using Doppler echocardiography. Eur J Cardio-Thorac Surg. 26(2004):508-514. 59