Solunum Sistemi Acilleri
advertisement

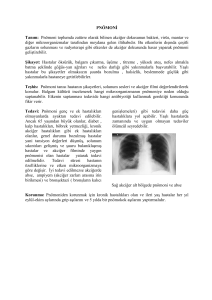
Solunum Sistemi Acilleri Prof.Dr.Eyüp Sabri Uçan Dokuz Eylül Üniversitesi Tıp Fakültesi, İzmir Dispne Yeni gelişen akut dispne Astım atağı Pulmoner emboli Spontan pnömotoraks Akciğer ödemi Pnömoni ARDS Toraks travması Plörezi Atelektazi Pulmoner hemoraji Üst hava yolu obstrüksiyonu Dispne Kronik dispne üzerine gelişen akut dispne KOAH akut alevlenme Kronik kalp hastalıkları İnterstisyel akciğer hastalıkları Tekrarlayan mikroemboliler Göğüs deformitesi Solunum kas hastalıkları Wheezing Yaygın Fokal Astım Kalp yetmezliği KOAH Bronşiolit Pulmoner emboli Sarkoidoz Mukus tıkaç Endobroşiyal tümör Endobronşiyal tbc Bronşa dıştan bası Stridor ÜHY obstrüksiyonu Yabancı cisim ÜHY infeksiyonları Travma Anaflaksi Koroziv madde içimine bağlı larenks ödemi Siyanoz Düşük PaO2 Akciğer hastalıkları Kalp hastalıkları Akciğer ödemi, şantlı kalp hastalıkları Santral sinir sistemi KOAH,astım,DIAF,ARDS,PE İskemi, enfarkt, solunumun santral depresyonu Normal PaO2 Düşük SaO2 Doğumsal:methemoglobinemi Edinsel: ilaçlar, kimyasallar Normal SaO2 Periferik staz Yaygın: hipotansiyon, azalmış kardiyak debi,artmış vizkozite Lokal :VCSS,Reynaud Göğüs ağrıları Kas iskelet Plevral Mİ, perikardit, aort disseksiyonu, özefajit, özefagus rüptürü, trakeobronşit Subdiyafragmatik Pnömoni,plörezi,emboli, plevra tm,perikardit, kod fraktürleri, Dressler sendromu Retrosternal Travma, Tietze sendromu, Herpes zoster, kırıklar, aktinomikoz, tümör Gastrit, kolesistit, pankreatit, subfrenik abse Atipik MVP, sarkoidoz Hemoptizi İnfeksiyonlar Tümörler Bronş kanseri, metastatik kanserler, adenom Alveolar hemoraji Pnömoni, TB, akciğer absesi, bronşektazi, fungus(IPA, aspergilloma) Vaskülitler, GoodPasture sendromu, Wegener, Behçet, SLE, ilaçlar Travmalar AV malformasyonlar Emboli Mitral stenoz Hemoptizi Damar yolu Hava yolu açıklığı Selektif entübasyon, Carlens tüpü Kanayan tarafa yatırmak Acilen FOB Fogarty kateteri Endobronşiyal tm: Argon plazma Bronşiyal arter embolizasyonu Cerrahi Masif hemoptizi NE YAPARSINIZ ? 1. Acil lobektomi 2. Transamine amp + sedatif 3. Selektif sağ entübasyon 4. Argon plazma koterizasyon 5. Bronşiyal arter embolizasyonu Masif hemoptizi 1. 2. 3. 4. 40 yaşında erkek hasta Ankilozan spondilit tanılı Sağ apikal kaviter lezyonlar Kavite içinde fungus topu FOB: sağ üst lobdan yoğun kanama NE YAPARSINIZ ? Bronşiyal arter embolizasyonu Transamine + antitüssif Acil cerrahi FOB: Fogarty kateteri Ş.A. 35 y, K Tekstilci( 2 yıl öncesine kadar kumlamacılık yapmış) Sigara:17 paket-yıl 2 ay önce pnömoni , Akut bronşit 2 kez C/S YAKINMALAR Depremde geceyi sokakta geçirmiş 2 gün sonra Ani başlayan Öksürük Nefes darlığı Çarpıntı Yaygın kas ağrıları Titreme Halsizlik Baş ağrısı FİZİK MUAYENE: Nabız:88/dk TA:110/70 mm-Hg VI: 38,7 oC SS:28 Genel durum bozuk Anemik görünümde,dispneik,taşipneik Sırttan dinlemekle sağda daha yaygın olmak üzere bilateral raller LABORATUVAR: Hb:7,3 Htk:22,2 BK:8,7 PNL:% 79 Plt:244 CRP:17,2 ESH:108 BUN:8 Krea:0,6 Arteryel kan gazı: pH:7,47 PO2:42 PCO2:32 HCO3:23 SaO2: % 81 8 lt/dk O2 Periferik yayma: Toksik granüller Hipokromi Sola kayma TANINIZ NEDİR ? 1. 2. 3. 4. 5. Ağır toplum kökenli pnömoni ARDS Sepsis Diffüz alveolar hemoraji Akut silikozis NE YAPARSINIZ ? Entübasyon + MV FOB: BAL FOB: BAL + TBB Antibiyotik tedavisine KS eklerim Entübasyon + MV(ARDS modlarında) DAH (BAL) 1 gr/g KS 5 gün sonra Arteryel kan gazı: pH:7,44 PO2:84 PCO2:32 HCO3:22 SaO2:96 O2 ‘siz Anaflaksi Tip 1 aşırı duyarlık Ani dispne, ürtiker, hırıltı, larenks ödemi Şok, ölüm Allerjen teması kesilmesi İM adrenalin(20 dk ara ile 2-3 kez) İM/İV antihistaminik İV steroid Oksijen Teofilin Dopamin RADS Önceden astım öyküsü yok İrritan madde ile yoğun temas İlk 24 saatte semptomlar Akut astım atağı Bronş aşırı duyarlılığı Kısa etkili beta 2 agonist Steroid Teofilin Oksijen CO zehirlenmesi Kokusuz, renksiz, tatsız bir gaz Organik veya petrol ürünleri yetersiz yanması COHb oluşumu Aynı ortamdaki kişilerde benzer semtomlar COHb düzeyi semptomlarda belirleyici < 10 10-20 20-30 30-50 50-60 > 60 asemptomatik baş ağrısı, göğüs ağrısı güçsüzlük, görme bozukluğu bulantı, kusma, bilinç bozukluğu, taşipne, taşikardi senkop, konvulsiyon, koma solunum depresyonu, ölüm CO zehirlenmesi Öykü PaO2 normal SaO2 normal Ayırıcı tanı: Diabet, üremi, opiat alımı İlk 4 saat kritik: %100 oksijen Hiperbarik oksijen Aspirasyon Katı Çekirdek, türban iğnesi, kemik/biftek Asfiksi Dispne, öksürük, hırıltı Apne, syanoz, solunum çabası Heimlich manevrası Lokalize ronküs FOB Sıvı Kimyasal pnömonitis, trakeobronşit Pnömoni, abse Suda boğulma Yaz ayları, hafta sonları, genç erkekler Tatlı su Hipotonik İyon dengesizliği Tuzlu su Hipertonik Servikal travma Laringospazm: düşük volümler Suda boğulma Bilinç Hava yolu Kalp atımı Ağız içinde yabancı cisim Hiperekstansiyondan kaçınmak CPR Boyunluk Oksijen Suda boğulma Glasgow Koma Skalası ARDS riski Kan gazı/satürasyon Akciğer grafisi Damar yolu Oksijen İV sıvı(aldığı-çıkardığı) Destek tedavisi Gözler (E) Spontan açık İstendiğinde açılabilir Ağrılı uyaranla Motor(M) Spontan/istekle hareket Ağrılı uyaranla Açılabilir Açılmaz Lokalize eder Global fleksiyon Fleksör yanıt Ekstansör yanıt Hiç yanıt yok Konuşma(V) Açık seçik konuşma Şaşkın konuşma Ağrılı uyaranla Ağrıya reaktif kelimeler Anlamsız sesler Hiç ses çıkarmaz 4 3 2 1 6 5 4 3 2 1 5 4 3 2 1 Dekompresyon Derinlerde Serbest azot Eklem ağrıları, cilt altı kanamaları, duyu kusuru, refleks kayıpları, parapleji, hava embolisi Kapalı boşluklar: yüksek basınca maruziyet Panikle yukarı hızla çıkmak pnömotoraks, pnömomediastinum, otit, kulakta barotravma Rekompresyon İstanbul Tıp GATA Haydarpaşa Bodrum İzmir DKK Dağ hastalığı Akut, kronik 2500 metreden daha yukarı Yüksek irtifa akciğer ödemi Hipoksemi Dispne Hipotermi Diürezin azalması Baş ağrısı Dağ hastalığı Korunma Konaklama Yavaş tırmanma Tuz, alkol ve egzersiz kısıtlanması Asetozolamid Deksametazon Tedavi Primer Daha alçak irtifaya inmek Sekonder Hafif : istirahat, asetaminofen, asetozolamid Orta : istirahat, deksametazon, asetozolamid Ağır : oksijen, deksametazon, asetozolamid, diüretikler, Ca kanal blokerleri, morfin, hiperbarik oda Solunum yetmezliği Hipoksemik Akut akciğer ödemi, ARDS, ağır pnömoni, DIAF,DAH, masif plörezi,atelektazi, emboli, pnömotoraks Altta yatan hastalığın etkin tedavisi, oksijen Hiperkapnik Astım akut atak, KOAH akut atak, ÜHY obstrüksiyonu, solunum kas hastalıkları, santral solunum depresyonu, uyku apne sendromu, son dönem DIAF, yaygın bronşektazi Altta yatan hastalığın etkin tedavisi, oksijen, NIMV(BİPAP), IMV ARDS Predispoze neden Bilateral diffüz akciğer infiltrasyonu PaO2 / FiO2 < 200 200 – 300 : ALI pwp < 18 mmHg Altta yatan hastalığın tedavisi IMV : PEEP Düşük TV, yüksek frekans Hafif hiperkapni I/E : 1/1 Pron pozisyon Acil Başvuru Şiddetli akut dispne Taşipne Ortopne Pembe köpüklü balgam TANINIZ NEDİR: 1. ARDS 2. Kalp yetmezliği 3. Ağır pnömoni 4. Toksik gaz inhalasyonu Kalp yetmezliği : akut akciğer ödemi Kalp hastalığı öyküsü Diyastolik kalp yetmezliği, Kapak hastalığı, HT, AMİ, PE Dispne, taşipne, ortopne, syanoz Bilateral raller, S3 gallop ritmi, plörezi EKO, grafi, EKG,AKG Tedavi : Oksijen, Frusemid: 2-4 ampul Nitroprussid(niprus): 0.5 mcg/kg/dk Nitrogliserin(perlinganit): 10 mcg/dk Dopamin(Glidop): 2 mcg/kg/dk Digoksin Morfin : 10 mg ampul sulandırılıp yavaş IV Teofilin Ağır astım atağı İstirahatte bile dispne, ortopne, konuşma güçlüğü, yardımcı solunum kaslarının kullanımı, inspiryum ve ekspiryumda wheezing, ronküsler, sessiz akciğer, bilinç kaybı Pulsus paradoksus > 25 mmHg Nabız > 120 Solunum sayısı > 30 PEF < % 50 SaO2 < % 91 PaO2 < 60 mmHg PaCO2 > 45 mmHg Ağır astım atağı Oksijen: Kısa etkili beta 2 agonistler 120-180 mg/gün İpratropium bromid İlk 1 saat: nebülizatör/spacer ile 20 dk ara ile 1-4 saat ara ile Prednisolon Sat >%90 İlk saatte 3 kez, daha sonra 4 saat ara ile Teofilin : 6 mg/kg 30 dk infüzyon, idame: 0.5 mg/kg/saat KOAH akut atak Evde, hastanede, yoğun bakımda IV Çok Ağır GOLD 2003 III Ağır O Risk Grubu I Hafif II Orta FEV1/FVC < %70 FEV1>%80 %80>FEV1>%50 %50>FEV1>%30 FEV1<%30 Sürekli Oksijen Tedavisi, Cerrahi Değerlendirme Sık Atakta İnhaler Kortikosteroid Düzenli Bir veya Daha Fazla Uzun Etkili Bronkodilatör,Rehabilitasyon Gerektiğinde Kısa Etkili Bronkodilatör Risk Faktörlerinden Uzaklaşma, Grip Aşısı KOAH’da alevlenme KOAH’lı bir hastanın stabil durumunda, normal günlük değişikliklerin ötesinde, akut başlangıçlı ve düzenli tedavide değişiklik gerektirecek boyutta, sürekli bir bozulmanın varlığıdır. Hafif alevlenme: Evde tedavi Orta şiddetli alevlenme: Poliklinikte tedavi Şiddetli alevlenme: Hastanede tedavi (Rodrigues-Roisin. Chest 2000; 117: 398S) kronik bronşitin akut alevlenmesi Anthonisen NR, Ann Intern Med 1987;106:196-204 Tip 1 (ağır): 3 kriterin de varlığı: dispnede artış balgam volümünde artış balgam pürülansında artış kronik bronşitin akut alevlenmesi Anthonisen NR, Ann Intern Med 1987;106:196-204 Tip 2 (orta): 3 kriterden 2’sinin varlığı Tip 3 (hafif): 3 kriterden 1’inin varlığı + aşağıdakilerden en az birinin eklenmesi son 5 günde ÜSYE başka nedenle ilişkili olmayan ateş wheezing artışı öksürük artışı solunum sayısında veya nabızda %20 artış, Balgam pürülansı Kültür pozitifliği Pürülans %84 %38 Duyarlılık varsa yoksa %94 Özgünlük %77 Stockly ,Chest 2000;117:1638 Etkenler akut alevlenmelerde %80 infeksiyöz %40-50 bakteriler, %30 virusler, %5-10 atipik bakteriler Çekirdek etkenler: H.influenzae, S.pneumoniae, M.catarrhalis FEV1 <%35 : P. aeruginosa, Enterobactericeae kronik bronşitin akut alevlenmesi: yüksek riskli grup Yaş > 65 FEV1 < % 50 Sık akut atak > 4 / yıl Eşlik eden hastalıklar:kalp hastalığı Hastalık süresi Yapısal akciğer hastalığı Oksijen kullanımı Sistemik KS kullanımı Sethi, IDCNA 2004;18: 861–82 70 60 50 40 Grup 1 Grup 2 Grup 3 30 20 10 0 Stage I Stage II Stage III Stage I : FEV1 > % 50; Stage II: FEV1 % 50 - % 35 ; Stage III: FEV1 < % 35 Grup 1: S.pneumoniae ve Gram(+) bakteriler; Grup 2: H.influenzae ve M.catarrhalis; Grup 3: Pseudomonas aeruginosa ve Enterobacteriaceae Eller, Chest 1998;113:1542 90 80 70 60 50 40 30 GNB 3 bkt 20 10 0 <800 <900 <1000 <1100 <1200 Sayıner A. Chest 1999; 115: 1481 Tedavi Soto F, COPD 2003;9:117-24 ERS/ATS COPD Guidelines; ERJ 2004;6:932-44 Bronkodilatör Kısa etkili beta 2 agonist, ipratropium bromid,teofilin Oksijen: 2-3 lt/dk (Sat O2 > % 90) Steroid : 10 -14 gün Antibiyotikler Mukolitikler : sadece akut ataklarda Fizyoterapi NIMV, IMV : hiperkapni varsa KOAH alevlenme (Dispne ↑, Balgam miktarı ↑, Pürülans ↑) Hafif 1/3 Antibiyotik yok Basit KOAH Orta veya Şiddetli 2-3/3 Komplike KOAH (en az 1’i) (FEV1 < 50%, eşlik eden kalp hast, > 3 atak/son yıl, 3 ay içinde ab kullanımı) Basit KOAH Komplike KOAH • Makrolid (azithromycin, clarithromycin), • Ketolid (telithromycin), • Sefalosporin (cefuroxime, vb), • Doksisiklin • FQ (moxifloxacin,gemifloxacin, gatifloxacin, levofloxacin), • Amoxicillin/clavulanate, • * Pseudomonas riski varsa, ciprofloxacin ve balgam kültürü 72 saatte yetersiz yanıt veya kötüleşme Yeniden değerlendir - balgam kültürü Sethi, IDCNA 2004;18: 861–82 Dispne Göğüs ağrısı Taşipne Şok Tanınız nedir ? 1. 2. 3. 4. 5. ARDS Yabancı cisim aspirasyonu Aort disseksiyonu Pnömotoraks Pulmoner emboli Bu hastada Acil Serviste tanıda ilk seçenek? 1. 2. 3. 4. 5. Spiral BT anjiografi D – dimer V/Q sintigrafisi EKO Troponin PE Grafi : EKG : Hemidiyafragma yüksekliği disk atelektazileri Kama tarzında infiltrasyon Westermark bulgusu Normal grafi Sağ ventrikül zorlanma bulguları Normal AKG: SaO2 < % 90, PA-aO2 gradiyentinde artma Normal PE Laboratuar Plasma D-Dimer Tayini Kardiyak Troponin Seviyesi Yüksek klinik olasılıkta istenmemeli Sensitivite % 87 – 98 Spesifite düşük Yanlış negatif: subsegmental PE SimpliRED, ELİSA(Vidas) Normal D-dimer + orta/düşük klinik olasılık: PE dışlanabilir Akut major PE Kötü prognoz EKO/TOE Akut major PE Fibrinolitik tedavi ? Görüntüleme yöntemleri V/Q Sintigrafisi % 85 33 16 9 0-1 DVT Görüntülenmesi Yüksek Orta Düşük Çok düşük Normal Tek negatif USG : yetersiz olabilir Pozitif olması : tanıyı destekler, tedavi süresi BTPA Pulmoner Anjiyografi Altın standart Sorunlar: Subsegmental, yorum farklılıkları PE tedavi Heparin (UFH) LMWH 80 U/kg bolus 18 U/kg/saat sürekli infüzyon APTT : 2-2.5 kat Gebelerde tercih edilmeli Tek/iki doz farklı değil Aralarında farklılık gösterilen çalışma yok Enoxaparin, Nadroparin, Dalteparin,Tinzaparin En az 5 gün Kumadin PE tanısı konulduğunda Geçici nedenler İlk idyopatik atak Diğer INR Major kanama Mortalite 6 hafta 3 ay 6 ay 2-3 (ca:3 - 3.5) %3 % 0.5 PE tedavi Fibrinolitik Major PE Ani hastane ölümü Şok, sağ ventrükül dilatasyonu, septumda sola itilme, TY, PH Streptokinaz : 250000 IV,100000 U/saat, 12-24 saat Ürokinaz : 4400 U/kg, 12 saat TPA : 100 mg /2 saat Embolektomi Major PE Fibrinolitik kontrendikasyonu Büyük trombüs ABD’de ölüm nedenleri:TKP ABD 1980 - 1992 6. ölüm nedeni 4 milyon olgu/yıl 600 000 hastane yatışı yaşlılarda infeksiyon nedenli ölüm 6 kat fazla solunum sistemi infeksiyonlarından ölümde son 12 yılda %20 artma 5 - 11 / 1000 çocuklar, yaşlılar, erkekler, zenciler Pinner RW, JAMA 1996;275:189-93 Mandell, CID 2000;31:383-421 PORT çalışması; skorlar (PSI) Fine MJ, NEJM 1997;336:243-50 yaş (kadınsa - 10) bakım evinde kalmak kanser varlığı karaciğer hst konj.kalp yetmezliği serebrovasküler hst böbrek hst + + + + + + + yaş 10 30 20 10 10 10 PORT çalışması; skorlar (PSI) Fine MJ, NEJM 1997;336:243-50 mental fonk. değişim solunum sayısı > 30 sistolik kan basıncı< 90 vücut ısısı < 350C veya > 400C nabız > 125 /dk + + + + + 20 20 20 15 10 PORT çalışması; skorlar (PSI) Fine MJ, NEJM 1997;336:243-50 pH < 7.35 BUN > 30 Na < 130 şeker > 250 mg Htc < % 30 PaO2 < 60 mmHg plörezi + + + + + + + 30 20 20 10 10 10 10 PORT/MEDIS çalışması;skorlar Fine MJ, NEJM 1997;336:243-50 Risk sınıfı hasta I II ( < 70 ) III (71 - 90) IV (91 - 130) V (>130) toplam sayısı % mortalite 772 / 3034 0.1 /0.1 477 / 5778 0.6/ 0.6 326 / 6790 0.9/ 2.8 486 / 13104 9.3 / 8.2 226 / 9333 27 / 29.2 2287 / 38039 5.2 / 10.6 pnömoni ve yaşlılık 30 günlük mortaliteyi anlamlı olarak azaltanlar: 1. ilk 8 saatte ab başlanması : % 15 2. ilk 24 saatte hemokültür : % 10 Meehan TP, JAMA 1997;278:2080-4 TKP Neill AM, Thorax 1996;51:1010-6 mortalite 36 kat artma 4 kriterden 2’si başvuru anında varsa: solunum sayısı > 30 hipotansiyon (diyastolik < 60) BUN > 30 konfüzyon sensitivite 0.95 ; spesifite 0.71 TKP Hastaya ilişkin riskler Pnömonin şiddeti: ağırlık Ayaktan izlem Hastaneye yatırmak Yoğun bakıma yatırmak www.toraks.org.tr yoğun bakıma yatırılma ölçütleri • • septik şok ağır solunum yetmezliği • • • Grafi: • • • • • • (PaO2 / FiO2 < 250) mekanik ventilatör gereksinimi bilateral, multilober tutulum 48 saatte opasitelerde %50’den fazla artış solunum sayısı > 30 / dk bilinç bulanıklığı 4 saatten fazla vazopressör gereksinimi üriner debi < 20 ml/s, dializ gerekmesi HASTAYA İLİŞKİN RİSK FAKTÖRLERİ YOK VAR PNÖMONİNİN AĞIRLIK KRİTERLERİ YOK GRUP 1 AYAKTAN TEDAVİ GRUP 2 POLİKLİNİKTE TEDAVİ VAR GRUP 3 KLİNİKTE TEDAVİ a,b GRUP 4 YBÜ’ de TEDAVİ a,b Tedavi seçenekleri Grup 1: penisilin, makrolid,doksisiklin Grup 2: betalaktam-az inh, 2.kuşak sef, makrolid Grup 3a: penisilin, doksisiklin, makrolid Grup 3b: betalaktam-az inh, 2-3 kuşak nonpsöd sef +makrolid, yeni kinolon Grup 4a: Grup 3b ile aynı tedavi Grup 4b: antipsöd ted+makrolid TANINIZ NEDİR? 1. Kuş gribi 2. ARDS 3. Ağır pnömoni 4. Kalp yetmezliği 5. Toksisk gaz inhalasyonu www.toraks.org.tr VCSS Tümörler Sağ üst lobdaki kanserler Lenfoma benign Doku tanısı RT/KT Fibrinolitik Stent NE YAPARSINIZ? KHDAK 6 aydan beri KHDAK tanılı Sıvıda malign hücreler Dispne, taşipne, Karnofski 50 NE YAPARSINIZ? Tüp torakostomi, plöredezis 1.Evet : tüp takarak yaşam kalitesini iyileştiririm 2. Hayır : tüp takmadan önce yeni FOB gerekir Malign plörezi Primer akciğer kanseri KHAK / KHDAK Lenfoma Meme kanseri FOB: endobronşiyal tıkayıcı lezyon Doku tanısı : KT yanıtı ?! Plöredezis: Pleurocan Tüp torakostomi Talk , Bleomisin Pnömotoraks Spontan Primer, sekonder İatrojenik Travmatik Ani dispne, taşipne, ortopne, yan ağrısı Hipersonorite, solunum seslerinde azalma ACİL SERVİS Ani dispne, taşipne, syanoz, bilinçte bulanıklaşma TANINIZ NEDİR? 1. Pnömotoraks 2. Tansiyon pnömotoraks 3. Aort disseksiyonu Malign perikardit Dispne Taşikardi Ortopne Sol taraf tümörü, genellikle malign plörezi Kalp sesleri derinleşmiş Kalpte frotman EKG: r amplitüt kaybı, ST elevasyonu EKO Perikardiyosentez TANINIZ NEDİR ? Sırta vuran şiddetli ağrı, bulantı, kusma ile acil başvurusu : 1. Chiliatidi sendromu 2. Normal akciğer 3. Pneumoperituan yapılmış hasta 4. Akut abdomen(perforasyon) Akut astım atağında genç kız; ani dispne, taşipne, boyunda şişme TANINIZ NEDİR? 1. Status astmaticus 2. Pnömotoraks 3. Atelektazi 4. Alveol rüptürü 5. Pnömomediastinum