Koruyucu Hekimlik Bülteni Editörlüğüne
advertisement

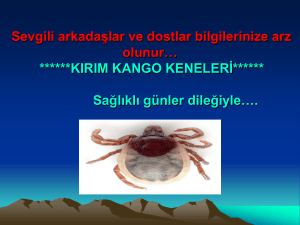
TSK Koruyucu Hekimlik Bülteni, 2006: 5 (4) DE RLE ME R EVIEW AR T I CLE KIRIM KONGO KANAMALI ATEŞİ Ali ACAR TSK Sağlık Komutanlığı Koruyucu Hekimlik Şubesi Bakanlıklar, Ankara. ÖZET Kırım Kongo Kanamalı Ateşi (KKKA) virüsü geniş coğrafik dağılım gösteren yüksek mortalite ve ciddi hemorajik ateşe neden olan bir patojendir. Primer olarak zoonoz olmasına rağmen, sporadik veya salgınlar şeklinde insanlar arasında da görülebilmektedir. Afrika, Avrupa ve Asya kıtalarında bir çok ülkede endemik olan hastalık 2002-2006 yıllarında Türkiye’de görülmüştür. Hastalık insanlara; kene ısırması (özellikle Hyalomma cinsi), infekte kenelerin ezilmesi, akut dönemdeki KKKA hastalarıyla temas veya viremik dönemdeki enfekte çiftlik hayvanlarının kan ve dokularına temas ile bulaşır. Anahtar kelimeler: Hemorajik ateş, kene, Kırım-Kongo ABSTRACT CRIMEAN-CONGO HEMORRHAGIC FEVER Crimean Congo hemorrhagic fever virus (CCHFV) is a geographically widespread pathogen that causes severe hemorrhagic fever with high mortality. Although it is primarily zoonosis, sporadic cases and outbreaks of CCHF affecting humans do occur. The disease is endemic in many countries in Africa, Europe and Asia, and during 2002-2006, is has been reported in Turkey. People become infected through tick bites (especially Hyalomma spp.), by crushing infected ticks, after contact with a patient with CCHF during the acute phase of infection, or by contact with blood or tissues from viremic livestock. Key words: Hemorrhagic fever, tick, Crimean-Congo GİRİŞ Hastalıkların seyri sırasında cilt ve diğer organlarda kanama görülen ve kanama belirtileri hakim özellik olarak tespit edilen enfeksiyonlar, genel olarak ''kanamalı ateşler'' şeklinde isimlendirilir. Bakteriler, virüsler, riketsiyalar ve protozoalar kanamalı ateş hastalıklarına neden olabilir. Viral kanamalı ateşler; kene, sivrisinek, kemirgen aracılığıyla nadiren de yabani ve evcil hayvanların kan ve dokularına temas ile bulaşan, ölüm oranı çok yüksek hayvan kaynaklı enfeksiyonlardır (1). Bu hastalıklardan ülkemiz için önemli olanı hiç şüphesiz Kırım-Kongo Kanamalı Ateşi (KKKA)'dir. Gönderildiği Tarih: 16 Haziran 2006, Kabul Tarihi: 29 Haziran 2006. Sorumlu Yazar (Corresponding Author): Ali ACAR, TSK Sağlık Komutanlığı Koruyucu Hekimlik Şubesi Bakanlıklar, Ankara. Tel: 0.312.4024042 E-mail: [email protected] 287 TAF Preventive Medicine Bulletin, 2006: 5 (4) Kırım-Kongo Kanamalı Ateşi ilk kez 1944-1945 yılı yaz aylarında Batı Kırım steplerinde çoğunlukla ürün toplamaya yardım eden Sovyet askerleri arasında görülmüş ve hastalığa Kırım Kanamalı Ateşi adı verilmiştir. 1956 yılında Zaire'de ateşli bir hastadan izole edilen ve Kongo virüsü olarak adlandırılan etkenin, 1969 yılında Kırım Kanamalı Ateşi virüsü ile aynı olduğunun farkına varılmasıyla, hastalık bu tarihten itibaren Kırım Kongo Kanamalı Ateşi olarak adlandırılmıştır (2). TÜRKİYE'DE KKHA Tokat ili başta olmak üzere Amasya ve Sivas illerinde 2002 yılının mayıs, haziran ve temmuz aylarında etkeni belli olmayan, insanlarda gribal enfeksiyona benzer semptomlar gösteren hastalık görülmüş, Tokat ilinde yapılan 50 civarında hastalık bildiriminden 6'sı ölümle sonuçlanmıştır. Bu hastalara ait 54 serum ve 23 kan numunesinin Refik Saydam Hıfzısıhha Başkanlığı (RSHMB) ve Etlik Merkez Veteriner Araştırma Enstitüsüne ve Dünya Sağlık Teşkilatının Fransa'da bulunan Avrupa Bölge laboratuvarına gönderilmiş ve bunlardan gelen sonuçların 7'sinin QAteşi, 8'nin ise aynı hastalık için geçirilmiş enfeksiyonu gösterdiği anlaşılmıştır (3). 2003 yılı bahar aylarında yine Tokat ilinde aynı klinik tablo ile seyreden vakaların bildirilmesi üzerine hasta olgulardan ve bölgedeki hayvanlardan alınan serumlar, 2002 yılında toplananlarla birlikte Fansa'da bulunan Pasteur Enstitüsü'nün Arbovirüs ve Viral Kanamalı Ateşler Ulusal Referans 288 Laboratuvarına gönderilmiş, burada yapılan çalışmalar sonucunda hastalığın, Viral Kanamalı Ateş etkenleri içinde bulunan Kırım-Kongo Kanamalı Ateşi virüsü olduğu tespit edilmiştir (1). 2003 yılında ülke genelinde bildirimi yapılan 133 olgudan 6'sı, 2004 yılında 249 olgudan 13'ü ölümle sonuçlanmıştır. 2005 yılında kesin olmamakla beraber 150 olgu bildirilmiştir. 2006 yılının ilk altı ayında yaklaşık olarak 110 olgu bildirimi yapılmış bunlarında 6'sı ölümle sonuçlanmıştır. Kırım-Kongo Kanamalı Ateşin ülkemiz için bir tehdit olduğu anlaşılması üzerine, kontrol altına alınabilmesi için bir dizi tedbirler alınmıştır. Öncelikle RSHMB laboratuvarları etkenin tespitine yönelik testlerin yapılabileceği seviyeye çıkarılmış ve gerekli materyaller tedarik edilmiştir. İnsanlarda seroepidemiyolojik ve etkenin filogenetik çalışmaları RSHMB başkanlığında üniversite destekli olarak yürütülmektedir. Hayvanlarda ve kenelerdeki seroepidemiyolojik çalışmalar Tarım ve Köyişleri Bakanlığı, Etlik Veteriner Merkez Kontrol ve Araştırma Enstitüsü eşgüdümünde Veteriner Fakültesi işbirliği ile yapılmaktadır. Tarım ve Köyişleri Bakanlığı ve Valiliklerce hastalığın görüldüğü bölgelerde hayvanlarda kene mücadelesi yapılmakta, hastalık hakkında bilgilendirici broşürler dağıtılmaktadır (3). Bu önlemlere rağmen hastalığın ülkemizde görüldüğünün fark edildiği ilk yıllardan itibaren olgu sayısında artış olmaktadır. Tanı konulamayan olgular da dikkate alınırsa endemik bir bölgede TSK Koruyucu Hekimlik Bülteni, 2006: 5 (4) olduğumuz ve hastalıkla daha etkili yöntemlerle mücadele edilmesinin gerektiği anlaşılmaktadır. bulunduğu yerler başta olmak üzere ülkemizin her yerinde görülebilecek durumdadır. ETKEN Kırım-Kongo Kanmalı Ateşi virüsü, Bunyaviridae ailesinden Nairovirus cinsinde yer alan 100 nm büyüklüğünde, helikal kapsidli, zarflı ve çok segmentli RNA virüsüdür. Nairovirus cinsi içinde artropodların vektörlük yaptığı 32 farklı etken tanımlanmıştır. Bunlar arasında insanlar için hastalık riski taşıyanlar Dugbe, Nairobi koyun virüsü ve en önemlisi KKHA virüsüdür (2). Kırım-Kongo Kanamalı Ateşi virüsü dezenfektanlara ve çevre şartlarına nispeten dayanıksızdır. Konakçı dışında yaşayamaz, kuru havada (56°C'de 30 dakikada), hipoklorit ve %2 gluteraldehit gibi dezenfektanlarla ve UV ile kolaylıkla inaktive olur. Bulaşma Yolları Virüs, birçok evcil ve yabani hayvana kenelerin ısırması ile bulaşmakta ancak hastalık belirtisiz seyretmektedir. Bu nedenle yabani kemirici hayvanlar, sığır, koyun, keçi gibi çiftlik hayvanları, tilki, kurt, çakal gibi yabani hayvanlar ve keneler hastalığın doğadaki rezervuarlarıdır (4,5). Ayrıca, kuşlar keneler için önemli bir konak gurubunu oluşturmaktadır. Devekuşları haricindeki kanatlı hayvanların birçoğu enfeksiyona dirençlidir ve yabani kuşların mevsimsel göçleri ile virüs kıtalar arası taşınabilmektedir (2). Bulaşmadan sorumlu olan kene türlerinden en etkin olanı Hyalomma cinsi kenelerdir (Şekil-1). Bu cins kenelerden başka 28'i Ixodid, 2'si Argasid olmak üzere 30 tip kene türünün daha rezarvuar ve vektör olduğu bildirilmiştir. Virüs bazı kene türlerinde transovaryal ve transstadiyal geçiş gösterir ayrıca venereal olarak bazı türler arasında bulaşma olduğu da gösterilmiştir (2,6). Bu mekanizmalar virüsün doğada dolaşımına katkı sağlamakla beraber olgunlaşmamış keneler için en önemli kaynak yaban tavşanı, sincap gibi infekte küçük omurgalılardır. Bu şekilde virüsü alan olgunlaşmamış keneler, gelişme evresi boyunca infekte olarak kalırlar ve olgun kene formuna ulaştıklarında kan emmeleri sırasında diğer konaklara özellikle de çiftlik hayvanları gibi büyük omurgalılara virüsü bulaştırırlar. Çiftlik EPİDEMİYOLOJİ VE BULAŞMA Coğrafi Dağılımı Hastalık sıklıkla Asya, Ortadoğu, Doğu Avrupa ve Afrika'da endemiktir. Rusya, Kazakistan, Irak, İran, Pakistan, Afganistan, Hindistan, Çin, Bulgaristan, Yunanistan, Türkiye, Macaristan, Yugoslavya, Makedonya, Fransa, Zaire, Nijerya, Kongo, Kenya, Uganda, Tanzanya, Etopya ve Mısır'da KKKA virüsünün aktif olduğu tespit edilmiştir (2,4,5). Ülkemizin coğrafi ve iklim yapısı, hastalığın bulaşmasında birinci derecede etkin rol oynayan kenelerin yaşamaları için oldukça elverişlidir. Bu nedenle de hastalık, özellikle hayvancılığın yapıldığı bölgeler, orman ve gür otlakların 289 TAF Preventive Medicine Bulletin, 2006: 5 (4) hayvanları (sığır, koyun, keçi gibi) infekte olmalarından sonraki bir hafta boyunca viremik olarak kalırlar (2). Erkek (sırt) Erkek (karın) Dişi (sırt) Dişi (karın) Şekil 1. Dişi ve erkek Hyalomma cinsi kenelerin sırt ve karın tarafından görünümü. İnsanlara virüsün bulaşması; viremik dönemdeki hayvanların kan veya diğer infekte dokularına direk temas veya kene tarafından ısırılma ile olur (2). Bunun yanında, insandan insana bulaşma mümkündür ve geniş hastane kaynaklı salgınlar bildirilmiştir. Hastane personeline bulaşma enfekte kanlar, solunum, sindirim yolu çıkartıları ile olabilmektedir (2,4). 290 Mevsimsel Özellik Hastalık mevsimsel özellik göstermektedir. Genel olarak haziran ve eylül arası görülmesine rağmen, değişik mevsimlerde de görülebilir. Ülkemizde sıklıkla nisan ayından itibaren kasım ayına kadar olan süre içinde görülmektedir. TSK Koruyucu Hekimlik Bülteni, 2006: 5 (4) Risk Grupları Çiftlik çalışanları, çobanlar, hayvancıkla uğraşanlar, veterinerler, mezbaha çalışanları, hasta hayvan ile teması olanlar, keneler ve küçükbaş hayvanlarla teması olan diğer kişiler, askerler ve kamp yapanlar yüksek risk altındadır (4). Sağlık personeli özelikle hastalarda gelişen kanama odaklarının bakım ve tedavisi esnasında enfekte olmaktadır. Cerrahi ve invazif girişim esnasındaki perkütan yaralanmalar ve loboratuvar ortamındaki bulaşma diğer sık nedenlerdir (6). Hastanede üniversal infeskiyon kontrol önlemlerinin alınması sağlık personeline bulaşı önlemede en etkili yoldur (2). PATOGENEZ Yukarıda belirtilen bulaşma yolları ile kan akımına giren virüsün hedefi mononükleer fagositik sistem hücreleridir. Bu hücrelerin damar dışına çıkışıyla fokal doku nekrozları oluşur. KKKA için vasküler hastalık tanımlaması yerinde olur. Çünkü doğrudan ya da dolaylı olarak endotel hücrelerinde yaptığı hasar patolojik süreci başlatır. Doğrudan endotel hücrelerinde çoğalma veya mononükleer hücrelerden salınan sitokin, kemokin ve diğer mediatörlerin etkisiyle endotel aktivasyonu ve bariyer fonksiyonunda bozulma gerçekleşir (6). Vasküler geçirgenlikte artış, kuagülasyon bozukluğu, trombosit disfonksiyonu ve trombositopeni sonucunda organlarda kanama, seröz boşluklarda efüzyon ve yaygın nekroz, intersitisyel pnömoni ve hemoraji, doku ve organlarda ödem, hemokonsantrasyon, kardiyak atımda azalma, yaygın damar içi pıhtılaşma, çoklu organ yetmezliği, şok ve nihayetinde ölüm gerçekleşir. KLİNİK ÖZELLİKLER Hastalık etkeninin kene ısırması ile bulaşması durumunda enfeksiyon genellikle 1-3 gün arasında gelişir. Kuluçka süresi olarak tabir edilen bu süre bazen 9 güne kadar uzayabilir. Enfekte kan, ifrazat veya diğer dokulara doğrudan temas sonucu olan bulaşmalarda ise kuluçka süresi 5-6 gün, en fazla 13 gün olabilmektedir (2). Hastalığın başlangıç bulguları sıklıkla gribal enfeksiyonu taklit eder ve ani başlangıçlıdır. Üşüme titremeyle yükselen ateş, şiddetli baş ağrısı, yaygın kas ve eklem ağrıları, gözlerde ışığa karşı hassasiyet, halsizlik ve belirgin bir iştahsızlık en sık görülen başlangıç bulgularıdır. Bazen bulantı, kusma ve boğaz ağrısına eşlik eden yaygın karın ağrısı ve ishalle karakterize başlangıç gösterir. Daha sonra yaygın vaskülit, hepatit ve trombositopeniye bağlı ortaya çıkan belirtiler klinik tabloya hakim olur. Birkaç gün içerisinde bilinçte bulanıklaşma, konfüzyon ve ajitasyon gelişebilir. İki-dört gün sonra ajitasyon yerini bitkinlik ve depresyona bırakabilir ve sağ üst kadranda lokalize karın ağrısı ve hepatomegali saptanabilir (2,6). Diğer klinik bulgular, ilk günlerde oraya çıkan cilt ve mukozal yüzeylerde (ağız içinde, boğazda) peteşiyal döküntüler, konjonktivalarda hiperemi, taşikardi ve lenadenopatidir. Bu dönemde rölatif bradikardi görülebileceği unutulmamalıdır. Noktasal kanamalar zamanla birleşme 291 TAF Preventive Medicine Bulletin, 2006: 5 (4) eğilimi göstererek geniş ekimotik alanlara dönüşebilir. Ayrıca burun, diş eti, idrar yollarından, bağırsak sisteminden ve vaginal yoldan kanamalar görülebilir. İç organlara ait kanama bulguları saptanabilir. Başlangıçta bradikardi gelişen olgularda, kanamalardan sonra taşikardi görülebilir. Bu dönemde genellikle hepatite bağlı bulgular ortaya çıkar. Ağır hastalarda beşinci günde karaciğer, böbrek ve solunum yetmezliği gelişir (2,4,6). Kırım-Kongo Kanamalı Ateşinde ölüm; beyin, karaciğer, böbrek, kalp ve akciğer yetmezliğinden dolayı çoğunlukla hastalığın ikinci haftasında görülmekte ve bu oran yaklaşık %30'ları bulabilmektedir (2). Mortalite ile ilgili çeşitli bildirimler mevcuttur ve %8-80 arasında değişmektedir (5). Hafif ve orta derecede klinik seyir gösteren olgularda iyileşme genellikle 9-10. günlerde başlar, ateş 9-20. günler arasında düşer ve kanama durur. Ancak tam olarak iyileşme 4 hafta ve daha uzun sürebilir (2). LABORATUVAR BULGULARI Lökopeni ve trombositopeni en dikkat çekici laboratuvar bulgularıdır. Başlangıçta proteinüri, daha sonra hematüri saptanır. Aspartat aminotransferaz (AST), alanin aminotransferaz (ALT), kreatin kinaz (CK) ve biluribin değerlerinde yükselmeyi alkalen fosfataz (ALP), gama glutamiltransferaz (GGT) ve laktat dehidrogenaz (LDH) değerlerindeki yükselme takip eder. Kanama zamanı, protrombin zamanı (PT) ve aktive parsiyel protrombin zamanı (aPTT) 292 uzamış, fibrin yıkım ürünleri artmış, fibrinojen azalmıştır. Belirgin kanama bulguları olmasa dahi hemoglobin değerlerinde düşme saptanabilir (2,4,6). VİROLOJİK TANI Mikrobiyolojik tanıda, virüsün ya da virüs RNA'sının kan ve doku örneklerinde izolasyonu, virüs antijenlerinin ve virüse karşı oluşmuş antikorların serolojik olarak gösterilmesi yöntemler esasına dayalı kullanılmaktadır. Bu testler için yüksek biyogüvenlik seviyeli laboratuvarlara ihtiyaç vardır. Virüse karşı oluşmuş IgG ve IgM antikorları en hızlı olarak hastalığın 6. gününden itibaren ELISA ile saptanabilmektedir. IgM'ler 4 ay kadar serumda belirlenebilirken, IgG'ler titresinde azalama olmakla beraber 5 yıla kadar saptanabilir seviyede kalır (2). Özgül antikorlar kanda belirlenmeden önce ölen hastalarda bu yöntemle tanı konulamayabilir. Bu durumda tanı, özellikle hastalığın ilk 5 gününde kan ve dokulardan alınan örneklerden virüs izolasyonu ve spesifik antijenin tespiti ile konulur. Virüs izolasyonu için hücre kültürleri, spesifik antijen tespiti için immünfloresans ve EIA (Enzyme Immun Assay) yöntemleri kullanılmaktadır. Son zamanlarda PCR (Polymerase Chain Reaction) gibi moleküler yöntemler başarıyla uygulanmaktadır (2,7). KKKA VAKALARINA YAKLAŞIM Sağlık Bakanlığı 2003 yılında yayımladığı genelge ile, KKKA’i bildirimi zorunlu hastalıklar grubuna dahil etmiştir. Ayrıca bu genelge ile klinik ve laboratuvar tanı kriterleri TSK Koruyucu Hekimlik Bülteni, 2006: 5 (4) standardize edilerek vaka tanımları oluşturulmuştur. Buna göre KKKA'inde tanı kriterleri şunlardır (3): a. Klinik Tanımlama: Ani başlangıçlı ateş, baş ağrısı, miyalji/artralji, halsizlik, bulantı/kusma, karın ağrısı/ishal yakınmaları olan bir kişide; laboratuvar bulgusunda lökopeni, trombositopeni, karaciğer enzimleri (ALT, AST), LDH ve CK değerlerinde yükselme tespit edilmesi durumlarında KKKA'nin de içinde bulunduğu Akut Hemorajik Ateş nedenleri düşünülmelidir. b. Destekleyici Bulgular: Hemorajik yada purpurik döküntü, epistaksiz, hematemez, hemoptizi, melana ve diğer hemorajik semptomlar klinik tanıyı destekleyici bulgulardır. c. Epidemiyolojik Hikaye: Kene ısırması veya kene ile temas, hayvanlarla yakın temas, kırsal kesimde yaşama veya son iki hafta içinde kırsal alan ziyareti, hayvan dokusu, kanı veya vücut sıvılarına temas ya da laboratuvarlarda çalışma, hasta çevresinde benzer şikayetleri olan başka vakaların olması durumlarında olgular hastalıkla ilişkilendirilmelidir. d. Tanı İçin Laboratuvar Kriterleri: Kan, vücut sıvıları veya doku örneklerinden virüs izolasyonu veya virüs RNA'sının gösterilmesi ve/veya virüse spesifik IgM antikoru pozitifliği ve/veya akut ve konvelasan dönem serumlarında virüse spesifik IgG titresinde 4 kat ve daha fazla artış olması durumlarında laboratuvar olarak tanı konulmaktadır. Klinik tanımlamaya uyan ve bu belirti ve bulguların başka bir nedenle açıklanamaması durumunda olgular “Şüpheli Vaka” olarak değerlendirilmelidir. Şüpheli vaka tanımlaması ile epidemiyolojik hikayeye uyan ve destekleyici bulgulardan en az ikisinin bulunduğu vaka ya da, bir bölgede bir nedenle açıklanmayan birden fazla vakanın görülmesi halinde destekleyici bulgular olmasa da klinik tanımlamaya uyan olgular “Olası Vaka” olarak değerlendirilmedir. Klinik tanımlamaya uyan ve laboratuvar kriterlerinden en az birisi ile doğrulanmış vakalar ve/veya kesin tanı almış bir vaka ile epidemiyolojik olarak bağlantısı olan olgular “Kesin Vaka” olarak değerlendirilmedir. TEDAVİ Hastalar, gerektiğinde yoğun bakım desteği verebilecek bir hastanede gerekli izolasyon önlemleri alınarak takip ve tedavi edilmelidir. Nozokomiyal bulaşma riskinden dolayı sağlık çalışanları standart biyogüvenlik kurallarına uymalıdır. Günümüzde tedavinin temelini genel destek tedavisi oluşturur. Solunum, dolaşım ve kalori desteği yapılmalı, gerektiğinde kan ve kan ürünleri verilmelidir. Hastalar yoğun bakım moniterizasyonu, mekanik ventilasyon ve diyaliz endikasyonları açısından yakından izlenmelidir. Hastalığın spesifik tedavisi bulunmamakla birlikte, antiviral ilaçlardan ribavirinin oral veya 293 TAF Preventive Medicine Bulletin, 2006: 5 (4) parenteral kullanılabileceği bildirilmektedir. İyileşmiş hastalardan elde edilen immün plazma naklinin faydası ispatlanmamış olmasına rağmen ağır vakalarda kullanılabilir (2). Ribavirinin mortalitiyi azalttığına dair çok çeşitli bildiriler mevcuttur. Bazı araştırmacılar oral ribavirinin ağır seyirli olgularda faydasının olmadığını mutlaka parenteral kullanılmasını önermektedir (8). Hastalığın erken safhasında tanı konulan olgularda, oral tedaviye başlanılacak ise, 2 gr yükleme dozunu müteakiben 4x1 gr dozunda 4 gün, sonrasında 4x0.5 gr dozunda 6 gün süreyle verilmelidir. Geç tanı konulan ve ağır seyirli olgularda parenteral tedavi tercih edilmeli ve 2 gr (30 mg/kg) yükleme dozunu müteakiben 4x1 gr (15 mg/kg) dozunda 4 gün, sonrasında 3x0.5 gr (7.5 mg/kg) dozunda 6 gün şeklinde önerilmektedir (9). Ribavirinin embriyotoksik ve teratojenik etkilerinden dolayı gebelerde kullanılması kontrendikedir. Ancak gerektiğinde fayda-zarar değerlendirilmesi yapılarak yetişkin dozda verilebilir. Çocuklarda ribavirin kullanımıyla ilgili kesin veriler mevcut olmamasına rağmen gerektiği durumlarda erişkinlerde olduğu gibi vücut ağırlığına göre hesaplanarak aynı süre ile verilebileceği bildirilmektedir. Maruziyet sonrası ribavirin profilaksisi DSÖ tarafından önerilmemektedir. Bu tür vakalar ateş ve diğer semptomlar yönünden 2 hafta süreyle takip edilmelidir (9). 294 KORUNMA VE KONTROL 1. Henüz güvenli ve etkili bir aşı üretilememiştir (2). Bu nedenle hastalıktan korunmada en etkili yol kenelerle etkin mücadele yapılmasıdır. 2. Ülkemizde kene popülasyonun yoğunlukta olduğu bölgeler belirlenmeli, kene cins ve türlerinin tayini yapılmalıdır. 3. Hayvanlardaki kenelerle mücadele edilmeli, özellikle çiftlik hayvanları uygun akarisitlerle ilaçlanmalıdır. 4. Hayvan barınakları kenelere karşı ilaçlanmalı, barınakların duvarları sıvanmalı ve badanaları yapılarak kenelerin yaşamaları engellenmelidir. 5. Kenelerin yoğun olarak yaşadığı yerler, çevreye ve diğer canlılara zarar vermeden uygun metotlarla ilaçlanabilir (3). Açık alanların ve şüphelenilen bölgelerin ilaçlanması için Tarım ve Köyişleri Bakanlığı yetkililerinden destek alınmalıdır. 6. Kenelerin bulunduğu alanlardan mümkün olduğu kadar kaçınılmalıdır. Çalı, çırpı, su kenarı veya gür otların bulunduğu alanlara piknik veya başka bir amaçlı gitme durumunda pantolon paçaları çorap içine alınmalı ve dönüşte mutlaka vücut kene yönünden kontrol edilmelidir. 7. Hayvan barınaklarına girdikten veya hayvanlarla temastan sonra, insanlar vücutlarını kene yönünden muayene etmeli, kene varsa uzaklaştırılmalıdır. Vücuda yapışmış keneler koparılmamalı ve ezilmemeli, bir cımbızla sağa sola oynatılarak çıkarılmalıdır. Vücuttaki kenelerin üzerine herhangi bir kimyasal madde (alkol, gaz yağı) dökülmemelidir. Çünkü bu kimyasallar kenelerin TSK Koruyucu Hekimlik Bülteni, 2006: 5 (4) kusmasına sebep olabildiğinden, kusmuktaki virüsler, kenenin kan emmek için ısırdığı yerden vücuda girebilirler (3). 8. Kenelerin yaşama alanlarında bulunabilecek kişiler, repellent olarak bilinen böcek kaçırıcı ilaçları vücutlarına sürerek veya elbiselerine emdirerek korunabilirler (2). 9. Hayvanların kanına veya başka bir vücut sıvısına temas edilmemeli, bu durumlarda eldiven kullanılmalıdır. 10. Hasta olan kişilerin kullandığı malzemeler ve tuvaletler çamaşır suyu ile dezenfekte edilmelidir. 11. Hasta ve hastanın sekresyonları ile temas sırasında mutlaka temel kişiselkoruyucu önlemler (eldiven, önlük, gözlük, maske) alınmalıdır. Kan ve vücut sıvıları ile temastan kaçınılmalıdır. Bu şekilde bir temasın olması durumunda, temaslının en az 14 gün süreyle ateş ve diğer belirtiler yönünden takip edilmesi gerekmektedir (2). KAYNAKLAR 1. Bakir M, Ugurlu M, Dokuzoguz B. Crimean-Congo haemorrhagic fever outbreak in Middle Anatolia: a multicentre study of clinical features and outcome measures. J Med Microbiol. 2005;54:385-9. 2. World Health Organization. Crimean-Congo haemorrhagic fever. http://www.who.int/ mediacentre/factsheets/fs208/en/ (Erişim tarihi: 16/06/2006) 3. T.C. Sağlık Bakanlığı, Temel Sağlık Hizmetleri Genel Müdürlüğü, Bulaşıcı ve Salgın Hastalıklar Kontrolü Daire Başkanlığı, Zoonoz ve Paraziter Hastalıklar Şube Müdürlüğü. 2004/46 sayılı genelge. 4. Centers for Disease Control and Prevention. Infection Control for Viral Hemorrhagic Fevers. http://www.cdc.gov/ncidod/dvrd/spb/mnpages/dispages/cchf.htm (Erişim tarihi: 16/06/2006) 5. Karti SS, Odabasi Z, Korten V. Crimean-Congo hemorrhagic fever in Turkey. Emerg Infect Dis. 2004 Aug;10 (8):1379-84. 6. Ergonul O. Crimean-Congo haemorrhagic fever. Lancet Infect Dis. 2006;6:203-14. 7. Yapar M, Aydoğan H, Pahsa A. Rapid and quantitative detection of Crimean-Congo hemorrhagic fever virus by step one-step real-time reverse transcriptiase-PCR. Jpn J Infect Dis. 2005;58:358-62. Ergonul O, Celikbas A, Baykam N, Eren S, Dokuzoguz B. Analysis of risk-factors 8. among patients with Crimean-Congo haemorrhagic fever virus infection: severity criteria revisited. Clin Microbiol Infect. 2006;12:551-4. 9. Uzun R, Uğurlu M. Kırım Kongo Hemorajik Ateşinde Ribavirin Kullanımı. Klimik Dergisi. 2004; 17 (2): 62-64. 295