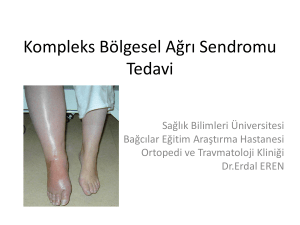
laringoskopi ve entübasyona karşı gelişen hemodinamik cevabın
advertisement

T.C. SAĞLIK BAKANLIĞI Haseki Eğitim ve Araştırma Hastanesi I. Anesteziyoloji ve Reanimasyon Kliniği Şef Dr. Gülşen BİCAN LARİNGOSKOPİ VE ENTÜBASYONA KARŞI GELİŞEN HEMODİNAMİK CEVABIN BASKILANMASINDA DEXMEDOTİMİDİNE VE ESMOLOLÜN ETKİNLİĞİNİN KARŞILAŞTIRILMASI (Uzmanlık Tezi) Dr. Ali DİRİK Tez Danışmanı: Uz. Dr. Sinan UZMAN İSTANBUL-2008 1 ÖNSÖZ Eğitimim boyunca, yetişmemde emeği geçen I. Anestezi ve Reanimasyon Kliniği şefi Dr. Gülşen Bican, tüm uzman ve asistan arkadaşlarıma; I. ve II. Anetezi ve Reanimasyon Kliniklerinde birlikte çalıştığım tüm hekim, hemşire ve anestezi teknisyeni arkadaşlarıma; Ameliyathane ve Reanimasyonun tüm çalışanlarına; Tez çalışmalarım sırasında gösterdikleri duyarlılık ve yardımlarından dolayı I. ve II. Cerrahi ile Üroloji klinikleri hekimlerine; Her zaman her koşulda yanımda olan danışmanım Uzm.Dr.Sinan Uzman’a, asistan arkadaşım Gökhan Gedikli’ye, Beni yetiştiren aileme, hayatımın büyük bir kısmını paylaştığım bana desteğini hiç esirgemeyen eşim Zerrin Dirik’e en derin saygı ve sevgilerimisunarım. teşekkür ederim. Dr. Ali DİRİK i İÇİNDEKİLER ¾ Giriş _______________________________________________ 1 ¾ Genel Bilgiler________________________________________ 3 ¾ Materyal ve Metod____________________________________ 44 ¾ Bulgular____________________________________________ 46 ¾ Tartışma____________________________________________ 54 ¾ Sonuç______________________________________________ 59 ¾ Kaynaklar___________________________________________ 60 ii KISALTMALAR FRC: fonksiyonel residüel kapasite sn: saniye dak: dakika SAB: sistolik arter basıncı DAB: diastolik arter basıncı OAB: ortalama arter basıncı KAH: kalp atım hızı ICP: intrakranyal basınç μg: mikrogram kg: kilogram SSS: sempatik sinir sistemi NE: Norepinefrin EPI: epinefrin L: Litre mL: mililitre KC: karaciğer NIKB: noninvaziv kan basıncı iii GİRİŞ: Günümüzde genel anestezi uygulamalarının büyük bir kısmında rutin olarak kullanılan oral endotrakeal entübasyonun geçmişi genel anestezinin kendisinden daha eskidir. Endotrakeal entübasyon 18. yüzyıl sonlarında suda boğulanların resüsitasyonunda kullanılmaktaydı. Anestezi uygulamak amacıyla ilk kez 1878’de Glascow’lu bir cerrah olan William MacEwan parmaklarını kılavuz olarak kullanarak uyanık bir hastada ağız yoluyla trakeaya tüp yerleştirmiştir.(1,2) Endotrakeal entübasyonun anestezi pratiğinde başlıca endikasyonu genel anestezi uygulanacak hastalarda havayolu açıklığının ve güvenliğinin sağlanmasıdır.(3) Laringoskopi ve trakeal entübasyon sırasında, supraglottik bölgenin stimülasyonu sempatoadrenal cevapta ve dolaşan katekolamin düzeylerinde artışa neden olur. Endotrakeal tüpün vokal kordlardan geçişi ve infraglottik bölgede katkısı pek azdır.(4) cuff'ının şişirilmesinin bu cevaba Sempatoadrenal cevaptaki bu artış hipertansiyon, taşikardi ve intrakranial basınçta artışa yol açabilir. Bazı hastalar trakeanın entübasyonu sırasında dikkatli hemodinamik kontrole ihtiyaç gösterir. Geçici hiperdinamik cevap bile semptomatik aortik anevrizması, yakın zamanda geçirilmiş myokard infarktüsü, serebral anevrizma ve intrakranyal hipertansiyonu olan hastalarda ciddi komplikayonlara yol açabilir.(5) Laringoskopi ve entübasyona bağlı gelişen hemodinamik cevapların önlenmesinde, lidokain, fentanil, alfentanil, remifentanil, sodyum nitropurussit, nitrogliserin, hidralazin, beta-blokerler ve kalsiyum kanal blokerleri gibi çok çeşitli ajanlar kullanılmaktadır.(6) Esmolol, laringoskopi ve orotrakeal entübasyona bağlı gelişen adrenerjik cevabı doza bağımlı olarak zayıflatan kısa etkili bir β1 adrenoseptör antagonistidir.(7) Dexmedetomidine, güçlü sempatolitk, analjezik ve sedatif özellikleri olan nispeten yeni, spesifik α2 reseptör agonistidir. Sempatolitik özellikleri kan basıncı, kalp atım hızı ve norepinefrin salınımımda azalmayla kendini gösterir. Dexmedetomidine, laringoskopi ve entübasyona taşikardi ve hipertansiyon 1 cevabını azaltabilmektedir. Dexmedetomidine bir adjuvan olarak anestezistler arasında gittikçe artan bir popülariteye sahiptir.(8,9,10) Çalışmamızın amacı, oral trakeal entübasyona bağlı olarak gelişen hemodinamik cevapların önlenmesinde, dexmedotimidine ile esmolol’ün etkinliğini karşılaştırmaktı. 2 GENEL BİLGİLER: I. HAVAYOLU KONTROLÜ Hastanın havayolu idaresinin sağlanması ve hastayı solutma yeteneği bir anestezistin belki de en önemli işi ve hastayı ağrıya karşı duyarsız kılmanın dışında bir anestezisti en iyi tanımlayan özelliktir. (6,11) Havayolu sağlanmasında yaşanan güçlükler ve hatalarla, anesteziye bağlı mortalite ve morbidite oranları arasında ciddi bir paralellik mevcuttur. Keenan ve Boyan, operasyon sırasında gelişen 27 kardiak arrestten 12’sinden yeterli ventilasyonun sağlanamamasının sorumlu olduğunu bildirmiştir. Anesteziye bağlı olarak gelişen ölüm ve beyin hasarlarının yaklaşık 1/3’nün nedeni solunumsal problemlerdir. Solunumsal problemlerin ortaya çıkmasındaki başlıca mekanizmalar; yetersiz ventilasyon, ösafagus ventilasyonu ve güç entübasyondur. (11) İşte bu nedenledir ki; anestezi indüksiyonunun yapılmasıyla birlikte, endotrakeal entübasyonun güvenle ve başarılı bir şekilde gerçekleştirilmesi, havayolu travması, pnömotoraks, havayolu obstrüksiyonu, aspirasyon ve bronkospazm gibi komplikasyonların da gelişmesini önleyecektir. (12) A. Üst hava yollarının anatomisi: Üst hava yolları, burun ve ağız boşlukları ile, farenks, larenks, trakea ve ana bronşlardan meydana gelir. Havayollarının iki girişi vardır. Birinci giriş olan burun; nasofarenks (pars nasalis) ile, ikincisi olan ağız ise orofarenks (pars oralis) ile devam eder. Bu giriş yerleri önde damak ile birbirlerinden ayrılırken arkada farenkste birleşirler.(6,11) (Şekil-1) Fonksiyonel olarak normal havayolu burun deliklerinde başlar. Burnun solunumdaki en önemli fonksiyonu havanın ısıtılıp nemlendirilmesidir. Üst solunum yollarında infeksiyon veya polip gibi bir nedenle obstrüksiyona gelişmedikçe, burun temel soluma yoludur. Sessiz 3 bir solunum sırasında nasal pasajdaki direnç, hava yollarındaki toplam direncin 2/3’ünü oluşturur.(13) Farenks, kafatabanı hizasında burnun arka kısmından başlayarak krikoid kıkırdağa kadar uzanarak ösafagus ile devam eder. U şeklinde fibromüsküler bir yapıdır. Farenks önde burun, ağız ve larenks ile sırasıyla, nasofarenks, orofarenks ve laringofarenkse (pars laryngea) açılır. Nasofarenks orofarenksten önde yumuşak damakla, arkada hayali bir düzlemle ayrılır. Nasofarenksten hava akımına başlıca engel büyümüş tonsillar lenfoid yapılardır. Orofarengeal obstrüksiyonun başlıca nedeni genioglossus kasının tonusunda azalmayla dilin geriye düşmesidir. Bu kas dili öne doğru hareket ettirerek farengeal bir dilatör olarak rol oynar. Dil kökünde epiglot fonksiyonel olarak orofarenksi laringofarenksten (hipofarenks) Epiglot yutma sırasında glottisin üzerini örterek aspirasyonu önler.(6,13) (Şekil-1) Şekil-1 Üst hava yollarının anatomisi 4 ayırır. Larinks, servikal 3 ve 6. vertebralar hizasında uzanır. Fonasyon organı olarak ve mide içeriğinden alt hava yollarını koruyan bir kapak olarak görev yapar. Ligaman ve kasların bir arada tuttuğu kıkırdak bir iskeletten meydana gelir. Larinks, 9 kıkırdaktan oluşur: tiroid, krikoid ve epiglot tek kıkırdaklar; aretenoid, kornikulat ve kuneiform ise çift kıkırdaklardır.(6,13)(Şekil-2) Şekil-2 Larinksin anatomik yapısı Epiglot dilin farengeal yüzeyine doğru glossoepiglottik kıvrımı oluşturan müköz bir membranla örtülü fibröz bir kıkırdaktır. Bu katlantının diğer yüzündeki çukur valleculae olarak adlandırılır. Bu alan laringoskop blade’inin kavsinin yerleşmesini sağlayan bir bölge oluşturur.(13) (Şekil-3) Larengeal boşluk epiglottan krikoid kıkırdağın alt sınırına kadar uzanır. Larinks’in girişi epiglot trafından oluşturulur. Epiglot, heriki yanda ariepiglottik kıvrımlarla aretenoid kıkırdakların üst ucuna bağlanır. Larengeal boğluğun içinde fibröz dokudan oluşan dar bir bant olan vestibülar kıvrım yer alır. Vestibüler kıvrımlar, aritenoidlerin anterolateral yüzeyinden, epiglota bağlanan tiroidal çentiğe uzanır. Vestibüler kıvrımlar yalancı vokal kordlar olarak adlandırılır ve gerçek vokal kordlardan larengeal sinüs veya ventrikülle ayrılırlar. Gerçek vokal kordlar, soluk beyaz renkte ligamentöz yapılardır. Önde tiroidal 5 çentiğe arkada ise aritenoidlere bağlanırlar. Vokal kordlar arasındaki üçgen şeklindeki aralık (trianguler fissure) glottik girişi oluşturur. Bu, erişkinde larengeal girişin en dar segmentidir. 10 yaşın altındaki çocuklarda en dar segment, krikoid halka düzeyinde kordların hemen altındadır.(13) (şekil-4) Şekil-3 Laringoskopi Şekil-4 Larinks girişinin anatomik yapısı 6 Trakea, 6. servikal vertebra hizasında, tiroid kıkırdak düzeyinde başlar, tübüler bir yapıdaır. Arka kısmı düzleşmiştir ve 10-15 cm boyunca 16-20 adet atnalı şeklindeki kıkırdak halka tarafından, 5. torasik vertebra düzeyinde, sağ ve sol ana bronşa ayrıldığı bifurkasyona kadar desteklenir. Enine kesit alanı glottisten fazladır (150-300 mm2). Trakeada mekanik ve kimyasal stimülüslere duyarlı birkaç tip reseptör bulunur. Trakeanın arka yüzündeki kaslar içinde yavaş adaptasyon gösteren gerim reseptörleri bulunur. Bunlar solunumun hızı ve derinliğini düzenlerler. Ayrıca vagal efferent aktivitede azaltarak, üst havayolları ve bronşlarda dilatasyon da oluştururlar. Diğer reseptörler, hızlı adaptasyon gösteren irritan reseptörlerdir. Trakeanın tüm çevresi boyunca uzanırlar. Öksürük ve bronkokonstrüksiyona yol açarlar.(13) Üst hava yollarının duysal innervasyonu, kranial sinirlerden sağlanır. Burun mukazası, önde trigeminal sinirin oftalmik parçası (V1 anterior etmoidal sinir), arkada ise maksiller parçası (V2 sfenopalatin sinirler) ile innerve olur. Palatin sinirler sert ve yumuşak damağın üst ve alt yüzlerine trigemimanal (5. kranyal sinir) sinirden duysal lifler sağlarlar. Lingual sinir ( trigeminal sinirin mandibular kısmının bir dalı [ V3 ] ) ve glossofarengeal sinir (9. kranial sinir) sırasıyla dilin 2/3 ön ve 1/3 arka kısmının genel duyusunu sağlar. Fasiyal sinirin (7. kranial sinir ) dalları ve glossofarengeal sinir sırasıyla dilin bu kısımlarının tad alma duyusunu sağlarlar. Glossofarengeal sinir ayrıca farenks tavanı, tonsiller ve yumuşak damağın alt yüzünü de innerve eder. Vagal sinir ( 10. kranial sinir , epiglotun altındaki havayollarının duyusunu sağlar. Vagusun süperior larengeal dalı, eksternal larengeal (motor) ve internal larengeal (duysal) sinir olarak ayrılır. İnternal dal, larenksin epiglot ve vokal kordlar arasındaki kısmının duysal innervasyonunu sağlar. Vagusun diğer bir dalı olan rekürren larengeal sinir larenksin vokal kordlar altındaki kısmının ve trakeanın innervasyonunu sağlar. Larenks kasları, rekürren larengeal sinir tarafından innerve edilir. Bunun tek istisnası, süperior larengeal sinirin bir dalı olan eksternal larengeal sinir (motor) tarafından innerve edilen 7 krikotiroid kastır. Posterior krikoaretenoid vokal kordlarda abduksüyon yaparken, lateral krikoaretenoid kaslar vokal kordların temel adduktorlarıdır.(6) Şekil-5 Üst hava yollarının innervasyonu Larenksin kanlanmasını sağlayan arterler tiroid arterin dallarından köken alır. Krikotiroid arter, eksternal karotid arterin ilk dalı olan süperior tiroid arterden çıkar, üst krikotiroid membranın üzerinden geçer ve krikoid kartilaj ve tiroid kartilaj arasında uzanır. Superior tiroid arter, krikotiroid membranın lateral kenarı boyunca seyreder. Krikotirotomi planlanırken, krikotiroid ve tiroid arterin anatomisi göz önünde bulundurulmalıdır, ancak bu durum nadiren uygulamayı etkiler. Orta hatta krikoid ve tiroid kıkırdakların ortasında kalınması en iyisidir.(6) 8 B. Endotrakeal entübasyon: Trakeaya tüp yerleştirilmesi genel anestezi uygulamasının rutin bir parçası haline gelmiştir. Bununla beraber entübasyon, tamamiyle risksiz bir girişim değildir. Genel anestezi alan tüm hastalar entübasyon gerektirmez fakat havayolunun korunması ve hava yolu sağlanması için sıklıkla trakeal tüp yerleştirilir.(6) Entübasyon işlemi, havayolunun açık tutulması; havayolu ve solunumun kontrol edilebilmesi; solunum eforunun azalması; aspirasyonun önlenmesi; anestezistin ve diğer aygıtların sahadan uzaklaşması ile cerrahi rahatlık sağlaması; herhangibir sorun olduğunda resüsitasyon kolaylığı sağlaması ve ölü boşluk volümü azalması gibi faydalar sağlarken, işlemin zaman alması ve özel beceri gerektirmesi, daha derin anestezi gerektrimesi ve bazı komplikasyonlara neden olabilmesi gibi sakıncalar taşır.(14) a.Entübasyonun endikasyonları: i. Anestezi uygulaması sırasında endikasyonlar: (14) Anestezi uygulamasında endikasyon sınırları merkezlere göre değişmektedir. Bazı anestezistler hemen her hastayı entübe ederken, bazıları daha sınırlı şekilde davranmaktadır. Entübasyonun amacının havayolu açıklığı ve güvenliğini sağlamak ya da solunumu kontrol veya asiste edebilmek olduğu dikkate alınırsa, aşağıdaki noktalar endikasyonu belirlemede yardımcı olacaktır: 1) Baş-boyun ameliyatları. Havayolunun cerrahi ekiple paylaşılması ve anestezistin havayoluna uzak kalması entübasyon gerektirir. 2) Kas gevşetici verilmesi ve yapay solunum uygulanması gereken durumlar. 3) Havayolunun kontrolünü güçleştiren pozisyonlarda yapılacak girişimler. Yüzükoyun, yan ve oturur pozisyonlarda havayolunun ve ventilasyonun kontrolü garanti edilemez. Aşırı baş aşağı ve litotomi pozisyonunda diyaframın yukarı itilmesi ile ventilasyon güçlüğü ve aspirasyon riski olabilir. 9 4) Torasik ve abdominal girişimler. İntratorasik girişimlerde gelişen pnömotoraks başlıbaşına entübasyon gerektiren bir durumdur. Abdominal girişimlerde de kas gevşemesi ve solunum kontrolü gerekir. 5) Refleks laringospazm gelişebilecek, sistoskopi, hemoroidektomi gibi girişimler. 6) Özellikle yenidoğan grubu olmak üzere pediatrik hastalar. 7) Mide içeriği, kan, mukus ve sekresyon aspirasyonu riski olan hastalar. 8) Hipotermil ve hipotansif yöntemlerin uyulandığı girişimler. 9) Genel durumu düşkün hastalar. 10) Maske ile ventilasyonda anatomik nedenle veya girişimin uzunluğu nedeniyle güçlük olabilecek hastalar. 11) Havayoluna dışarıdan bası yapan oluşumlar, vokal kord paralizisi, bu bölgedeki oluşumlar. ii. Anestezi uygulaması dışında endikasyonlar: (14) 1) İlaç zehirlenmeleri, sinir-kas hastalaıkları, kardiak arrest veya kafa travmalı, bilinci kapalı hastalarda havayolunu açık tutmak, aspirasyondan korumak. 2) Havayolu obstrüksiyonuna neden olan durumlar (yabancı cisim, tümör, enfeksiyon, laringospazm, iki taraflı vokal kord paralizisi ). 3) Trakeo-bronşial temizlik (sinir-kas hastalıkları, yelken göğüs, larenks travması, pnömoni, solunum yetmezliği). 4) Yapay solunum gereken durumlar (çeşitli nedenlerden kaynaklanan solunum yetmezlikleri). 10 b.Orotrakeal entübasyon tekniği: Entübasyon işlemi yapılmadan önce hasta ve klinik durum, entübasyon yolu ve güç entübasyon ihtimali yönünden değerlendirilmelidir. Aksine bir endikasyon yoksa, entübasyon işleminin rutin şekli genel anestezi altında ve tercihan kas gevşemesi sağlandıktan sonra oral yolla ve laringoskopi ile glottisin görülerek, tüpün trakea içine yerleştirilmesidir. Entübasyon sırasında anestezi refleks süpresyon sağlamaya yetecek derinlikte ve kas gevşemesi tam olmalıdır. Bu amaçla erişkinde genellikle hızlı etkili intravenöz indüksiyon ajanı ve bir kas gevşetici kombinasyonu, küçük çocuk ve bebeklerde ise tek başına veya bir kas gevşetici ile birlikte inhalasyon anesteziği kullanılır. Çocuklarda ayrıca rektal ve intramusküler indüksiyonda sık olarak kullanılır. Entübasyon anesteziyle fakat kas gevşetici kullanmaksızın gerçekleştirilecekse, laringospazm gibi istenmeyen refleksleri önlemeye yetecek anestezi derinliğine ulaşılmalıdır.(13,14) İndüksiyon öncesinde, yüze sıkı oturan bir maskeyle 5 dakika boyunca hastanın %100 oksijen solumasıyla preoksijenasyon uygulanması, ciddi kardiyopulmoner hastalığı olmayan ve normal oksijen tüketimine sahip bireylerde apne sonrası 10 dakikaya kadar ulaşabilen bir oksijen reservi oluştur. Preoksijenasyon, diğer bir deyişle denitrojenasyon, akciğerlerdeki nitrojenin (FRC’nin % 69’dan fazlasını oluşturur) oksijenle yer değiştirerek apnenin başlaması sonrası alveo-kapiller kana difüzyon için yedek bir oksijen deposu sağlar. Sağlıklı, non-obez hastalar üzerinde yapılan bir çalışmada, % 100 O2 ile 5 dakika boyunca solutularak yapılan preoksijenasyon sonrası apne döneminde bireylerin hemoglobinin oksijenle satürasyon oranı (% SaO2) ortalama 6 ± 0.5 dakika. sonra % 90’ın altına düşerken, obez hastalarda bu süre 2.7 ± 0.25 dakika idi. Oda havası soluyan hastalarda % SaO2 ideal şartlarda yaklaşık 2 dakika. sonra % 90’nın altına düşecektir. Preoksijenasyon; 5 dakika süreyle % 100 oksijen solutulması, 30 sn.’lik süre boyunca peşpeşe % 100 O2 ile 4 vital kapasite solutulması 11 veya modifiye vital kapasite tekniği (hastaya 60 sn. süreyle 8 derin soluk alması söylenir) gibi çeşitli şekillerde uygulanabilir.(11) Yeterli anestezi ve gevşeme sağlandığında, herhangibir kontrendikasyon yoksa hastanın başı klasik sniffing pozisyona getirilir. Boyun hafif fleksiyonda, baş da ekstansiyondadır. Böylece ağız-farenks-larenks hattının düzleşmesi sağlanır. Bunu sağlamak için başın altına 8-10 cm yüksekliğinde küçük bir yastık ya da katlanmış çarşaf konulması yeterlidir.(13,14) (şekil-3) Laringoskop sol elle tutulurken, sağ elin parmakları kullanılarak ağız açılır. Laringoskopun bleyd’i hastanın ağzına sağ taraftan sokulur. Bu sırada dişlerin hasar görmemesine özen gösterilir.Bleydin kenarı ile dil, sola ve yukarıya doğru farenks tavanına doğru itilir. Epiglot göründükten sonra eğri bleydin ucu genellikle vallekula içine itilirken düz bleydin ucu epiglotu da içine alacak şekilde ilerletilir. Vokal kordları açığa çıkarmak için laringoskopun sapı bleydle birlikte yukarı doğru kaldırılır ve hastanın mandibulası ile dik açı yapacak şekilde hastadan uzaklaştırılır. Dişlerle bleyd arasına dudakların sıkışmasından ve dişler üzerine kuvvet uygulanmasından kaçınılır. Trakeal tüp sağ elle tutular ve ucu vokal kordlar arasından geçirilir. Endotrakeal tüpün balonu trakeanın üst kısmında yerleşmeli ancak larenksin aşağısında olmalıdır. Laringosgop, yine dişlerin zarar görmemesine dikkat edilerek çekilir. Trakea mukozasına yansıyan basıncı azaltmak için tüpün balonu (kaf) pozitif basınçlı ventilasyon sırasında trakeayı kapatarak kaçağı önleyecek en düşük hava volümü ile şişirilir.(6,13) Entübasyondan sonra, göğüs ve epigastrium hemen oskülte edilir ve tüpün intratrakeal olarak yerleştiğinden emin olmak için kapnografik trase izlenir. Eğer tüpün ösafagusta veya trakeada olduğuna dair bir şüphe varsa, tüpün çekilmesi ve hastanın maske ile ventile edilmesi daha güvenlidir. Diğer durumda yani tüp trakeada ise, tüpün pozisyonunu emniyet altına almak için tüp flasterle yapıştırılır ya da bağlanır. Kapnografta sürekli olarak CO2 ye rastlanması tüpün trakeada yerleştiğini doğrulamanın en iyi yolu olsa da, bu bulgu endobronşial entübasyon 12 şüphesini yoketmez. Endobronşial entübasyonun en erken belirtisi tepe inspiratuar basınç artışıdır. Tüpün ucunun ve balonunun yerleşiminin uygun olduğu, bir elle pilot balon sıkıştırılırken diğer elle sternal çentikte tüpün balonunun palpe edilmesi ile doğrulanabilir. Kaf krikoid kartilaj düzeyinin üzerinde hissedilmemelidir. Çünkü tüp balonunun uzun süreli larenks içi yerleşimi postoperatif ses kısıklığına neden olabilir ve kazayla ekstübasyon riskini artırır. Tüpün pozisyonu akciğer grafisi ile de belirlenebilir ancak yoğun bakım dışında buna nadiren ihtiyaç duyulur.(6) 13 II. LARİNGOSKOPİ ve ENDOTRAKEAL ENTÜBASYONUN HEMODİNAMİK ETKİLERİ ve SONUÇLARI Laringoskopi ve trakeal entübasyon hasta için çok güçlü zararlı bir uyarandır. Laringoskopi ve trakeal entübasyon sonrası, hem sempatik hem de sempatoadrenal aktivitenin her ikisinde birden refleks bir artış meydana gelir. Plazma adrenalin ve noradrenalin düzeylerinde, entübasyondan sonra 5. dakikada, indüksiyon öncesi değerlere dönen ciddi artışlar meydana geldiği gösterilmiştir. Bunun sonucu olarak taşikardi, hipertansiyon ve kardiak aritmiler gelişebilir. Laringoskopi ve entübasyon sonrasında, kalp hızında dakikada 20 atım, sistolik kan basıncında 50 mmHg, diastolik basınçta ise 30 mmHg civarında bir artış meydana gelir. Bu değişiklikler laringoskopi ile başlayarak, 1-2 dakika içinde maksimuma ulaşır ve 5 dk sonra da laringoskopi öncesi değerlere döner. Ancak bu cevaplar geçicidir ve sağlıklı bireylerde genellikle herhangi bir probleme yol açmadan iyi tolere edilir.(13,14,15) Laringoskopi ve trakeal entübasyon sonrası kan basıncı ve kalp hızında artış ile beraber bulunabilen aritmilerle kendini gösteren, sempatik ve sempatoadrenal aktivitede oluşan refleks artışın nedeni, larengeal ve trakeal dokuların uyarılmasıdır. Laringoskopi tek başına, laringoskopiyi takiben entübasyon uygulanmasıyla eş pressor ve sempatoadreanal cevaba yol açmaktadır. Bu trakeal entübasyona sempatoadreanal cevabın başlıca nedeninin supraglottik bölgenin uyarılmasından kaynaklandığını desteklemektedir. Supraglottik bölgenin uyarılması, laringoskopiyle dokuya bası uygulanmasıyla olmaktadır. Dil kökünde oluşan stimülüsün şiddetiyle katekolamin artışı arasında doğru orantılı bir ilişki vardır. Ayrıca endotrakeal entübasyonun gerçekleştirilmesi için gereken süre, OAB’daki artışla korelasyon gösterir. Kordların arasından tüpün geçirilmesi ve infraglottik bölgede trakeal tüp balonunun şişirilmesi ise pek az ek stimülasyona yol açar.(4,16) Laringoskopi ve trakeal entübasyonun hipertansiyon ve taşikardiden başka yol açtığı önemli sonuçlarından birisi de intrakraniyal basınçta meydana gelen artıştır. İntrakranial basınç artışı 14 olan hastalarda laringoskopi ve entübasyon sırasında beyin sapının herniasyonu ve ani ölüm görülebilir. Havayollarının enstrümasyonu serebral metabolik aktivitedeki artış ve sistemik kardiyovasküler etkiler nedeniyle serebral kan akımında ani artışla sonuçlanabilir. Havayollarının enstrümasyonu, serebral metabolik aktivite ve sistemik kardiyovasküler etkilerdeki artış nedeniyle serebral kan akımında ani artışlar meydana gelebilir. Normal otoregülasyon mekanizmaları hastalık veya üst limitlerin (normalde 150 mmHg'lık ortalama arter basıncı) aşılması nedeniyle etkili olmayabilir. Öksürük ve ıkınma baştan venöz dönüşü azaltarak ICP'de artışa yol açabilir. Serebral vasokonstrüksüyona yol açan indüksiyon ajanları en yararlı olanlarıdır. Klinik pratikte thiopental ve lidokain kadar etomidat ve propofolde gözönünde bulundurulmalıdır. Narkotikler santral beyin fonksiyonlarında doğrudan önemli etkileri olmasa da kısmen yararlıdır. Ketaminden kaçınılmalıdır. Laringoskopi ve entübasyon öncesi istemli veya maskeyle hiperventilasyon uygulanması, mannitol ve steroid verilmesi, ayrıca ICP monitörizasyonu uyugulanması da yararlı olacaktır.(13) Laringoskopi ve trakeal entübasyona refleks cevap olarak gelişen arteriyal kan basıncı, kalp hızı ve intrakraniyal basınçta artış gibi etkiler, her ne kadar geçici olup, normal sağlıklı bireylerde herhangi bir probleme yol açmaksızın kısa sürede zayıflayarak ortadan kalksa da, bazı hasta grupları şüphesiz anestezi indüksiyonu ve trakeanın entübasyonu sırasında dikkatli hemodinamik kontrole ihtiyaç gösterir. Hatta geçici hiperdinamik cevap bile semptomatik aortik anevrizması, yakın zamanda geçirilmiş myokard infarktüsü, serebral anevrizma ve intrakranyal hipertansiyonu olan hastalarda ciddi komplikayonlara yol açabilir. Koroner ve myokard rezervleri sınırlı hastalarda entübasyonu takiben myokardial iskemi ve yetmezlik oluşabilir. Ayrıca subaraknoid kanama, aort disseksiyonu gibi bazı acil hasta gruplarında da var olan patolojiyi ağırlaştırarak ciddi sekellere yol açabilir.(5,13,16) Laringoskopi ve trakeal entübasyona cevabın önlenmesi için gereken anestezi derinliği, cerrahi insizyona olan cevabın ortadan kaldırılması için gerekenden daha fazladır. 15 Endotrakeal entübasyon için cerrahi insizyon için gerekenden %30 daha fazla MAC değerlerine ihtiyaç duyulduğundan, rölatif olarak daha derin bir anestezi düzeyi oluşturulmalıdır.(13) Laringoskopi ve trakeal entübasyona cevapların önlenmesinde kullanılan birçok ajan mevcuttur. Ayrıca , daha az hemodinamik cevaba neden olan LMA kullanımı da mümkündür. Narkotikler, bu amaçla kullanılabilecek olan şeçeneklerden birisidir. Fentanilin en azından 34 μg/kg dozlarda etkili olduğu gösterilmiştir. Alfentanil daha hızlı etki başlangıcına sahiptir ve bu amaçla kullanıldığında etkilidir. Remifentanil de benzer etkinliğe sahiptir. Her ne kadar bazı çalışmalar lidokainin etkinliğine kuşkuyla bakılmasına yol açsa da, narkotiklere ek olarak i.v. lidokain de kullanılabilir. Lidokainle topikal anestezi uygulanması hemodinamik cevapları önlemede en az etkili metoddur. Transtrakeal anestezi cevapları önlese de kendisi ayrıca uyarıcı bir etkiye sahiptir. Glossofarengeal ve süperior larengeal sinir blokları da istenmeyen hemodinamik cevapları önlemede etkili olabilir. Entübasyona cevap olarak kan basıncı ve kalp hızında artışı azaltan çeşitli antihipertansif ajanlar kullanılmıştır. Bunlar esmolol gibi β blokerler; diltiazem, nicardipine, verapamil gibi Ca++ kanal blokerleri; klonidin gibi α blokerler; ayrıca sodyum nitropurussid, nitrogliserin, hidralazin, kaptopril’i içerir.(13) 16 III. SEMPATİK SİNİR SİSTEMİ ve SEMPATİK SİSTEME ETKİLİ İLAÇLAR A. Sempatik sinir sistemi: a. Fonksiyonel anatomisi: Sempatik sinir sistemi, parasempatik sistemle birlikte vücudun viseral fonksiyonlarını kontrol eden ototom sinir sistemini meydana getirir. Sempatik sinir sisteminin aktivasyonu geleneksel olarak ‘‘savaş veya kaç’’ olarak isimlendirilen, kan akımını iç organlardan iskelet kaslarına yönlendirip, kardiak fonksiyon, terleme ve salivasyonu artıran ve pupillalarda genişlemeye yol açan bir cevaba neden olur. (17,18) (şekil-6) Şekil-6 Sempatik sinir sisteminin organizasyonu 17 SSS, medulla spinalisin, torakolumbal bölgesinden köken alır. Sempatik preganglionik lifler, 12 torasik (T1 – T12) ve ilk 3 lumbal segmentin (L1 – L3) intermedyolateral gri kordonundaki hücre gövdelerinden başlar. Bu sinir hücrelerin miyelinize aksonları, motor sinir lifleriyle birlikte ön sinir kökleri içinde medulla spinalisi terkeder ve beyaz ramus’u oluşturarak, kendi bulunduğu segmental düzeydeki 22 çift sempatik gangliondan birisine girer. Bu 22 çift ganglionun oluşturduğu sempatik zincir vertebral kolonun her iki kenarı boyunca uzanır. Lateral sempatik zincirin paravertebral ganglionlarının girişi üzerinde preganglionik lifler şu 3 yoldan birini takip eder: (şekil-6,7)(17,18) 1. Çıktığı düzeyde ganglion içersinde postganglionik liflerle sinaps yapar. 2. Sempatik zincir içinde yukarı veya aşağı doğru giderek diğer segmental düzeylerdeki ganglionlarda sinaps yapar. 3. Sempatik zincir boyunca farklı mesafeler kateder ve sinaps yapmaksızın çıkarak SSS’nin kollateral ganglionlarının dış yüzünde sinaps yaparlar.(17,18) Şekil-7 Preganglionik liflerin oluşturduğu sinapslar 18 Adrenal medulla bu kuralın dışındadır. Preganglionik lifler herhangi bir ganglionda sinaps yapmaksızın doğrudan adrenal medullaya girereler. Adrenal medulla ve diğer kromaffin dokular sempatik ganglionların eşdeğerdir ve embriyolojik olarak nöral krest hücrelerinden meydana gelmişleridir. Sempatik ganglionlardan farklı olarak adrenal medulla epinefrin ve norepinefrin salgılar.(17) Sempatik postganglionik nöronal hücre gövdeleri sempatik zincir çiftindeki ganglionlarda veya daha periferde bulunan plekssuslardaki kollateral ganglionlarda yerleşmişlerdir. Çölyak ve inferior mesenterik ganglion (pleksus) gibi kollateral ganglionlar, birçok postganglionik nöronal gövdelerle preganglionik liflerin birbirine yakınlaşmasıyla meydana gelir. SSS’nin ganglionları herzaman medulla spinalise, innerve ettiği organlara göre daha yakın olarak yerleşmiştir. Sempatik postganglionik nöronlar bu yüzden ya lateral paravertebral sempatik zincir çifti ya da kollateral pleksusların birinden köken alır. Miyelinize olmayan postganglionik lifler daha sonra bu ganglionlardan ilerleyerek innerve ettikleri organ içinde sonlanırlar.(17) Lateral sempatik zincirden geçen postganglionik liflerin bir kısmı spinal sinirler içine geri dönerek spinal kordun tüm düzeylerinde miyelinize olmayan gri ramusu oluştururlar. Bunlar distal olarak ter bezlerine, pilomotor kaslara ve deri ve kasın kan damarlarına dağılırlar. Bu sinirler miyelinsiz C tipi liflerdir ve somatik sinirler içinde taşınır. Somatik sinirlerin ortalama % 8’ini sempatik lifler oluşturur.(17) İlk 4 veya 5 torasik spinal segmentlerin oluşturduğu preganglionik lifler boyunda yükselerek 3 özel ganglion çiftini oluşturur. Bu ganglionlar superior cervikal, middle cervical ve cervicothorasic ganglionlardır. Bunlardan sonuncusu stellate ganglion olarak bilinir ve gerçekte inferior servikal ve 1. torasik sempatik sinir sistemi ganglionlarının birleşmesinden meydana gelmiştir. Bu ganglion; baş, boyun, üst ekstremiteler, kalp ve akciğerlerin sempatik 19 innervasyonunu sağlar. Afferent ağrı lifleri de bu sinirler içinde taşınır ve myokard iskemisinde göğüs, boyun ve üst ekstremitelerdeki ağrıdan sorumludurlar.(17) b. Fonksiyon: 1. Organizasyon ve integrasyon Sempatik sinir sisteminin aktivasyonu, yaygın fizyolojik cevaplar oluşturur. Ayrıca SSS cevabı adrenal medulladan epinefrinin salınımınıyla hormonal yolla da aktivasyonda artış sağlanır. Bu cevaplar; kalp hızı, kan basıncı ve kardiak outputta artış; bronşial ağaçta genişleme ve kanın barsaklar ve iç organlardan iskelet kaslarına yönelmesini içerir. Bütün bunlar vücudun tehlikeli durumlarla başedebilmesi için gerekli olan hazırlıklardır.(17,18) Vücuttaki tüm organlar sempatik ve parasempatik sistemlerden input alan dual innervasyona sahiptir. Bu iki sistem sıklıkla birbirine zıt etki gösterir. Bir sistemin stimülasyonuyla hedef organda eksitatör etkiler oluştururken, diğer sistemin stimülasyonu inhibitör etkiler oluşturabilir. Göz, kalp, bronşiyal ağaç, gastrointestinal ve genitoüriner sistem innerve edilir. Mesela sempatik stimülasyon; kalp atım hızında, kontraksiyon gücünde ve atrioventriküler düğümde ileti hızındaki artış meydana getierirken, parasempatik stimülasyon kalp atım hızı, kontraksiyon gücü ve atrioventriküler düğümde ileti hızında azalmaya yol açar. Bazı kan damarları, dalak ve piloerektor kaslar gibi bazı organların innervasyonu ise tek başına sempatik sistemle sağlanır.(18) (Tablo-1) 2. Sempatik sinir sisteminde ileti Norepinefrinin, sempatik sinir sistemindeki pek çok adrenerjik aktiviteden sorumlu nörotransmitter olduğu artık bilinmektedir. Ter bezleri ve bazı kan damarları hariç sempatik postganglionik liflerin terminalinde temel nörotransmitter NE’dir. Sempatik ve parasempatik sistemin her ikisinde birden preganglionik nöronlar Ach salgılar. Periferik sempatik sinir 20 sisteminin medyatörleri epinefrin ve norepinefrindir. Son iki dekadda toplanan veriler, sempatik nörotransmitterlere ek olarak ATP ve NPY’nin de rolü olduğunu göstermektedir. Efektör organ Adrenerjik cevap Reseptör Kalp Artış β1 Artış β1 Vasokonstrüksiyon α1 Vasodilatasyon β2 Vasokonstrüksiyon α2 Bronşial ağaç Bronkodilatasyon β2 Dalak kapsülü Kontraksiyon α1 Uterus Kontraksiyon α1 Vas deferens Kontraksiyon α1 Prostat kapsülü Kontraksiyon α1 Gastrointestinal traktus Göz Relaksasyon α2 Kontraksiyon (midriasis) 0 Relaksasyon α1 Renin sekresyonu β1 Relaksasyon β Kontraksiyon α1 Kontraksiyon α1 Azalma α2 Lipoliz β1 Artış α1 Kontraksiyon (piloereksiyon) 0 α1 Tükrük bezleri Sekresyon artışı α1 Ter bezleri Sekresyon artışı α1 Kontraksiyon hızı Kontraksiyon gücü Kan damarları Arterler İskelet kası damarları Venler iris radyal kası iris sirküler kası siliyer kas Böbrek Mesane Detrusor Trigon ve sfinkter Ureter Pankreastan insülin sekresyonu Yağ hücreleri Karaciğerde glikojenoliz Saç folikülleri, düz kas Nasal sekresyon Tablo-1 Sempatik sistemin vücuttaki etkileri 21 β NE tüm postganglionik sempatik sinirlerin hemen yakınında lokalize presinaptik veziküllerden salgılanır. Vasküler sempatik sinir sistemi sinir terminallerinden ATP’de salınır. Dolayısiyle ATP ve NE ko-nörotransmitterlerdir. Bunlar etki ettikleri bölgenin içine doğrudan salınırlar. Postjunctional etkileri sinerjistiktir. Periferik sempatik nörotransmitter olarak NPY bazı damarlarda az ve dolaylı etkilere sahiptir. NPY, sinirden NE salınımını inhibe ederek prejunctional bir nöromodülatör olarak davranır veya NE’nin etkisini artırarak postjunctional nöromodülasyonda rol oynar. (17,18,19) (Şekil-8) Şekil- 8 Sempatik sinir sisteminde ileti Adrenal medullada sonlanan SSS lifleri preganglioniktir ve Ach nörotransmitterdir. Medullada kromaffin hücrelerle irtibat halindedir ve epinefrin ve norepinefrin salınımına neden olur. Kromaffin hücreler postganglionik hücrelerin eşdeğeridir. Adrenal medullaya 22 gelen sempatik sinirlerin stimülasyonu nörotarnsmitter hormon olan EPI ve NE’nin büyük miktarlarda dolaşıma salınmasına yol açar. Bu hormonal dalgalanmanın daha büyük kısmını normalde EPI oluşturur. EPI ve NE dolaşıma salındıklarında sentez, depolanma ve salınımı adrenal medulladan olup uzak bölgelerde etki gösteren bir hormon olarak nitelendirilirler. (17) Hormonal EPI ve NE, hedef hücrelerde, lokal doğrudan sempatik stimülasyonla oluşan etkilerin aynısını oluşturur, ancak hormonal etkiler 10 kat daha uzun sürer. EPI’nin metabolik etkileri NE’den daha fazladır. Metabolizmayı %100’e varan oranlarda artırabilir. Kana glukoz salınmasıyla beraber K.C. ve kasta glukojenolizi de artırır. Bütün bu fonksiyonlar vücudun savaşıp veya kaçmaya hazır olması için gereklidir. Normal sükun durumunda adrenal medulladan EPI ve NE’nin sekresyon hızı yaklaşık olarak 0.02 μg.kg-1.dk-1’dır. Medulladaki santral vasomotor merkezlerin doğrudan stimülasyonuyla sürdürülen vasküler tonusun bir kısmı, adrenal medulladan olan basal sekresyon sonucu meydana gelir. (17) 3. Epinefrinin etkileri Adrenerjik nöronların tüm fonksiyonlar üzerinde etkisi vardır ancak bunlar arasında dolaşım ve solunuma olan etkileri en önemlileridir. Vücut fizyolojisi üzerinde sempatik sinir sisteminin stimülasyonunun etkileri savaşıp veya kaçmayı kolaylaştıracak şekilde düzenlenmiştir. Solunum merkezleri üzerine santral etki ve bronkodilatasyonla ventilasyon artırılır. Kontraksiyon gücü ve hızında artışla kardiak output artar; hayati olmayan organlara giden damarlarda vasokonstrüksiyon ile vital organların perfüzyon basıncı artar. Gastrointestinal ve genitoüriner sistemin fonksiyonları bu organlardaki düz kasların gevşemesi ve sfinkterlerinin kasılmasının bir sonucu olarak azalır. Gastrointestinal sistemin sekretuar aktivitesi inhibe olur ve adrenal meduller output artar. Metabolizma vücuda glukoz ve yağ asitleri olarak yakıt sağlayacak şekilde uyarılır.(18) Endojen katekolaminler NE ve E α ve β reseptör agonistik aktiviteye sahiptir. NE minimal β2 reseptör aktivitesine sahipken, E β1 ve β2 reseptörleri stimüle eder. Eksojen katekolaminlerin 23 infüzyonu ve endojen katekolaminlerin salınımı arasında bazı temel farklılıklar vardır. Mesela NE infüzyonu bradikardiye yol açabilirken, strese cevap olarak salındığında taşikardi oluşturur.(18) α adrenoreseptörler aracılığıyla oluşan fizyolojik cevaplar geniştir ve önemlidir. α reseptör aktivitesi vücuttaki sempatik sistem aracılığıyla oluşan tüm düz kas kontraksiyonlarından sorumludur. Bunlar; gözde siliyer kas, vasküler, bronşiyal ve uterus düz kaslarını içerir. Gastrointestinal ve genitoüriner sfinkterler α reseptörlerle uyarılır. α reseptörler aynı zamanda pankreastan insülin sekresyonunu da kontrol ederler. Periferik damar yatağında arter ve venlerde postjunctional α1 ve α2 reseptörleri bulunmuştur ve sinir kaynağından bağımsız olarak vasokonstrüksiyonda rol oynarlar.(18) β reseptör agonizmanın başlıca etkileri, kalbin uyarılması, vasküler ve bronşiyal düz kaslarda gevşeme, böbreklerden renin salınımının stimülasyonuyla lipoliz ve glikojenolizi içeren birkaç metabolik süreçtir. β1 reseptörlerin kardiak etkileri, yağ asidi ve renin salgılanmasından; β2 reseptörlerin ise başlıca düz kas gevşemesi ve hiperglisemiden sorumlu olduğu düşünülmektedir. Bazı özel durumlarda β2 reseptörler kardiak aktivitelere de aracılık edebilir. Her ne kadar kan basıncı ve kalp hızındaki akut değişiklikler NE ve E nedeniyle oluşabilse de, kronik hipertansiyonun bu hormonların düzeyiyle ilişkili olmadığı gözükmektedir. Sükun halindeki kan basıncının % 85’inin renin trafından kontrol edildiği hesaplanmıştır. Ayrıca epinefrinin önemli bir etkisi de dolaşan kan elemanlarında artışa neden olan kemikte gap junction’ları artırmasıdır.(18) Sistemik hipoglisemi durumlarında katekolaminler salınarak glukoz mobilizasyonuyla, glukoz değerleri normale getirir ve hücreler için gerekli enerjiyi sağlar. Bundan başkasempatik sinir sistemi stimülasyonu, β reseptörler aracılığıyla K.C. ve kasta glikojenolizi artırır ve yağ dokusundan serbest yağ asitlerini serbestleştirir, başlıca kan glukoz değerlerini artırır. Yenidoğanlarda, epinefrin ayrıca kahverengi yağ dokusunun eksotermik olarak yıkımıyla 24 vücut ısısının sürdürülmesinde rol oynar. Pankreasta α2 ve β2 reseptörler de vardır. α2 reseptör aktivasyonu pankreas adacıklarından insülin sekresyonunu baskılar ve lipolizi inhibe eder. Bu reseptörlerin blokajı insülin salınımını artırabilir ve kanglukoz düzeylerinde ciddi düşüşlerle birlikle olabilir. β reseptör stimülasyonu glukagon ve insülin sekresyonunu artırır.(18) Plasma epinefrini ayrıca serum potasyum konsantrasyonunu da düzenler. β adrenerjik stimülasyon geçici bir hiperpotasemiyi başlatabilir. Hiperpotasemiyi oluşturan β2 adrenerjik stimülasyonla K.C. hücrelerinden glukozla beraber hücre dışına potasyum çıkışıdır. Bu etkiyi daha uzun süreli bir hipopotasemi takip eder. Hipopotaseminin nedeni β2 adrenerjik stimülasyonla potasyumun eritrosit ve kas hücrelerine girişidir. Eksojen olarak verilen veya endojen salınan epinefrin eritrositlerin β2 reseptörlerini uyararak adenilat siklaz ve sodyumpotasyum ATPaz’ı aktive ederek hücre içine potasyum girişini yönetir. Bu serum potasyum konsantrasyonunda düşüşe öncülük eder ve MI ve diğer stres durumlarına eşlik eden kardiak disritmilere katkıda bulunabilir. β2 adrenerjik blokaj bu potasyum kaymasının inhibe edilmesinde teorik olarak bir avantaja sahiptir. Dolayısıyla selektif ve nonselektif β blokerlerin infarktüs sonrası aritmilere karşı kalbi koruyucu olduğu gösterilmiştir.(18) c. Katekolaminler: İnsanda bulunan endojen katekolaminler dopamin, NE ve epinefrindir. Dopamin SSS’de ki bir nörotransmitterdir. Başlıca beyindeki motor aktivitenin koordinasyonunda rol oynar. NE’nin prekürsörüdür. NE postganglionik sempatik sinir sisteminin sinir sonlanmalarında sentezlenir ve depolanır. Ayrıca adrenal medullada da sentezlenir ve EPI’nin kimyasal prekürsörüdür. Adrenal medullanın katekolamin içeriğinin % 80-85’ini epi ve % 15-20’sini de NE oluşturur. Beyin adrenerjik ve dopaminerjik reseptörlerin her ikisi birden içerir fakat dolaşan katekolaminler kan-beyin bariyerini geçmezler. Beyindeki katekolaminler bulundukları yerlerde sentez edilirler. Katekol nukleusuna (2 ek hidroksil grubu içeren benzen halkası) sahip herhangibir madde katekolamindir ve amin içeren bir yan zinciri vardır. Katekolamin 25 terimi sıklıkla adrenerjik droglar için kullanılır çünkü etki hedef bölgelerindeki etkileri sempatik sinir sistemi için spesifik reseptörler aracılığıyla olur.(17,19) Endojen veya sentetik katekolaminlerin adrenerjik reseptörler üzerindeki etkileri doğrudan veya dolaylı olabilir. İndirekt etkili olan katekolaminler adrenerjik reseptörler üzerinde küçük intrinsik etkilere sahiptir fakat sempatik sinir sistemi terminallerinden depolanan nörotransmitterin salınımının uyarılmasıyla bu etkileri oluşur. Bazı sentetik ve endojen katekolaminler adrenerjik reseptör bölgelerini doğrudan uyarırlar oysa diğerleri karışık etkilidir. Doğrudan etkili katekolaminlerin etkileri endojen NE depolarından bağımsızdır. Dolayısıyla indirekt etkili katekolaminler tamamiyle, yeterli endojen NE’nin nöronal depolarına bağımlıdır.(17,19) 1. Norepinefrinin sentezi NE sentezinin ana bölgesi postganglionik sinir sonlanmaları veya civarıdır. Fenilalanin veya tirozin sinir terminalinin aksoplazması içine alınarak NE veya EPI (adrenal medullada) sentez edilir. Tirozin postganglionik sinir sonlanmalarına aktif transportla alınır. Tirozin hidroksilaz sitozolik bir enzimdir ve tirozinin dihodroksifenilalanine (DOPA) çevrilmesini katalize eder. Bu, NE sentezinde hız kısıtlayıcı basamaktır ve feed-back inhibisyonla NE sentezini kontrol ettiği düşünülmektedir. NE’nin yüksek düzeyleri tirozin hidroksilazı inhibe ederken, düşük düzeyleri stimüle eder. Sempatik sinir sistemi stimülasyonu sırasında, tirozin sunumundaki artış norepinefrin sentezini de artırır. Dihodroksifenilalanin ve kaskadda daha sonra gelen bileşikler katekolaminlerdir.(17,18) Dopamin, dihodriksifenilalaninden, dihodriksifenilalanin dekarboksilaz ile sentez edilir. Bu noktadaki sentez nöronun sitoplazmasında meydana gelir. Dopamin daha sonra depo vesiküllerinin içine girer. Beyinde, dopaminin bir nörotrasmitter olduğu yerde sentez bu aşamada durur. Periferik postganglionik nöronların vesikülleri, dopamini NE’ne çeviren dopamin β-hidroksilaz enzimini içerir. Adrenal medulla ek olarak NE’ni EPI’ne çeviren 26 feniletanolamin-N-metiltransferaz enzimini içerir. Bu reaksiyon meduller vesiküllerin dışında gerçekleşir ve oluşan EPI daha sonra depolanmak için vesiküllere girer. Adrenal medullada NE’nin yaklaşık % 85’i EPI’e çevrilir. Endojen katekolaminlerin tümü presinaptik vesiküllerde depolanır ve bir aksiyon potansiyeli ulaştığında salgılanır. Sempatik nöronlarda eksitasyon-sekresyon eşleşmesi Ca2+‘a bağımlıdır. Vesiküller, NE ile birlikte Ca2+, çeşitli peptitler ve ATP’de içerir. (17,18) (Şekil-9) Şekil-9 Norepinefrin sentezi 27 Konjestif kalp yetmezliği veya kronik streste olduğu gibi sempatik sinir sitemi aktivitesindeki artış tirozin hidroksilaz ve dopamin β-hidroksilaz sentezini uyarır. Adrenal korteksten glukokortikoidler adrenal medullaya geçer ve feniletanolamin-N-metiltransferaz’da artışı stimüle ederek NE’nin EPI’ne dönüşümünü artırırlar.(17) 2. Norepinefrin salınımı ve regülasyonu Vesikülün içeriğini sinaptik aralığa boşaltmasında dominant fizyolojik mekanizma eksositozdur. NE’nin salınması sinirin depolarizasyonuna ve kalsiyum iyon geçirgenliğinde artışa bağlıdır. Kalsiyum girişi NE vesiküllerinin eksositozunu artırabilir. Salınım kontraktil bir mekanizmanın desteklediği, kolşisin ve prostaglandin E2 ile inhibe edilir. Prostaglandin sentezinin engellenmesi NE salınımını artırır. NE presinaptik (prejunctional) α2 reseptörlerin uyarılmasıyla kendi salınımını inhibe eder. Fenoksibenzamin ve fentolamin, inhibitör presinaptik α2 reseptörlerin blokajıyla NE salınımını artırır.(17,18,19) (Şekil-10) Şekil-10 Sempatik sinir terminalinde NE’nin salınımı ve geriemilimi (aad: aromatik L-amino dekarboksilaz; DβH: Dopamin β-hidroksilaz; tyr hyd: tirozin hidroksilaz) 28 3. İnaktivasyon Katekolaminler sinaptik boşluktan 3 mekanizmayla uzaklaştırılırlar: • Presinaptik terminallere geri alınım • Ekstranöronal alım • Difüzyon. Hedef bölgede NE etkisinin sonlanması hemen hemen tamamiyle presinaptik nöron terminallerine NE’nin geri alımıyla olur (uptake 1). NE sinir terminaline geri alındığında tekrar kullanım için yeniden vesiküllerde depolanır. Küçük bir miktarı sitoplazmada deaminasyona uğrar. Bu deaminasyon monoaminoksidaz enzimiyle olur ve meydana gelen dihodroksimandelikasit sinir terminalinden dışarı diffüze olarak interstisyel sıvıya girer. Uptake 1; aktif, enerji gerektiren, ısıya bağımlı bir süreçtir ve farmakolojik olarak inhibe edilebilir.(17) Presinaptik terminallerde NE’nin gerialınımı aynı zamanda stereospesifik bir süreçtir. Yapısal olarak benzer bileşikler ( guanethidine, metaraminol) vesiküllere girerek transmitterlerle yer değişrirebilir. Trisiklik antidepresenlar ve kokain NE’nin geri alınımını inhibe ederek yüksek sinaptik NE konsantrasyonlarıyla sonuçlanır ve reseptör cevabını belirginleştirir. Ayrıca son bulgular göstermektedir ki NE gerialınımı presinaptik bir β adrenerjik mekanizma aracılığıyla olmaktadır. Çünkü β blokaj NE ve E düzeylerinde belirgin bir artışa yol açtığı halde α blokaj yapmaz. Presinaptik β reseptörlerin klinik önemi günümüzde bilinmemektedir.(17) Ekstranöronal uptake (uptake 2), NE’in inaktivasyonunda minör bir role sahiptir. NE effektör hücreler ve diğer ekstranöronal dokular tarafından alınır. Ekstranöronal doku tarafından alınan bu NE, monoaminoksidaz ve katekol-O-metil transferaz tarafından vanilmandelik aside metabolize edilir. Uptake 1 ve 2’den artakalan katekolaminlerin çok az bir miktarı dolaşıma geçer. (uptake 3). Dolaşıma geçen bu kısım benzer şekilde K.C. ve böbrekte metabolize olunur. Eksojen olarak sempatomimetikler verildiğinde uptake 1 ve uptake 2’nin önemi azalır. 29 EPI aynı enzimlerle inaktive edilir. Oysaki uptake 1 endojen katekolaminlerin inaktivasyonunda ağır basar. Uptake 3 ise eksojen verilen katekolaminlerin inaktivasyonunda ağır basar ve klinik olarak önemlidir.(17) Katekolaminlerin metabolik son ürünü vanilmandelikasittir. Vanilmandelikasit NE’nin idrarda bulunan başlıca metabolitidir. (%80-90). Salınan NE’nin %5’den azı değişmeden idrarla atılır. İdrara atılan metabolik ürünler sempatik sinir sisteminin aktivitesininin tahmin edilmesini sağlar ve feokromasitomanın klinik tanısının kolayşatırabilir.(17) (Şekil-11) Şekil-11 Norepinefrinin metabolizması 30 d. Adrenerjik reseptörler Von Euler 1946’da EPI ve NE’nin fizyolojik etkilerini ortaya koymuştur. Ahlquist farmakolojik ajanlara verdikleri cevaplara göre adrenerjik reseptörleri α ve β reseptörler olarak sınıflamıştır. Başlangıçta, α-adrenerjik reseptörler β-adrenerjik reseptörlerden epinefrin ve norepinefrine isoproterenolden daha büyük cevap vermesiyle ayırt edilmişlerdir. Bunların herbiri en azından iki alt gruba ayrılır. α1 ve α2 ; β1, β2 ve β3. Moleküler kolonlama teknikleri kullanılarak α reseptörler α1A , α1B , α1D, α2A ,α2B ve α2C şeklinde alt gruplara ayrılmıştır (Şekil12). Bu reseptörler G proteinlerine (α, β, γ alt ünitesi olan heterotrimetrik reseptörler) bağlanmıştır. Farklı adrenoreseptörler her biri, tek bir efektörü olan ve kofaktör olarak Guanozin trifosfatı (GTP) kullanan özel G proteinlerine bağlanır. α1 fosfolipazları aktive eden Gq’ya, α2 adenilat siklazı inhibe eden Gi’ye ve β adenilat siklazı aktive eden Gs’ye bağlanır.(17,18,19) (Şekil-13) Şekil-12 Adrenerjik reseptörlerin sınıflandırılması 31 R: reseptör; AC: adenilat siklaz; cAMP: siklik AMP; PKA: protein kinaz A; PLC: fosfolipaz C; PIP2: fosfatidilinozitol 4,5 bifosfat; DAG: 1,2 diacilgliserol; IP3: inositol 1,4,5 trifosfat; PKC: protein kinaz C; Gs , Gi , Go , Gq : G proteinleri Şekil-13 Adrenerjik reseptörlerin hücresel etki mekanizmaları 1. α1 Reseptörler: α1 reseptörler, vücudun genelindeki tüm düz kaslarda, göz, akciğer, kan damarları, uterus, barsak ve genitoüriner sistemde yerleşmiş olan postsinaptik adrenoreseptörlerdir. Bu reseptörlerin aktivasyonu hücre içi kalsiyum iyon konsantrasyonunu artırarak kas kontraksiyonuna yol açar. Böylece, α1 agonistler; midriasis, bronkokonstrüksiyon, vasokonstrüksiyon, uterin kontraksiyon, gastrointestinal ve genitoüriner yollardaki sfinkterlerde kontraksiyon oluşturur. α1 uyarı, insülin sekresyonu ve lipolizi de inhibe eder. Myokardda hafif (+) inotrop ve (-) kronotrop etkileri olan α1 reseptörler bulunur. Myokard iskemisi sırasında, α1 reseptörlerin agonistlerle bağlatısının kuvvatlendiği izlenir. Bununla birlikte, α1 uyarının kardiyovasküler sistemdeki en önemli etkisi, periferik vasküler direnç, sol ventrikül artyükü ve arteriyal kan basıncında artışa yol açan vasokonstrüksiyondur.(19) 32 2. α2 Reseptörler: α1 reseptörler’in aksine α2 reseptörler büyük ölçüde presinaptik sinir uçlarında yerleşmiştir. Bu adrenoreseptörlerin aktivasyonu adenilat siklaz aktivitesini inhibe eder. Bu kalsiyum iyonlarının sinir terminaline yeniden girişini azaltarak norepinefrin içeren depo veziküllerin daha sonraki egzositozunu sınırlar. Böylece, α2 reseptörler nörondan daha fazla norepinefrin salınımını inhibe eden bir (-) feedback döngüsü olışturur. Ek olarak, vasküler düz kaslarda vasokonstrüksiyon oluşturan postsinaptik α2 reseptörleri de içerir. Daha da önemlisi, santral sinir sistemindeki postsinaptik α2 reseptörlerin uyarılması sedasyona neden olur ve sempatik deşarjı azaltarak periferik vasodilatasyonla kan basıncında düşmeye yol açar.(19) 3. β1 Reseptörler: β1 reseptörlerün en önemli yerleşim yeri kalpteki postsinaptik membranlardır. Bu reseptörlerin uyarılması ATP’yi c(AMP)’ye çeviren ve kinaz fosforilasyon kaskadını başlatan adenilatsiklazı aktive eder. Bu kaskadın başlamasının (+) kronotropik , (+) dromotropik ve (+) inotropik etkileri vardır.(19) 4. β2 Reseptörler: β2 reseptörler, esas olarak düz kas ve salgı bezi hücrelerinde lokalize postsinaptik adrenoreseptörlerdir. β1 reseptörlerle ortak bir etki mekanizmasını paylaşırlar: adenilat siklaz aktivasyonu. Bu ortaklığa rağmen, β2 uyarı düz kasları gevşeterek bronkodilatasyon, vasodilatasyon, uterus, mesane ve barsakta gevşemeye neden olur. Glikojenoliz, lipoliz, glukoneogenez ve insülin salınımı da β2 reseptör aktivasyonuyla uyarılır. β2 agonistler, potasyumu hücre içine çeken sodyum-potasyum pompasını da aktive ederler ve hipokalemi ve disritmi oluşumuna yol açabilirler.(19) 33 5. β3 Reseptörler: β3 reseptörler safra kesesi ve beynin adipoz dokusunda bulunurlar. Safra kesesi fizyolojisindeki rolleri bilinmemektedir, fakat kahverengi yağ dokusunda lipoliz ve termogenezde rolleri olduğu düşünülmektedir.(19) B. Esmolol: Kimyasal adı: metil 3-4[2-hidroksi-3(isopropanilamino) propoksifenil] propiyanat. Kimyasal formülü: C16 H25 NO4Cl Molekül ağırlığı: 331.8 g/mol Şekil- 14 Esmololün kimyasal yapısı Esmolol β1 selektif (kardiyoselektif), eritrosit sitozolünde hızla hidrolize edilen bir adrenerjik reseptör blokeridir. Başlıca kalp kasında lokalize β1 reseptörleri inhibe eder fakat yüksek dozlarda bronşiyal ve vasküler düz kaslardaki β2 reseptörleri de inhibe etmeye başlar. Etki başlangıcı hızlıdır ve çok kısa etki sürelidir. Terapatik dozlarda intrensek sempatomimetik aktivitesi ve membran stabilize edici etkisi yoktur. (17,20,21) Esmolol ortalama 9 dakikalık (4-16) çok kısa bir yarı-ömre sahiptir. Total klirensi 285 mL/dak/kg ( 17.1 L/s/kg )’dir. Bu değer kardiak output’un 3, hepatik kan akımının yaklaşık 34 14 katıdır. Dolayısıyla esmololün metabolizması karaciğer, böbrek ve doku kan akımıyla sınırlı değildir. α dağılım yarı-ömrü 2 dakikadır. Görünür dağılım hacmi 3.43 L/kg’dır. Esmololün kendisini farklı kılan en belirgin özelliği phenoxypropanolamine yapısı içine yerleşmiş ester fonksiyonudur. Bu, eritrosit sitozolündeki esterazlarla hızla serbest asit metaboliti ve metanole hidrolize olmasını sağlar. Plazma kolinesterazı veya eritrosit membranındaki esterazlar bu hidrolizde rol oynamazlar. Eritrosit kolinesterazı, plazma kolinesterazından farklıdır ve fisostigmin veya echothiophate tarafından önemli ölçülerde inhibe edilmez fakat sodyum floridle belirgin derecede inhibe edilir. İlacın yaklaşık olarak %2'si idrarla değişmeden atılırken %88'i esmololün asit metabolitine dönüşür. Asit metabolit, ana ilacın 1/1500'ü kadar potentliğe sahiptir ve eliminasyon yarı ömrü 3.7 saattir ve renal disfonksiyonu olan hastalarda atılımı uzar. Esmololün proteinlere bağlanma oranı % 55’tir.(17,20,22,23) Esmolol bolus dozu takiben devamlı infüzyonla uygulandığında, etkisi 2 dakika içinde başlar, sabit-durum β blokajının % 90’ına ulaşması 5 dakikada olur. Kararlı durum kan düzeylerine yükleme dozu uygulandığında 5, uygulanmadığında ise 30 dakikada ulaşır. İnfüzyon sonlandırıldıktan 18-30 dakika sonra β blokaj tamamiyle ortadan kalkar. İnfüzyondan 20-30 dakika sonra esmolol konsantrasyonları kanda artık belirlenemez düzeylere iner. Esmololün eliminasyonu böbrek ve karaciğer fonksiyonlarından bağımsızdır. Eliminasyon kinetiği doza bağlıdır. Bu farmakokinetik özellikleri esmololün hızlı intravenöz titrasyonunu sağlar. Bu yüzden esmololün infüzyonu sırasında kararlı durum konsantrasyonuna çabuk ulaşılır ve infüzyon kesildiğinde ilacın terapatik etkileri hızla sonlanır. Dolayısıyle, esmololün β adrenoseptör antagonist ihtiyacı olan kritik hastalarda daha uzun etkili antagonistlere göre kulanımı daha güvenlidir.(20,22) Esmolol dinlenme ve egzersiz sırasındaki kalp atım hızını azaltır ve isoproteronelle oluşan atım hızındaki artışı zayıflatır. Esmololün kan düzeyleri beta blokajın derecesi arasında bir 35 korelasyon olduğu gösterilmiştir. İnfüzyon sonlandırıdığında esmololün oluşturduğu β blokaj 10-20 dakika içinde ortadan kalkar. İnsanda yapılan elektrofizyolojik çalışmalar esmololün β blokerlere özgü tipik etkiler oluşturduğunu gösterir. Kalp hızını azaltır, sinüs siklusu süresini uzatır, sinüs düğümünün recovery süresini uzatır, normal sinüs ritmi ve atriyal pacing sırasında A-H aralığında (atriumlarla His demeti arasındaki ileti hızı) uzama ve antegrad Wenkebach siklus süresinde artış sağlar.(24) Esmolol radyo-izotoplu anjiyografi yapılan hastalarda dakikada 200 mcg/kg dozunda uygulandığında, kalp hızı, sistolik kan basıncı, hız basınç çarpımı, sol ve sağ ventrikül ejeksiyon fraksiyonu ve dinlenme sırasındaki kardiyak indekste azalma sağlar. Bu etkiler intravenöz propranolol (4 mg) ile sağlanana benzerdir. Egzersiz sırasında kalp hızı, hız basınç çarpımı ve kardiyak indekste sağladığıazalmalar da propranolol ile benzer olarak bildirilmiş; ancak sistolik kan basıncında sağladığı azalma anlamlı olarak daha büyük bulunmuştur. Kalp kateterizasyonu yapılan hastalarda 300 mcg/kg/dakika dozunda kullanıldığında (maksimum terapötik doz) benzer etkiler sağlar; ayrıca sol ventrikül son diyastolik basıncında hafif ve klinik açıdan anlamlı olmayan artışlara neden olur. Esmolol infüzyonunun sonlandırılmasından 30 dakika sonra hemodinamik verilerin tümü normale döner.(24) Esmololün hafif derecede astımı olan hastalarda, kısmen kardiyoselektif olduğu gösterilmiştir. Kronik obstrüktif akciğer hastalarında (KOAH) supraventriküler taşikardinin tedavisi için veya perioperatif terapötik dozlarda uygulandığında, solunum sistemi üzerinde yan etkilere rastlanmaz.(24) Esmololün, supraventriküler taşiaritmisi olan hastalarda ventrikül cevabının kontrolünde, akut myokard infarktüsü ve unstable anginası olan hastalarda kalp hızının azaltılmasında, ayrıca intraoperatif dönemdeki taşikardi ve hipertansiyonun kontrolünde etkili ve güvenli olduğu gösterilmiştir. Hiperdinamik durumu olan hastalarda postoperatif hipertansiyonun kontrolünde ideal ajandır.(25) 36 Trakeal entübasyon ve cerrahi uyarı gibi stres cevaba yol açan durumlarda adrenerjik blokaja ihtiyaç duyulduğunda, kritik durumdaki ve stabil olmayan hastalarda esmololün dozu alınan cevaba ve yan etkilerine bakılarak kolaylıkla titre edilir ve infüzyonun sonlandırılmasıyla hızla kontrol edilebilir. Erişkinde 100-200 mg’lık bolus doz trakeal entübasyona ve cerrahi uyarana karşı gelişen adrenerjik cevabın baskılanmasında etkilidir. Supraventriküler aritmiler, akut postoperatif hipertansiyon, akut iskemik kalp hastalıklarının kontrolünde 300 μg/kg/dk.’nın altındaki dozlarda devamlı infüzyon şeklinde kullanılır.(22) Sistemik kan basıncı ve kardiak outputun sürdürülmesi için inotropik ajan veya vasopressörlere ihtiyaç duyulan hastalarda, esmolole karşı bilinen aşırı duyarlılığı olanlarda, hipotansiyon, sinüs bradikardisi, 2. derece A-V blok, 3. derece A-V blok, pulmoner hipertansiyona sekonder sağ ventrikül yetmezliği, aşikar kalp yetmezliği olanlarla, kardiyojenik şoktaki hastalarda esmolol kullanımı kontrendikedir. Bronkospastik hastalığı olanlar, renal yetmezlik, diabetes mellitus ve hipoglisemisi olanlarda dikkatli olarak kullanılmalıdır.(26) Esmololün en sık görülen yan etkisi hipotansiyondur. Hastaların % 13-39’unda hipotansiyon geliştiği bildirilmiştir. Minimum efektif dozun dikkatli titrasyonu ve yakın monitörizasyonla hipotansiyon önlenebilir. Diğer yan etkileri ise şöyle sıralayabiliriz:(29) Kardiyovasküler • Diaforez %10 • Alt ekstremite iskemisi %10 • Bradikardi, göğüs ağrısı, senkop, pumoner ödem, kalp bloğu %1 Santral sinir sistemi • Kulak çınlaması %3 • Sommolans %3 • Konfüzyon, ajitasyon, baş ağrısı %2 37 Solunum • Bronkospazm, wheezing, dispne, nasal konjesyon, ronküs ve ral %1 Gastrointestinal • Bulantı %7 • Kusma %1 Deri • Uygulama bölgesinde inflamasyon ve indurasyon %8 Katekolamin tüketen ilaçlar (örn., rezerpin) β blokerlerle birlikte verildiğinde aditif bir etki göstererek hipotansiyon ve ciddi bradikardiye neden olabilir. Esmolol ve varfarinin birlikte uygulanmasının, varfarinin plazma düzeylerini azaltmadığını gösterilmiştir. Varfarin ile birlikte uygulanan esmolol’ün konsantrasyonları genellikle daha yüksek olarak bulunmuş, ancak bu durum klinik açıdan anlamlı bulunmamıştır. Esmolol ve digoksin intravenöz yoldan birlikte uygulandığında, bazı zaman noktalarında digoksinin kandaki düzeylerinde %10-20’lik bir yükselme olduğu, ancak digoksinin esmolol’ün farmakokinetik özelliklerini etkilemediği bildirilmiştir. İntravenöz morfin ve esmolol eşzamanlı olarak uygulandığında morfinin kan düzeylerinde herhangi bir değişiklik gözlenmediği, esmolol’ün kararlı durumunun %46 oranında arttığı; diğer farmakokinetik parametrelerden hiçbirinde bir değişiklik olmadığı bildirilmiştir. Esmolol’ün süksinilkolinin oluşturduğu nöromüsküler blokajın başlamasını etkilenmez, ancak nöromüsküler blokajın süresini hafif derecede uzatır. Esmololün bu ilaçlarla etkileşimleri majör bir klinik öneme sahip olmasa da, esmolol dozunun digoksin, süksinilkolin veya varfarin tedavisi alan hastalarda dikkatle titre edilmesi gereklidir. Çeşitli alerjenlere karşı şiddetli anaflaktik reaksiyon öyküsü olan hastalar beta-blokerlerin kullanımı sırasında alerjenler ile tekrar karşılaşmalarda (kazayla, tanı amaçlı veya terapötik olarak) daha da reaktif olabilirler. Bu tip hastalar alerjik reaksiyonu tedavi etmekte kullanılan klasik epinefrin dozlarına yanıt vermeyebilirler. Miyokard fonksiyonu bozulmuş hastalarda esmolol 38 ve verapamilin birlikte kullanımı ani kalp durmalarına neden olabilir. Ayrıca dopamin, epinefrin ve norepinefrin gibi vazokonstriktif ve inotropik preparatların varlığında supraventriküler taşikardinin kontrolü için esmolol kullanılmamalıdır, çünkü sistemik vasküler direnç yüksek olduğunda kalp kasılmasının bloke edilmesi tehlikeli olabilir.(24) C. Dexmedetomidine: Adrenerjik reseptörler, çeşitli aminlere verdikleri cevaplar temel alınarak Ahlquist tarafından ilk olarak α ve β olmak üzere ayrılmışlardır. α2-adrenerjik agonistler, analjezi ve sempatolizis oluşturdukları ölçüde aynı zamanda sedasyon, aksiyolitik ve hipnotik etki de sağlarlar. İlk olarak anestezide α2 agonistlerin kullanılabileceğini düşündürten etken, klonidin tedavisi alan hastalarda anestezi sırasısındaki gözlemlerdir. Klonidin kullanımyla halotanın MAC değerinde düşüş olduğu belirlenmiştir. Dexmedetomidine, α2 reseptörler üzerinde, α1’e göre 1600 kat daha fazla bir seçiciliğe sahiptir. Son zamanlarda başlıca 24 saatten kısa süreli sedasyonlarda kullanımı kabul görmüştür.(28) Fizikokimyasal özellikleri: Medetomidine yüksek oranda selektif bir α2 adrenerjik agonisttir. Dexmedetomidine medetomidine’in spesifik stereoizomeridir ve parenteral kullanıma uygun olarak formüle edilmiştir (Şekil-15).(28) Şekil-15 Dexmedetomidine’in kimyasal yapısı Kimyasal adı, (+)-4-(S)-[1-(2,3-dimethylphenyl) ethyl]-1H-imidazole monohydrochloride, kimyasal formülü C13H16N2 HCl, molekül ağırlığı ise 236.7’dir.(29) 39 Metabolizma ve farmakokinetik: Dexmedetomidine hızla dağlıma uğrar ve karaciğerde büyük oranda metabolize olarak hem idrar hem de feçesle atılır. % 41 oranında konjugasyona, % 21 oranında N-metilasyona veya konjugasyonu takiben hidroksilasyona uğrar. Dexmedetomidine % 94 oranında proteinlere bağlanır ve tam kanla plazma arasındaki konsantrasyon oranı 0.66’dır. Dexmedetomidine kardiyovasküler parametreler üzerinde belirgin etkilere sahiptir ve bu özelliği nedeniyle kendi farmakokinetik özelliklerini değiştirebilir. Yüksek dozlarda muhtemelen ilacın dağılım volümünde azalmaya yol açan belirgin bir vasokontrüksiyona neden olur. Böylece nonlinear bir farmakokinetik gösteren bir doğası vardır. Bu nedenle yalnızca 0.5-1.0 ng/mL gibi dar bir terapötik aralıkta olacak şekilde verilmesi uygundur. Farmakokinetik parametrelerinin bu doz aralığında tarif edilmesi tercih edilir. Bu doz aralığında Dyck ve arkadaşları, gönüllülerde dexmedetomidinin farmakokinetiğini incelemiş, farmakokinetik özelliklerinin tarif edilmesi için üç kompartmanlı modelin en iyisi olduğunu göstermişlerdir. Bu farmakokinetik parametreler yaş, ağırlık ve böbrek yetmezliğiyle Dexmedetomidine’in eliminsayon yarı ömrü 2-3 saattir, değişmiyor fakat gözükmektedir. infüzyon süresine bağlı olarak, 10 dakikalık infüzyon sonrası 4 dakikadan, 8 saatlik infüzyon sonrası 250 dakikaya kadar değişir. Dexmedetomidinle postoperatif sedasyon uygulanan hastalar, gönüllülerde görülene benzer farmakokinetik gösterirler.(28) Farmakoloji: a.Santral sinir sistemine etkileri: α2-agonistler, locus ceruleus’taki α2-reseptörlere etki ederek sedatif-hipnotik etkilerini gösterir. Analjezik etkileri ise locus ceruleus ve spinal korddaki α2-reseptörler aracılığıyla ortaya çıkar. Dexmedotimidinle oluşan sedasyonun kalitesinin, GABA sistemi aracılığıyla oluşan diğer sedatiflerle oluşandan farklı oluşu ilginç bir gözlemdir. α2-agonistlerin sahip olduğu sedatif etki, endojen uyku düzenleyici yollar üzerinde oynadığı rol aracılığıyladır. 40 Locus ceruleus’un ventrolateral preoptik nukleusa projeksiyon aktivitesinde azalma oluşturur. Bu etki tuberomamiller nukleusta GABAerjik etkiyi ve galanin salınımını artırır ve bunun sonucu olarak kortikal ve subkortikal projeksiyonlarda histamin salınımında azalmaya öncülük eder. α2 agonistler L ve P tipi kalsiyum kanallarından iyon konduktansını inhibe ederken, voltaj-kapılı kalsiyumla aktive edilen potasyum kanallarında ise iletimi kolaylaştırıyor gözükmektedir. α2 agonistlerin sahip oldukları bir avantaj α2 adrenerjik antagonistlerle (atipamezole) etkilerinin kolaylıkla geri çevrilebilir olmasıdır. Uzun süreli uygulamayla α2 agonistlere tolerans gelişebilir.(28) Hem düşük hem de yüksek konsantrasyonlarda, dexmedetomidine, global CBF’yi % 30 oranında düşürmektedir. Bu düşüş infüzyonun kesilmesinden sonra da en azından 30 dakika daha devam eder. Dexmedetomidinle konvülsüyon bildirilmemiştir. Yüksek doz sonrası gelişen kas rijiditesinde azalma sağlar. Doza bağımlı olarak diğer hipofizer hormonlarda olmasa da büyüme hormonu sekresyonunda artışa yol açar. Yine doza bağımlı olarak hafıza kaybına neden olur.(28) b.Solunum sistemi üzerine etkileri: Gönüllülerde, dexmedotimidine ciddi sedasyon oluşturan konsantrasyonalarda, dakika ventilasyonunun azaltmakta, ancak artan CO2’ye solunumsal cevabı değiştirmemektedir. Ventilasyonda görülen değişiklikler, doğal uykuda gözlenen değişikliklerle benzerlik göstermektedir. Ebert ve arkadaşları, spontan soluyan volenterlerde 15 ng/mL’nin üzerinden konsantrasyon sağlayacak şekilde dexmedotimidine infüzyonu uyguladığında arteriyal oksijenasyon veya pH’da herhangibir değişiklik olmadığını göstermiştir. Çok daha yüksek konsantrasyonlarda, Paco2 % 20 oranında artmaktadır. Solunum hızı, artan konsantrasyonla birlikte 14’ten 25’e çıkar. Dexmedetomidine ve propofol eş sedasyon düzeyi oluşturacak şekilde ( BIS index 85) titre edilip verildiğinde, her ikisinde de solunum hızında bir değişiklik olmaz. Dexmedetomidine’in 1-2 μg/kg’lık dozu Paco2’de hafif bir artışa yol açar (45 mm Hg) 41 ve karbondiokside cevap eğrisinde sağa kayma depresyon oluşturur. Solunumdaki değişme başlıca tidal volümün değişmesiyledir. Solunum frekansındaki değişiklik çok küçüktür. Dexmedetomidine, alfentanille kombine edildiğinde daha fazla solunum depresyonuna yol açmadan analjeziyi artırır.(28) c.Kardiyovasküler sistem üzerine etkileri: α2-agonistlerin kardiyovasküler sisteme başlıca etkileri, kalp hızı ve sistemik vasküler dirençte azalma; dolaylı olarak myokardial kontraktilite, kardiak output ve sistemik kan basıncında azalmadır. Dexmedetomidine’in bolus dozunun hemodinamik etkileri bifaziktir. 2 μg/kg i.v. injeksiyonu takiben 5 dakika sonra, kan basıncında %22 artış meydana gelirken kalp hızında % 27’lik bir düşüş görülür. Başlangıçta kan basıncında görülen artış muhtemelen periferik α2 reseptörler üzerindeki etkisi nedeniyledir. Kalp hızı 15 dakika içinde bazal değerlere dönerken kan basıncı 1 saat boyunca tedrici olarak bazal değerin %15 altına iner. Dexmedetomidine ciddi bradikardiye ( <40 atım dk-1), nadiren de sinüs arrestine yol açabilir. Bu episod sıklıkla spontan olarak geri döner veya antikolinerjiklerle kolaylıkla tedavi edilir. Dexmedetomidine’in iskemik myokard üzerinde yararlı etkileri olacağı düşünülmektedir. Ayrıca serum laktat düzeylerini azaltır.(28) d.Diğer etkileri: Dexmedetomidine’in sık görüklen yan etkisi, tükrük üretiminde azalmaya bağlı olarak gelişen ağız kuruluğudur.(28) Kullanımı: Dexmedetomidine, anestezi indüksiyonunda endike değildir. Rolü büyük ölçüde, 24 saatten kısa süreli postoperatif sedasyonla sınırlıdırılmıştır. Hipnotik ve opioid ihtiyacının azaltılmasında anesteziye yardımcıdır.(28) Bir premedikasyon ajanı olarak 0.33-0.67 μg/kg dozlarda i.v. olarak cerrahiden 15 dakika önce verildiğinde kardiyovasküler yan etkilerin en aza indirilmesinde etkilidir. Bu doz 42 aralığında thiopental ihtiyacını %30, volatil anestezik ihtiyacını ise %25 oranında azaltır. Dexmedetomidine, 2 μg/kg fentanyl ile karşılaştırıldığında endotrakeal entübasyona hemodinamik cevapların azaltılmasında daha etkilidir. Dexmedetomidine’in cerrahiden 45-90 dakika önce fentanyl ile birlikte veya tek başına 2.5 μg/kg dozda i.m. olarak verildiğinde anksiyolitik etkisine ek olarak, entübasyona cevabı azaltıp volatil anestezik ihtiyacını azaltırken potoperatif titremeyi azaltmakta ancak bradikardi riskini artırmaktadır.(28) Postoperatif dönemde mekanik ventilasyon uygulanan hastalarda sedasyon için dexmedetomidine’nin propofole göre daha avantajlı olduğu gösterilmiştir. Yoğun bakım hastalarında sedasyon için dexmedetomidine ile sedasyon uygulandığında weaning sırasında daha stabil bir hemodinami sağlanmaktadır. Dexmedetomidine’in 2.5-6 μg/kg/s’lik yükleme dozu sonrası, yeterli sedasyonun devamı için 0.1-1 μg/kg/s dozda infüzyona ihtiyaç duyulur. Dexmedetomidine’in 10 dakika süreyle 170 ng/kg/dak yükleme dozunu takiben 10 ng/kg/dak infüzyonla uygulandığında anestezik ve opioid ihtiyacını azaltmaktadır.(28) 43 MATERYAL ve METOD Çalışmamız hastane etik komitesinin izni ve hastaların yazılı ve sözlü onayları alındıktan sonra sonra, endotrakeal entübasyon gerektiren çeşitli elektif cerrahi girişim planlanan, 18-60 yaşları arasında ASA I-II grubundan, Mallampati sınıf 1-2’ye giren 60 hasta üzerinde gerçekleştirilmiştir. Bazal kalp atım hızı (KAH) 70< atım dk-1 ve SAB<100 mmHg olanlar, preoperatif EKG anamalisi (PR<0.24 sn, 2.-3. dereceden A-V blok), sağ ve sol ventrikül yetmezliği, reaktif hava yolu hastalığı, karaciğer ve böbrek disfonksiyonu olanlar, adrenerjik ilaç (MAO inhibitörü, reserpin), 24 saat içinde β bloker ya da kalsiyum kanal blokeri kullanmış hastalar, sedatif veya opioid ilaç kullanım anamnezi olanlar, ideal vücut ağırlığının % 30’undan fazla olanlar, güç entübasyon ihtimali olanlar ile esmolol ve dexmedetomidine karşı bilinen aşırı duyarlılığı olanlar çalışma dışı bırakıldı. Hastalar randomize olarak geliş sıralarına göre her biri 20 hasta içeren 3 gruba ayrıldı. Çalışma çift kör ve plasebo kontrollü olarak gerçekleştirildi. Hastalara premedikasyon uygulanmadı. Hastalara operasyon odasına alındıktan sonra, Dräger Infinity Delta ile, noninvaziv kan basıncı (NİKB), elektrokardiogram (EKG) ve puls oksimetri (SpO2) monitörizasyonu uygulandı. Monitörizasyonu takiben ölçülen kalp atım hızı (KAH), sistolik, diastolik, ortalama arter basınçları (SAB, DAB, OAB) bazal değerler olarak kaydedildi. Daha sonra hastalara el sırtından 20G angiocath ile venöz damar yolu açılarak; Grup D’deki (dexmedetomidine) hastalara toplam 1 μgkg-1 10 dakika içinde verilecek şekilde, Grup E’deki (esmolol) hastalara 100 μgkg-1dk-1 ve Grup K’daki (kontrol) hastalara serum fizyolojik (SF) infüzyonu 10 dakika boyunca uygulandı. Dexmedetomidine ve esmolol 50 mL’lik bir enjektöre SF ile dilüe edilerek hazırlanarak bir perfüzör aracılığıyla verildi. İnfüzyonun tamamlandığı 10. dakikada SAB, DAB, OAB ve KAH ölçülerek kaydedildikten sonra, 4-7 mg.kg-1 thiopentone 20-30 sn içinde kirpik refleksi kaybolana kadar verilerek 44 anestezi indüksiyonu sağlanmıştır. Daha sonra kas gevşemesi için 0.6 mg.kg-1 rokuronyum verilerek % 100 O2 ile maske ventilasyon 2. dakikada, standart Macintoch laringoskopla hastalara endotrakeal entübasyon uygulanmıştır. Tüm endotrakeal entübasyonlar aynı kişi tarafından 30 sn’den kısa sürede ve tek seferde gerçekleştirilmiştir. İdamede % 40 O2 + % 60 N2O içinde end-tidal konsantrasyonu % 1.5- 2 olacak şekilde sevofloran kullanıldı. SAB, DAB, OAB ve KAH değerleri entübasyondan hemen sonra ve 2 ve 5 dakikalarda kaydedildi. Verilerin değerlendirilmesinde SPSS 10.0 hazır istatistik paket programı kullanıldı. Grupların karşılaştırılmasında Student t ve ki kare testi; tekrarlayan ölçümlerin değerlendirilmesinde çoklu karşılaştırma yöntemi, Tukey ve Dunnett testiyle birlikte kullanıldı. Veriler ortalama ± S.S olarak gösterilmiştir. p < 0.05 istatistiksel olarak anlamlı kabul edildi. 45 BULGULAR Her iki grup arasında, yaş, ağırlık, boy değerleri ile cinsiyet, ASA fizyolojik skor ve mallampati sınıfları bakımından anlamlı bir farklılık yoktu. (p>0.05) (Tablo-1, Grafik I,II,III,IV) Tablo-1 Hastaların demografik özellikleri, ASA fizyolojik skor ve mallampati sınıflaması Değişken Grup D (n=20) Grup E (n=20 Yaş (yıl) 39.5 ± 7.87 39.3 ± 9.97 Cinsiyet (E/K) (n) 10 / 10 7 / 13 Ağırlık (kg) 72.8 ± 10.32 76.6 ± 13.17 Boy (cm) 169.3 ± 6.76 167.4 ± 8.81 ASA (I / II) (n) 14 / 6 13 / 7 Mallampati (1 / 2) (n) 19 / 1 16 / 4 Grafik-I Grupların demografik özellikleri Yaş, ağırlık ve boy 180 169,3 167,4 160 140 120 100 72,8 80 60 40 39,5 76,6 39,3 20 0 Yaş(yıl) Ağırlık(kg) Grup D 46 Grup E Boy(cm) Grafik-II Grupların cinsiyet dağılımı Cinsiyet 14 13 12 10 10 10 8 (n) 7 6 4 2 0 Erkek Kadın Grup D Grup E Grafik-III Grupların ASA fizyolojik skorları ASA fizyolojik skor 16 14 14 13 12 10 8 7 6 6 4 2 0 ASA I ASA II Grup D 47 Grup E Grup-IV Grupların mallampati sınıflaması Mallampati 20 19 18 17 16 14 (n) 12 10 8 6 4 3 2 1 0 Sınıf 1 Sınıf 2 Grup D Grup E Her iki grup arasında sistolik, diastolik ve ortalama arter basınçları ile kalp atım hızları değerleri bakımından ölçüm yapılan dönemlerin hiçbirisinde istatistiksel olarak anlamlı bir farklılık yoktu. Ancak SAB, DAB ve OAB değerleri esmolol grubunda, KAH ise dexmedotimidine grubunda daha düşüktü. (p>0.05) (Tablo-2,3,4,5 Şekil-1,2,3,4) 48 Tablo-2 Sistolik arter basınçları Dönem Grup D Grup E 1 139.9 ± 17.25 133.0 ± 13.74 2 128.7 ± 20.00 * 118.0 ± 14.56 * 3 134.1 ± 20.86 125.5 ± 20.31 4 122.9 ± 20.51 * 114.6 ± 16.63 * 5 116.7 ± 19.61 * 111.9 ± 19.18 * 1.Kontrol 2.Yükleme sonrası 3.Entübasyondan hemen sonra 4.Entübasyondan 2 dk. sonra 5.Entübasyondan 5 dk. sonra ortalama ± s.s.; * Kontrol değerine göre p<0.05 Şekil-1 Grupların sistolik arter basınçları Sistolik kan basıncı 160 140 mmHg 120 100 80 60 40 20 0 1 2 3 Grup D 4 5 Grup E 1.Kontrol 2.Yükleme sonrası 3.Entübasyondan hemen sonra 4.Entübasyondan 2 dk. sonra 5.Entübasyondan 5 dk. sonra 49 Tablo-3 Diastolik arter basınçları Dönem Grup D Grup E 1 83.2 ± 11.53 84.0 ± 11.91 2 79.6 ± 14.18 76.3 ± 13.38 3 86.4 ± 16.91 83.3 ± 15.74 4 78.8 ± 17.25 74.1 ± 14.61 5 72.7 ± 15.53 * 73.5 ± 15.75 1.Kontrol 2.Yükleme sonrası 3.Entübasyondan hemen sonra 4.Entübasyondan 2 dk. sonra 5.Entübasyondan 5 dk. sonra ortalama ± s.s. ; * Kontrol değerine göre p<0.05 Şekil-2 Grupların diastolik arter basınçları Diastolik kan basıncı 90 mmHg 85 80 75 70 65 1 2 3 Grup D 4 5 Grup E 1.Kontrol 2.Yükleme sonrası 3.Entübasyondan hemen sonra 4.Entübasyondan 2 dk. sonra 5.Entübasyondan 5 dk. sonra 50 Tablo-4 Ortalama arter basınçları Dönem Grup D Grup E 1 105.2 ± 14.80 103.8 ±11.52 2 97.8 ± 16.94 93.7 ± 13.63 3 103.6 ± 20.72 101.0 ± 16.21 4 96.2 ± 20.11 91.1 ± 15.94 * 5 90.1 ± 18.42 * 90.9 ± 17.01 * 1.Kontrol 2.Yükleme sonrası 3.Entübasyondan hemen sonra 4.Entübasyondan 2 dk. sonra 5.Entübasyondan 5 dk. sonra ortalama ± s.s. ; * Kontrol değerine göre p<0.05 Şekil-3 Grupların ortalama basınçları Ortalama arter basıncı 110 mmHg 105 100 95 90 85 80 1 2 3 Grup D 4 5 Grup E 1.Kontrol 2.Yükleme sonrası 3.Entübasyondan hemen sonra 4.Entübasyondan 2 dk. sonra 5.Entübasyondan 5 dk. sonra 51 Tablo-5 Kalp atım hızları Dönem Grup D Grup E 1 83.5 ± 18.35 90.2 ± 13.90 2 73.9 ± 17.34 * 81.2 ± 13.47 * 3 77.7 ± 14.96 84.5 ± 11.36 4 77.9 ± 16.34 85.1 ± 12.85 5 76.7 ± 16.09 82.2 ± 15.64 * 1.Kontrol 2.Yükleme sonrası 3.Entübasyondan hemen sonra 4.Entübasyondan 2 dk. sonra 5.Entübasyondan 5 dk. sonra ortalama ± s.s. ; * Kontrol değerine göre p<0.05 Şekil-4 Grupların kalp atım hızları Kalp atımhızı 100 90 80 atım/d 70 60 50 40 30 20 10 0 1 2 3 Grup D 4 5 Grup E 1.Kontrol 2.Yükleme sonrası 3.Entübasyondan hemen sonra 4.Entübasyondan 2 dk. sonra 5.Entübasyondan 5 dk. sonra 52 Her iki grupta da; SAB, DAB, OAB ve KAH’nın ölçüm zamanlarına göre değişimi değerlendirildi. Sistolik kan basıncı Hem Grup D hem de Grup E’de, kontrol değerlerine göre 2, 4 ve 5. dönemlerde anlamlı olarak daha düşüktü. (p<0.05) (Tablo-2) Diastolik kan basıncı Grup D’de, kontrol değerlerine göre 5. dönemde anlamlı ölçüde daha düşük iken (p<0.05), Grup E’de diastolik kan basıncında kontrol değerlerine göre anlamlı bir farklılık gözlenmedi. (Tablo-3) Ortalama arter basıncı Grup D’de kontrol değerlerine göre 5. dönemde, Grup E’de ise 4 ve 5. dönemlerde anlamlı ölçüde daha düşüktü (p<0.05). (Tablo-4) Kalp atım hızı, Grup D’de kontrol değerlerine göre 2. dönemde, Grup E’de ise 2 ve 5. dönemde anlamlı ölçüde daha düşüktü (p<0.05). (Tablo-5) 53 TARTIŞMA Laringoskopi ve endotrakeal entübasyon sırasında arteriyal kan basıncı, kalp hızı ve plazma katekolamin konsantrasyonlarında önemli artışlar meydana gelebilmektedir.(30) Laringoskopi ve entübasyon sırasında supraglottik yapıların uyarılmasına bağlı olarak gelişen sempatik aktivitedeki artış bu hemodinamik değişikliklerden sorumlu tutulmaktadır. Plazma adrenalin ve noradrenalin düzeylerinde 5 dakika içersinde normale dönen artışlar meydana gelir.(4,31) Oluşan bu değişiklikler her ne kadar geçici olup, tüm hastalar için problem teşkil etmese de, şüphesiz bazı hastalar laringoskopi ve entübasyon sırasında dikkatli bir hemodinamik kontrole ihtiyaç gösterir. Geçici hiperdinamik cevap bile semptomatik aortik anevrizması, yakın zamanda geçirilmiş myokard infarktüsü, serebral anevrizma ve intrakranyal hipertansiyonu olan hastalarda ciddi komplikayonlara yol açabilir.(5,32) Laringoskopi ve entübasyona bağlı gelişen hipertansiyon ve taşikardi, özellikle koroner kalp hastalığı olanlarda myokarda oksijen sunumunu azaltırken, myokardın oksijen tüketimini artırarak myokard iskemi ve infarktına yol açabilir.(33) Hemodinamik stres cevabın önlenmesi koroner by-pass grefti uygulanan hastalarda yararlıdır.(34) Laringoskopi ve entübasyona hemodinamik cevapların önlenmesi için çok çeşitli anestezi teknikleri ve ilaçları mevcuttur. Seçilecek olan ilaç veya metod; cerrahinin süresi ve tipi, uygulanacak anestezik metod, ilacın veriliş yolu, hastanın tıbbi durumu ve kişisel tercihi de içeren birçok faktöre bağlıdır. Bu amaçla kullanılacak olan ideal ilacın, etkisinin hızlı bafllaması, güvenilir olması, hazırlama, kullanım ve amacına uygun bir etki süresine sahip olması gerekmektedir.(32) Hemodinamik cevabın azaltılması ve önlenmesi amacıyla günümüzde, narkotik analjezikler, lidokain, nitorogliserin ve sodyum nitropurussid gibi vasodilatörler, kalsiyum kanal blokerleri, β blokerler, ganglion blokerleri, α2 blokerler kullanılmaktadır.(5,35,36) 54 Deksmedetomidin, sempatolitik, analjezik ve sedatif etkilere sahip selektif bir α2-adrenerjik agonisttir. Endotrakeal entubasyon sırasında kalp hızı ve kan basıncındaki artışı baskıladığı ve anestezik ajan ihtiyacını azalttığı bildirilmiştir.(35,37) Kardiyoselektif bir β2 bloker olan esmolol kan basıncı ve kalp hızını azaltır. Bu etkilerinden laringoskopi ve entubasyona bağlı olarak gelişen taşikardi ve hipertansiyonun önlenmesinde yararlanılır.(38) Çalışmamızda, indüksiyondan önce dexmedetomidine’in 1 μgkg-1 toplam dozu infüzyonla 10 dk içersinde verildiğinde ve esmolol 100 μgkg-1dk-1 hızında 10 dk infüzyonla uygulandığında laringoskopi ve entübasyona karşı gelişen hemodinamik cevabı önlemede etkili olduğunu gördük. Ancak belirtilen doz ve uygulama şeklinde birbirlerine bir üstünlükleri yoktu. Esmolole bağlı bradikardi doğrudan kardiak etkileri nedeniyledir. Hipotansiyon ise kardiak output ve sistemik vasküler resistanstaki (SVR) azalmanın sonucudur. SVR’deki azalma renin salgılanmasındaki düşüşe bağlıdır. Dolayısıyla kalp hızındaki azalma kan OAB’na göre daha erken ve daha belirgin olarak ortaya çıkmaktadır.(39) Yapılan birçok çalışmada esmololün entübasyon öncesi tek bolus dozlarla uygulandığında, kalp hızını baskılamada yeterli ancak kan basıncındaki artışı önlemede yetersiz olduğu bildirilmiştir. Kumar(40) ve Korpinen(41) yaptıkları çalışmalarda esmololü entübasyondan 2 dk önce 2 mgkg-1 dozda i.v. bolus olarak kullandığında, kalp hızının baskılanmasında yeterli ancak kan basıncı artışını önlemede yetersiz olduğu sonucuna varmışlardır. Esmololün entübasyondan 1.5 dakika önce 1 mgkg-1 ve 1.5 mgkg-1 dozları karşılaştırıldığında her iki dozun da laringoskopi ve entübasyona kalp hızı cevabının kontrolünde yeterli, ancak kan basıncının kontrolünde yetersiz olduğu bildirilmiştir.(42) Singh(43) ve arkadaşlarının yaptıkları bir çalışmada, lidokain, nitrogliserin ve esmololün laringoskopi ve entübasyona hemodinamik cevapları önlemedeki etkinlikleri karşılaştırılmış, entübasyon öncesi uygulanan 1.4 mgkg-1 esmololün her ne kadar nitrogliserin ve lidokaine 55 göre daha etkili olduğu sonucuna varılsa da, entübasyon sonrası kontrol değerlere göre KAH ortalama % 20 ± 3, OAB ise ortalama % 25 ± 11 oranında artış göstermiştir. Yuan’ın(44) yaptığı çalışmada thiopentone ve süksinilkolinle anestezi indüksiyonu sonrası entübasyondan 2 dakika önce uygulanan esmololün 100 ve 200 mg tek bolus dozları karşılaştırmış, her iki dozun da hemodinamik cevapları etkili şekilde kontrol ettiği, 200 mg’lık bolus dozun daha iyi hemodinamik stabilite sağladığı göstermiştir. Sharma(45) ve arkadaşlarının yaptığı çalışmada 100 ve 200 mg tek bolus dozda esmolol entübasyondan 2 dakika önce uygulandığında 200 mg doz ile yeterli kalp hızı ve kan basıncının kontrolü sağlandığı bildirilmiştir. Yakın zamanlarda Figuerda’nın(38) yaptığı 2009 hastalık 72 çalışmayı içeren bir metaanalizde, esmololün en efektif uygulamasının 500 μgkg-1 yükleme dozunun 4 dakika içinde verilmesinden sonra 200-300 μgkg-1 hızda infüzyonla devam etmenin olduğu sonucunu çıkarmıştır. Laringoskopi öncesi indüksiyon ajanlarıyla kombine edildiğinde esmolol ile doza bağımlı bir hipotansiyon ve bradikardi riski olduğu bildirilmiştir. Kanadada yapılan çok merkezli bir çalışmada, trakeal entübasyona hemodinamik cevabın kontrolünde anestezi indüksiyonu öncesi tek bolus doz olarak uygulandığında esmololün dozcevap özellikleri ve yan etkileri değerlendirilmiştir. Esmolol 100, 200 mg dozlarda tek başına uygulandığında, fentanille birlikte verilmesine göre kan basıncının kontrolünde daha az etkili bulumuştur. 200 mg esmolol uygulanan hastalarda hipotansiyon insidansı daha yüksekti.(46) Menkhaus ve arkadaşlarının yaptığı bir çalışmada entübasyondan 3 dakika önce başlanan 100 μgkg-1‘in üzerindeki infüzyon hızlarında esmolol ile kalp hızı ve kan basıncı baskılanmasında etkili olduğu gösterilmiştir.(47) Laringoskopi ve entübasyona bağlı olarak gelişen hemodinamik cevapların kontrolünde değişik doz ve farklı uygulama şekillerinde kullanılmaktadır. Esmololün en sık görülen yan etkisi hipotansiyondur ve önlenmesi için dikkatli bir doz titrasyonuna ihtiyaç duyulur.(27) Biz 56 de çalışmamızda yan etkilerin en aza indirmek için, esmololü anestezi indüksiyondan hemen önce 10 dakika süreyle 100 μg kg-1 dozunda infüzyonla uyguladık. Bu dozla KAH ve kan basıncı kontrolünün etkin bir şekilde sağlandığını gördük. Yükleme dozunun uygulanıp uygulanmamasının yanında entübasyon öncesinde esmolol infüzyonunun uygulanma süresinin de cevapları kontrol etmedeki etkinlik üzerinde rolü olabileceğini düşündük. Entübasyondan hemen önce uygulanan 1-2 mg kg-1 tek bolus dozların kan basıncını kontrol etmedeki etkinliğinin yeterli olmamasını hipotansif etkisinin daha geç ortaya çıkışına bağlayabiliriz. Bunun için esmololün laringoskopi ve entübasyona karşı gelişen hemodinamik cevapları kontrol etmedeki etkinliğinde uygulanan dozun ve verilme şeklinin yanında infüzyon süresinin rolünün araştırılmasına ihtiyaç olduğunu düşündük. Dexmedetomidine, santral ve periferik sinir sistemindeki α2 adrenoseptörler aracılığıyla etki eden potent sempatolitik, analjezik ve sedatif özellikleri olan bir drogtur.(10) Dexmedetomidine’in laringoskopi ve entübasyona karşı gelişen hemodinamik cevapları azalttığı bildirilmiştir.(48) Özköse(49) ve arkadaşlarının yaptıkları bir çalışmada 1 μg kg-1 dozda dexmedotimidine indüksiyon öncesi 10 dakika içinde infüzyonla uygulandığında entübasyondan sonra 1 ve 3. dakikalarda kontrol değerlere göre, ortalama arter basıncında % 20, kalp hızında ise % 15’lere varan bir düşüş meydana gelmektedir. Biz de yaptığımız çalışmada bu oranlara yakın düşüler elde ettik. OAB 105 mmHg’lık kontrol değerinden entübasyon sonrasında 2 ve 5. dakikalarda sırasıyla 96 ve 90 mmHg’ya indi. Kalp hızı değerleri ise kontrol, entübasyondan 2 ve 5 dakika sonra sırasıyla 83, 77 ve 76 dak-1 idi. Özköse’nin(49) yaptığı çalışmada 20 hastanın 4’ünde atropine ihtiyaç gösteren bradikardi gelişirken, biz çalışmamızda böyle bir olguya rastlamadık. Ancak Özköse’nin(49) çalışmasında atropinin uygulanma zamanı belirtilmemişti. Dexmedetomidine’in sempatik sinirlerden NE sekresyonunu engelleyip plazma NE düzeylerinde düşüşe yol açarak ortalama arter basıncı ve kalp hızını azalttığı bildirilmiştir.(50) 57 Dexmedetomidine kan basıncında bi-fazik doza bağımlı bir cevap oluşturur. Yüksek dozlarda kan basıncında 5-10 dakikada sonlanan geçici bir artış ve refleks olarak kalp hızında azalmayı takiben kan basıncında düşüş meydana gelir. Kan basıncında başlangıçta meydana gelen bu geçici artışın ilacın veriliş hızıyla yakından ilşkili olabileceği bildirilmiştir.(51) Çalışmamızda kan basıncındaki bu geçici artışı görmememizi dexmedetomidine’i 10 dakika içinde yavaş infüzyonla vermemize bağlayabiliriz. Bloor ve arkadaşlarının Dexmedetomidine’in 1 μg kg-1 dozda 2 dakika içinde uygulanması sonrası OAB’da önce % 16 artış, bunu takiben %23 azalma olduğu göstermesi bu düşüncemizi destekler gözükmektedir.(52) Dexmedetomidine infüzyonu uygulanan hastalarda en sık görülen yan etkiler hipotansiyon ve bradikardidir ve sıklıkla büyük kısmı yükleme periyodu sırasında oluşur.(53) Venn(54), yaptığı çalışmada dexmedetomidine’in 2.5 μg kg-1 ‘lık yükleme dozunun 10 dakika içersinde verilmesini takiben 0.2-0.5 μg kg-1 s-1 infüzyon hızında verilmesiyle bu yan etkilerin gözlenmediği bildirilmiştir ( kan basıncında kontrol değere göre % 40’tan daha fazla düşüş olması veya kalp atımının 50 dk-1’den az olması). Aho(55), jinekolojik laporoskopi uygulanan hastalarda yaptığı bir çalışmada, intramusküler olarak 2.4 μg kg-1 deksmedetomidin uygulanan 20 hastanın 8’inde ciddi bradikardi görülmüştür. Biz çalışmamızda dexmedetomidine uyguladığımız hastalarımızın hiçbirisinde bradikardi ve hipotansiyona rastlamadık. Yükleme dozunun düşürülmesi ve yavaş infüzyonla kardiyovasküler yan etkilerin ortaya çıkışını önlyebileceği kanaatine vardık. 58 uygulanmasının SONUÇ Sonuç olarak, laringoskopi ve endotrakeal entübasyona cevap olarak gelişen kan basıncı ve kalp hızındaki artışın kontrolünde, esmololün ve dexmedetomidine’in etkili olduğunu gördük. Kullanılan dozlarda her iki drogla da benzer sonuçlar elde edilmiş, birbirlerine üstünlükleri gösterilememiştir. Her iki ilacın da indüksiyon öncesinde infüzyonla uygulanmasının yan etkilerin ortaya çıkış ihtimalini azaltırken hemodinamik cevapların kontrol edilmesindeki etkinliklerini artırdığı düşünmekteyiz. Anestezi indüksiyonu öncesinde, esmolol’ün 100 μg kg-1 dk-1 hızda 10 dakika infüzyonu ve dexmedetomidine’in 1 μg kg-1 dozda 10 dakika içersinde verilmesi , laringoskopi ve entübasyona bağlı hemodinamik cevapların kontrolüne ihtiyaç gösteren seçilmiş hasta gruplarında kullanımının yararlı olacağı sonucuna vardık. Esmololün etkinliğinde infüzyon süresinin rolünün belirlenmesiyle ilgili çalışmalara ihtiyaç vardır. 59 KAYNAKLAR 1. Davis L, Cook-Sather SD, Schreiner MS. Lighted stylet tracheal intubation: A Review Anesth Analg 2000;90:745-56. 2. Atkinson RS, Rushman GB, Davies NJH. Editors. In: Lee’s Synopsis of Anaesthesia. ELBS with ButterworthHeinemann, 1993; 217-238 3.Parr SM. Induction of anaesthesia. In: Pinnock C, Lin T, Smith T, editors. Fundementals of Anaesthesia 2nd ed. London: Greenwich Medical Media Ltd; 2003. p. 30 4. Shribman AJ, Smith G, Achola KJ. Cardiovascular and catecholamine responses to laryngoscopy with and without tracheal intubation. Br J Anaesth 1987;59(3): 295-9. 5.Thomson IR. The haemodynamic response to intubation: a perspective. Can J Anaesth 1989;36(4):367-9 6. Airway management. In: Morgan GE, Mikhail MS, Murray MJ, editors. Clinical Anesthesiology 4th ed. International Edition: Lange Medical Books; 2006;91-116. 7.Menigaux C, Guignard B, Adam F, Sessler DI, Joly V, Chauvin M. Esmolol prevents movement and attenuates the BIS response to orotracheal intubation. Br J Anaesth. 2003 Jan;90(1):14-20. 8.Bloor BC, Ward DS, Belleville JP, Maze M. Effects of intravenous dexmedotimidine in humans. II. Hemodynamic changes. Anesthesiology 1992;77:1134-42 9. Aho M, Lehtinen AM, Erkola O, et al. The effect of intravenously administered dexmedetomidine on perioperative hemodynamics and isoflurane requirements in patients undergoing abdominal hysterectomy. Anesthesiology 1991;74:997-1002 10. Bekker A, Sturaitis MK. Dexmedetomidine for neurological surgery. Neurosurgery 2005; 57: 1-10 11. Rosenblatt WH. Airway management. In: Barash PG, Cullen BF, Stoelting RK, editors. Clinical Anesthesia 4th ed. Philadelphia: Lippincott Williams & Wilkins; 2001; 595-638. 12. Rose DK, Cohen MM. The airway: problems and predictions in 18,500 patients. Can J Anaesth 1994 May;41(5):372-83 13. Gal TJ. Airway management. In: Miller RD, ed. Miller’s Anesthesia 6th ed. Philadelphia: Elsevier Churchhill Livingstone; 2005; 1617-1652 14. Endotrakeal entübasyon. In: Kayhan Z, editor. Klinik Anestezi 3. baskı. İstanbul: Logos Yayıncılık; 2004;243-273 15. Mikawa K, Nishina K, Maekawa N, Obara H. Comparison of nicardipine, diltaizem and verapamil for controlling the cardiovascular responses to tracheal intubation. Br J Anaesth 1996; 76: 221-226. 16. Oczenski W, Krenn H, Dahaba AA, Binder M, El-Schahawi-Kienzl I, Jellinek H, Schwarz S, Fitzgerald RD. Hemodynamic and catecholamine stress responses to insertion of the Combitube, laryngeal mask airway or tracheal intubation. Anesth Analg. 1999 Jun;88(6):1389-94. 17. Lawson NW, Johnson JO. Autonomic nervous system: Physiology and pharmacology. In: Barash PG, Cullen BF, Stoelting RK, editors. Clinical Anesthesia 4th ed. Philadelphia: Lippincott Williams & Wilkins; 2001; 261325. 18. Moss J, Glick G. The autonomic nervous system. In: Miller RD, ed. Miller’s Anesthesia 6th ed. Philadelphia: Elsevier Churchhill Livingstone; 2005; 617-677. 19. Adrenergic agonists & antagonists. In: Morgan GE, Mikhail MS, Murray MJ, editors. Clinical Anesthesiology 4th ed. International Edition: Lange Medical Books; 2006;242-254. 20. Marye JG, Charles WH. Antiarrhythmic agents. In: Evers AS, Maze M. Editors. Anesthetic pharmacology: Physiologic principles and clinical practise. A companion to Miller's anesthesia. Churchill Livingstone, 2004; 621-654. 21. Sheppard D, Di Stefano S, Byrd RC, et al. Effects of esmolol on airway function in patients with asthma. J Clin Pharmacol 1986; 26(3): 169-74. 22. Wiest D. Esmolol. A review of its therapeutic efficacy and pharmacokinetic characteristics. Clin Pharmacokinet. 1995 Mar;28(3):190-202. 23. Sum CY, Yacobi A, Kartzinel R, Stampfli H, Davis CS, Lai CM. Kinetics of esmolol, an ultra-short-acting beta blocker, and of its major metabolite. Clin Pharmacol Ther. 1983 Oct;34(4):427-34. 24. U.S Food and Drug Administration. (2007) The Web Site: www.fda.gov/OHRMS/DOCKETS/dailys/04/feb04/022404/04p-0085-cp00001-02-Attachment01-vol1.pdf 25. Turlapaty P, Laddu A, Murthy VS, Singh B, Lee R. Esmolol: a titratable short-acting intravenous beta blocker for acute critical care settings. Am Heart J. 1987 Oct;114(4 Pt 1):866-85. 26. Welbanks L, ed. Compendium of Pharmaceuticals and Specialties. 35th ed. Ottawa, ON: Canadian Pharmaceutical Association; 2000 27. Gray RJ. Managing critically ill patients with esmolol. An ultra short-acting β-adrenerjik bloker. Chest 1988;93;398-403) 28. Reves JG, Glass PSA, Lubarsky DA, McEvoy MD. Intravenous nonopioid anesthetics. In: Miller RD, ed. Miller’s Anesthesia 6th ed. Philadelphia: Elsevier Churchhill Livingstone; 2005; 317-378. 60 29. Bhana N, Goa KL, McClellan KJ. Dexmedetomidine. Drugs 2000;59:263–268. 30. Derbyshire DR, Chmielewski A, Fell D, Vater M, Achola K, Smith G. Plasma catecholamine responses to tracheal intubation. Br J Anaesth. 1983 Sep;55(9):855-60. 31. Houghton IT, Low JM, Lau JT, OH TE. An ethnic comparison of the sympathetic response to tracheal intubation. Anaesthesia 1993; 48: 965-968. 32. Kovac AL.Controlling the hemodynamic response to laryngoscopy and endotracheal intubation. J Clin Anesth. 1996 Feb;8(1):63-79. 33. Montes FR, Giraldo JC, Betancur LA, Rincón JD, Rincón IE, Vanegas MV, Charris H. Endotracheal intubation with a lightwand or a laryngoscope results in similar hemodynamic variations in patients with coronary artery disease. Can J Anaesth. 2003 Oct;50(8):824-8. 34. Kahl M, Eberhart LH, Behnke H, Sänger S, Schwarz U, Vogt S, Moosdorf R, Wulf H, Geldner G. Stress response to tracheal intubation in patients undergoing coronary artery surgery: direct laryngoscopy versus an intubating laryngeal mask airway. J Cardiothorac Vasc Anesth. 2004 Jun;18(3):275-80. 35. Hogue CW, Talke P, Stein PK, Richardson C, Domitrovich PP,Sessler DI. Autonomic nervous system responses during sedativeinfusions of dexmedetomidine. Anesthesiology 2002; 97: 592-8. 36. Fassoulaki A, Melemeni A, Paraskeva A, Petropoulos G. Gabapentin attenuates the pressor response to direct laryngoscopy and tracheal intubation. Br J Anaesth. 2006 Jun;96(6):769-73. Epub 2006 Apr 4. 37. Fragen RJ, Fitzgerald PC. Effect of dexmedetomidine on the minimum alveolar concentration (MAC) of sevoflurane in adult age 55 to 70 years. J Clin Anesth 1999; 11: 466-70. 38. Figueredo E, Garcia-Fuentes EM. Assesment of efficacy of esmololon the haemodynamic changes induced by laryngoscopy and tracheal intubation: A meta –analysis. Acta Anaesthesiol Scan 2001; 45: 1011-22. 39. Ornstein E, Young WL, et al. Are all effects of esmolol equally rapid in onset? Anesth Analg 1995;81: 297300 40. Tan PH, Yang LC, Shih HC, Lin CR, Lan KC, Chen CS. Combined use of esmolol and nicardipine to blunt the hemodynamic changes following laryngoscopy and tracheal intubation. Anaesthesia 2002; 57:1195-1212. 41. Korpinen R, Simola M, Saarnivaara L. Effect of esmolol on the hemodynamic and electrocardiographic changes during laryngoscopy under propofol-alfentanil anesthesia. Acta Anaesthesial Belg 1998;49:123-32 42. Kindler CH, Schmacher PG, Schneider MC, Urwyler A. Effects of intravenous lidocaine and/or esmolol on hemodynamic responses to laryngoscopy and intubation: a double-blind, controlled clinical trial. J Clin Anesth 1996; 8:491-6. 43. Singh H, Vichitvejpaisal P, Gaines GY, White PF. Comparative effects of lidocaine, esmolol and nitroglyseri in modifying the hemodynamic response to laryngoscopy and intubation. J Clin Anesth 1995;7(1):5-8 44. Yuan L, Chia YY, Jan KT, Chen CS, Wang CH, Haung LH, Kang L. The effect of single bolus dose of esmolol for controlling the tachycardia and hypertension during laryngoscopy and tracheal intubation. Acta Anaesthesiol Sin. 1994;32:147-52 45. Sharma S, Ghani AA, Win N, Ahmad M. Comparison of two bolus doses of esmolol for attenuation of hemodynamic response to tracheal intubation. Med J Malaysia. 1995;50:372-6. 46. Miller DR, Martineau RJ, Wynands JE, Hill J. Bolus administration of esmolol for controlling the haemodynamic response to tracheal intubation: the Canadian Multicentre Trial. Can J Anaesth. 1991;38:849-58. 47. Menkhaus P, Reves J, Kissin I, et al. Cardiovascular effect of esmolol in anesthetized humans. Anesth Analg 1985; 64:157-64. 48. Scheinin B, Lindgren L, Randell T, Scheinin H, Scheinin M. Dexmedetomidine attenuates sympathoadrenal responses to tracheal intubation and reduces the need for thiopentone and peroperative fentanyl. Br J Aneaesth. 1992;68:126-31. 49. Ozkose Z, Demir FS, Pampal K, Yardim S. Hemodynamic and anesthetic advantages of dexmedetomidine, an α2-agonist, for surgery in prone position. Tohoku J Exp Med. 2006; 210: 153-60 50. Bhana N, Goa KL, McClellan KJ. Dexmedetomidine. Drugs. 2000;59:263-8; discussion 269-70. 51. Lawrence CJ, De Lange S. Effects of single preoperative dexmedetomidine dose on isoflurane requirements and peri-operative haemodynamic stability. Anaesthesia. 1997;52:736-44. 52. Bloor BC, Ward DS, Belleville JP, et al. Effects of intravenous dexmedetomidine in humans, II: hemodynamic changes. Anesthesiology. 1992;77:1134-42. 53. Venn R, Bradshaw C, spencer R, et al. Preliminary UK experience of dexmedetomidine, a novel agent for postoperative sedation in the intensive care unit. Anaesthesia. 1999;54:1136-42. 54. Venn RM, Grounds RM. Comparison between dexmedetomidine and propofol for sedation in the intensive care unit: patient and clinical perceptions. Br J Anaesth. 2001;87:684-90. 55. Aho M, Scheinin M, Lehtinen AM et al. Intramuscularly administered dexmedetomidine attenuates hemodynamic and stress hormone responses to gynecologic laparoscopy. Anesth Analg 1993; 75: 932-9. 61