4.Kronik ve Progresif Nöroloji Hastalarında Nutrisyon Desteği
advertisement

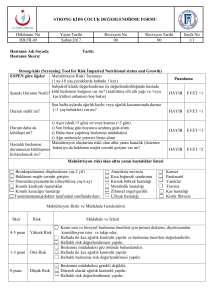
Kronik ve Progresif Nöroloji Hastalarında Nutrisyon Desteği Dr. Haşmet A. Hanağası İstanbul Tıp Fakültesi, Nöroloji Anabilim Dalı Davranış Nörolojisi ve Hareket Bozuklukları Birimi Kronik Nörolojik Hastalıklarda Beslenme Bozuklukları • Kronik nörolojik hastalıklarda beslenme bozuklukları ve malnütrisyon sık • Kronik nörolojik hastalığı olanların %60’ından fazlasında VKİ < 20kg/m2 Planas M. ESPEN 2007 Nöroloji Hastalarında Malnütrisyon Ne Kadar Sık? • Nöroloji kliniğine başvuranların hastaların %13’ü ciddi malnütrisyonludur, %75’i tanı almaz (Kelly, 2000) • Nöroloji kliniğine başvuranların %11’i ciddi malnütrisyonludur, % 63’ü daha da ileri kayıpla taburcu olur (Corrish, 2000) Türkiye’de Malnütrisyon Türkiye’de 29.139 hastanın katılımıyla gerçekleştirilen bir çalışmada kliniklere göre malnütrisyon Korfalı G et al. Clin Nutr 2009; 28: 533-­‐537 Nörolojik Hastalarda Malnütrisyonun Etkileri • • • • • • • • Kas ve kemik kitlesinde azalma Hareketlilikte azalma Yaşam kalitesinde düşüş Hastanede kalış süresinde uzama ve tedavi-bakım giderlerinde artış Komplikasyonlarda artış (Enfeksiyon, vb.) Yara iyileşmesinde gecikme ve bası yaralarında artış Morbidite ve mortalitede artış Tedavi ve bakım maliyetinde artış 1. Barker LA et al. Int J Environ Res Public Health 2011; 8: 514-­‐527 2. Ahmed T et al. Clin IntervenRons in Aging 2010; 5: 207-­‐216 Akut veya kronik nörolojik hastalıklarda malnütrisyon nedenleri Metabolizmada arVş (Akut ve bazen kronik nörolojik durumlarda) Besin erişimi engelleyen durumlar İlaçların yan etkileri Metabolizma hızında artış Akut - kronik nörolojik hastalıklar Majör inme, omurga yaralanması, kafa travması, Guillan Barre, ALS, Parkinson İnflamasyon süreci ve buna eşlik eden anoreksi Metabolizma hızında ve nitrojen atılımında fazlalaşma, buna bağlı olarak protein enerji gereksiniminde artma HASTALIĞA BAĞLI MALNÜTRİSYON Besin Erişimini Engelleyen Durumlar Fonksiyonel Emosyonel Parezi, ataksi, apraksi, istemsiz hareketler, görme kusurları Depresyon, inkar Kognitif Demans Otonom İştahsızlık, bulanV, kusma, kabızlık, gastrik boşalmanın gecikmesi, reflü Disfaji Nörolojik Hastalıklarda Disfaji • • • • • • Serebrovasküler hastalıklar %30 Alzheimer hastalığı (orta-ileri evre) %84 Parkinson hastalığı %50-80 Myastenia gravis %40 ALS (başlangıç) %10-30, ileri evrelerde %80 Multipl skleroz %44 Disfaji gelişen hastalarda hastaneye yatış ve mortalite oranlarında artış Aspirasyon pnömonisi Breton I. ESPEN 2007 Nörolojide Kullanılan İlaçların Yan Etkileri • • • • • • İştah azalması Bulantı-kusma Ağız kuruluğu Diyare - konstipasyon Gastrik boşalım süresi Bazı vitaminlerin emilimi Beslenme bozukluğu Hangi Hastanın Beslenme Destek Tedavisine İhtiyacı Var? 1. Bir hastanın öngörülebilir bir süre yeteri kadar oral beslenemeyecek olması • Başka faktörler beslenme tedavisi için daha erken bir endikasyon nedeni değilse prensip olarak 3 günü aşan (bazı kılavuzlarda 5 gün) beslenme yokluğunda (enerji alımı<500kcal/gün) veya 3-5 günden fazla oral almaması muhtemel ise beslenme desteğine başlanmalıdır 2. Hastanın beslenme durumu ne kadar kötü ise beslenmeye o kadar erken başlanmalıdır Beslenme Nasıl Olmalı? • Günlük en az 2gr/kg karbonhidrat (max. 7gr/kg) • 150 gr/gün glukoz – Bu miktar olmazsa glukoneogenesiz olur • Günlük 0,8-1 gr/kg lipit – Maksimum 1,5 gr/kg • Günlük 1-2 gr/kg protein • Su 30ml/kg • Kalori: 25-30 kcal/kg/gün İnme • Malnütrisyon inmeli hastaların en az 1/3’ünde görülür – Hastaların çoğu 65 yaşın üstünde • Disfaji malnütrisyon riskini arttırır – Tanı sırasında hastaların %40-60’ında yutma güçlüğü var – Disfajinin erkenden değerlendirilmesi çok önemli • İnme sonrası depresyona bağlı olarak veya olmayarak anoreksi görülür 1. Dennis M. BriRsh Medical BulleRn 2000, 56 (No 2) 466-­‐475 2. Schneider S. Espen 2007 İnme ve Beslenme • İnmeli hastalarda eğer malnütrisyon varsa morbidite ve mortalite şansı daha fazla • Oral veya enteral beslenme desteği hastaların beslenme durumunu anlamlı olarak düzeltir morbidite-mortalite oranlarını azaltır • İnme geçiren kronik hastalarda 20-30 kcal/kg/gün enerji alımı ve istirahatte 1 g/kg/gün, orta derecede aktivitede 1,2-1,5 g/kg/gün protein 1. Dennis M. BriRsh Medical BulleRn 2000, 56 (No 2) 466-­‐475 2. Schneider S. Espen 2007 Parkinson Hastalığı • James Parkinson hastalarından birinde beslenme güçlüğünden bahsetmişti • Kilo kaybı en az %50, yutma güçlüğü %50-80 hastada var – Kadınlarda kilo kaybı daha belirgin – İleri evrelerde kilo kaybı daha belirgin ancak erken evrelerde de olabilir • Malnütrisyon % 24, malnütrisyon riski %60 – Malnütrisyon riski hastalık ilerledikçe artar 1. Breton I. ESPEN 2007 2. Sheard JM et al. Nutr Rev. 2011 Sep;69(9):520-­‐32 Parkinson hastalarında kilo kaybı yıllarca önce başlayabilir • Tanıdan önceki 10 yıl içinde 2,3 kg, tanıdan sonraki 8 yılda 3,5 kg kayıp • Enerji alımı yıllar içinde artmış Parkinson Hastalığı ve Beslenme Problemleri • İlaç yan etkisi (bulantı, kusma, iştahsızlık) – Bulantı hastaların %24’ünde, gastroparezi 54%’inde var (Edwards, 1991) • • • • • • • • Yutma güçlüğü Diskineziler Depresyon Psikoz Demans Yemeği tamamlamak için geçen sürenin uzaması Yemeğe ulaşmada güçlük Artmış enerji ihtiyacı (artmış kas rijiditesi ?) Burgos R. ESPEN 2007 Kashihara, 2006 Parkinson Hastalığı Beslenme Önerileri • Büyük aminoasitler kan beyin bariyerini geçerken dopaminle yarışır bu nedenle düşük protein içerikli ve karbonhidrat ağırlıklı beslenme ile motor bulgularda düzelme görülebilir • Genel yaklaşım özellikle L-dopa kullanımı sonrası yüksek miktarlarda protein almamak • Beslenme önerisi Normal enerji takviyesi; protein 0,8-1 g/kg/gün 1. Sakarya M. Nörolojik Hastalarda Beslenme. Yoğun Bakım Dergisi. Cilt 3. Sayı:1 2005 2. Akbulut G. Dirim Tıp Gazetesi 2009; yıl: 84 sayı: 2 (51-­‐58) Demans ve Beslenme • Malnütrisyon kognitif ve fonksiyonel kapasiteyi kötüleştirir • Kilo kaybı demansın ilk habercilerinden biri olabilir – Alzheimer hastalığından (Gilette, 2007) 5-10 yıl önce kilo azalmaya başlar • Tanı konulduktan sonra zamanla eklenen yutma güçlüğü de önemli bir kilo kaybı nedenidir • Kilo kaybı ve malnütrisyon Alzheimer hastalığında hızlı ilerleme için belirteçler – Başlangıçta Mini Nütrisyonel Değerlendirme (Mini Nutritional Assessment-MNA) puanları düşük olan hastalarda daha kötü kognitif performans ve daha hızlı progresyon saptanmış (Vellas 1999, Ousset 2008) 50 yaş+ 65 yaş+ (Fitzpatrick, 2010) Demans ve Beslenme Problemleri • • • • • • • • Anoreksi (en sık neden polifarmasi) Apati Olfaktör işlevlerin azalması Yemek temininde zorluk nedeniyle alım azlığı Depresyon Apraksi-yemek yemede zorluk Kognitif bozukluk Disfaji Pivi GAK et al. NutriRon Journal 2011, 10:98 Demansı olan yaşlı hastada enteral nütrisyon endikasyonu var mı? • Birçok çalışmada fonksiyonel durum düzeliyor, mortalite düzelmiyor veya azalıyor • Her hasta özelinde enteral beslenmeye karar verilmeli Effectiveness of feeding tubes in nursing home residents with swallowing disorders. J Parenter Enteral Nutr 2000;24:97–102 Demansı olan yaşlı hastada enteral nütrisyon endikasyonu var mı? • Demanslı hastada tüple beslenmenin sonucunu birçok faktör etkiler – Hastalığın şiddeti • Tüple beslemeye karar verilirken dikkat edilecekler – Hastanın fikri (daha önceden isteği) – Komorbiditeler – Hastalığın şiddeti – Genel sağlık durumu – Yaşam beklentisi – Yaşam kalitesine etkileri – Gelişebilecek komplikasyonlar – Hastanın mobilitesi Demanslı hastada PEG • PEG bakım verene kolaylık sağlıyor • Hayat kalitesini artırıyor • Terminal demansı olan hastalarda (tamamen bağımlı) tüple beslenme için bireysel karar verilmeli Alzheimer Hastalığı ve Beslenme • Hastaların protein ihtiyacı 1-1,25 g/kg • Günlük kalori tüketimi 1600 kcal’e kadar arttırılabilir • Vücut ağırlığında artış mortaliteyi azaltır (Pivi, 2011) ALS ve Beslenme Bozukluğu • ALS hastalarında beslenme bozukluğu sıklığı%16-53 • Hastaların %70’inden fazlasının enerji alımı, ihtiyaçlarından daha azdır • Nedenleri: Kas atrofisi, disfaji, hipermetabolizma, depresyon, bedensel aktivitenin kısıtlanması, kabızlık • Beslenme bozukluğunun kendisi de kas-iskelet zayıflığına neden olarak hastaların yaşam kalitesini, mortalite ve morbiditeyi olumsuz etkiler Muscaritoli, 2012 • ALS’de malnütrisyon ölüm oranlarını 8 kata kadar arttırabilir !!! ALS ve Enteral Beslenme • Enteral beslenme önerilir, parenteral beslenme önerilmez • Avrupa kılavuzlarına göre PEG mümkün olduğunca erken açılmalı (Andersen 2007) • AAN kılavuzlarına göre ALS hastalarının yaşam sürelerinin uzatılmasında PEG kullanımının B derecesinde kanıta dayalı tıp bilgisi var (Miller 2009) • PEG’in uygun zamanlaması? – Zorlu vital kapasite %50’den az olmadan PEG yapılmalı (uygulama esnasında solunum yetmezliği olasılığı!!!) – Vücut ağırlığının %10’undan fazlasını kaybetmiş, öğün süresi yarım saatten fazla uzamış ve oral beslenme sırasında katı ve sıvı gıdalarla boğulma riski yaşayan hastalara PEG yapılmalı ALS ve Enteral Beslenme • Erken açılan PEG hayatta kalmayı 6-24 ay arasında uzatıyor (Atsuta 2009, Ludolph 2006) – Muhtemelen nütrisyonel durumun düzelmesine bağlı • Enerji tüketimi arttığından 30-35 kcal/kg; protein 1-1.5 g/kg • Beslenme durumunun değerlendirmesi sık aralıklarla yapılmalı (3-6 ayda bir) Multipl Skleroz ve Beslenme Bozukluğu • • • • • • • Hareket azlığı Yorgunluk Tremor Yutma güçlüğü Kognitif bozukluk Depresyon İlaca bağlı yan etkiler – Kortikosterodilere ve antidepresanlara bağlı olarak obesite meydana gelebilir Multipl Skleroz ve Beslenme • Vücut ağırlığını korumak, protein sentezini devam ettirmek için uygun protein ve kalorili diyet uygulanmalı • Osteoporoz sık – Düşük D vitamini alımı, kortikosteroid tedavisi, ısı duyarlılığından ve güneş ışığından kaçınma, yorgunluk – Fraktür riski 10 kat daha fazla – Kalsiyum ve D vitaminini unutma • Oral müdahaleye rağmen veya yutma güçlüğü tedavisi yanıt vermiyorsa PEG yoluyla enteral beslenme düşünülmeli • Erişkinler için günde 1,2-1,5 g/kg protein, 20-25kcal/gün almak uygun Burgos R. ESPEN 2007 Kas Hastalıkları • Disfaji kas hastalıklarında oldukça sık – Orofarengeal müsküler distorfi – Miyotonik distrofi – Kavşak tipi müsküler distrofiler – Duchenne müsküler distrofi Myastenia Gravis ve Beslenme • Kronik yutma güçlüğü olan hastalar yüksek aspirasyon riski taşırlar • Hastaların protein ihtiyacı, diğer kronik hastalıklara benzer, 1-1,5 g/kg/gün • Hastalar kullanılan steroidlerden dolayı kilo almaya ve hiperglisemi gelişimine yatkındırlar!!! Cereda E et al. NutriRon. 2009 Oct;25(10):1067-­‐72. Epub 2009 May 19 2. Breton I, ESPEN 2007 ESPEN - Öneriler • Ağır nörolojik disfajili yaşlı hastalarda enerji ve nütrisyon desteği sağlama ve böylece nütrisyonel durumlarını devam ettirme veya iyileştirme için enteral besleme (EN) kullan (A) • Ağır nörolojik disfajili yaşlı hastalarda EN mümkün olduğu kadar erken dönemde başlanmalıdır (C) ESPEN: THE EUROPEAN SOCIETY FOR CLINICAL NUTRITION AND METABOLISM 2006 ESPEN - Öneriler • Nörolojik disfajili yaşlı hastalarda uzun dönemli nütrisyon desteği için daha az tedavi yetersizlikleri ve daha iyi nütrisyonel durum sağladığı için perkütanöz endoskopik gastrostomiyi (PEG) nazogastrik tüplere (NGT) tercih et (A) • EN'nin 4 haftadan daha uzun süreceği bekleniyor ise PEG tüp kullan (A) • Disfajili hastalarda tüple beslenme ile aspirasyon pnomonisinin önlenmesi kanıtlanmamıştır ESPEN: THE EUROPEAN SOCIETY FOR CLINICAL NUTRITION AND METABOLISM 2006 Kronik Nörolojik Hastalıklarda Beslenme Bozukluklarına Nasıl Yaklaşalım? • Disfaji ve ilerleyici malüliyet bozulmuş oral beslenmenin en sık 2 nedeni • Bu gruptaki hastaların her zaman malnütrisyon riski altında olduğunu bilmek ve yakın takiplerinin periyodik olarak yapılması şart • Farklı nörolojik hastalıkların farklı beslenme profilleri olabilir TEŞEKKÜRLER